Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Обызвествление сухожилия верхнего полюса надколенника — это процесс, при котором нарушается нормальная структура и функция сухожилия из-за образования кальциевых отложений. Это состояние может привести к болям и ограничению движений сустава.
В следующих разделах статьи мы рассмотрим причины обызвествления сухожилия, симптомы и методы диагностики. Мы также обсудим методы лечения и профилактики этого состояния, а также поделимся советами по уходу за суставами и сухожилиями. Если вас интересует сохранение здоровья суставов и двигательной активности, продолжайте читать далее.
Обызвествление сухожилия верхнего полюса надколенника
Обызвествление сухожилия верхнего полюса надколенника – это патологическое состояние, при котором происходит отложение солей кальция в сухожилии, находящемся выше коленного сустава. Это может привести к ухудшению подвижности сустава, боли при движении и другим негативным последствиям для здоровья.

Причины обызвествления сухожилия верхнего полюса надколенника
Обызвествление сухожилия верхнего полюса надколенника может быть вызвано различными факторами, включая травмы, переутомление, неправильное положение при ходьбе или заболевания суставов. Особенно часто это состояние наблюдается у спортсменов и людей, ведущих сидячий образ жизни.
Симптомы обызвествления сухожилия верхнего полюса надколенника
Основными симптомами обызвествления сухожилия верхнего полюса надколенника являются боли в области сухожилия при движении, отечность, ограничение подвижности сустава, ухудшение физической активности. В некоторых случаях может развиться воспаление сустава, что требует обязательной медицинской помощи.
Лечение обызвествления сухожилия верхнего полюса надколенника
Лечение обызвествления сухожилия верхнего полюса надколенника может включать консервативные методы, такие как физическая терапия, ношение специальных ортезов, применение противовоспалительных препаратов. В более сложных случаях может потребоваться хирургическое вмешательство для удаления отложений кальция и восстановления функций сухожилия.
Кальцифицирующий тендинит колена
Кальцифицирующий тендинит колена – не является корректным диагнозом. В Международной классификации болезней отсутствует такое заболевание. Кальцифицирующий тендинит возможен только в области плечевого сустава, когда страдают сухожилия мышц ротаторной манжеты. Воспаление или дегенеративные изменения сухожилий в области колена определяются как тендинит или тенопатия.
Сухожилие квадрицепса бедра, которое прикрепляется к надколеннику, или собственная связка надколенника могут быть вовлечены в патологический процесс. Отложения солей кальция иногда обнаруживаются в данных областях. Такой тендинит можно было бы назвать кальцифицирующим, однако на практике такой диагноз не устанавливают.
и ограничение движения в колене
Лечение кальцифицирующего тендинита колена в клинике доктора Глазкова в Москве производится с использованием современных методик и технологий. Наша клиника предлагает индивидуальный подход к каждому пациенту, а также оптимальное сочетание консервативных и хирургических методов лечения. Стоимость лечения зависит от сложности случая, метода лечения и индивидуальных особенностей пациента. Для получения подробной информации о ценах, вы можете связаться с нами по указанным контактным данным.
Отсутствие эффекта после традиционного лечения.
Методы лечения:
— Использование современной стационарной техники.
— Применение местной анестезии для обеспечения отсутствия боли.
Лечение состоит из пребывания в клинике на протяжении одних суток, а затем требуется реабилитационный период продолжительностью 7 дней.
Преимущества нашей клиники:
— Прием травматолога-ортопеда, к.м.н., по цене от 6000 рублей.
— Возможность записи на прием в тот же день.
— Удобное расположение населенного пункта, всего в 8 минутах от станции метро «Проспект Мира».
— Предоставление индивидуального приема по предварительной записи.
«Кальцифицирующий тендинит колена» — это неверный диагноз. В Международной классификации болезней нет такого заболевания. Термин «кальцифицирующий тендинит» может быть применен только для описания поражения сухожилий мышц ротаторной манжеты в области плечевого сустава. Воспаление или дегенеративные изменения сухожилий в области колена обозначаются как «тендинит» или «тенопатия».
В патологическом процессе может быть затронуто сухожилие квадрицепса бедра, которое прикрепляется к надколеннику, или связка надколенника. Иногда в них обнаруживаются отложения солей кальция. Такой тендинит можно было бы назвать кальцифицирующим, хотя в практике такого диагноза не устанавливают.

Наша клиника является опытным многоотраслевым медицинским центром, специализирующимся в области травматологии и ортопедии в Москве, где мы не назначаем ненужное лечение.
Более 20 лет мы занимаемся лечением заболеваний опорно-двигательного аппарата и имеем точное представление о том, какой метод будет наиболее эффективен в вашем случае.
Глазков Юрий Константинович является руководителем нашей клиники и профессиональным врачом травматологом-ортопедом.

Автор статьи

Глазков Юрий Константинович, лидирующий медик
- врач-травматолог-ортопед
- врач-травматолог-хирург
- специалист в области спортивных травм
- врач-ортопед
Проявления
- Неприятные ощущения в передней области колена;
- Увеличение болевых ощущений при физической нагрузке;
- Ощутимые уплотнения в связке надколенника;
- Ограничение подвижности колена;
- Уменьшение окружности бедра.
- Препараты нестероидного происхождения, снижающие воспаление;
- Использование ударно-волновой терапии;
- Лечение через физические упражнения;
- Использование плазмы, обогащенной тромбоцитами;
- Удаление кальцификатов с последующим проведением пластики сухожилия.
Что такое обызвествление сухожилия верхнего полюса надколенника
а) Медицинская терминология: 1. Синонимы: • Кальцифицирующий тендинит и/или бурсит, кальцифицирующий тендиноз, кальцифицирующий периартрит 2. Определение: • Отложение гидроксиапатита кальция (Са HAD) в сухожилиях и сумках плечевого сустава
б) Визуализация:
1. Общая характеристика: • Лучший диагностический критерий: о Однородные отложения кальция над головкой плечевой кости • Локализация: о Большинство сухожилий надостной мышцы: 80% о Другие сухожилия манжеты, субдельтовидной сумки о Редко поражение внутри кости
2. Рентгенография для диагностики кальцифицирующей тендинопатии ротаторной манжеты: • Кальцификация сухожилий или сумки ротаторной манжеты • ± Наличие склероза или эрозий узлов
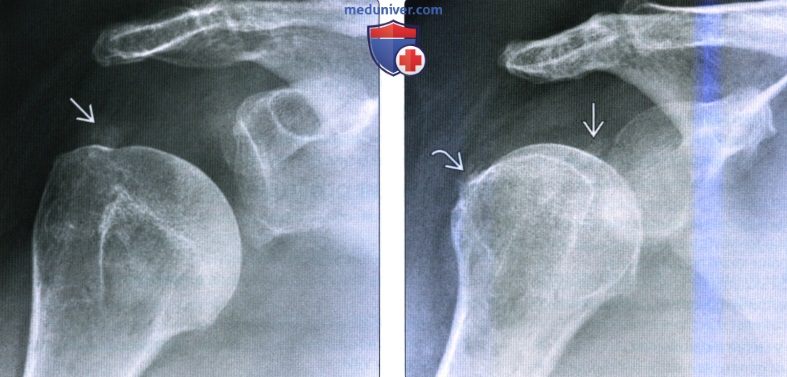
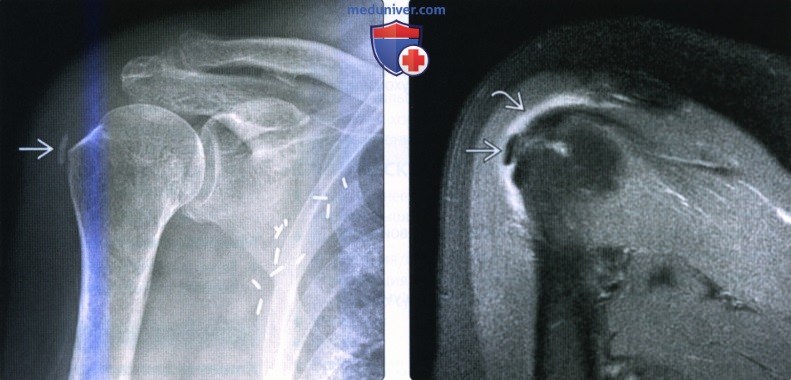 (Слева) На передне-задней рентгенограмме показано отложение кальция со стороны субакромиальной/субдельтовидной сумки, латеральнее и ниже большого бугорка. Это отложение соответствует гидроксиапатиту после разрыва сумки. (Справа) На фронтальной косой МРТ Т2 ВИ FS визуализируется кальцификат в субдельтовидной сумке. Наличие отека и жидкости в сумке указывает на возможную причину симптомов, несмотря на однородность кальцификации на рентгенограммах.
(Слева) На передне-задней рентгенограмме показано отложение кальция со стороны субакромиальной/субдельтовидной сумки, латеральнее и ниже большого бугорка. Это отложение соответствует гидроксиапатиту после разрыва сумки. (Справа) На фронтальной косой МРТ Т2 ВИ FS визуализируется кальцификат в субдельтовидной сумке. Наличие отека и жидкости в сумке указывает на возможную причину симптомов, несмотря на однородность кальцификации на рентгенограммах.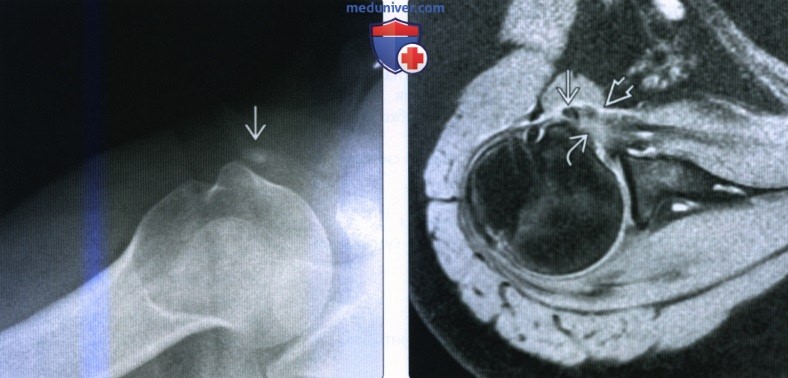
 (Слева) На передне-задней рентгенограмме показаны множественные отложения кальция в субакромиальной/субдельтовидной сумке и околосумочном пространстве. Во время движения кристаллы гидроксиапатита могут проникать в околосумочные мягкие ткани. (Справа) На рентгенограмме Грасхея видно отложение кальция в сухожилии надостной мышцы, субдельтовидной сумке и окружающих мышц/мягких тканях. Кальцифицирующая тендинопатия часто приводит к разрыву сухожилия во время болевой фазы.
(Слева) На передне-задней рентгенограмме показаны множественные отложения кальция в субакромиальной/субдельтовидной сумке и околосумочном пространстве. Во время движения кристаллы гидроксиапатита могут проникать в околосумочные мягкие ткани. (Справа) На рентгенограмме Грасхея видно отложение кальция в сухожилии надостной мышцы, субдельтовидной сумке и окружающих мышц/мягких тканях. Кальцифицирующая тендинопатия часто приводит к разрыву сухожилия во время болевой фазы.3. Магнитно-резонансная томография (МРТ) используется для обнаружения кальцифицирующей тендинопатии ротаторной манжеты с помощью следующих методов:
— T1-взвешенная импульсная последовательность (ВИ): наблюдается снижение сигнала со слегка размытым артефактом.
— T2-взвешенная импульсная последовательность с подавлением жирового сигнала (FS): наблюдается кальцифицирующая тендинопатия, особенности:
— Отложение кальция с низкой интенсивностью сигнала.
— Полоска отека с повышенным сигналом вокруг отложения.
— Кальцифицирующая тендинопатия может разъедать кость или образовывать подкорковый кальцификат, наблюдается снижение сигнала в кости с окружающим отеком и повышенным сигналом вокруг отложения.
— Кальцифицирующий фиброз:
— Присутствует внутрисумочный кальций с низким сигналом.
— Наблюдается выпот в субакромиальной/субдельтовидной сумке и перибурсальное воспаление.
4. Ультразвуковое исследование (УЗИ) также может использоваться для обнаружения кальцифицирующей тендинопатии ротаторной манжеты и имеет следующие особенности:
— Наблюдаются эхогенные участки в сухожилии или сумке.
— УЗИ является лучшим методом для промывания под визуальным контролем.
5. Советы по визуализации:
• Оптимальным способом визуализации является рентгенография.
• Рекомендуется использовать множество проекций для определения местоположения кальцификата.
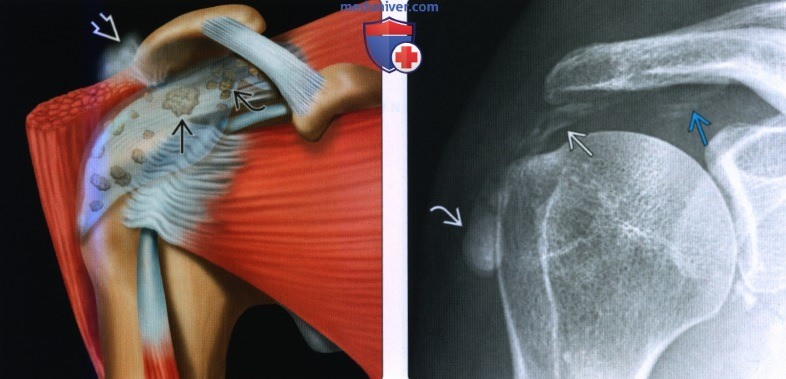
 (Слева) На рентгенографии Грасхея можно наблюдать размытый кальцификат, который, вероятно, находится в сухожилии надостной мышцы, что характерно для кальцифицирующей тендинопатии.
(Слева) На рентгенографии Грасхея можно наблюдать размытый кальцификат, который, вероятно, находится в сухожилии надостной мышцы, что характерно для кальцифицирующей тендинопатии.
(Справа) На передне-задней рентгенограмме с внутренней ротацией у того же пациента наблюдается движение кальцификата вместе с сухожилием надостной мышцы, что подтверждает наличие кальцифицирующей тендинопатии. Кальцификаты обычно не изменяют своего положения при внутренней ротации. Кроме того, у пациента также присутствует кальцифицирующая тендинопатия сухожилия надоанной мышцы.
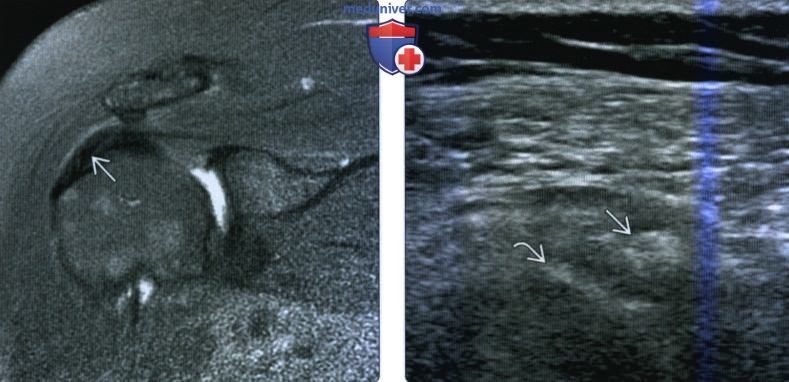 (Слева) На фронтальной косой МРТ Т2 ВИ FS у того же пациента можно наблюдать небольшую область с очень низким сигналом в сухожилии надостной мышцы, что соответствует области кальцификации на рентгенограмме.
(Слева) На фронтальной косой МРТ Т2 ВИ FS у того же пациента можно наблюдать небольшую область с очень низким сигналом в сухожилии надостной мышцы, что соответствует области кальцификации на рентгенограмме.
(Справа) На продольном косом ультразвуковом снимке у того же пациента виден акустически прозрачный кальцификат в сухожилии надоанной мышцы около поверхности верхней половины большого бугорка. Кальцифицирующую тендинопатию легче обнаружить с помощью УЗИ, чем с помощью МРТ, если она имеет высокую плотность, от нее может исходить тень.
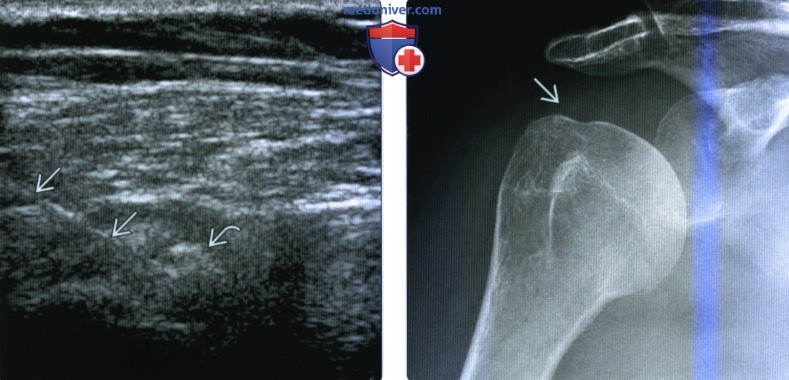 (Слева) На продольном косом ультразвуковом снимке у того же пациента видна игла 20G с кончиком, находящимся в кальцификате. Было проведено пульсирующее промывание 1% лидокаином для разрушения и аспирации кальция, а затем в субакромиально-субдельтовидную сумку был введен кортикостероид.
(Слева) На продольном косом ультразвуковом снимке у того же пациента видна игла 20G с кончиком, находящимся в кальцификате. Было проведено пульсирующее промывание 1% лидокаином для разрушения и аспирации кальция, а затем в субакромиально-субдельтовидную сумку был введен кортикостероид.
(Справа) На передне-задней рентгенограмме через три месяца видно, что размер кальцификата в сухожилии надоанной мышцы уменьшился. У пациента не было симптомов. Пульсирующее промывание под контролем УЗИ является эффективным методом лечения болезненной кальцифицирующей тендинопатии.
Дифференциальная диагностика:
1. Гиперпаратиреоз: • Нарушение резорбции кости (субпериостальная, акроостеолиз и другие)
2. Внутрисуставные тела: • Дегенеративное поражение плечевого сустава
3. Опухолевый (идиопатический) кальциноз: • Безболезненное состояние, возраст от 15 до 30 лет • Возникает вокруг сустава, а не в самом суставе или в сухожилии
4. Кальций пирофосфатная артропатия: • Присутствует хондрокальциноз • Чаще всего не поражает сухожилия
Патологические состояния:
1. Общая характеристика: • Этиология: о Различные теории: ишемия, повторная микротравма; метаболические причины (наследственность, почечная недостаточность)
2. Ранжирование, оценка и классификация кальцифицирующей тендинопатии ротаторной манжеты: • Классификация Утхоффа и Лоера: — Стадия предкальцификации: изменения хрящевой ткани — Фаза формирования: нечетко выраженный кальцификат — Фаза покоя: возможны механические симптомы — Резорбтивная фаза: размытый, воспаленный и болезненный — Стадия посткальцификации: объединение сухожилья
3. Макроскопические и хирургические особенности: • Беловатое отложение в гиперемированном сухожилии или околосуставной сумке
г) Клинические особенности:
1. Клинический образ: • Наиболее распространенные признаки/симптомы: — Ночная боль в плечевом суставе: — Иррадиация в месте прикрепления дельтовидной мышцы — Боль при пальпации — Хроническое состояние: ограничение объема движений
3. Ход и прогноз: • Симптомы самоограничивающиеся, вызывающие боль при рассасывании • Накопление гидроксиапатита внутри сухожильного соединения может привести к рассечению сакромиальной/дельтовидной сумки
4. Лечение: • Скорее всего разрешение симптомов • Пункция/промывание под ультразвуковым контролем: о Вводят кортикостероид в сакромиальную/дельтовидную сумку • Экстракорпоральная ударно-волновая терапия • Артроскопическое удаление гидроксиапатитных отложений
д) Диагностическая помощь: 1. Рекомендации по интерпретации изображений: • Легко пропустить на МРТ; необходимо рентгенологическое исследование 2. Рекомендации по документации: • Определяют пораженное сухожилие или сумку
е) Перечень использованной литературы: 1. Lanza Е и др.: Ультразвуковое управляемое внутрикожное промывание при кальцифицирующей тендинопатии плечевой манжеты: имеющиеся доказательства? Систематический обзор с предложениями для будущего отчета. Eur Radiol. 25(7):2176-83, 2015
Редактор: Искандер Милевский. 9.2020
- Рентгенограмма, компьютерная томография, магнитно-резонансная томография, ультразвуковое исследование при послеоперационном восстановлении ротаторной манжеты
- Признаки образования кальцификатов в плечевой манжете
- Рентгенограмма, магнитно-резонансная томография, ультразвуковое исследование при кальцифицирующей тендинопатии плечевой манжеты
- Признаки тендинопатии двуглавой мышцы плеча
- Магнитно-резонансная томография, ультразвуковое исследование при тендинопатии двуглавой мышцы плеча
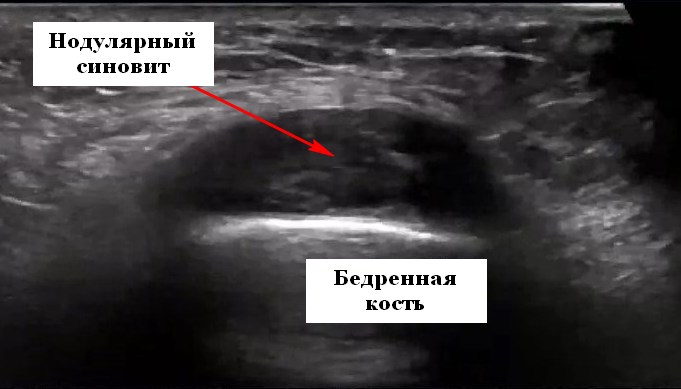
При проведении ультразвукового исследования коленных суставов выявляются незначительные объемы синовиального выпота в области супрапателлярной бурсы, которая хорошо видна в углублениях по обе стороны от коленной чашечки. Большие объемы выпота распространяются в направлении проксимальной части и клинически могут симулировать единое образование.
Начальные проявления гипертрофии синовиальной оболочки выражаются в виде утолщения стенки заворота, обладающего гипоэхогенными свойствами. В запущенных случаях бурса растянута и содержит плотный паннус. С использованием цветного и энергетического допплер-картирования можно отличить активный паннус, представляющий сосудистые и фиброзные изменения. В отличие от этого, снижение сигнала на энергетическом допплере указывает на снижение притока крови в ответ на лечение.
- Посттравматический гемартроз — это наличие жидкости, отображаемой как гипоэхогенная жидкость с возможными гиперэхогенными тромбами. Липогемартроз возникает, когда медуллярный жир попадает внутрь сустава из-за перелома. При УЗИ коленного сустава сразу после травмы можно видеть два слоя жидкости.
- Первый слой представляет собой гиперэхогенный жир, плавающий над вторым гипоэхогенным слоем крови. Через примерно 3 часа происходит разделение сыворотки крови и эритроцитов. Таким образом, видно три слоя жидкости. Первый слой содержит гиперэхогенный жир, средний слой — смесь сыворотки крови и синовиальной жидкости, а нижний слой — гипоэхогенные эритроциты. УЗИ коленных суставов более точно определяет липогемартроз, чем рентгенография.
- Ультразвуковое исследование дистального сухожилия бицепса плеча
- Ультразвуковое исследование при подагре
- Как проводится ультразвуковое исследование плечевого сустава
- Ультразвуковое исследование дельтовидной мышцы
- Ультразвуковое исследование при адгезивном капсулите плеча
- Ультразвуковое исследование бицепса
- Принципы проведения ультразвукового исследования суставов в городе Красноярске
- Ультразвуковое исследование суставов у детей
- Ультразвуковое исследование мягких тканей, мышц и суставов
- Что покажет ультразвуковое исследование суставов?
Обызвествление пяточного ахиллова сухожилия
Развитие шпоры и плантарного фасциита может быть вызвано локальным обызвествлением пяточного сухожилия. Эти два заболевания взаимосвязаны друг с другом. Они приводят к появлению сильных болей в пятке и в области внутреннего свода стопы при ходьбе. В определенных случаях может потребоваться хирургическое вмешательство для восстановления способности к самостоятельному передвижению.
Процесс обызвествления ахиллова сухожилия начинается с небольшого участка травматического повреждения. Обычно это происходит из-за неправильного наступления на камень или другое маленькое препятствие. В некоторых случаях пациент даже не замечает никаких последствий такой незначительной травмы.
Однако в глубине волокон сухожилья это всегда вызывает микроскопические разрывы. Образуются небольшие полости, заполненные кровью из капилляров. Для рассасывания крови начинается процесс асептического воспаления. В результате воспаления в месте повреждения сухожильных волокон могут образоваться рубцовые или известковые ткани.
При кальцинировании ахилловых сухожилий появляются следующие клинические симптомы:
- шум и треск при ходьбе;
- увеличение толщины сухожилия, которое можно ощутить при пальпации;
- ограничение подвижности стопы при сгибании и разгибании в голеностопном суставе;
- появление боли во время длительных прогулок;
- боль при беге;
- покраснение кожи над пяткой во время воспаления.
Для проведения дифференциальной диагностики необходимо выполнить рентгенографию ахиллова сухожилия, пяточной и таранной кости. Если в области сухожилия присутствуют отложения извести, то это будет явно видно на рентгенографии. Чаще всего подобное заболевание обнаруживается при проведении МРТ исследования.
Без своевременного полноценного лечения возможно появление контрактур и деградация сухожильной ткани, что приводит к нарушению подвижности в голеностопном суставе.
Лечение минерализации связок и сухожилий
При минерализации сухожилия начинается лечение путем устранения воздействия патогенного фактора. Если отложение солей кальция вызвано асептическим некрозом тканей в области головок костей, необходимо провести комплексное лечение основного заболевания, вызвавшего ишемию. Затем медицинский специалист назначит индивидуальный курс реабилитации, который поможет удалить соли кальция из мягких тканей и запустить процесс естественного восстановления клеток, аналогичных связочной и сухожильной ткани.
В лечении обызвествления связок наибольшую эффективность проявляет мануальная терапия. В нашей клинике мы применяем следующие методы воздействия:
1. Остеопатия и массаж – для улучшения процессов кровообращения и лимфатической системы, что способствует выводу солей кальция из очага обызвествления.
2. Рефлексотерапия – точечное воздействие, стимулирующее процесс регенерации тканей с использованием внутренних резервов организма.
3. Лечебная гимнастика – способствует быстрому удалению солей кальция из связок, сухожилий и мышц.
4. Кинезиотерапия – восстанавливает подвижность в суставах и позвоночном столбе.
5. Тракционное вытяжение позвоночника – повышает кровоток в связках, улучшает их эластичность и способность к растяжению.
- Для ускорения процессов выздоровления применяются лазерное воздействие и другие методы физиотерапии.
В случае необходимости лечения при обызвествлении связок, сухожилий и мышц, вы можете записаться на первичную бесплатную консультацию к ортопеду, вертебрологу или остеопату в нашу клинику мануальной терапии. В ходе первичной консультации врач проведет полный осмотр, ознакомится с медицинской документацией и даст индивидуальные рекомендации по проведению комплексного лечения.
Вы можете записаться на прием или связаться с нами по телефону +7 (495) 505-30-40. Помните! Самолечение может быть опасно! Обратитесь к врачу.
Эксперт публикации: Трубников В. И.
Кандидат медицинских наук, главный врач клиники
Получить консультацию
Если у вас возникла схожая ситуация, рекомендуется произвести предварительную запись на прием к медицинскому специалисту. Своевременная консультация поможет избежать негативных последствий для вашего физического состояния.
Дополнительную информацию о данном заболевании, стоимости лечения и возможности записи на консультацию к опытному врачу можно получить посредством контактного телефона.
Что такое обызвествление сухожилия верхнего полюса надколенника
Врачи предоставляют актуальную медицинскую информацию от ведущих специалистов, помогая коллегам в ежедневной практике. В социальных сетях мы рассказываем о поражении суставов и мягких тканей при депонировании кристаллов кальция. 03 сентября 2013 года в ФГБОУ ВО ЯГМУ Минздрава России, Ярославль, Россия прошла конференция, в которой участвовали следующие специалисты: Носков С.М., Дыбин С.Д., Цурко В.В., Елисеева М.Е.
ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва, Россия
РНИМУ им. Н.И. Пирогова Минздрава России, Москва, Россия
Ключевые слова:
Цитирование:Носков С.М., Дыбин С.Д., Цурко В.В., Елисеева М.Е. Поражение суставов и мягких тканей при депонировании кристаллов кальция. РМЖ. 2013;21:1046.
Интерес в медицинской практике к кристаллам кальция связан с их ролью в появлении остеоартроза (ОА) и хронического поражения околосуставных тканей. Кристаллы кальция являются постоянным находками в хряще и синовиальной жидкости при ОА. При гонартрозе они обнаруживаются у 65% пациентов и являются основным критерием для диагностики болезни депонирования кристаллов пирофосфата кальция (ПФК).
Список литературы:
1. Литература 1. Лю Я.З., Джексон А.П., Косгров С.Д. Вклад включающих кальций кристаллов в деструкцию хряща и синовиальное воспаление при остеоартрите // Остеоартроз и хрящ. 2009. Том 17 (10).
Р. 1333–1340. 2. Фюрст М., Ниггемейер О., Ламмерс Л. и др. Минерализация суставного хряща при остеоартрозе тазобедренного сустава // БМСС. 2009. Том 10.
10. Р. 166–174. 3. Чжан В., Доэрти М., Паскуаль Э. и др. Рекомендации EULAR по депозитам пирофосфата кальция. Часть II: управление // Анн. забол. ревмат. 2011.
Том 70 (4). Р. 571–575. 4. Венегони М., Да Кас Р., Меннити-Ипполито Ф., Траверса Г. Влияние европейских ограничительных мер в отношении нимесулида на печеночные патологии и кровотечения в ЖКТ в Италии // Анн. Инст. Супер. Санита. 2010. Том 46 (2).
Разделы 153–157 рассматривают использование препаратов кетопрофена и декскетопрофена для снятия острой послеоперационной боли у взрослых. Эта информация представлена в обзоре Cochrane Database Syst. Rev. 2009. Том 4: CD 007355.
Раздел 6 описывает начало анальгезии при использовании ликиджелей ибупрофена 400 мг, ацетаминофена 1000 мг, кетопрофена 25 мг и плацебо при лечении послеоперационной зубной боли. Результаты исследования опубликованы в журнале Clin. Pharmacol. 2001. Том 41 (11).
Разделы 1238–1247 содержат результаты двойного слепого рандомизированного клинического исследования, в котором оценивалась эффективность перорального кетопрофена при острой мигрени. Данные исследования опубликованы в журнале Neurology. 2002. Том 58 (11).
Период с 1660 по 1665 год. 8. Альтман Р., Хониг С., Левин Д., Лайтфут Р. Кетопрофен против индометацина у пациентов с острым подагрическим артритом: многоцентровое, двойное слепое сравнительное исследование // Журн. ревматол. 1988. Т. 15 (9). С. 1422–1426. 9. Ле Лоэт К. Безопасность кетопрофена у пожилых: проспективное исследование на 20 000 пациентов // Скан. журн. ревматол. 1989. Т. 83.
С. 21–27. 10. Хелин-Салмиваара А., Саарелайнен С., Гронрос Й. и др. Риск верхних гастроинтестинальных событий при использовании различных НПВП: кейс-контрольное исследование в общей популяции // Скан. журн. гастроэнтерол. 2007. Т. 42. С. 923–932. 11. Чичасова Н.В., Имаметдинова Г.Р., Каратеев А.Е. и др. Эффективность и безопасность кетопрофена (кетонал) при ревматоидном артрите (клинико-эндоскопическое исследование) // Научно-практическая ревматология. 2001. № 1. С. 47–52.
Что такое обызвествление сухожилия верхнего полюса надколенника

Патологическое состояние
Болезнь Форестье, также известная как анкилозирующий диффузный идиопатический скелетный гиперостоз, это редкое невоспалительное заболевание опорно-двигательного аппарата, которое характеризуется образованием костных отложений в связках и сухожилиях, в результате чего происходит постепенное ограничение подвижности. Это заболевание чаще встречается у мужчин старше 45 лет. Вероятность развития болезни Форестье составляет от 3 до 15% (согласно данным De Viliers P.D., Booysen E.L., 1976).
Начинается костной образование с мест присоединения соединительных тканей к костям. Поэтому БФ также известно как костно-прикрепительная энтезопатия. В большинстве случаев БФ проявляется поражением грудного отдела позвоночника, чаще всего его центральной части. Костная образование начинается чаще с правой стороны, что, предположительно, связано с пульсацией аорты, которая может препятствовать образованию костей слева. Затем включаются поясничный и шейный отделы.
Преобладают жалобы на дискомфорт и/или ограниченность движений в пораженной части позвоночника. Боли, часто умеренные или слабой интенсивности, отмечаются реже. Ограниченность движений позвоночника может иметь периодический характер и обычно наиболее выражена утром и к вечеру.
Привычная утренняя скованность может быть объяснена продолжительной неподвижностью позвоночника во время сна, а вечерняя скованность — его утомляемостью. Ужесточение ограниченности движений позвоночника также наблюдается после физического напряжения или длительной статической позы. С развитием гиперостоза, ограничение движений позвоночника все больше возрастает (анкилозирующий гиперостоз позвоночника).
Помимо изменений в позвоночнике, болезнь БФ может сопровождаться болями в других участках, чаще всего в области пяточных и локтевых суставов, реже в тазовой области (в районе седалищных бугров, больших вертелов и гребней подвздошных костей), а В коленных и плечевых суставах. Обычно боли недолговременные, но могут становиться постоянными.
Анкилозирующий гиперостоз позвоночника является составной частью диффузного идио-патического гиперостоза скелета, сопровождающегося множественной оссификацией сухожилий, связок, апоневрозов и капсул суставов. Эти изменения, в основном, встречаются у пожилых людей, однако они могут начаться и в более молодом возрасте (35 – 40 лет). Данное состояние часто встречается, но редко диагностируется правильно, часто оно ошибочно интерпретируется как остеохондроз, деформирующий спондилез или анкилозирующий спондилит (болезнь Бехтерева).
При проведении рентгенографии разных частей внешнего скелета выявляются участки костной образования в местах присоединения сухожиль и связок к костям, представленные в виде шпор, бахромы, а иногда капсульная оссификация суставов (возможно кальцификация мягких тканей). Согласно литературным данным, количество периферических гиперостозов, обнаруженных при рентгенологическом исследовании, всегда превышает количество областей болевых ощущений. Вероятно, клиническая симптоматика обусловлена не самими гиперостозами связок и сухожиль, а временным возникновением реактивного воспаления данных структур в процессе костной образования.
Диагноз БФ основывается на результате рентгенографии позвоночника, при которой обнаруживается явная костная прослойка передней продольной связки (задние отделы позвоночника остаются неизменными; нет изменений в дугообразных, реберно-позвоночных и крестцово-подвздошных сочленениях), сам процесс начинается с грудного отдела (внутренняя структура передней продольной связки отличается от других связок присутствием камбиального слоя, который является периостальной оболочкой позвоночника и способствует образованию новой кости; сама связка не костеет и не претерпевает окостенения). В ранних стадиях заболевания рентгенологическое изображение мало отличается от деформирующего спондилеза.
Поздние стадии заболевания характеризуются распространенным и обширным образованием костей около позвоночника. Сильные костные отложения образуются вдоль передних и боковых тел позвонков. Высота межпозвоночных дисков не меняется. На противоположной стороне отмечается асимметричное поражение, как было указано ранее, больше справа.
Подвздошно-крестцовые сочленения не поражены, что является отличительной особенностью БФ от болезни Бехтерева. Кроме передней продольной связки позвоночника, наиболее постоянное процесс эктопического костеобразования наблюдается в связках надколенника, местах прикрепления сухожилий мышц к подвздошным костям и подошвенном апоневрозе (иногда в задней продольной связке позвоночника).
При анализе изменений в одном сегменте позвоночника (ПДС) на начальных стадиях заболевания, рентгенологическая картина БФ неотличима от спондилеза, поскольку механизм образования костей и их местоположение одинаковы. Однако причины этих изменений различны:
- При спондилезе образование костей происходит на ограниченном участке, быстро протекает и останавливается;
- При БФ оно начинается сразу на нескольких участках и продолжается длительное время, постепенно нарастая.
Таким образом, на ранних стадиях заболевания невозможно отличить БФ от остеохондроза и спондилеза, ограничиваясь только одним ПДС и анализом прямого рентгеновского снимка.
Диагностические критерии БФ опираются исключительно на рентгенологические признаки:
- Наблюдается непрерывный процесс образования кости в передней продольной связке на четырех соседних сегментах позвоночника, причина которого пока неизвестна;
- Пациент не имеет признаков дегенеративных изменений межпозвонковых дисков (сохранена их высота, отсутствует вакуум-феномен и краевой склероз тел позвонков);
- Не наблюдается рентгенологических признаков анкилоза дугообразных суставов и сакроилеита, характерных для болезни Бехтерева.
Какие симптомы?
Характерные проявления тендинита связки надколенника:
• Неприятные ощущения в области нижней части надколенника — в точке присоединения связки. Иногда боль может наблюдаться и в точке прикрепления связки к бугристости большеберцовой кости.
• На начальных этапах заболевания характерна болезненность после физической нагрузки.
• При прогрессировании патологии возможно появление боли во время или перед нагрузкой.
• Ограничение, напряжение или слабость сгибания в суставе колена.
Диагностика
Для диагностики тендинита связки надколенника необходимо собрать информацию о медицинской истории, жалобах пациента, а также провести пальпацию области, где возникают болезненные ощущения.
Выполняются различные ортопедические и мышечные тесты.
Среди инструментальных методов диагностики наиболее эффективными являются ультразвуковое исследование и магнитно-резонансная томография.