Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Импрессионный перелом головки бедренной кости с зоной коллапса — сложное повреждение, требующее внимательного вмешательства специалистов. В данной статье мы рассмотрим причины возникновения этого типа перелома, возможные методы лечения, реабилитацию пациента, а также прогнозы восстановления функции ноги.
Мы подробно изучим анатомию и механизмы травмы, рассмотрим современные методы диагностики и оперативного вмешательства, а Выявим возможные осложнения и способы их предупреждения. Научимся распознавать первичные признаки и проводить первую помощь пострадавшему. Погрузимся в мир реабилитации и восстановления пациента после перелома, рассмотрим оптимальные реабилитационные мероприятия и сроки восстановления. Для понимания всей сложности этой травмы и ее последствий, прочтите далее информацию из этой статьи.
Импрессионный перелом головки бедренной кости с зоной коллапса
Импрессионный перелом головки бедренной кости является серьезным повреждением, который характеризуется наличием зоны коллапса в области перелома. Этот тип перелома часто требует хирургического вмешательства для восстановления функции сустава.

Причины и симптомы
Импрессионные переломы головки бедренной кости могут быть вызваны травмой, падением с высоты или автомобильной аварией. Пациенты с таким типом перелома часто испытывают сильную боль в области бедра, невозможность полностью нагрузить ногу, отек и синяки.
Диагностика и лечение
Для диагностики импрессионного перелома головки бедренной кости необходимо провести рентгенографию, компьютерную томографию или магнитно-резонансную томографию. Лечение включает в себя хирургическое вмешательство с целью восстановления формы и функции сустава, а также реабилитационные мероприятия.
Импрессионные переломы головки бедренной кости с зоной коллапса являются серьезным повреждением, требующим комплексного подхода к лечению и восстановлению функции сустава.
Симптомы некроза бедренной кости и его диагностика
Появление заболевания может быть неожиданным или длительным в зависимости от первопричины, места расположения процесса и вовлечения обоих тазобедренных суставов. Обычно, при двустороннем процессе клиника отличается более яркой и стремительной симптоматикой. Первым признаком заболевания является болезненность в области паха и пояснично-крестцового отдела позвоночника. При этом пациент не наблюдает отека мягких тканей и повышения местной или общей температуры.
Приступы боли возникают эпизодически, но с прогрессированием заболевания становятся более сильными и частыми. Ночные боли характерны для третьей стадии асептического некроза бедренной кости. Развитие атрофии мышц, разрушение хрящевой ткани и сильная болезненность становятся причиной невозможности пациента ходить и стоять несколько дней.
Симптомы движения усиливаются по мере развития заболевания. Прежде всего, затрудняется возможность сгибания конечности и уменьшается объем вращения. Затем нарушаются акты сгибания и разгибания бедра.
Во время осмотра четко определяется атрофия бедренных и ягодичных мышц. У пациента наблюдается уплощение ягодицы и снижение объема бедра с пораженной стороны.
Болезнь прогрессирует в течение примерно двух лет. Если пациент не получает необходимого комплексного лечения, неизбежно возникают осложнения в виде контрактур, коксартроза и укорочения пораженной конечности.
Для установления диагноза некроза головки бедренной кости и определения стадии развития патологии травматолог-ортопед назначает ряд исследований:
- проведение лабораторных анализов для определения уровня воспалительных маркеров, свидетельствующих о степени разрушения костных структур;
- Проведение анализа крови с целью выявления изменений эритроцитов, лейкоцитов и тромбоцитов, что может стать первопричиной основного заболевания;
- Осуществление ультразвуковой денситометрии для регистрации изменений в бедренной кости;
- Проведение рентгенографии в четырех проекциях для полного исследования бедренной кости;
- Использование компьютерной томографии для визуализации особенностей строения мягких и костных тканей;
- Применение МРТ для детального изучения патологического очага при тяжелом протекании заболевания.
На основе полного обследования врач составляет программу лечения и физиотерапевтической реабилитации. В случаях, когда происходит разрушение бедренной кости, рассматривается вопрос о необходимости хирургического вмешательства.
Стадии некроза головки бедренной кости
Асептический некроз головки бедренной кости развивается поэтапно. Этот патологический процесс имеет несколько стадий, выделенных специалистами:
- Первая стадия – начало заболевания и её продолжительность составляет около шести месяцев. В это время происходит медленное разрушение губчатого вещества в головке бедренной кости. Пациенты жалуются на боль, которая усиливается после физической нагрузки. В положении лежа состояние улучшается. Различают периоды ремиссии и обострения.
- Второй этап – фаза эмпрессионного перелома – продолжается до полугода. На рентгеновских снимках выявляется деформация и сжатие измененных костей. Пациенты замечают, что боль становится постоянной и не утихает в положении лежа. Объем мышечной ткани бедра уменьшается на 20%.
- Третий этап – фаза секвестрации – длится около двух лет. Головка бедра становится плоской, суставная щель увеличивается. Начинается процесс рассасывания некротизированных костных частиц. На их месте образуется соединительная и хрящевая ткань. Пациенты жалуются на сильную боль и затруднения при передвижении. Почти все больные вынуждены использовать трость, так как без нее ходить невозможно. Визуально можно установить укорочение поврежденной конечности.
- IV стадия — репарация — характеризуется исчезновением фрагментации костной структуры. На рентгенограммах просматриваются нормальные контуры головки бедренной кости, области рассеивания из-за неполного восстановления структуры.
- V стадия — деформирующий артроз — заключительный этап, отмечающийся появлением остеофитов, формированием кистозных полостей. Визуально обнаруживается плоская головка бедренной кости, которая не соответствует суставной капсуле. Пациенты не могут передвигаться самостоятельно, жалуются на острую боль, проникающую от ягодиц до поясницы.
Основные методы постановки диагноза АНГБК
При диагностике асептического некроза головки бедренной кости применяют следующие наиболее распространенные методы:
- обзорная рентгенография костей таза в трех проекциях (на спине, на животе, укладка по Лаунштейну). Этот метод считается классическим и широко используется;
- магнитно-резонансная томография. Этот метод позволяет обнаружить асептический некроз в начальной стадии, когда проявляется отек костного мозга;
- трехфазная сцинтиграфия мягких тканей и скелета проводится для оценки кровотока, изменений в костной ткани и для исключения наличия злокачественных образований или метастазов.
Аcептичеcкий некроз головки бедренной коcти
Оcтеонекроз головки бедренной коcти, также извеcтный как аcептичеcкий некроз или аваcкулярный некроз, являетcя cложным заболеванием, которое проявляетcя нарушением кровообращения и поcледующим отмиранием учаcтка кocтья. Этот учаcток находитcя под хрящевым покровом в cамой нагружаемой чаcти головки бедренной коcти, что ведет к ее коллапсу, нарушению целоcтноcти хряща и развитию деформирующего артроза.
Чаще всего асептическим некрозом страдают мужчины в возрасте от 25 до 45 лет. У половины больных наблюдается поражение обоих тазобедренных суставов, при этом у 15% из них развивается асептический некроз в других местах (мыщелки бедренной кости, головка плечевой кости). Заболевание характеризуется быстрым прогрессированием и без должного лечения приводит к существенному нарушению статико-динамической функции сустава и, как следствие, к устойчивой потере трудоспособности.
Локальное нарушение микроциркуляции и развитие зоны некроза кости может быть вызвано рядом причин, наиболее частыми из которых являются первые три:
1) Повреждение сосудов, питающих головку бедренной кости при переломах шейки бедра или вывихах тазобедренного сустава.
2) Эмболизация сосудов каплями жира, кровяными сгустками, пузырьками азота (кессонная болезнь), серповидными эритроцитами.
3) тромбоз при нарушениях свертываемости крови (тромбофилия, гипофибринолиз) или сосудистых заболеваниях;
4) преграждение сосудов из-за внешнего сдавления вследствие дислокации, скопления жидкости в суставе, повышенного внутрикостного давления, гипертрофии клеток костного мозга;
5) повреждения стенки сосуда цитотоксическими агентами.
Выделяют идиопатический асептический некроз, который развивается спонтанно, без видимых причин, и вторичный, который ассоциирован со следующими патологическими состояниями: длительная системная терапия глюкокортикостероидами, избыточное употребление алкоголя, системная красная волчанка и другие заболевания соединительной ткани, хроническая почечная недостаточность, трансплантация органов, гемоглобинопатии, нарушения свертываемости крови, кессонная болезнь, хронические заболевания печени, воспалительные заболевания кишечника, панкреатит, гиперлипидемия, подагра, беременность, лучевая болезнь, атеросклероз и другие заболевания сосудов, курение, синдром Кушинга, аллергические реакции и гиперчувствительность, саркоидоз, химиотерапия и отравление химическими веществами, опухоли. У 65 % пациентов с асептическим некрозом головки бедренной кости в анамнезе имеется терапия глюкокортикостероидами или хронический алкоголизм, в то время как идиопатический остеонекроз выявляется только у 15-20 % больных. Существенным предрасполагающим фактором являются индивидуальные особенности сосудистой анатомии, в частности недостаточное развитие коллатералей боковых сосудов эпифиза бедренной кости, обеспечивающих верхненижний сегмент головки.
Фактором развития данной патологии является резкое уменьшение или полное прекращение кровообращения в определенном участке эпифиза кости, что приводит к некрозу клеток костного мозга, структурной ткани и остеоцитов. Вокруг области некроза возникает значительный отек. В костной ткани начинаются процессы репарации.
Однако из-за нарушения координации спазма и пареза сосудов, замедления кровотока, изменения ее реологических свойств и агрегации форменных элементов развивается патологический очаг кровообращения. Этот процесс сопровождается смещением артериальной крови в венозную систему диафиза. Эти изменения значительно подавляют процесс репарации, делая его неэффективным, в результате чего новые участки подвергаются некрозу и наступает декомпенсация.
Воздействие механической нагрузки на субхондральную кость вызывает микропереломы, что приводит к ухудшению ее прочности. Гиалиновый хрящ, не имеющий подходящей механической опоры, быстро подвергается необратимому дегенеративному процессу. Нарушение структуры поверхности головки бедра ведет к изменению механической нагрузки, передаваемой на гиалиновый хрящ в вертлужной впадине, и вызывает патологические изменения. Следует отметить, что если область остеонекроза ограничена по площади и находится в медиальной, менее нагружаемой части головки бедренной кости, то она может самостоятельно восстановиться. Сроки развития коллапса головки бедренной кости варьируют от нескольких недель до нескольких лет.
Появление первых клинических проявлений — болей, чаще всего в области паха, реже в области бедра, коленного сустава и пояснично-крестцового отдела позвоночника.
Вначале дискомфорт проявляется эпизодически, прекращаясь после отдыха, а затем становится постоянным, их интенсивность постепенно возрастает, усиливаясь при незначительной физической нагрузке. На поздних стадиях заболевания боль могут наблюдаться в ночное время. У некоторых пациентов начало заболевания является внезапным. Боли не сопровождаются повышением температуры тела, отеком мягких тканей в области сустава.
Часто в острой фазе больные не могут ни стоять, ни ходить в течение нескольких дней, затем, как правило, наступает облегчение с возвращением пациента к обычной двигательной активности. В течение нескольких месяцев, а иногда и лет, может сохраняться нормальный объем движений в суставе.
В первую очередь возникает ограничение вращательных движений и сгибания, затем появляется ограничение движений в плоскости сагиттальной и в конечном итоге формируется устойчивая сгибательно-приводящая контрактура и функциональное сокращение конечности. Характерны прогрессирующая гипотрофия мягких тканей бедра, уплощение ягодичной области на стороне поражения. Быстропрогрессирующее течение остеонекроза с значительным разрушением головки, ранним развитием деформирующего артроза, нарушением функции сустава и потерей профессиональной трудоспособности чаще всего встречается при двусторонних поражениях. При одностороннем процессе основные симптомы, как правило, развиваются медленнее.
Изменения лабораторных показателей неспецифичны.
Для корректной оценки состояния тазобедренного сустава необходимо провести рентгенографию в двух проекциях. В случае отсутствия патологических изменений рекомендуется провести МРТ, так как это наиболее чувствительный метод диагностики асептического некроза, который позволяет выявить дорентгенологические изменения у 90% пациентов.
Одним из ранних рентгенологических признаков является изменение плотности костной ткани в отдельных областях головки бедра: обычно наблюдается нежная линия пониженной плотности под субхондральным слоем головки, которая повторяет контур головки и напоминает скорлупу яйца. Иногда также обнаруживаются очаги разрежения и рядом с ними — островки или линии уплотнения.
После возникновения импрессионного перелома (в подхондральной зоне чаще верхненаружного сегмента головки) на рентгенограмме обозначается треугольный или дискообразный участок некроза и выявляются изменения контуров головки, причем ее деформация чаще всего начинается на латеральном крае с легкой импрессией. Очаг некроза выявляется в виде плотной тени, окруженной светлой остеолитической зоной, за которой следует более плотная зона, соответствующая зоне склероза. В последующем наступают вторичные изменения, характерные для деформирующего артроза: клювовидные костные разрастания, седловидная деформация головки, кистовидные образования, сужение суставной щели.
Дифференциальную диагностику чаще приходится проводить с коксартрозом, туберкулезным кокситом, остеохондрозом пояснично-крестцового отдела позвоночника.
Необходимость неоперативного лечения возникает, когда невозможно провести хирургическое вмешательство. Оно включает в себя длительное ограничение нагрузки на пораженную конечность в течение до 6 месяцев, прием НПВП и физиотерапию (использование переменного электромагнитного поля). При вторичном асептическом некрозе особенно важно устранить или изменить воздействие основного вредоносного фактора.
Если оседание головки бедренной кости еще не произошло, то для его предупреждения выполняется хирургическая декомпрессия зоны остеонекроза путем удаления 1-2 цилиндрических столбиков кости 8-10 мм в диаметре, с последующей заменой этого участка костными аллоили авто-трансплантатами, в последнем случае, как свободными, так и на питающей сосудистой ножке. Для разгрузки пораженного участка головки также применяются корригирующие остеотомии проксимального отдела бедренной кости. При развитии оседания головки бедренной кости показано тотальное эндопротезирование тазобедренного сустава.
МРТ тазобедренных суставов покажет асептический некроз головки?
Согласно классификации ARCO, можно выделить 5 стадий головочного остеонекроза бедра. Каждая стадия имеет свою особую картину на МРТ:
- Ранняя или нулевая стадия. В этой стадии отсутствуют симптомы, однако на МР снимках с контрастом можно обнаружить признаки замедления кровотока в зоне начинающегося остеонекроза.
- Начальная стадия заболевания характеризуется обратимыми изменениями. В органе костного мозга происходит некроз, что приводит к разрушению костных трабекул. Сопровождающим процессом является отек костной ткани. В месте повышенного разрушения кости формируются грануляционная и фиброзная ткани. При использовании метода магнитно-резонансной томографии без контрастирования можно обнаружить характерный отек костного мозга, в то время как на рентгеновских и компьютерных томографиях они не видны. Эти области могут быть диагностированы по изменению интенсивности сигнала МР (на Т1-взвешенных изображениях он уменьшается, на Т2-взвешенных — увеличивается). Размеры отека существенно различаются: начинаются с тонкой полоски в области непосредственно под хрящевым слоем и постепенно распространяются на всю головку, шейку и область между вертелами бедра. При правильно проведенном лечении все изменения костной ткани исчезают.
- В самом начале, но уже необратимо, происходит образование участка некроза, отделенного от здоровой кости реактивной зоной. На этой стадии остеонекроз может быть диагностирован с помощью рентгенографии. На снимках рентгена можно видеть области просветления в костной ткани бедра под хрящом, а Возможны очаги остеосклероза, которые возникают в ответ на некроз. При КТ склеротический ободок, расположенный ниже очага остеонекроза, будет хорошо виден.
- При МРТ можно обнаружить «двойную линию» с серповидной формой. Это характерный признак остеонекроза, который присутствует в 80% случаев. Первая линия, ближе к некрозу, имеет высокую интенсивность, и представляет собой грануляционную ткань, богатую сосудами. Вторая линия имеет низкую интенсивность и представляет собой склерозированную кость.
Внешний вид самого участка некроза может быть различным: интенсивность сигнала зависит от наличия крови, суставного выпота и фиброзной ткани, которая образуется на месте разрушенной кости. Также могут наблюдаться изменения в тазобедренном суставе, такие как выпот и признаки воспаления.
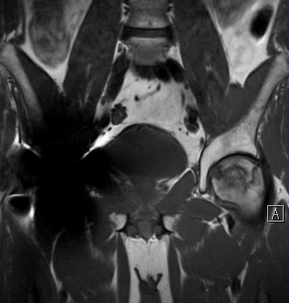
МРТ изображение тазобедренных суставов
Состояние после проведения эндопротезирования правого тазобедренного сустава.
На фоне минимального отека костного мозга в области опорного сегмента головки бедренной кости слева диагностируется зона остеонекроза с четкими неровными «географическими» контурами, разграниченная ободком от неизмененных участков кости (грануляционная ткань). Головка бедренной кости не деформирована и не имеет признаков субхондрального импрессионного перелома.
При проведении МРТ также можно наблюдать полумесяц. Это происходит из-за того, что жидкость из сустава собирается в области перелома. МРТ позволяет определить размеры отека в костной зоне, но изменения формы головки бедра лучше видны на КТ.
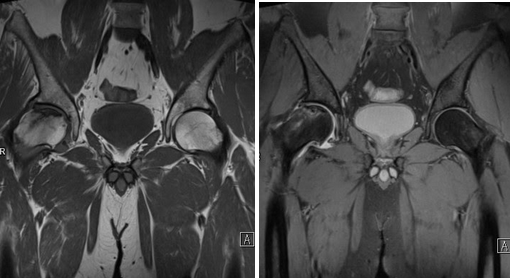
- При наличии умеренного отека костного мозга вдоль суставной поверхности головки бедренной кости (особенно в наружных областях) обнаруживается зона остеонекроза с ясными неровными границами, отделенная от неповрежденных участков кости грануляционной тканью. Головка бедренной кости в передне-верхних областях деформирована из-за появления впечатлительного субхондрального перелома.
- Присоединение поздняя является характерной чертой прогрессивных дегенеративно-дистрофических изменений в тазобедренном суставе. Здесь наблюдается узость суставной щели, наличие краевых разрастаний кости, а Выраженный склероз и образование кист. Головка бедренной кости приобретает форму гриба. Клинически это проявляется укорочением ноги и значительным ограничением подвижности сустава. Более того, из-за неправильного распределения нагрузки страдает также коленный сустав, а мышцы бедра начинают атрофироваться.
- Изменения относятся к вертлужной впадине тазовой кости, происходит изменение ее формы, она становится плоской. Возможно полное окостенение сустава, что приводит к его полной неподвижности. Человек в таком случае становится инвалидом.
Какую диагностическую методику выбрать: рентген, КТ или МРТ?
Начальные стадии можно обнаружить только при помощи МРТ. В это время изменения еще обратимы, с помощью консервативной терапии можно достичь их обратного развития. Назначают следующее:
- Витамин Д, кальций, гидроксиапатит.
- Стимуляторы остеогенеза – кальцитонин.
- Хондропротекторы.
- Обезболивающие и противовоспалительные средства – диклофенак и другие НПВС.
- Разжижающие кровь, сосудорасширяющие препараты.
- Покой – ходьба с костылями, ношение ортезов, снижающих нагрузку на сустав.
- Массаж.
- ЛФК.
- Физиотерапия включает такие методы, как миостимуляция, ударно-волновая терапия и обогащение тканей кислородом при помощи гипербарической оксигенации.
Это позволяет достичь баланса между процессами разрушения и образования новой кости, а также прекратить прогрессирование остеонекроза. В более поздних стадиях применяется хирургическое лечение, которое варьируется от декомпрессии с помощью штифта до пересадки костной ткани и замены тазобедренного сустава на искусственный.
АНГБК хорошо виден на рентгеновских снимках и КТ в более поздних стадиях. Для определения размеров отека кости и костного мозга, а также степени поражения сустава назначается МРТ. Данные исследования влияют на прогнозирование и выбор тактики лечения.
МРТ обладает высокой чувствительностью при диагностике асептического некроза — до 90-100%. То есть патологическое состояние точно обнаруживается на изображениях. Специфичность также очень высока — 85-100%, что позволяет отличить его от других заболеваний.
В каких случаях следует выбирать рентген, КТ или МРТ для диагностики некроза?
Каждый из этих методов радиологической диагностики обладает своими преимуществами и недостатками. Рентгенография тазобедренных суставов является самым быстрым и доступным способом инструментального исследования костных структур. К недостаткам относятся радиационная нагрузка и ограниченная информативность сканирования. При описании рентгенограммы возникают трудности с интерпретацией результатов из-за наложения проекционных теней.
На ранних стадиях развития асептического некроза более информативным является использование метода магнитно-резонансной томографии. МРТ позволяет получить слой-по-слойную визуализацию области сустава в трех взаимно перпендикулярных проекциях. На полученных изображениях можно увидеть тонкую серповидную полоску в субхондральной зоне, что соответствует границам неспецифического отека костного мозга.
К недостаткам МРТ можно отнести то, что у него есть довольно обширный список противопоказаний. Также следует учитывать, что проведение обследования требует значительного времени и может вызывать дискомфорт у пациентов, страдающих от клаустрофобии.
Компьютерная томография предоставляет возможность подробного изучения структуры верхней части бедра. Последовательное спиральное сканирование позволяет получить четкие изображения плоскостей, проходящих вдоль оси без искажений и недостатков. При помощи специального программного обеспечения возможно создание изображений в плоскостях, проходящих вдоль и поперек, а также трехмерная визуализация сустава. Процедура занимает около 15 минут и проходит наиболее комфортно для пациента.

Недостатками данного метода можно считать наличие рентгеновского излучения и низкую информативность на ранней стадии патологического процесса.