Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Инфаркт миокарда переднеперегородочный с верхушкой и перегородкой – это серьезное состояние, которое возникает из-за нарушения кровоснабжения сердечной мышцы в определенных участках. Боль в груди, одышка, слабость и головокружение – это лишь некоторые из симптомов этого состояния, требующего немедленной медицинской помощи.
В следующих разделах статьи мы рассмотрим причины возникновения инфаркта миокарда переднеперегородочного с верхушкой и перегородкой, диагностику данного состояния, методы лечения и профилактики. Кроме того, мы расскажем о возможных осложнениях, которые могут возникнуть при данном типе инфаркта, и о том, как правильно обращаться с органом, без которого невозможно наша жизнь. Не упустите возможность узнать больше об этой важной теме и узнать, как сохранить здоровье своего сердца.
Инфаркт миокарда переднеперегородочный с верхушкой и перегородкой
Инфаркт миокарда переднеперегородочный с верхушкой и перегородкой является серьезным заболеванием, характеризующимся нарушением кровоснабжения сердечной мышцы из-за закупорки коронарных артерий. Это состояние может привести к недостаточному кровоснабжению сердца, что приводит к разрушению тканей и ухудшению функции сердца.

Причины
Инфаркт миокарда переднеперегородочный чаще всего возникает из-за тромбоза коронарной артерии, который препятствует нормальному кровотоку и вызывает ишемию сердечной мышцы. Это может произойти из-за атеросклероза, спазма сосудов или других факторов, ухудшающих кровоток.
Симптомы
Симптомы инфаркта миокарда переднеперегородочного включают боль в груди, которая может распространяться на левую руку, плечо, шею или спину. Также могут наблюдаться одышка, слабость, потеря сознания или неправильный ритм сердца.
Диагностика и лечение
Для диагностики инфаркта миокарда переднеперегородочного проводятся ЭКГ, кровные тесты и другие исследования. Лечение включает в себя восстановление кровотока в сердце, устранение тромба, контроль боли и применение медикаментов для улучшения сердечной функции.
В случае серьезных осложнений может потребоваться хирургическое вмешательство, например, коронарное шунтирование или ангиопластика. Важно начать лечение как можно скорее, чтобы предотвратить повреждение сердца и улучшить прогноз.
Глава VIII. Инфаркт миокарда 8.2 Классификация
В современной медицинской классификации инфаркт миокарда подразделяется на основе размера и глубины поражения сердечной мышцы, характера течения заболевания, местоположения инфаркта миокарда, стадии заболевания и наличия его осложнений.
1. По размеру и глубине поражения сердечной мышцы различают трансмуральный и нетрансмуральный инфаркт миокарда. При трансмуральном инфаркте миокарда (с зубцом Q) некротический очаг охватывает либо все слои миокарда от субэндокардиальных до субэпикардиальных, либо большую часть сердечной мышцы, что отражается на поверхностной электрокардиограмме в виде патологического зубца Q или комплекса QS в нескольких отведениях.
Вследствие этого, аналогом термина «трансмуральный инфаркт миокарда с зубцом Q» является синоним «инфаркт миокарда с зубцом Q». Как правило, такое повреждение сердечной мышцы является обширным и очаг некроза затрагивает 2 или более сегментов левого желудочка (крупноочаговый инфаркт миокарда). В случае нетрансмурального инфаркта миокарда (инфаркта миокарда без зубца Q), очаг некроза охватывает только субэндокардиальные или интрамуральные отделы левого желудочка и не сопровождается патологическими изменениями комплекса QRS (инфаркт миокарда без зубца Q). Долгое время в российской литературе для обозначения инфаркта миокарда без зубца Q использовался термин «мелкоочаговый инфаркт миокарда». В большинстве случаев инфаркт миокарда без зубца Q значительно меньше по протяженности, чем трансмуральный инфаркт, хотя не редко встречаются случаи обширного субэндокардиального инфаркта миокарда, охватывающего несколько сегментов левого желудочка, но затрагивающего только субэндокардиальные слои миокарда.
2. Существуют первичный, повторный и рецидивирующий случаи инфаркта миокарда. Первичный инфаркт миокарда диагностируется при отсутствии истории болезни и инструментальных признаков предыдущего инфаркта миокарда. Повторный инфаркт миокарда диагностируется в тех случаях, когда у пациента, у которого имеются документированные данные о предыдущем инфаркте миокарда, появляются достоверные признаки нового очага некроза, который часто формируется в других областях сердца, в сроки, превышающие 28 дней с момента возникновения предыдущего инфаркта. При рецидивирующем инфаркте миокарда клинико-лабораторные и инструментальные признаки формирования новых очагов некроза появляются в сроки от 72 часов (3 суток) до 28 дней после развития инфаркта миокарда, до завершения основных процессов его рубцевания.
3. В зависимости от места локализации инфаркта миокарда выделяются:
- переднесептальный (переднеперегородочный);
- передневерхушечный;
- переднебоковой;
- Высокий передний (переднебазальный);
- Септальный, верхушечный и боковой (распространенный передний);
- Нижний (заднедиафрагмальный);
- Заднебоковой;
- Заднебазальный;
- Распространенный задний;
- ИМ правого желудочка.
Инфаркт миокарда (ИМ) чаще проявляется в левом желудочке (ЛЖ), поражая его передние, задние, боковые стенки или/и межжелудочковую перегородку (МЖП), что зависит от расположения критического стеноза или окклюзии определенной коронарной артерии (КА).
Нарушение кровообращения внутри основной артерии левого коронарного артериального дерева (ЛКА) может привести к развитию инфаркта миокарда в передней перегородочной области, верхушке и, реже всего, в задней диафрагмальной (нижней) стенке левого желудочка. Прекращение кровотока в основной ветви ЛКА сопровождается возникновением инфаркта миокарда в переднебазальной, боковой или заднебазальной области (при полном закрытии дистальных отделов основной ветви ЛКА). При нарушении кровообращения в бассейне правой коронарной артерии (ПКА) может развиться заднедиафрагмальный инфаркт миокарда (при поражении проксимальных отделов ПКА) или заднебазальный инфаркт миокарда (при полном закрытии дистальных отделов ПКА). Изолированный инфаркт правого желудочка встречается редко. Часто наблюдается сочетание инфарктов миокарда различной локализации.
Согласно пробегу заболевания, выделяются следующие стадии: острейший период — до двух часов с момента начала инфаркта миокарда (ИМ); острый период — до десяти дней с момента начала ИМ; подострый период — от десяти дней до окончания срока восемь-четырнадцати недель; постинфарктный период — обычно наступает после восьми-четырнадцати недель. Иногда выделяется препозиционный период (также известный как «прединфарктное состояние»), который в некоторой степени соответствует понятию нестабильной стенокардии, приведшей к развитию инфаркта миокарда. Этот период может быть выявлен только после развития ИМ, поскольку при возникновении клинических признаков нарушения кровоснабжения сердца, хотя и увеличивается риск развития острого инфаркта миокарда или внезапной смерти, нельзя с уверенностью сказать, закончится ли случай с развитием ИМ или нет.
5. Среди наиболее распространенных осложнений инфаркта миокарда можно выделить: развитие острой левожелудочковой недостаточности (отек легких); развитие кардиогенного шока; возникновение желудочковых и наджелудочковых нарушений ритма сердца; нарушения проводимости (СА-блокады, АВ-блокады, блокады ножек пучка Гиса); появление острой аневризмы левого желудочка; внешние и внутренние разрывы миокарда, тампонада сердца; асептический перикардит (эпистенокардит); тромбоэмболии.
В новых рекомендациях по диагностике и лечению инфаркта миокарда, разработанных рабочей группой Европейского общества кардиологов (European Heart Journal, 2007), предложена новая классификация данного заболевания (таблица 32). При этом термин «инфаркт миокарда» следует использовать, когда имеются доказательства некроза миокарда в клинической ситуации, соответствующей ишемии миокарда.
В этих случаях наличие хотя бы одного из перечисленных ниже критериев является достаточным для диагностики инфаркта миокарда:
1-й критерий — определение уровня повышения или снижения сердечных биомаркеров (таких как сердечный тропонин Т, I), с учетом того, что значение, превышающее 99-й персентиль контрольной группы, является верхней границей, а также наличие как минимум одного из следующих свидетельств ишемии: симптомы ишемии, изменения в ЭКГ, указывающие на новую ишемию, появление нового патологического зубца Q на ЭКГ, визуальные подтверждения.
2-й критерий — внезапная смерть, сопровождающаяся новыми подъемами сегмента ST или новой полной блокадой ЛНПГ, а также наличие свидетельств тромба при ангиографии или аутопсии, при условии, что смерть наступила до взятия крови для анализа или в момент, когда биомаркеры еще не повышены.
- Третий критерий — при наличии ЧКВ у пациентов со стандартным уровнем тропонинов возрастает количество сердечных биомаркеров, превышающих уровень разделения в три раза.
- Четвертый критерий — в случае КШ у пациентов со стандартным уровнем тропонинов повышается количество сердечных биомаркеров, превышающих уровень разделения в пять раз, что указывает на обнаружение инфаркта миокарда при наличии: нового зубца Q, закупорки артерии или шунта при КАГ; визуальных доказательств.
- Пятый критерий — доказательства инфаркта миокарда, обнаруженные при аутопсии. Важно помнить, что повышение тропонинов возможно без ухудшения ИБС в следующих случаях:
- Сердечная контузия или другая травма, включая хирургическую, кардиостимуляцию
- Сердечная недостаточность — острая или хроническая
- Расслоение аорты
- Пороки аортального клапана
- Гипертрофическая кардиомиопатия
- Сердечные ритмические нарушения, такие как тахи- и брадиаритмия или блокады проводящей системы;
- Симптомы апикального баллонирующего синдрома;
- Разрушение мышечных тканей с поражением сердечной мышцы (рабдомиолиз);
- Тромбоэмболия легочных сосудов или тяжелая легочная гипертензия;
- Недостаточность работы почек;
- Острые неврологические проблемы, включая инсульт и субарахноидальное кровоизлияние;
- Заболевания, изменяющие структуру сердечной мышцы (амилоидоз, гемохроматоз, саркоидоз, склеродермия);
- Воспалительные заболевания сердечной мышцы или вовлечение сердечной мышцы при пери/эндокардитах;
- Воздействие токсичных лекарств или токсинов;
- Критическое состояние пациента, особенно при нарушении дыхания или сепсисе;
- Ожоги, покрывающие более 30% тела; сильные физические нагрузки.
Таблица 32. Классификация инфаркта миокарда (ESC, 2007)
- Тип 1
- Спонтанный инфаркт миокарда, вызванный ишемией из-за первичного коронарного события, такого как эрозия бляшки и/или ее разрыв, ее трещина или расслоение
- Вторичный инфаркт миокарда, обусловленный ишемией или увеличением потребности в кислороде или снижением его поставки из-за спазма коронарной артерии, коронарной эмболии, анемии, гипертонии или гипотонии
- Неожиданная внезапная смерть, включающая остановку сердца, часто с симптомами, указывающими на ишемию миокарда, сопровождающимися предположительно новыми подъемами сегмента ST, или новой ПБ ЛНПГ, или предположительно новой выраженной обструкцией, выявляемой ангиографией или аутопсией. Однако смерть наступила перед взятием анализа крови или до момента повышения биомаркеров в крови
- Инфаркт миокарда, связанный с коронарной холестериновой бляшкой
- Сердечный инфаркт, возникший из-за тромбоза стента и подтвержденный результатами ангиографии или аутопсии.
- Сердечный инфаркт, связанный с аортокоронарным шунтированием (АКШ).

Рисунок 12. Инфаркт миокарда первого типа — возникает спонтанно, связан с ишемией, вызванной первичным коронарным событием: появлением эрозии бляшки и/или ее разрывом, трещиной или расслоением (Е.Н. Николаевский).

Согласно Рисунку 13, второй тип ишемической болезни сердца является вторичным по отношению к ишемии, вызванной повышенной потребности в кислороде при одновременном уменьшении его доставки. Причинами вторичной ишемии могут быть судороги коронарной артерии, коронарная эмболия, анемия, гипертония и гипотония (согласно Е.Н. Николаевскому).

Иллюстрация 14. Третий вариант ишемической болезни сердца – симптомы, указывающие на ишемию миокарда и сопровождающиеся новыми подъемами сегмента ST или новой полной блокадой левой ножки пучка Гиса (Е.Н. Николаевский).

Изображение 15. Четвертый тип инфаркта миокарда — ИМ, вызванный тромбозом стента, подтвержденный ангиографией или аутопсией.
Подозрение на рецидив инфаркта миокарда возникает при появлении нового зубца Q или подъема сегмента ST ≥ 0,1 мВ (1 мм) у пациентов, у которых ранее таких подъемов было меньше, особенно если это сопровождается симптомами ишемии. Снижение сегмента ST или полная блокада левой ножки пучка Гиса не являются определенными критериями для диагностики рецидива инфаркта миокарда. У пациентов с подозрением на рецидив инфаркта на основе клинических признаков, появившихся после первого инфаркта, рекомендуется немедленное измерение уровня сердечного тропонина Т. Второе измерение проводится через 3-6 часов. Рецидив инфаркта миокарда диагностируется, если повышение уровня маркера во втором образце составляет 20% или более.

ОГЛАВЛЕНИЕ
Инфаркт миокарда переднеперегородочный с верхушкой и перегородкой
Инфаркт миокарда с подъемом сегмента ST (ИМпST) в зависимости от расположения может быть классифицирован как ИМ передней локализации и ИМ задней локализации.
• ИМ передней локализации возникает из-за закупорки левой коронарной артерии и/или ее ветвей
• В случае ИМ передней локализации на ЭКГ обнаруживаются более явные изменения в грудных отведениях, чем в отведениях на конечностях
• При остром или «свежем» инфаркте миокарда (ИМ) с передней локализацией, на ЭКГ отчетливо выявляется подъем сегмента ST и положительный зубец Т (монофазная деформация), особенно примечательные в грудных отведениях V1-V6 в зависимости от размеров зоны инфаркта. Зубец Q может быть увеличенным.
• При преждевременном инфаркте миокарда (ИМ) в передней области отсутствует изменение сегмента ST, которое обычно наблюдается в случае старого инфаркта. Вместо этого, в грудных отведениях V1-V6, можно заметить большой зубец Q и депрессию сегмента ST, а также отрицательный зубец Т, в зависимости от размера пораженной области.
• Результаты анализа крови на наличие маркеров некроза миокарда показывают положительный результат.
При случае инфаркта миокарда (ИМ) на передней стороне сердца, область некроза находится на передней стенке левого желудочка. Инфаркт правого желудочка встречается очень редко. Причиной инфаркта на передней стороне является блокировка левой коронарной артерии или ее ветвей.
Признаки инфаркта миокарда на передней стороне, зарегистрированные на ЭКГ в грудной и периферических отведениях, различаются. Прежде всего, необходимо оценить изменения в периферических отведениях. В отведениях I, II, III, aVR, aVL и aVF признаки инфаркта миокарда не так явно выражены. В острой фазе инфаркта миокарда возможно небольшое повышение сегмента ST только в I, и иногда в II и aVL отведениях; зубец T в этих отведениях положительный. Таким образом, в указанных отведениях может быть зарегистрировано однофазное искажение сегмента ST, но в меньшей степени, чем в грудных отведениях.
Инфаркт миокарда (ИМ) передней локализации характеризуется явными изменениями на ЭКГ в грудных отведениях. Явные признаки ИМ регистрируются в отведениях V1-V4 или V4-V6, а при широкой передней локализации ИМ — в отведениях V1-V6. В зависимости от размера области поражения ИМ, эти изменения могут присутствовать на всей передней стенке сердца. Таким образом, чем больше зона инфаркта, тем больше отведений, в которых наблюдаются характерные изменения.
В грудных отведениях V1-V6 при обширном инфаркте миокарда передней локализации наблюдается значительное возрастание сегмента ST и положительный зубец Т (монофазная деформация). Такая монофазная деформация в грудных отведениях является важным диагностическим признаком острого инфаркта миокарда передней стенки. Поскольку эти отведения располагаются прямо над пораженным миокардом, возрастание сегмента ST во многих случаях инфаркта миокарда передней стенки по сравнению с инфарктом миокарда задней стенки выражено более ярко и не может быть пропущено.

Исходя из предположения, что чем меньше времени прошло после возникновения инфаркта, тем более высоким будет подъем сегмента ST и положительный зубец Т. В редких случаях может наблюдаться асфиксический зубец Т.
На начальных стадиях заболевания может отсутствовать большой зубец Q, однако он может появиться уже в острой фазе инфаркта. Большой зубец Q может быть очень глубоким или широким, или объединять оба эти признака. Зубец R обычно маленький или едва заметный.
После острой фазы или при «старом» инфаркте миокарда передней стенки подъем сегмента ST не наблюдается, но в отведениях I и aVL присутствует глубокий зубец Q. В этих отведениях зубец Т часто отрицателен. Однако в отведениях от конечностей описанные изменения, как и в случае острой стадии инфаркта миокарда, могут быть менее явными.
В электрокардиограмме, полученной в грудных отведениях, характерные признаки «прошедшего» инфаркта миокарда (ИМ) и «свежего» инфаркта миокарда (ИМ) выражены более ярко. Например, в отведениях V1-V4 и в случае обширного ИМ – в отведениях V1-V6, наблюдается уширение и углубление зубца Q (признак некроза). Изменения зубца Q при инфаркте передней локализации более выразительны, чем при ИМ нижней локализации.
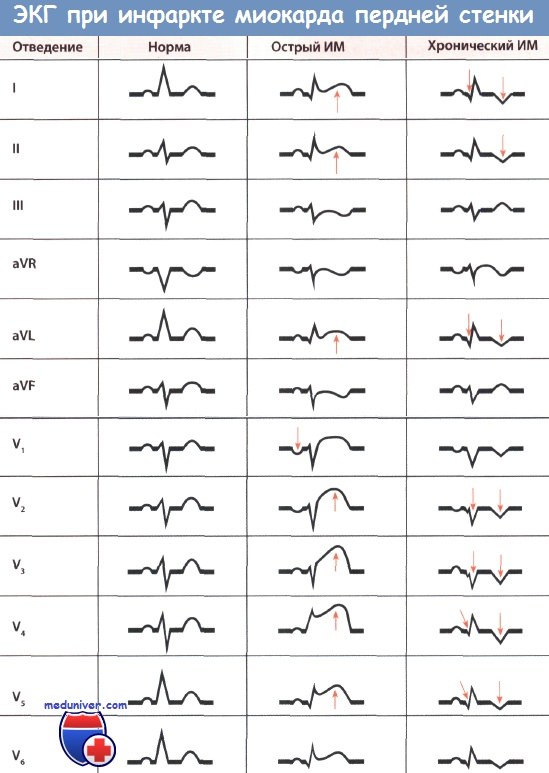
Характерным для инфаркта миокарда (ИМ) передней локализации является уменьшение амплитуды зубца R, то есть небольшие зубцы R, которые обычно присутствуют в отведениях V1-V3, исчезают, а вместо них возникает комплекс QS. Этот важный симптом ИМ является очевидным. Если зубец Q очень выражен, то иногда за ним может следовать очень маленький зубец R, который, однако, может быть и полностью отсутствовать. Позже зубец R может снова появиться и постепенно увеличиваться по амплитуде.
В диагностике «старого» инфаркта миокарда (ИМ) помимо большого зубца Q играет важную роль изменение интервала ST. В типичных случаях наблюдается появление глубокого остроконечного отрицательного зубца Т (коронарный зубец Т) в отведениях V1-V6. Кроме того, отмечается депрессия сегмента ST. Со временем, прошедшим после начала ИМ передней локализации, глубина отрицательного зубца Т уменьшается, а депрессия сегмента ST в грудных отведениях становится меньше.
При инфаркте миокарда (ИМ) как передней, так и задней локализации в тяжелых случаях в острой стадии может наблюдаться левопредсердный зубец Р.
Возможны нарушения ритма сердца в виде синусовой тахикардии, желудочковой экстрасистолии и желудочковой тахикардии.
Характеристики ЭКГ при инфаркте миокарда передней стенки:
• Закупорка левой коронарной артерии или ее ветвей
• Некроз миокарда передней стенки
• В остром периоде: подъем сегмента ST и положительный зубец Т (во всех отведениях V1-V6 или в некоторых из них, в зависимости от размера зоны некроза)
• В хроническом периоде: глубокий отрицательный зубец Т и большой зубец Q
• Положительный результат анализа крови на креатинкиназу и тропонины.
Инфаркт миокарда передней стенки с подъемом сегмента ST (I стадия) (острый инфаркт передней стенки).
Выраженный подъем сегмента ST и положительный зубец Т, преимущественно в отведениях V1-V4, указывают на острый период инфаркта передней стенки.
Дополнительные данные: смещение электрической оси сердца влево (S > R во II отведении, ECG-левосторонний тип), короткий интервал PQ (0,11-0,12 с), например, во II отведении.
«Старый» инфаркт миокарда передней стенки.
Большой зубец Q в отведениях V1-V3.
Зубец Т в отведениях I, aVL и также V2-V6 отрицательный.
Отсутствие выраженного подъема сегмента ST позволяет в данном случае диагностировать «старый» инфаркт миокарда передней локализации.
ЭКГ и коронароангиограмма пациента через 4 года после инфаркта миокарда.
«Старый» обширный инфаркт передней стенки, осложнившийся образованием аневризмы.
Маленький зубец Q, небольшой подъем сегмента ST и начинающийся отрицательный зубец Т в отведениях I и aVL.
Большой зубец Q, продолжительный подъем сегмента ST и положительный зубец Т в отведениях V2-V5 (признаки аневризмы левого желудочка).
Учебное видео ЭКГ при инфаркте миокарда
Данное видео можно скачать и просмотреть на другой платформе, перейдя на страницу: Здесь.
Редактор: Доктор Искандер Милевски. Дата обновления публикации: 18.3.2021
- Признаки нестабильной стенокардии напряжения на ЭКГ
- Признаки инфаркта миокарда без подъема сегмента ST на ЭКГ
- Признаки инфаркта миокарда с подъемом сегмента ST на ЭКГ
- Признаки инфаркта миокарда передней стенки на ЭКГ
- Признаки инфаркта миокарда задней и нижней стенки на ЭКГ
- Показания и противопоказания для ЭКГ с физической нагрузкой
- Методика проведения ЭКГ с физической нагрузкой
- Расшифровка ЭКГ после пробы с физической нагрузкой — велоэргометрии
- Изменение артериального давления (АД) при физической нагрузке
- Показания для холтеровского мониторинга электрокардиограммы (ЭКГ)
Диагностика
Идентификация нижнего, заднего или переднего инфаркта миокарда выполняется одинаково. Вначале я всегда провожу сбор анамнеза болезни и оцениваю жалобы пациента. Чаще всего уже одной грудной боли достаточно для появления соответствующих подозрений.
Для подтверждения предположения я использую дополнительные инструментальные и лабораторные исследования.
Инструментальные методы
- Эхокардиография — для оценки функции сердца и выявления аномалий в структуре сердечных клапанов;
- Коронарография — для визуализации состояния коронарных артерий и обнаружения возможных преград;
- Магнитно-резонансная томография — для получения детальных изображений сердечной мышцы и сосудов;
- Биохимический анализ крови — для определения уровня маркеров повреждения сердечной мышцы, таких как тропонины и креатинфосфокиназа.
- Коронарография. После введения контрастного вещества в артерии сердца на мониторе видно место закупорки, что позволяет быстро восстановить проходимость сосуда путем стентирования.
- Эхокардиография (Эхо-КГ). Ультразвуковое исследование сердца позволяет обнаружить снижение или полное отсутствие сокращений в пораженной области миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методов достаточно для постановки окончательного диагноза.
Лабораторные методы
Лабораторные исследования представляют собой ценные инструменты для ранней верификации заболевания. Наиболее надежным является анализ крови на наличие тропонина I. Этот белок содержится в кардиомиоцитах и при разрушении миокарда попадает в кровоток, где его можно обнаружить. Более подробную информацию о процессе анализа можно найти в статье, доступной по ссылке.
Дополнительные лабораторные исследования:
- Общий анализ крови. В случае инфаркта количество лейкоцитов может увеличиться, а скорость оседания эритроцитов (СОЭ) может быть выше нормы.
- Биохимический анализ крови. Уровень C-реактивного белка, АсАТ и АлАТ может повышаться.
- Коагулограмма. Этот анализ показывает способность крови сворачиваться. У пациентов с инфарктом часто наблюдается высокая активность свертывания.
Как кардиолог, я сначала провожу анализ на тропонин, также как и большинство других кардиологов. Остальные тесты имеют второстепенное значение.
Возможные последствия и осложнения
Прогноз для пациента с инфарктом всегда зависит от своевременного обращения к врачу. Предоставление квалифицированной помощи в течение первых 2 часов после начала приступа может предотвратить развитие некроза сердечной мышцы. Благодаря проведению тромболизиса и стентирования удаётся достичь такого прогноза. Однако множество людей страдает от боли, надеясь, что она «пройдет сама по себе», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Чаще всего я сталкиваюсь с такими осложнениями болезни:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различные нарушения ритма и проводимости.
- У пациентов с хронической аневризмой сердца наблюдается истончение пораженного миокарда в стенке, что приводит к образованию выпячивания, в котором могут образовываться тромбы.
Самым серьезным последствием инфаркта является смертельный исход. Однако, при правильной терапии и удачном стечении обстоятельств пациенты могут прожить десятилетия после перенесенного сердечного приступа. О необходимости принятия определенных лекарств и их длительности после выписки из больницы можно прочитать здесь.
Инфаркты миокарда правого желудочка
В результате проведенных исследований было выявлено, что у пациентов, страдающих нижнезадним инфарктом миокарда, часто наблюдается поражение передней стенки желудочка сердца.
Развитие сердечного приступа возможно на задней стенке левого желудочка (имеются в виду сердечные приступы заднебазальных отделов ЛЖ).
Сердечные приступы нижней стенки
При сердечных приступах нижней (диафрагмальной) стенки ЛЖ изменения возникают в отведениях II, III, aVF (рис. 8-12-8-14).
Типичный признак Q-сердечного приступа передней стенки ЛЖ – отсутствие нормального нарастания зубца R в грудных отведениях.
Разновидности инфарктов
Кардиологические специалисты указывают на несколько различных факторов, на основе которых производится классификация инфаркта миокарда.
Виды инфаркта миокарда определяются следующими показателями:
- по размерам зоны поражения;
- по глубине поражения;
- по местоположению области некроза;
- по частоте проявления;
- по местонахождению боли;
- по результатам электрокардиограммы;
- по последствиям развития.
Детальнее остановимся на описании каждого вида инфаркта миокарда.
По размерам пораженного очага
В зависимости от размера повреждения сердечной мышцы, инфаркт миокарда можно разделить на различные типы:
При незначительном ущербе миокарда не возникают тромбоэмболия, фибрилляция желудочков, аневризма или разрыв сердца. Однако в 30% случаев небольшой инфаркт может прогрессировать до крупного.
По глубине отмирания клеток
В зависимости от степени распространения некроза тканей, определяют различные типы инфаркта:
- Трансмуральный — это глубокое поражение мышцы сердца, охватывающее практически все слои миокарда, эндокарда и эпикарда. При этом на ЭКГ видно образование патологического зубца QS, что указывает на тяжелую форму заболевания с высокой вероятностью смертельного исхода. Диагностика затруднена из-за множества симптомов, характерных для других заболеваний. Напоминает стенокардию, имеющую необратимые последствия.
- Интрамуральный — это поражение левого желудочка в самой глубине сердечной мышцы разного размера без вовлечения эпикарда и эндокарда. На электрокардиографическом исследовании не обнаруживается патологии зубца Q. Из-за формирования трансмуральной ишемии вокруг поврежденного очага наблюдается отрицательный симметричный зубец T. Своевременное и разумное лечение быстро корректирует патологию и практически исключает возникновение осложнений.
- Субэпикардиальный — это поражение внешней сердечной оболочки (эпикарда). ЭКГ выявляет изменения зубца Q с повышением сегмента ST над изолинией. Это связано с высоким риском смерти пациента.
- Субэндокардиальный — это патологические изменения узкой полоски внутренней сердечной оболочки (эндокарда) в нижней части миокарда с опущением сегмента ST под изолинию. Отсутствует патология зубца Q, и протекает без серьезных осложнений.
Обычно, при интрамуральных и субэндокардиальных формах инфарктов миокарда обнаруживают небольшие очаги поражения, а при трансмуральных и субэпикардиальных формах инфарктов миокарда – большие очаги поражения.
По расположению некроза
Расположение некротических клеток миокарда предполагает наличие следующих видов инфаркта миокарда:
- локализация в левом/правом желудочке;
- поражение перегородки между желудочками;
- поражение верхушки сердца;
- сочетание нескольких мест поражения кардиомиоцитов (заднебоковое, нижнебоковое и т. д.).
Чаще всего отмечается поражение левого желудочкового сегмента, в то время как инфаркт предсердий регистрируется реже.
Метод сцинтиграфии, который включает введение радиоизотопов в кровеносную систему, позволяет точно определить место поражения.
По кратности возникновения
В соответствии с данным показателем, инфаркт миокарда классифицируется следующим образом:
- Первичный — выявляется впервые;
- Рецидивирующий — в течение двух месяцев после первичного инфаркта в зоне пораженной мышечной ткани обнаруживаются повторные повреждения миокарда;
- Продолженный — вторичная трансформация коронарной артерии, с изменением места поражения;
- Повторный — обнаруживается через два месяца и более после первичного инфаркта и может возникнуть в любой части сердца.
Вторичные проявления некроза сердечной мышцы представляют опасность и часто приводят к смерти пациента.
По локализации боли
- синдром абдоминальной боли – болевые ощущения в животе, часто сопровождающиеся тошнотой, рвотой или нарушением стула;
- синдром спинной боли – боли в спине, лопатках или шее;
- синдром дыхательной недостаточности – затрудненное дыхание, одышка;
- синдром синдрома шока – ощущение обморока, слабости, потери сознания;
- синдром патологического отклонения сердечного ритма – изменение ритма сердца, ощущение сердцебиения;
Своевременное распознавание и правильное дифференциальное диагностирование этих форм инфаркта миокарда является важной задачей для врача и позволяет начать лечение на ранних стадиях заболевания.
- Поразительная форма воздействует на нижние слои мышцы сердца, тяжело поддающаяся диагностике в связи с локализацией болевого синдрома в области желудочно-кишечного тракта. Симптомы такие же, как у аппендицита, панкреатита и других гастралгических заболеваний, а также сопровождаются резким снижением артериального давления;
- Астматическая форма проявляется усиленным одышкой, схожа с приступами бронхиальной астмы, способствует развитию легочного отека, возникает вследствие застоя крови;
- Церебральная форма развивается на фоне нарушения кровообращения в мозгу и характеризуется головокружением, потерей сознания;
- Аритмическая форма инфаркта проявляется на фоне нарушений сердечного ритма, поражает не только мышцу сердца, но и проводящую систему, сопровождаясь незначительными болями в грудной области.
Высококвалифицированный специалист с многолетним стажем работы может ошибиться в постановке диагноза.
По электрокардиограмме
При проведении электрокардиографического обследования определяются инфаркты по двум типам:
- Q-инфаркт — образование патологического зубца Q и реже комплекса QS желудочков характерно для крупноочаговой трансмуральной разновидности;
- не Q-инфаркт — мелкоочаговое поражение миокарда, проявляющееся отрицательными Т-зубцами и неизменным зубцом Q.
В четверти случаев инфаркт миокарда с зубцом Q и без зубца Q не сопровождается болевыми симптомами. Распознать заболевание становится возможным только при использовании специального оборудования во время планового медицинского осмотра или при осложненном течении. Это заболевание наиболее часто встречается у пациентов сахарным диабетом, которое развивается на фоне потери чувствительности.
По осложнению болезни
В зависимости от возможных последствий патологии, инфаркт миокарда может иметь следующие формы:
- Сложная форма встречается даже при благоприятном течении болезни и сопровождается острой недостаточностью миокарда, тромбоэмболией, разрывом перегородки между желудочками, перикардитом.
- Несложная форма встречается реже и характеризуется благоприятными последствиями: образовавшийся рубец на сердце не мешает возврату к прежнему образу жизни. Пациент сохраняет активность и работоспособность.
Риск осложнений снижается при полном соблюдении медицинских рекомендаций.
Различные формы инфаркта миокарда, перечисленные выше, часто путают с состояниями, называемыми:
- лакунарный инфаркт — закупоривание мелких сосудов мозга;
- Мочекислый инфаркт часто обнаруживается у новорожденных в связи с неопасными изменениями в функционировании почек.
Для предотвращения инфаркта миокарда рекомендуется вести здоровый образ жизни, правильно питаться, активно двигаться, постоянно контролировать уровень давления и холестерина.
Этапы развития патологии сердечной мышцы
В медицине выделяют различные стадии развития инфаркта миокарда с характерными клиническими проявлениями, требующими индивидуального подхода и соответствующей терапии.
Предлагаем вам ознакомиться с особенностями и продолжительностью периодов инфаркта миокарда:
ЭтапыКлиническая картинаДлительность течения
| Продормальный период перед инфарктом | Усиливающаяся стенокардия с приступами боли. Увеличение тревожности, ухудшение общего состояния, слабость. | от нескольких минут до двух месяцев |
| Острый ишемический период | Интенсивные боли за грудиной с иррадиацией в плечо, левую руку, шею и челюсть (иногда более ощутимые, чем в грудной клетке), что затрудняет диагностику. |
Сопровождается одышкой, холодным потоотделением, тошнотой, возникновением внезапного страха смерти.
Болевой синдром имеет волнообразный характер, может полностью исчезать. Появляются приступы учащенного сердцебиения, аритмии.
Длительные боли указывают на увеличение зоны поражения миокарда.
Характеристики болевых ощущений могут пропадать или, напротив, усиливаться.
Этап крупноочагового поражения миокарда является наиболее опасным из всех стадий инфаркта, поскольку может быть сопровожден тяжелыми нарушениями, такими как тромбоэмболия, нарушение кровоснабжения головного мозга и другие.
На этой стадии характерно понижение артериального давления, нарушение сердечного ритма и недостаточность сердечной функции.
Развиваются сердечная недостаточность и электрическая нестабильность, которые время от времени полностью исчезают.
С этим связано развитие гипертрофии (увеличение размеров) здоровых областей миокарда, что приводит к исчезновению симптомов.
При обширном поражении могут сохраняться признаки сердечной патологии и ухудшаться самочувствие пациента.
Данная таблица иллюстрирует стадии инфаркта миокарда, характеризующиеся большими очагами поражения.
Для мелкоочаговой формы характерны симптомы, сходные с проявлениями продормальной и острейшей стадии крупнооочаговой патологии мышцы сердца. Осложнения мелкоочаговой инфарктной формы практически не наблюдаются. Однако, следует учесть, что данное проявление некроза миокарда может прогрессировать и принять более обширную форму, что является опасностью.
Профилактика инфаркта миокарда
Профилактика острого инфаркта миокарда и других его видов состоит из ряда мероприятий, главной целью которых является предотвращение атеросклероза и минимизация рисков возникновения инфаркта миокарда. Задачей профилактики после перенесенного инфаркта миокарда является предотвращение летального исхода, повторного инфаркта миокарда, хронической сердечной недостаточности и других возможных осложнений.

Основой первичной профилактики инфаркта миокарда является соблюдение здорового образа жизни и следование медицинским рекомендациям, направленным на предупреждение развития ишемической болезни сердца (поддержание нормального уровня артериального давления, глюкозы и холестерина). Пациенту следует придерживаться правильного питания, регулярно заниматься физической активностью, правильно распределять нагрузки и избегать вредных привычек.
Необходима своевременная диагностика заболеваний, которые увеличивают риск развития инфаркта миокарда. В медицинских центрах «К+31» предоставляется возможность пройти полное обследование для определения всех показателей здоровья и точной постановки диагноза. Это позволяет предотвратить развитие инфаркта миокарда на любой стадии, включая подострую, а также помогает предотвратить другие проблемы, связанные с сердцем и сосудами.
После перенесенного инфаркта миокарда необходимо проводить вторичную профилактику с целью предотвращения смертельного исхода, повторного инфаркта миокарда и развития хронической сердечной недостаточности. Отдаленный прогноз после инфаркта миокарда зависит от тяжести и распространенности стенозирующего атеросклероза коронарных артерий, степени дисфункции левого желудочка, возраста пациента и наличия потенциально опасных аритмий.
После перенесенного инфаркта миокарда требуется постоянное медицинское наблюдение для предотвращения возникновения отдаленных осложнений, таких как хроническая сердечная недостаточность и аритмии. Эти осложнения можно успешно предотвратить с помощью соответствующего рекомендуемого врачом режима, правильного питания и специального лекарственного лечения. Рекомендуется регулярно посещать кардиолога (не реже, чем раз в полгода), чтобы контролировать общее состояние и оценить эффективность проводимой терапии.
Важно помнить, что инфаркт миокарда – это серьезное заболевание, вызванное другими заболеваниями. Поэтому необходимо следить за состоянием всех систем организма, включая эндокринную систему, регулярно проходить профилактические осмотры и не пренебрегать приемом назначенных врачом лекарств. Иногда простые таблетки способны спасти жизнь, предотвращая развитие серьезных патологий.
Глубокий перегородочный инфаркт миокарда или переднезадний инфаркт миокарда
Данный тип инфаркта характеризуется одновременным поражением задней и передней частей перегородки между желудочками сердца и соседних участков миокарда передней и задней стенок левого желудочка. Встречаемость инфарктов миокарда с указанной локализацией довольно низка. Это объясняется тем, что передняя часть перегородки между желудочками, как правило, получает кровоснабжение от левой коронарной артерии, а задняя часть — от правой венечной артерии.
Глубокий перегородочный инфаркт характеризуется наличием характерных признаков в отведениях II, III, aVF и в отведении Dorsalis по Небу.
Причиной этих явлений является повреждение задней стенки левого желудочка и задней части межжелудочковой перегородки. Если некроз распространяется на базальные участки задней стенки и перегородки, то электрокардиографические признаки инфаркта иногда могут быть обнаружены в отведениях V7 – V9.
При поражении передней стенки левого желудочка и передней части межжелудочковой перегородки появляются признаки инфаркта в отведениях V1 – V4 и в отведении Anterior по Небу одновременно или в части из этих отведений.
При глубоком перегородочном инфаркте миокарда часто наблюдаются блокады ножек пучка Гиса или ветвей левой ножки, а также различные нарушения атриовентрикулярной проводимости.
Источник: «Руководство по электрокардиографии», В.Н.Орлов

Электрокардиограмма при инфаркте миокарда (12 отведений)
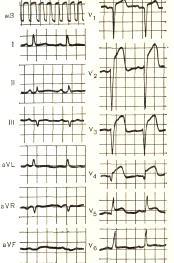
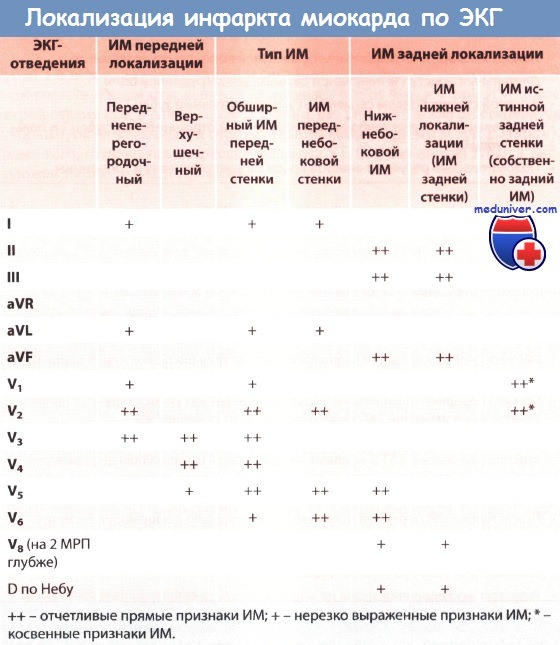
Использование широко принятых 12 отведений позволяет провести локальную диагностику инфаркта миокарда. В зависимости от места поражения можно выделить инфаркты передней стенки, нижней стенки или заднедиафрагмальной области, задневерхней (или именно задней), верхушки, боковой области и переднеперегородочной области левого желудочка сердца. Для инфаркта передней стенки (включая область верхушки) характерны изменения на ЭКГ в отведениях I, II, aVL и V2 — V4, для инфаркта нижней стенки — в отведениях II, III и aVF.
Для инфаркта боковой области — в отведениях I, aVL и V5 — V6. При поражениях в области перегородки изменения наблюдаются в отведениях V1 — V2(3), причем эти изменения характерны для поражения переднего отдела межжелудочковой перегородки. При изолированном поражении заднего отдела межжелудочковой перегородки четких признаков инфаркта миокарда в правых грудных отведениях не наблюдается.
Редко наблюдается поодиночному поражению отдела сердца, обычно вовлекаются смежные области левого желудочка, поэтому характерные изменения, характерные для инфаркта миокарда, наблюдаются в большем количестве отведений. Например, инфаркт передней части перегородки часто сочетается с инфарктом передней стенки левого желудочка и верхушки, при этом изменения наблюдаются в отведениях I, II, aVL и V1-4.
При распространении переднеперегородочного инфаркта на боковую стенку левого желудочка, кроме указанных выше отведений, наблюдаются характерные изменения в отведениях V5-6. При сочетании нижнего инфаркта с инфарктом боковой стенки изменения имеют место в отведениях II, III, aVF и V5-6.
Обращается внимание на иные комбинации локализации инфаркта миокарда. При определенных локализациях инфаркта миокарда электрокардиографическая диагностика осложняется. Необходимо использовать дополнительные отведения или опираться на так называемые реципрокные изменения – изменения комплекса QRS и зубца T в отведениях, отражающих неповрежденную, противоположную область сердца, где нет некротического процесса.
Таким образом, при инфаркте миокарда в верхней части боковой стенки левого желудочка (высокий боковой инфаркт) характерные изменения наблюдаются только в отведении aVL, в левых грудных отведениях, снятых на обычном уровне, изменения не обнаруживаются.
Только размещение электродов на уровне второго — третьего межреберья, или регистрация 35 отведений ЭКГ, позволяет выявить типичные изменения в V4-6 отведениях, характерные для инфаркта миокарда. Однако, даже с использованием дополнительных отведений, обнаружение признаков высокого бокового инфаркта миокарда на ЭКГ представляет сложности и требует динамического электрокардиографического наблюдения.
— М.Я. Руда, «Инфаркт миокарда»
