Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Новорожденных переводят в палату интенсивной терапии в случае возникновения осложнений или проблем со здоровьем. В этом отделении специалисты могут наблюдать состояние малыша более внимательно, обеспечивая необходимое лечение и уход.
Одним из главных аспектов, которые будут рассмотрены в статье, будет причина перевода новорожденного в палату интенсивной терапии. Далее будет рассказано о том, какие виды медицинской помощи могут быть предоставлены в данном отделении, и какие процедуры и методы лечения используются для стабилизации состояния ребенка. В завершение будет описан процесс реабилитации и восстановления после пребывания в палате интенсивной терапии, а также меры для предотвращения возможных осложнений в будущем.
Для чего новорожденного переводят в палату интенсивной терапии?
Новорожденные могут быть переведены в палату интенсивной терапии по разным причинам. Одной из основных причин является наличие каких-либо осложнений или проблем после рождения. Это могут быть проблемы с дыхательной системой, сердечно-сосудистой системой или другие заболевания, требующие специализированных медицинских мероприятий.
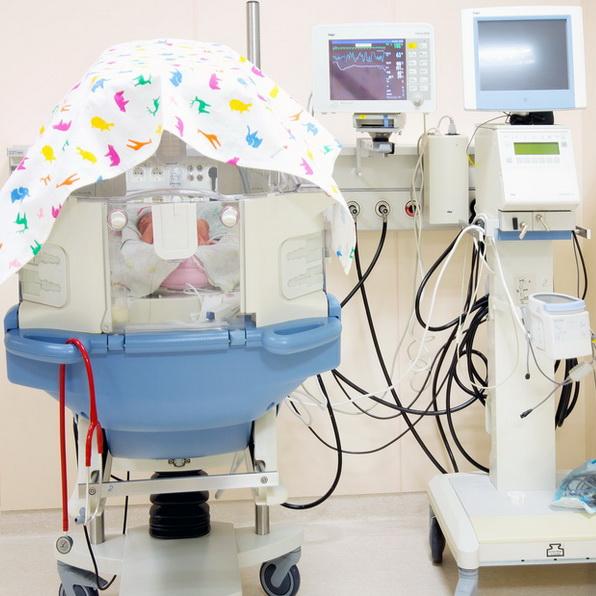
Осложнения после родов
Некоторые новорожденные могут столкнуться с различными осложнениями после родов, такими как асфиксия (перебои в поступлении кислорода), инфекции, проблемы с сердцем или другие органами. В таких случаях младенца могут перевести в палату интенсивной терапии для наблюдения и специализированного лечения.
Недостаток веса
Если новорожденный родился с недостаточным весом или имеет проблемы с питанием, ему также может потребоваться особый уход и наблюдение в палате интенсивной терапии. Там медицинский персонал может обеспечить младенцу подходящее питание и мониторинг его состояния для быстрого восстановления и набора веса.
Поддержание жизненных функций
В некоторых случаях новорожденные могут требовать поддержки для поддержания жизненных функций, таких как дыхание или сердечный ритм. Палата интенсивной терапии обеспечивает доступ к специализированным аппаратам и медицинскому оборудованию для обеспечения необходимой поддержки и контроля за состоянием младенца.
Перевод новорожденного в палату интенсивной терапии – это мера предосторожности, обеспечивающая оптимальные условия для восстановления и лечения младенца в случае каких-либо осложнений после рождения.
Почему новорожденный может оказаться в реанимации?
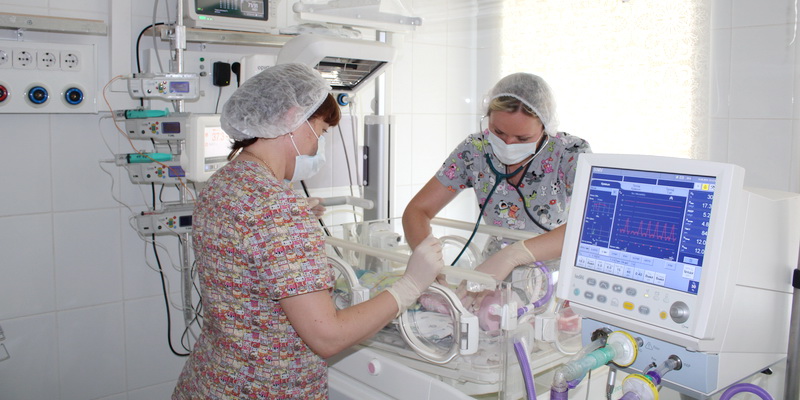
Часто в отделение реанимации и интенсивной терапии новорожденных Пушкинского роддома поступают груднички, которые столкнулись с проблемой аспирации околоплодными водами, имеют врожденные инфекционные заболевания, или родились преждевременно и имеют незрелые легкие. Здесь мы помогаем новорожденным адаптироваться к жизни вне материнского организма и обучаем их дыханию.
Вопрос о том, что делает малыша нуждающимся в реанимации из-за аспирации, может быть несколько запутанным.
Обычно о таком состоянии говорят, что новорожденный ребенок вдыхает околоплодные воды, однако с медицинской точки зрения это неверно. Вместо того чтобы проглотить жидкость, младенец вдыхает ее, что приводит к нарушению процесса раскрытия легких и последующего дыхания.
Если околоплодные воды были чистыми, то состояние ребенка стабилизируется и улучшается достаточно быстро. Однако бывает так, что у ребенка в утробе еще есть меконий (первородный кал), что загрязняет воды, и когда они попадают в легкие, вызывает еще более опасное состояние, вплоть до кислородного голодания и химического ожога легких.
Почему возникают такие ситуации? На самом деле, хотя процент таких случаев очень низкий, причин много — сложные роды, тяжелая беременность, позднее обращение в женскую консультацию (будущие мамы не посещают врачей), и ситуация, когда приезжают в родильный дом уже со схватками.
Медики еще раз напоминают, что важно своевременно записываться на прием, обязательно ходить на женскую консультацию и проходить все назначенные врачом обследования. Ведь когда речь идет о здоровье будущего ребенка, нужно сократить все, даже самые незначительные, риски.
Еще одно важное указание — необходимо присутствовать в родильном доме заранее, а не ожидать начала схваток дома. Как и роды в такси или в автомобиле скорой помощи, домашние роды могут закончиться благополучно. Однако, если возникнет необходимость в экстренной специализированной помощи, ее могут оказать только в родильном доме. Здесь работают врачи-специалисты и имеется соответствующее оборудование. И только они смогут спасти жизнь как ребенку, так и матери в непредвиденных случаях.

Какие предметы необходимы новорожденному в роддоме?
При поступлении в наше родильное учреждение у Вас нет необходимости перевозить целые наборы предметов для ухода за ребенком. Мы предоставляем все, что нужно для ухода за новорожденным:
- Одноразовые подгузники
- Стерильные костюмчики и пеленки
- Средства для проведения гигиенических процедур и ухода за нежной кожей младенцев.
Вам необходимо только приготовить изысканный набор для выписки ребенка.

Дополнительные важные вопросы
- Необходимо провести разговор с родителями о состоянии ребенка и установить удобное время для их посещения (принципиально в любое время, но есть предпочтительное время, например, во время обхода);
- Старшие дети также могут посещать стационар, если они не имеют инфекций и привиты в соответствии с возрастом (важно проверить наличие ветряной оспы!);
- Получить информированное согласие родителей на лечение ребенка;
- Предоставить тетрадь для записи информации для родителей и сделать фотографию ребенка;
- Уточнить контактный номер телефона родителей.
Организационные вопросы (хотя они могут быть трудоемкими, но необходимы):
- Внести данные пациента в систему документации;
- отправить предварительный отчет гинекологам;
- при необходимости запросить анализ крови и вернуть срочный пакет (0(1) Rh(-), ЦМВ-отрицательный) в палату родов;
- установить диагноз при поступлении для статистической службы (DRG)*.
Основные мероприятия по первичной стабилизации новорожденных:
1) Наблюдение за основными жизненными функциями
— Частота сердечных сокращений (110-160 ударов в минуту в состоянии покоя в первые часы жизни)
— Оценка выраженности нарушений дыхания
— Температура тела (36,5-37,0 градусов по Цельсию в подмышечной впадине)
— Артериальное давление (от 38 до 42 мм ртутного столба)
— Кровоснабжение кожи (проявление «симптома бледного пятна» в течение 2-4 секунд)
— Пульсоксиметрия (насыщение крови кислородом 90-95%)
— Суточный объем мочеиспускания (1-3 мл/кг/час)
— Кислородная ёмкость крови
— Уровень глюкозы в периферической крови
— Общий билирубин в периферической крови
Со 2-х суток жизни также:
— Динамика изменения массы тела (потеря не более 10% (до 12%) к 3-4 дню, прирост не более 2% в сутки)
— Электролитный состав крови
— Ионизированный кальций в сыворотке крови
— Уровень белка в венозной крови
— Клинический анализ крови
— Рентген грудной клетки
— ЭхоКГ с допплерометрией
2) поддержание оптимальной температуры организма
— температура окружающего воздуха в помещении родильного зала должна быть не ниже 25С
— закрыть окна, форточки и двери
— заранее включить источник тепла, чтобы подстилка и пеленки прогрелись заранее
— немедленно после рождения ребенка протереть его кожу и завернуть в другую теплую пеленку
— при проведении реанимационных процедур ребенка нужно прикрыть теплой пеленкой
— для детей с весом до 1500 г при проведении реанимации необходимо поместить их (от нижних конечностей до шейного отдела) в стерильный пакет из целлофана
— контакт между ребенком, не нуждающимся в реанимации, и матерью в режиме «кожа к коже» помогает избежать гипотермии.
— При использовании ртутных термометров возникают трудности в точной диагностике гипотермии, если их шкала начинается с 35°С. В случае, если шкала начинается с 33°С, необходимо особое внимание уделить аккуратному снижению уровня ртути до минимальной отметки.
3) Оптимальное содержание кислорода в крови и нормальное функционирование легких
Система оценки тяжести дыхательной недостаточности по Downes
Оценка степени тяжести дыхательного дистресса
| Показатели | 0 | 1 | 2 |
| Частота дыхания | 60 | 60-80 | Более 80 |
| Цианоз | Отсутствует | Возникает при дыхании комнатным воздухом | Возникает при дыхании 40% кислородом |
| Раздувание крыльев носа | Отсутствует | Слегка заметное | Умеренное или выраженное |
| Затрудненное выдохание | Отсутствует | Слышно при прослушивании | Слышно без стетоскопа |
| Аускультация | Дыхание легко слышно | Дыхание ослабленное | Дыхание едва слышно |
2-3 балла – наблюдается легкий дистресс дыхания
4-6 баллов – наблюдается дистресс дыхания средней степени тяжести
более 6 баллов – наблюдается тяжелый дистресс дыхания
Точную оценку степени серьезности дыхательной недостаточности можно сделать только путем изучения состава артериальной крови с помощью КОС.
Лечение нарушений дыхания:
— обеспечение или восстановление проходимости дыхательных путей
— обеспечение достаточного уровня оксигенации
— обеспечение должного уровня вентиляции
— при ярко выраженной незрелости легких – применение сурфактантов в качестве заместительной терапии
4) поддержание нормального кровообращения
5) поддержание гомеостаза новорожденного
6) профилактика осложнений, связанных с инфекцией, и лечение ранних инфекций у новорожденных
«Тепличные условия»
В первые дни жизни недоношенных новорожденных крайне важно поддерживать оптимальную температуру в помещении с целью обеспечения их выживания и полноценного развития. Это необходимо, поскольку недостаточно зрелый организм таких детей ограничен в своих возможностях противостоять агрессивным воздействиям окружающей среды. Причиной этому является большая площадь кожи по сравнению с массой тела, что приводит к значительным потерям тепла. Также недостаточное развитие подкожного жирового слоя и наличие выраженной сети кожных сосудов способствуют большой потере тепла. Поэтому недоношенные дети легко охлаждаются, а слишком сильное внешнее согревание приводит к их перегреванию, что усложняет процесс ухода за ними. Именно поэтому были разработаны медицинские системы, которые могут моделировать тепловой комфорт окружающей среды, аналогичный «материнскому теплу», который так необходим для недоношенных детей, чтобы они могли нормально созреть.
В родильных учреждениях и отделениях для преждевременно рожденных младенцев в специальных детских стационарах применяются кувезы. Простейший вид кувеза представляет собой ванну с двойными стенками, открытую сверху, между которыми циркулирует горячая вода (с температурой до 50-60°C). Современные модели кувезов оснащены электрическим подогревом воды с возможностью регулировки ее температуры и влажности воздуха, а также автоматической подачей кислорода.
Использование инкубаторного (кувезного) метода с индивидуальным микроклиматом является наиболее эффективным способом выведения детей. Он предоставляет физиологические условия, необходимые с первых минут после рождения вне матки. В кувезе поддерживается оптимальная температура и влажность, что снижает потребление энергии ребенком на поддержание тепла тела и потерю влаги через кожу и при дыхании.
Сроки пребывания в инкубаторе зависят от веса при рождении, зрелости и общего состояния ребенка. Дети с небольшой степенью недоношенности находятся в инкубаторе 2-4 дня или несколько часов, сильно недоношенные дети с весом до 1500 г – 8-14 дней, а с весом до 1750 г – 7-8 дней.
Как спасают новорожденных. Репортаж из реанимации
Небольшие сгустки, некоторые достигающие размеров ладони, уязвимы к инфекциям и проблемам, но невероятно устойчивы, с первых мгновений своего появления на свет готовы бороться за свою жизнь. Блоггеры dva_loskutka и zizis побывали в специализированном отделении реанимации для недоношенных младенцев и хотят рассказать вам о его работе.
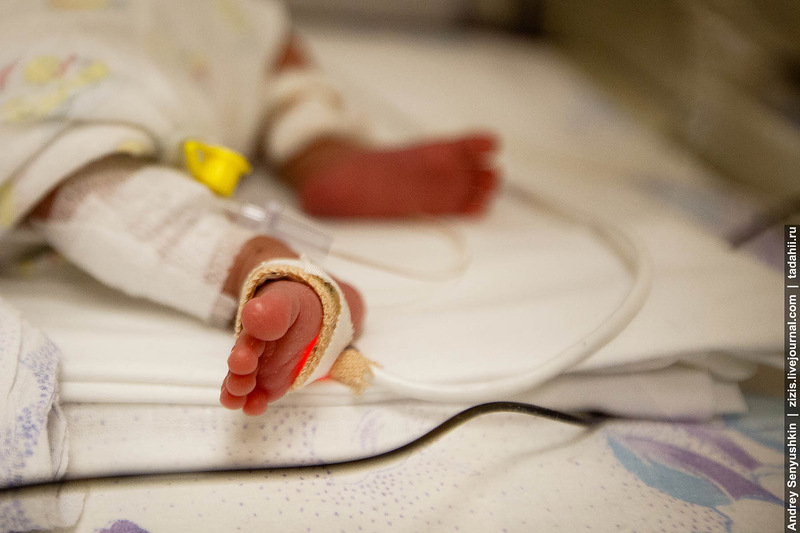
В наше отделение принимаются наиболее серьезные случаи для новорожденных из всех родильных домов города Москвы. Такие дети доставляются специализированной реанимационной неонатальной бригадой.
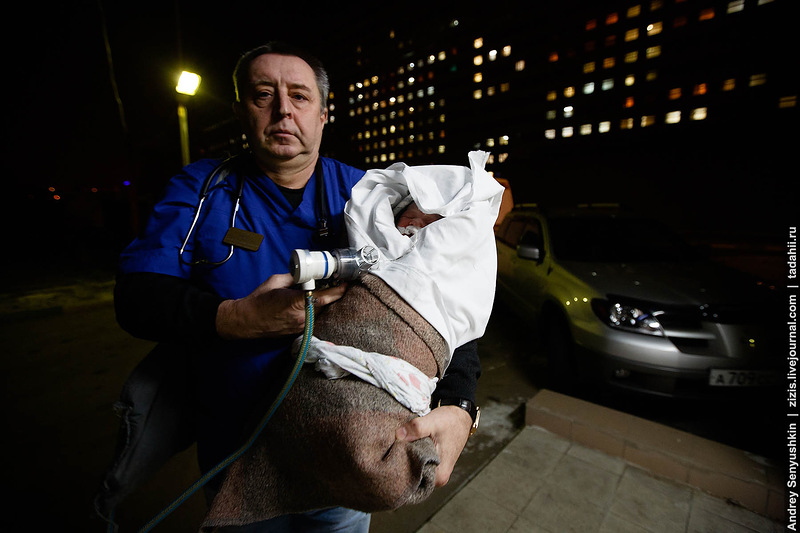
Из родильного дома получается вызов и бригада, состоящая из врача и фельдшера, выезжает на место и доставляет ребенка в отделение реанимации. Здесь дети находятся до того момента, пока их состояние не стабилизируется.
Дети находятся на искусственной вентиляции легких, так как их легкие не полностью развернуты, и В случае тяжелого дыхательного недостатка. Восстановление дыхательной функции происходит именно в этом отделении.
За последнее время в медицине произошло значительное совершенствование в лечении проблем с дыханием. Появилось множество новых устройств, особенно предназначенных для детей с крайне низким весом, таких как недоношенные дети. Врачи сейчас стремятся проводить неинвазивную искусственную вентиляцию легких, что означает, что они не используют трубку, вводимую в гортань ребенка. Вместо этого они используют метод, известный как назальный сипап. При этом методе создается такое же давление в легких, как при интубации трахеи, которая является полной искусственной вентиляцией легких.
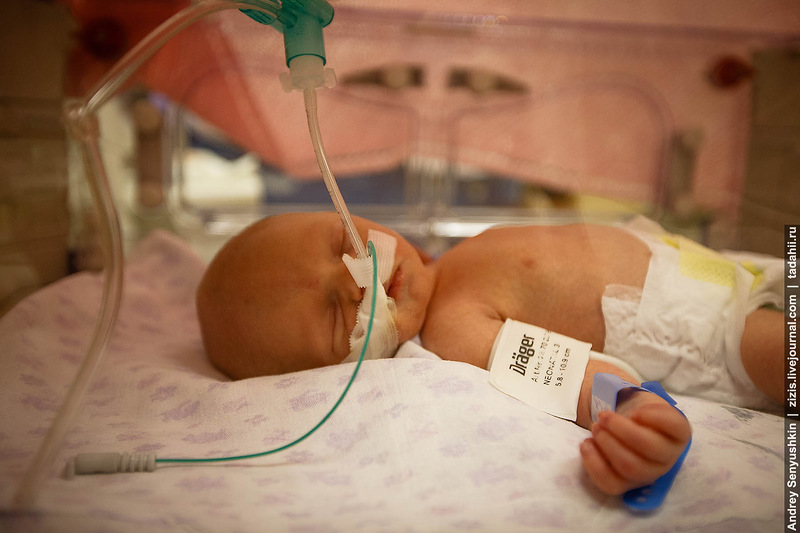
Специализация данной реанимации – младенцы, рожденные преждевременно, поскольку весь педиатрический отдел предназначен для лечения их. Однако здесь также принимаются новорожденные, рожденные в результате травм при родах, задыхавшиеся во время родов или имеющие судорожный синдром.
В Москве есть несколько подобных отделений второго уровня: при 7-й (откуда мы, собственно говоря, и ведем репортаж), при 13-й, при Филатовской, при 70-й и 8-й ГКБ. На базе 7-й ГКБ находится единый диспетчерский пункт, куда поступают вызовы из всех родильных домов Москвы, и затем диспетчер направляет детей в реанимацию той или иной больницы в зависимости от расстояния от родильного дома и заполненности коек.

В Москве общей сложности работает три машины скорой помощи, из которых две привязаны к 7-й городской больнице, а одна к 8-й.

Современные достижения в медицине позволяют спасать жизнь детям, которые родились с массой всего 500 грамм с 22-й недели беременности. Рост такого младенца составляет примерно 32-33 сантиметра от вершины головы до пяток.
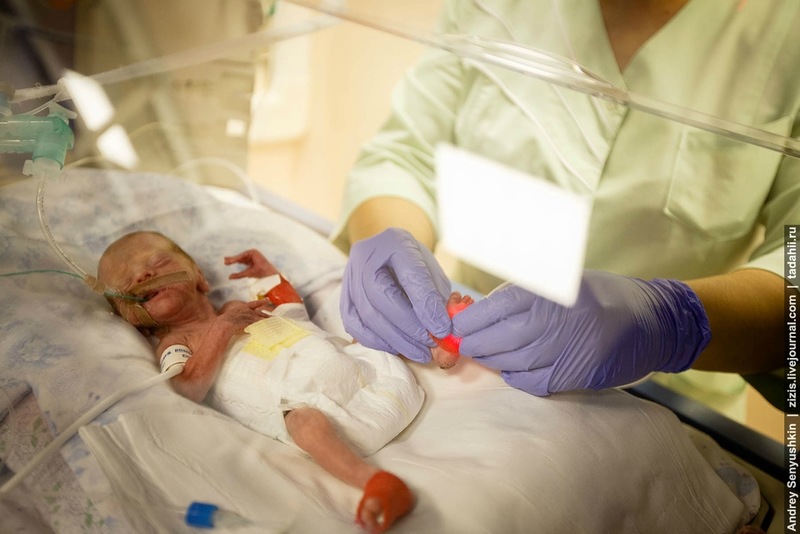
Когда родители выясняют, каковы шансы на спасение их ребенка, то медики сообщают, что вероятность равна 50 на 50. Однако, на самом деле, благодаря превосходному медицинскому оборудованию и высокой квалификации врачей, смертность в этом году составила всего 0,3 процента. Когда дело касается жизни, то выражения вроде «всего-то» абсолютно неприемлемы. Необходимо осознавать, что врачи здесь сражаются за каждого ребенка, каждый день его жизни и каждый грамм его веса.
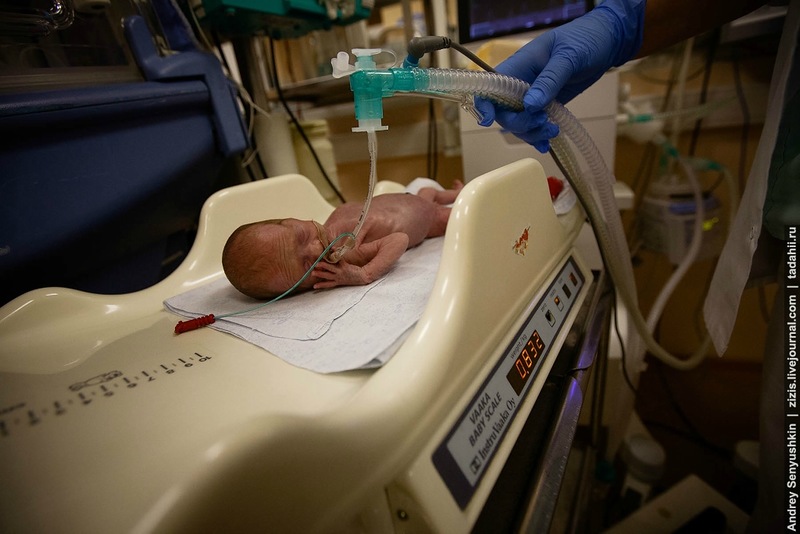
В среднем за год в эту клинику обращается 1100-1200 маленьких пациентов, примерно 2-3, а иногда и 4 ребенка в день. Дети, нуждающиеся в реанимации, находятся здесь от 5 до 30 дней, хотя для крайне нежных младенцев это время может превышать 3 месяца. Стоимость лечения такого ребенка может достигать полумиллиона рублей, однако это не означает, что у родителей должен быть миллион на счету. Все расходы покрываются в рамках государственных гарантий, предоставляемых в соответствии с обязательным медицинским страхованием, которое имеют все граждане Российской Федерации.

По-моему последнее время Московский городской фонд обязательного медицинского страхования объявил о увеличении затрат на предоставление различных видов медицинской помощи, включая уход за детьми, особенно уход за новорожденными с врожденными нарушениями пищеварения в больницах. Сейчас больницы получат 122 тысячи рублей, вместо сегодняшних 61 тысячи. Ранее не все тарифы покрывали расходы на лечение, особенно если дети весом от 600 до 800 грамм выходят на поправку. Ребенка выписывают только тогда, когда мама может справиться с ним, то есть когда ребенок способен самостоятельно дышать, сохранять тепло и сосать соску.
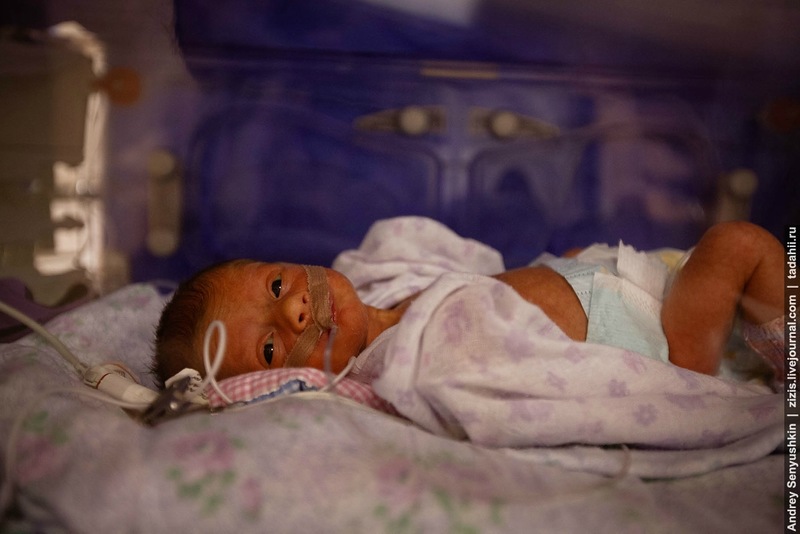
Здесь я хотел бы немного отклониться от темы и выступить в роли преподавателя, вспомнив свой опыт работы в университете. Так вот, полис ОМС — это не просто документ, а такое устройство, по которому каждому гражданину РФ гарантирована бесплатная медицинская помощь в рамках обязательного медицинского страхования. Важно отметить, что не имеет значения, где вы получили свой полис, например, в Урюпинске, какой у вас регистрационный адрес — Владивосток, а помощь может быть необходима в Москве. Если вас отказали в медицинской помощи или потребовали оплату, объясняя это тем, что вы не являетесь жителем столицы, то вам следует сделать следующее: 1. Написать заявление на имя главного врача медицинского учреждения, в котором вы изложите ситуацию и 2. Отправить аналогичное письмо в страховую компанию, которая выдала вам полис, а В Фонд ОМС, и поверьте, вы обретете счастье, а тем, кто отказал вам в лечении или потребовал оплату — будет «атата» по мягкому месту.
Вернемся наконец в отделение.
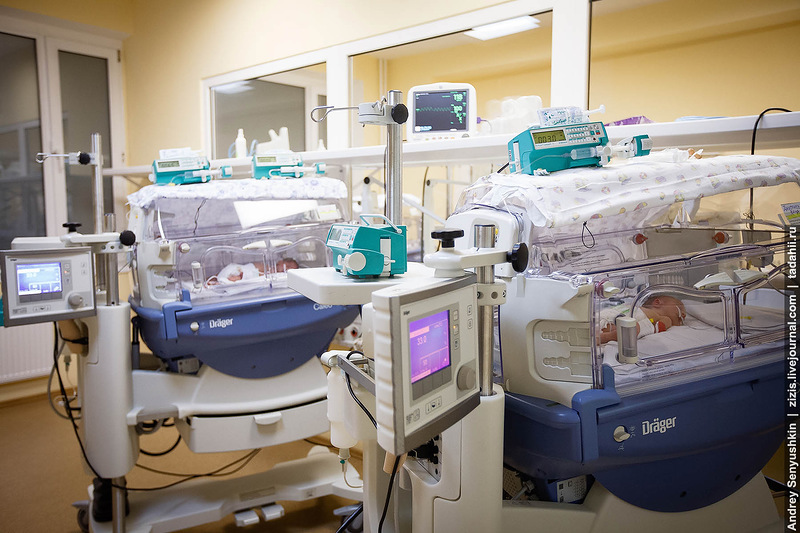
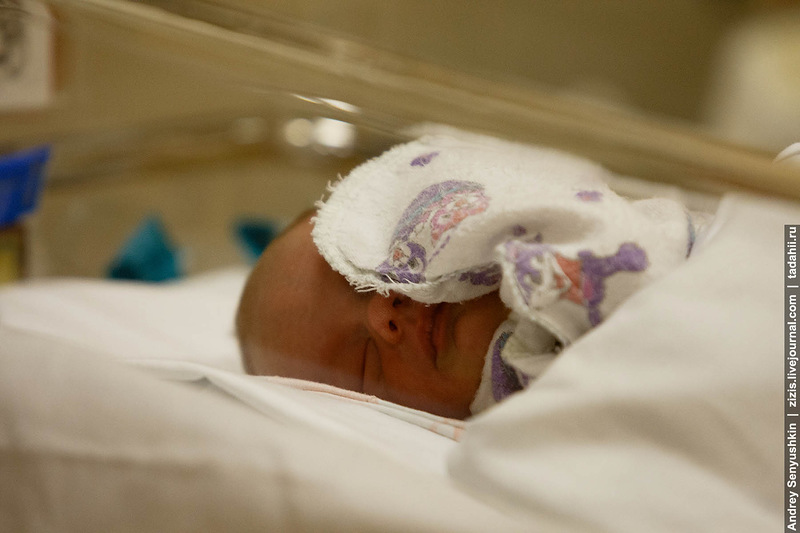
Все дети в клинике находятся в специальных инкубаторах, где поддерживается определенная температура и влажность.
Все инкубаторы покрыты пеленками. Это делается не ради красоты, а потому что глаза у раненых деток чувствительно реагируют на дневной свет, и чтобы не вызывать раздражения и не усугублять развитие ретинопатии, инкубаторы покрываются во всем мире.
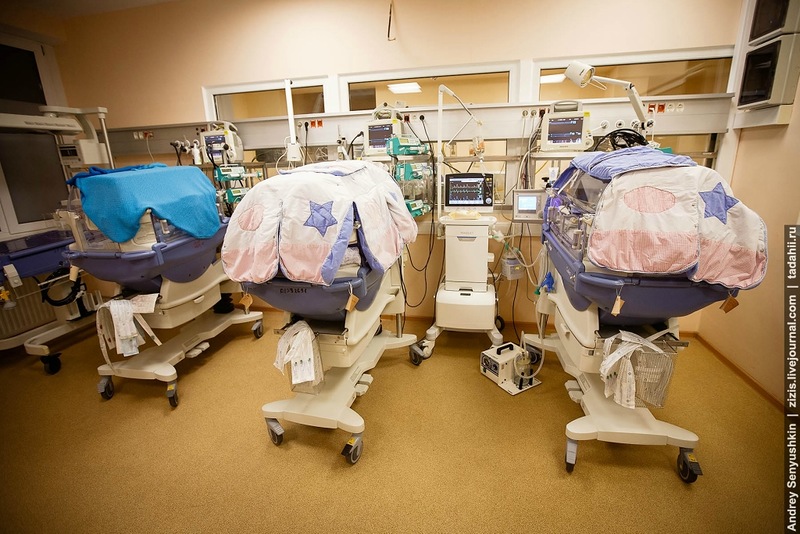
Мониторы с датчиками присоединены к каждому ребенку, и если показатели выходят за пределы нормы, то возникает тревожный сигнал, который также отображается на мониторе, расположенном у медицинской сестры.
Родители ежедневно посещают отделение интенсивной терапии, где им предоставляются сведения о состоянии ребенка. Также им предоставляется возможность посетить палату интенсивной терапии и находиться рядом с ребенком. Если ребенок способен самостоятельно дышать, то матерей разрешается посещать отделение, где они могут сцеживать грудное молоко и использовать его для кормления детей.

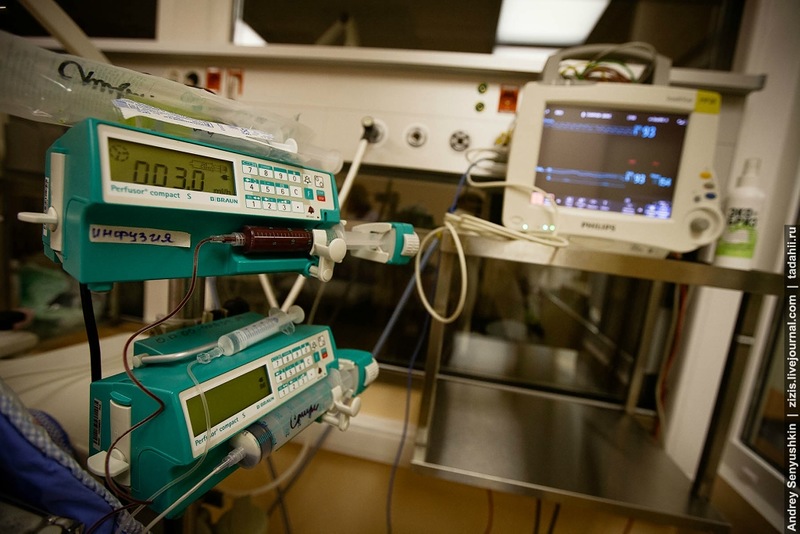
В нашем отделении функционируют две лаборатории для проведения экспресс-диагностики в круглосуточном режиме. Одной из важных процедур является определение кислотно-щелочного состояния у детей. Анализ газов крови проводится каждые четыре часа у всех детей, которые находятся на искусственной вентиляции легких, с целью проверки правильности подобранных параметров.
Биохимический анализ крови проводится в другой лаборатории, расположенной на третьем этаже нашего отделения.
Если требуется провести рентгенографию, мы не перевозим ребенка в другое место. Мы вызываем рентгенолога, который приносит рентгенологическое оборудование прямо к инкубатору. Мы стараемся максимально приблизить все необходимые процедуры к ребенку. Нельзя перемещать реанимационных детей без необходимости, поэтому предоставляем всю необходимую помощь на месте.
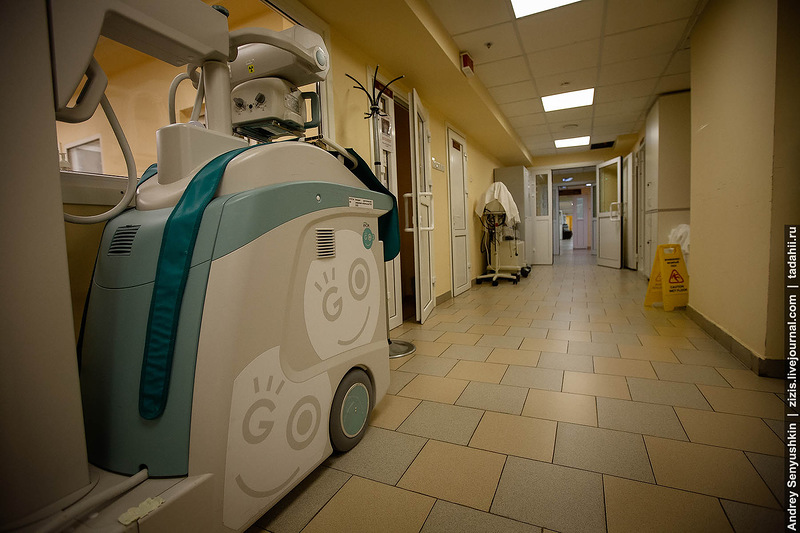
Если требуется вставить катетер или произвести интубацию, то ребенка из кювеза переносят на специальный столик с функцией подогрева. Формальное название этого столика — Открытая реанимационная система.

После отключения детей от аппарата они направляются в отделение интенсивной терапии. Это следующий шаг, который приближает процесс выписки домой и соединения с родителями.
Перед тем, как приступить к осмотру детей в боксе, обязательно следует провести процедуру гигиенического мытья рук.

Пред каждой дверью имеются напоминания об этом.
После выписки, дети в возрасте до трех лет проходят наблюдение не только в поликлиниках по месту проживания, но В поликлинике при соответствующем отделении.

