Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Органические заболевания сердца связаны с нарушениями его структуры, такими как атеросклероз, гипертоническая болезнь, аритмия и другие. Эти заболевания обусловлены патологическими изменениями в клетках и тканях сердца, что сказывается на его функционировании и может привести к серьезным последствиям.
Структурные заболевания сердца, в свою очередь, связаны с аномалиями строения самого сердечного органа и его клапанов. Они могут быть врожденными или приобретенными, и часто требуют хирургического вмешательства для иборьбы. В следующих разделах статьи я расскажу подробнее о симптомах, диагностике и лечении органических и структурных заболеваний сердца, чтобы помочь читателю более глубоко понять их причины и последствия.
Заболевания и структуры сердца

Органические заболевания сердца
Органические заболевания сердца связаны с поражением структурных компонентов сердечной мышцы. К ним относятся:
- Ишемическая болезнь сердца;
- Миокардит;
- Кардиомиопатии;
- Клапанные пороки сердца;
- Дефекты межжелудочковой и межпредсердной перегородок.
Структурные заболевания сердца
Структурные заболевания сердца не связаны с поражением самой мышцы сердца, но могут вызвать нарушение его функций. К ним относятся:
- Аритмии;
- Синдром слабости синусового узелка;
- Тахикардии;
- Брадикардии;
- Преждевременные сердечные сокращения.
Понимание различий между органическими и структурными заболеваниями сердца позволяет точнее диагностировать и лечить сердечные патологии, улучшая прогноз заболевания и качество жизни пациентов.
Пороки сердца
Пороки сердца: факторы возникновения, симптомы, диагностика и методы лечения.
Определение
Порок сердца определяется как нестандартное или аномальное строение его структур (камер, клапанов, крупных сосудов), обусловленное нарушениями процесса формирования и развития (врожденный порок сердца) или различными патологическими изменениями (приобретенный порок сердца). В результате возникновения этой патологии нарушается функционирование сердца и возникает дефицит кислорода в органах и тканях организма, что в конечном итоге может привести к сердечной недостаточности.
Факторы возникновения пороков сердца
У человека имеется кровь, возвращающаяся к сердцу от всех органов и тканей (кровь, дефицитная кислородом), проходит через правое предсердие и затем через правый желудочек в легочную артерию, а оттуда поступает в легкие. В легких кровь обогащается кислородом, выделяет углекислый газ и поступает в левое предсердие и левый желудочек, а оттуда перекачивается ко всем органам и тканям через аорту, а затем через артерии меньшего диаметра. Наработка сердечной мышцы зависит от функционирования клапанов, которые при сокращении ее безопасно пропускают кровь в следующую камеру, а при расширении не позволяют крови возвращаться обратно.
Если функция клапанов нарушается, то нарушается и функция сердца.
В арсенале врача имеется огромное разнообразие врожденных дефектов сердца. Было описано более ста различных аномалий, приводящих к нетипичному строению сердца. Порок сердца встречается у каждого ста новорожденных. В основном, в детском возрасте и в младенчестве диагностируются дефекты перегородок между предсердиями и желудочками (неправильные отверстия между камерами сердца).
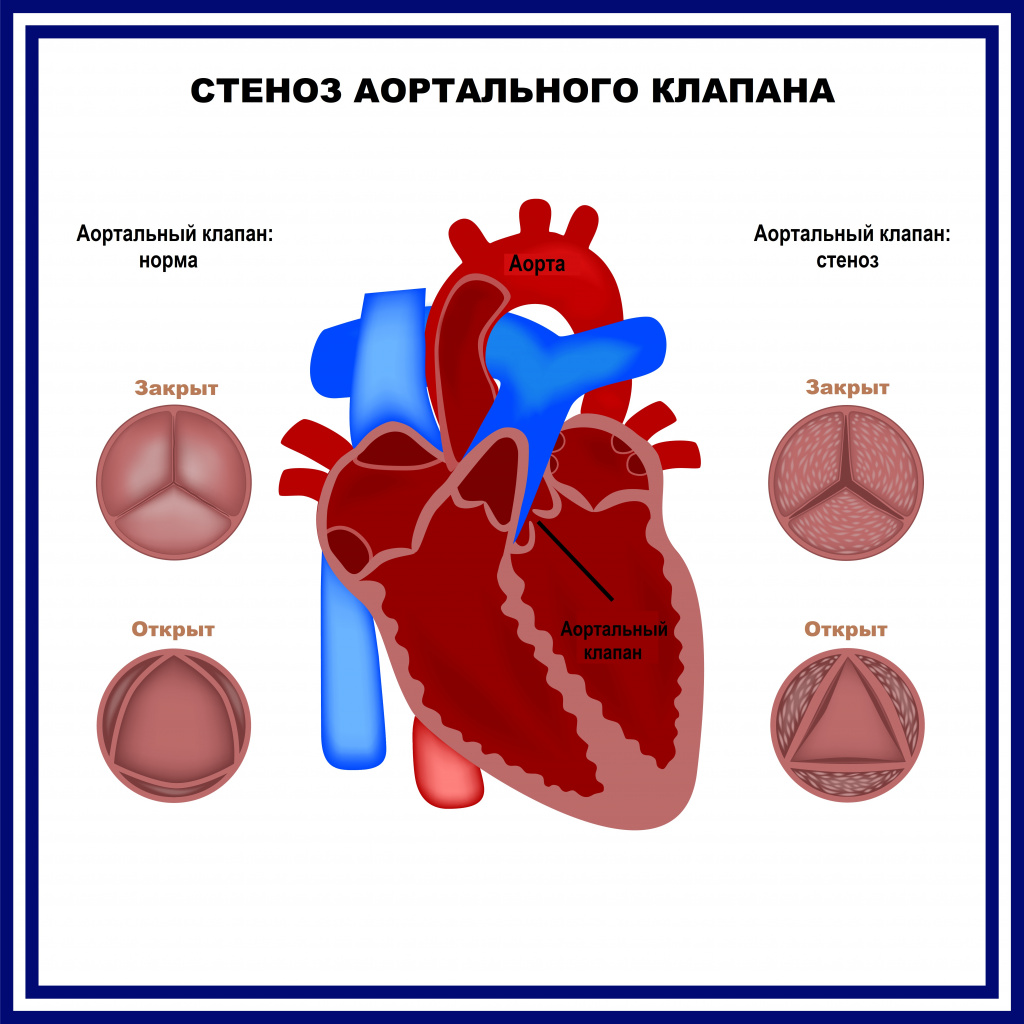
Не редко такие дефекты сочетаются с отклонениями в клапанном аппарате сердца или крупных сосудах. Наиболее распространенным врожденным дефектом сердца является двустворчатый аортальный клапан, который открывается при каждом сокращении сердца, обеспечивая протоку крови к органам. В норме, аортальный клапан имеет три створки.
Обычно двустворчатый аортальный клапан не вызывает проблем в детском или младенческом возрасте, поэтому его часто обнаруживают только взрослых.
Среди причин возникновения врожденных пороков сердца можно выделить генетические, экологические и инфекционные факторы. Кроме того, их появлению может способствовать определенные заболевания у матери, такие как гестационный сахарный диабет, краснуха и системная красная волчанка, а также прием определенных медикаментов, наркотиков и алкоголя во время беременности и другие влияющие факторы.
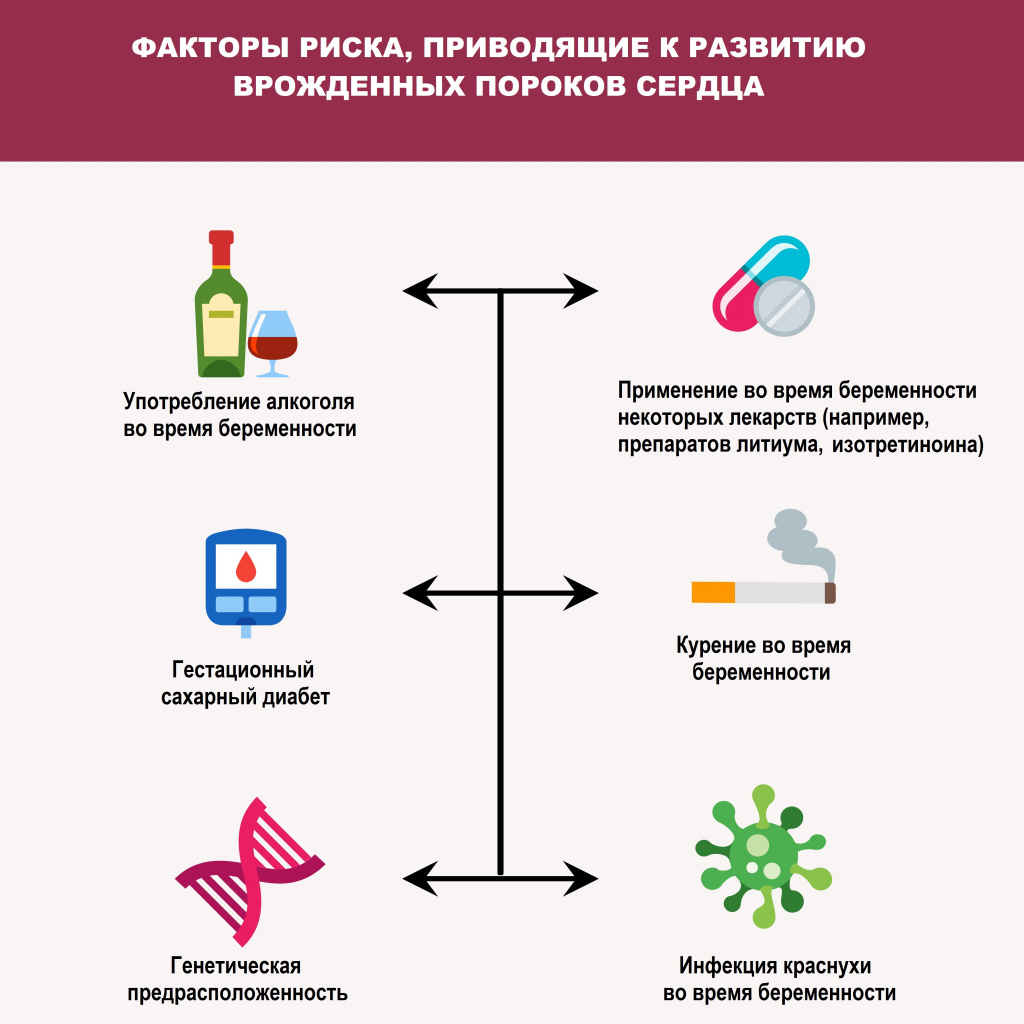
Приобретенные аномалии и дефекты клапанов сердца, отверстий или перегородок между камерами, а также сосудов, отходящих от сердца, могут возникнуть в процессе жизни из-за изменений в работе сердца. Чаще всего страдает митральный клапан, реже — аортальный. Также можно встретить патологии трехстворчатого клапана и клапана легочной артерии. Эти заболевания могут проявиться в любом возрасте из-за атеросклероза, кардиосклероза, ишемической или гипертонической болезни, ревматизма, системной патологии, травмы, сифилиса и других причин. Помимо этого, дегенеративные изменения клапанов также могут привести к порокам сердца — при заболевании меняется их структура и функция, что приводит к изменению кровообращения в сердце и организме в целом, гипертрофии сердечной мышцы и перегрузке соответствующих отделов сердца.
Классификация заболевания
- Патологии «белого» типа, когда отсутствует смешивание артериальной и венозной крови;
- Патологии «синего» типа — венозная кровь поступает в артериальное русло, что приводит к кислородной недостаточности.
- Стеноз — деформация тканей клапана и сужение отверстия, через которое кровь поступает в следующий отдел сердца;
- Недостаточность клапанов — несмыкание клапанов сердца из-за изменения формы, укорочения и рубцевания пораженных тканей;
- Комбинированные и сочетанные пороки сердца:
- Комбинированные — наличие стеноза и недостаточности одного клапана;
- Сочетанные — поражение сразу нескольких клапанов.
- Дегенеративные, или атеросклеротические (встречаются в 5-6% случаев) — чаще эти процессы возникают после 40-50 лет, когда наблюдается отложение кальция на створках пораженных клапанов, что приводит к усугублению порока;
- Ревматические, развивающиеся на фоне ревматических заболеваний (80% случаев);
- Пороки, возникающие как результат воспаления внутренней оболочки сердца (эндокардит);
- Сифилитические (в 5% случаев).
Признаки пороков сердца
Среди характерных признаков сердечных пороков отмечаются одышка, слабость, быстрая утомляемость, отеки нижних конечностей, нарушение сна, перебои в сердечной деятельности, аритмия (обычно тахикардия), изменение цвета кожи (синюшность или бледность), увеличение объема вен шеи и головы, непричиненное беспокойство, сжимающая боль в области сердца (особенно при физической нагрузке) или между лопатками, иногда — потеря сознания.
Характерные симптомы врожденных пороков сердца зависят от возраста пациента. Поскольку нормальная циркуляция крови, богатой кислородом, необходима для нормального роста и развития организма, у грудных детей могут наблюдаться затрудненное или учащенное дыхание, плохой аппетит, повышенное потоотделение или учащенное дыхание во время кормления, цианоз губ и/или кожи, необычная раздражительность или задержка в наборе веса.
У детей и подростков возможны ослабление переносимости физических нагрузок, эпизоды головокружения и потеря сознания.
Большинство серьезных дефектов сердца у детей обнаруживаются на основе симптомов, которые родители замечают, а также на основе аномалий, выявляемых врачом при осмотре. Нарушенное кровообращение через сердце обычно сопровождается сердечными шумами, которые можно услышать с помощью стетоскопа. Аномальные сердечные шумы часто бывают громкими и резкими. Однако в большинстве случаев сердечные шумы, выявляемые в детском возрасте, являются функциональными и не связаны с дефектами сердца.
Выраженность и натура симптомов зависят от расположения пораженного клапана. При пороках клапанов левой части сердца (митрального и аортального) в первую очередь страдают легкие, так как в их сосудах застаивается кровь, что проявляется одышкой и кашлем. Более того, возникают признаки недостаточного кровоснабжения головного мозга и самого сердца, головокружение, обмороки, стенокардия. При наличии цианоза одним из наиболее широко распространенных заболеваний является тетрада Фалло (ограничение поступления крови в легкие).
При нарушении функции трехстворчатого и клапана легочной артерии в правой половине сердца возникает затор крови в сосудах общего кровообращения, что приводит к пострадавшим органам, кроме легких. Появляются отеки ног и стоп, асцит (накопление жидкости в брюшной полости), увеличение печени и другие симптомы, а также отставание в наборе веса.
Признаки приобретенных пороков сердца часто сочетаются с другими сердечными заболеваниями, особенно с ишемической болезнью, что затрудняет их диагностику.
Диагностика пороков сердца
При постановке диагноза порока сердца необходимо провести комплексные диагностические мероприятия, которые всегда начинаются с сбора анамнеза. Врач осведомляется о жалобах пациента, времени и обстоятельствах их проявления, их интенсивности и наследственных факторах. Затем проводится физикальный осмотр, который включает визуальное исследование, пальпацию, перкуссию (простукивание) и аускультацию (слушание).
При подозрении на порок сердца назначаются лабораторные исследования:
- клинический анализ крови;
Номер 1515 — клинический анализ крови
Анализ крови, включая общий анализ, лейкоформулу и СОЭ (при осмотре мазка крови с выявленными патологическими сдвигами) B03.016.003 (согласно Номенклатуре МЗ РФ, Приказ №804н). Синонимы: Общий анализ крови, ОАК. Полный анализ крови, FBC, Полный анализ крови (CBC) с дифференцированной лейкоцитарной формулой, Гемограмма. Краткое описание исс.
Какие заболевания относятся к органике а какие структурные сердца
О полорганическом характере экстрасистоли говорит их многообразие и разнообразие, групповое возникновение, отсутствие постоянной связи с предыдущим сокращением, другие патологические изменения в ЭКГ, а также аномальный размер и форма сердца. Экстрасистолия органического происхождения чаще всего обнаруживается при следующих поражениях миокарда.
В настоящее время диагностика очагового миокардита (недавнего или в стадии рубцевания) представляет сложность, поскольку отсутствуют какие-либо изменения в гуморальных показателях (скорость оседания эритроцитов и состав крови в норме). На электрокардиограмме, помимо преждевременных сокращений сердца, обычно не наблюдаются другие патологические изменения. Рентгенологически сердце может иметь нормальный размер и форму. Если имеется очаговая инфекция (ангинный тонзиллит, гранулемы в зубах, простатит, холецистит) и есть подозрение на миокардит, необходимо провести санацию очага.
Диагноз может быть подтвержден ex juvantibus, если после удаления очага инфекции преждевременные сокращения сердца исчезают. В таких случаях также эффективно применение хинидина в дозе 0,1—0,2 г три раза в день или пронестиля — при наличии желудочковых форм миокардита.
б) Изменения сердечной мышцы из-за атеросклероза коронарных артерий. У пожилых пациентов эта причина всегда должна быть рассмотрена в первую очередь. Диагноз устанавливается на основе клинических данных и результатов электрокардиограммы. Кроме того, все другие сердечные заболевания органического характера также могут быть причиной экстрасистол. Они очень часто встречаются при тиреотоксикозе.
Бигеминия и тригеминия практически всегда являются результатом органического повреждения сердечной мышцы, даже если они возникают под воздействием дигиталиса.

Желудочковая экстрасистолия. Схема. а Левожелудочковая экстрасистола с компенсаторной паузой (картина блокады предсердно-желудочкового проводника Гиса). b Правожелудочковая экстрасистола с компенсаторной паузой (картина блокады левожелудочкового проводника Гиса).
Учебное видео ЭКГ при экстрасистолии и ее типы

Обычно клинический диагноз легко устанавливается на основе нерегулярных сокращений, которые не позволяют определить основной ритм. Однако при брадикардии иногда можно заметить мерцание предсердий, так как пульс в этом случае обычно становится более ритмичным.
В медицине различают два вида мерцания: а) преходящее и б) стойкое, которое может длиться десятилетиями. Субъективные ощущения сильно зависят от частоты сокращений желудочков. Если частота сокращений желудочков нормальная (60-80 ударов в минуту), то мерцание предсердий обычно не вызывает никаких жалоб. Однако при нарушении сердечного ритма (тахиаритмия) или переходе от синусового ритма к абсолютной аритмии, могут возникать сильные сжимающие боли, похожие на стенокардию. При длительном мерцании сердца, вызванном ухудшением работы сердечной мышцы, наблюдаются признаки сердечной недостаточности. Длительное мерцание также приводит к расширению предсердий, что всегда видно на рентгенограммах. Данный факт следует учитывать при диагностировании и различении с митральными пороками.
Для определения мерцания предсердий необходимо провести дифференцировку с частыми экстрасистолами, трепетаниями предсердий с непостоянным проведением и более редкими нарушениями ритма. Просто пальпация пульса не позволяет получить достоверную информацию о работе сердца, поскольку при мерцательной аритмии, особенно при тахиаритмической форме, многие сокращения сердца не могут быть обнаружены по пульсу (так называемые холостые сокращения).
Болезни сердца
Заболевания сердца // Источник: Unsplash
- Обзор
- Этиология
- Клинические проявления
- Рекомендации пациентам
- Врачебные действия
- Профилактические меры
Обзор
Реклама
В соответствии с международной статистикой, смертность от заболеваний сердечно-сосудистой системы постоянно увеличивается. Обследования причин этих заболеваний показали, что некоторые из них связаны с инфекцией, другие имеют генетическую или врожденную природу. Однако большинство заболеваний в значительной степени являются последствиями вредных привычек и неправильного образа жизни. Некоторые из этих заболеваний возможно предотвратить.
В зависимости от природы и причин возникновения, заболевания сердца могут быть разделены на пять различных групп:
- ревматические,
- сифилитические,
- Заболевания атеросклеротического и гипертонического происхождения
- Патологии врожденного характера
- Функциональные нарушения
Кроме того, существуют некоторые заболевания, которые не относятся к ни одной из вышеупомянутых групп и требуют особого упоминания. Включают в себя:
- Острое расширение сердца, возникающее из-за нагрузки на слабые сердечные мышцы большим объемом крови, в результате чего сердце растягивается, увеличивается в размерах и заполняется кровью
- Фибрилляция предсердий (ускоренное сокращение отдельных мышечных волокон предсердий, но отсутствует полноценное сокращение предсердий), часто сопровождающаяся сердечной недостаточностью
- Трепетание предсердий (регулярное, но ускоренное сокращение предсердий, в результате которого желудочки не успевают сократиться)
- Пароксизмальная тахикардия (периоды очень частых сердечных сокращений)
- Развитие тромбоза коронарных сосудов обычно вызвано атеросклерозом.
- Инфаркт миокарда возникает из-за недостаточного кровоснабжения и приводит к некрозу участка сердечной мышцы.
- Сердечная недостаточность является конечным результатом любого заболевания сердца.
Причины
Ревматические заболевания могут быть вызваны вирусной, бактериальной инфекцией или их сочетанием. Сердечные проявления могут включать воспаление внутренней оболочки сердца — эндокардит, воспаление внешней оболочки сердца — перикардит или воспаление сердечной мышцы — миокардит. К сожалению, каждое из этих заболеваний может привести к необратимым повреждениям сердца.
При неправильном или неподходящем лечении возбудители инфекции (стрептококки, пневмококки, гонококки, вирус гриппа) могут перемещаться по кровеносным сосудам и поражать клапаны сердца, вызывая воспалительные процессы. После перенесенного ревматического приступа возникают дефекты (пороки) клапанов сердца, которые мешают нормальному кровотоку. Теперь, чтобы обеспечивать нормальную циркуляцию крови, сердцу придется сокращаться с все большей силой.
Само по себе сифилис не вызывает повреждения сердца. Он поражает стенку дуги аорты и аортальный клапан. Наиболее часто возникает недостаточность аортального клапана, когда створки клапана становятся слабыми, растягиваются и частично разрушаются. В результате только что выброшенная из сердца в аорту кровь может свободно возвращаться обратно в левый желудочек во время диастолы сердца (интервал между сокращениями). В левом желудочке начинает накапливаться больший объем крови, сердечная мышца не может справиться с нагрузкой, и желудочок значительно расширяется.
Атеросклероз приводит к сужению артерий, что приводит к ухудшению кровоснабжения органов, включая сердечную мышцу. Артериальная гипертензия создает дополнительную нагрузку на сердце. Сочетание повышенных нагрузок и ослабленной сердечной мышцы может, в конечном счете, привести к повреждению органа.
Причины развития атеросклероза и артериальной гипертензии:
- естественный процесс старения,
- повышенная чувствительность к табачным и другим токсинам,
- продолжительное наличие инфекций,
- повышенное беспокойство, стресс, напряженная жизнь,
- избыток холестерина в организме.
Врожденные пороки сердца встречаются довольно часто. Во многих случаях они проявляются незаметно и выявляются при профилактических осмотрах.
Однако существует несколько врожденных заболеваний, проявляющихся с явными симптомами.
Врожденный стеноз аорты – это сужение просвета аорты, которое приводит к значительному увеличению артериального давления в верхней части тела и уменьшению в нижней. Осложнением может быть кровоизлияние в головной мозг.
- Наличие отверстий в сердечных перегородках, не связанных с заращением овального окна и боталлова протока. При данных пороках происходит смешивание артериальной и венозной крови, что приводит к цианозу лица и конечностей, одышке, увеличению количества эритроцитов в крови и аномальному расширению кончиков пальцев.
- Гипоплазия или аплазия лёгочной артерии препятствуют нормальной аэрации крови в лёгких.
- Функциональные заболевания — это нарушения сердечной деятельности без органических изменений или заболеваний, например, тахикардия.
- Токсины и яды, проникшие в организм или синтезируемые организмом, могут пройти через пищеварительный тракт
- Сильное возбуждение или, наоборот, депрессия
- Использование кофе, чая, табака, алкоголя
- Нарушения пищеварения, запор
Симптомы:
- Одышка при небольшой физической нагрузке или в состоянии покоя
- Слабость, низкая выносливость
- Сердцебиение
- Сухой кашель
- Эпизоды усиленного и неровного дыхания
- Ощущение удушья, сжимающая боль в груди
- Тупая боль и дискомфорт в области печени или сердца
- Отеки ног (особенно вечером)
- Ночью больные предпочитают поднять верхнюю часть тела (приподнять подушки), так как им становится легче дышать
- Беспокойный сон, бессонница
- Чем менее функционально сердце, тем сильнее проявляются отеки в нижних конечностях, возникает дискомфорт в области груди и спины, наблюдается затруднение дыхания до крайней степени, до тех пор, пока пациент не примет положение лёжа.
Профилактические меры // Источник: Unsplash
Рекомендации
Если вы обнаружили у себя перечисленные симптомы, обязательно проконсультируйтесь с врачом. Пациенты, страдающие от острой сердечной недостаточности, должны постоянно находиться под наблюдением терапевта, а у пациентов с хроническими сердечными заболеваниями должны периодически проводиться осмотры. Не существует специальной схемы лечения на дому. Напротив, пациентам настоятельно рекомендуется воздерживаться от самолечения и обращаться к врачу.
Во время лечения рекомендуется избегать значительных психологических и физических нагрузок, а также не употреблять холодную воду и не подвергаться переохлаждению.
Действия врача
Для установления диагноза врач проверит основные показатели жизнедеятельности организма, включая температуру тела, пульс, ритм дыхания и сердечные сокращения, а также кровяное давление.
Если в основных показателях состояния организма имеются отклонения, причины которых могут быть связаны с сердцем, врач направит вас на электрокардиограмму. Это простое исследование, которое абсолютно безопасно и безболезненно. Также будет произведен анализ крови, поскольку поврежденное сердце выделяет определенные белки, которые обнаруживаются в крови.
Вам может быть назначены нагрузочные пробы. Вас подключат к прибору, который проводит электрокардиограмму, и вам предстоит ходить по беговой дорожке или крутить педали на велотренажере. Такие испытания требуются, поскольку некоторые признаки сердечных заболеваний не проявляются в покое, а только при физической нагрузке на сердце.
Возможно, вам потребуется ангиография – рентгеновское исследование кровеносных сосудов для выявления тромбозов и недостаточного кровоснабжения органов.
Излечение сердечных проблем: неотъемлемая часть долгой и бескомпромиссной борьбы
Основываясь на установленном диагнозе, вам будет рекомендована соответствующая терапевтическая схема. Лечение сердечных заболеваний, как правило, продолжается многие годы и, в некоторых случаях, протекает на всю жизнь. Поэтому регулярное обследование врачом и корректировка лечения являются необходимостью.
В случаях, когда заболевание принимает более тяжелую или остро-необходимую форму, может потребоваться применение более радикальных процедур, таких как имплантация электронного сердечного стимулятора или шунтирование.
Если потребуется, врач может направить вас на консультацию психолога. После сердечного приступа депрессия является распространенным явлением.
Вам могут рекомендовать соответствующую реабилитационную программу. В наши дни многие медицинские учреждения предлагают такие программы для пациентов, перенесших инфаркт миокарда и другие серьезные заболевания. Они включают специальные физические упражнения, выполняемые под руководством медицинского персонала, а также постоянное наблюдение за сердечным состоянием.
Профилактические меры
Для предупреждения многих врожденных заболеваний очень важно, чтобы будущая мать соблюдала режим дня, правильно питалась, избегала вредных привычек и регулярно посещала гинеколога во время беременности.
Чтобы предотвратить ревматические заболевания, необходимо полностью вылечивать все инфекционные заболевания, которые могут возникнуть у вас. Если вам назначен курс антибиотиков продолжительностью 7-10 дней, вы должны пройти его полностью, даже если ваше состояние улучшится на третий-четвертый день лечения. В противном случае оставшаяся в организме инфекция может привести к развитию сердечных заболеваний.
Обратите внимание на здоровье детей, особенно когда речь идет об инфекциях верхних дыхательных путей и горла. Если эти инфекции не лечить или лечить неправильно (например, неправильно принимать антибиотики), они впоследствии могут привести к сердечным заболеваниям.
- World Health Organization. Prevention and control of cardiovascular diseases: guidelines for primary health care professionals. Geneva: World Health Organization; 2002.
- American Heart Association. Living well with heart disease. Dallas: American Heart Association; 2018.
- National Heart, Lung, and Blood Institute. The Heart Truth: a campaign for women about heart disease. Bethesda: National Institutes of Health; 2019.
- Артериальная гипертензия: учебное пособие. / под редакцией В. Зидека; перевод с немецкого под редакцией Д. А. Аничкова. — М.: ГЭОТАР-Медиа, 2009. — 206 страниц.
- Профилактика сердечно-сосудистых заболеваний: руководство. / Р. Г. Оганов, С. А. Шальнова, А. М. Калинина. — М: ГЭОТАР-Медиа, 2009. — 216 страниц. (Серия «Библиотека врача-специалиста»).
- Основы кардиологии. / Д. Дж. Тэйлор; перевод с английского Р. Г. Оганова. — М.: МЕДпресс-информ, 2004. — 366 страниц.
Симптомы сердечно-сосудистых заболеваний
Заболевания сердца и сосудов на ранних стадиях часто протекают без видимых признаков и могут проявиться внезапно — симптомами инфаркта или инсульта. Часто перед обострением хронической патологии или ее началом предшествуют нервное потрясение, переутомление, физические нагрузки, переедание. Большинство сердечных заболеваний сопровождаются сердечной недостаточностью.
Симптомы болезней сердца:
- Острая сердечная недостаточность — появление холодного пота, резкое ощущение слабости, тяжелое одышка, кашель с обильным выделением пены (признак отеков легких), синеватый оттенок кожи (цианоз)
- Хроническая сердечная недостаточность — быстрая утомляемость, плохая переносимость физических нагрузок, одышка, удушье, сухой кашель (иногда с примесью крови), редкое мочеиспускание, отеки, асцит.
- Инфаркт миокарда – резкая боль в груди, переходящая в левое плечо, верхнюю часть спины, шею, подбородок (иногда сильная боль в животе); затрудненное дыхание, значительная слабость, холодный пот; ощущение тревоги, страха перед смертью.
- Ревмокардит – повышенное потоотделение, лихорадка, признаки сердечной недостаточности.
- Сердечная аритмия – сердцебиение, ощущение «пропусков» сердца, головокружение, потеря сознания, признаки сердечной недостаточности.
Признаки сосудистых заболеваний:
- Артериальная гипертония – тяжесть, боль, пульсация в области затылка; слабость, головокружение, шум в ушах, тошнота; ощущение «мушек» перед глазами.
- Постепенно начинается инсульт, снижается мышечный тонус, возникает онемение отдельных областей лица и конечностей. Затем случается вялость и утрата чувствительности, которые усиливаются и приводят к парезу. Пораженные области расширяются, возникают нарушения слуха, зрения, речи и координации движений. Общие симптомы включают тошноту, рвоту, смутное состояние сознания и кому.
- Хроническое нарушение кровообращения в мозге сопровождается приступами (транзиторные ишемические атаки), которые сопровождаются более явными признаками артериальной гипертензии, временными нарушениями речи, слуха, зрения, памяти, нестабильностью походки и потерями сознания. Симптомы исчезают в течение суток.
- Нарушения кровообращения в периферических артериях, сопровождающиеся недостаточностью кровоснабжения (тромбоэмболия, облитерирующий тромбангиит и атеросклероз) – возникает острая, невыносимая боль, временная хромота, сухость кожи, изменение ее оттенка (начало с бледного и постепенно становится багровым), появление плохо заживающих язв.
- Образование сгустка в глубоких венах – чувство тянущейся боли в пораженной конечности, отек, синяк на коже, видимость венозной сетки.
- Тромбоэмболия легочной артерии (ТЭЛА) – может сопровождаться признаками сердечной недостаточности, инсульта. Другие симптомы включают повышение температуры, боль в правом подреберье, кожные высыпания.
Сердечно-сосудистые заболевания (ССЗ) в острой форме требуют немедленной медицинской помощи, интенсивной терапии. При подозрении на эти патологии необходимо срочно вызвать скорую помощь.
Осложнения ССЗ
Согласно данным ВОЗ, сердечно-сосудистые заболевания являются основной причиной смерти, часто приводят к инвалидности. Летальный исход часто встречается при обширных инфарктах и инсультах, массовых тромбоэмболических легочных артерий, сердечной недостаточности, осложненной отеком легких и кардиогенным шоком. Перенесенный инсульт может привести к широкому спектру неврологических расстройств, хроническому нарушению мозгового кровообращения, что в свою очередь может привести к прогрессирующим когнитивным нарушениям. Патологии периферических артерий опасны развитием гангрены и последующей ампутацией конечности, что не редко происходит в молодом возрасте. ССЗ неблагоприятно влияют на состояние репродуктивной сферы: у мужчин часто наблюдается импотенция, у женщин – бесплодие и бездетность.
Для установления диагноза патологии сердца или сосудов используется комплексный подход, включающий клинический осмотр, опрос пациента, а также проведение инструментальных и лабораторных исследований. Важнейшие методы, применяемые в диагностике ССЗ:
- Электрокардиография (ЭКГ) – это электрофизиологический метод, который используется для выявления аритмий и инфаркта миокарда. Также может применяться холтеровское мониторирование, позволяющее записывать данные на протяжении суток при помощи портативного устройства.
- Эхокардиография (ЭхоКГ) – это метод исследования сердца с использованием ультразвуковых волн. Он позволяет выявить как функциональные нарушения, так и структурные изменения (например, опухоли, вегетации, пороки, воспаления). Исследование назначается также при подозрении на тромбоэмболическую легочную артерию.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) головного мозга применяются в диагностике инсультов.
- Методы ультразвукового дуплексного сканирования и допплерографии (УЗДС и УЗДГ) применяются для выявления хронического нарушения кровообращения в мозге и заболеваний периферических сосудов.
Лабораторные исследования включают:
- Для диагностики воспалительных заболеваний сердца проводят биохимический анализ белкового спектра, общий анализ крови и бактериальный посев крови.
- Для выявления атеросклероза осуществляют биохимический тест на уровень холестерина, ЛПНП и триглицеридов.
- При подозрении на любое сердечно-сосудистое заболевание проводят коагулограмму.
Современное медицинское оборудование позволяет провести диагностику без необходимости в инвазивных процедурах.
Какие физиологические изменения отмечают в сердце при брадикардии
- Слабость и утомляемость
- Головокружение и потеря сознания
- Ощущение перебоев в сердцебиении
- Тяжелое дыхание и одышка
- Бледность кожи
- Холодные конечности
- Снижение артериального давления
- Недостаток кислорода в тканях организма
- Снижение силы и объема сердечных сокращений
- Проблемы с памятью и концентрацией
- Синоптическое головокружение, при котором возникают потеря сознания и падение
- Синусная (наджелудочковая) брадикардия — это неправильная работа синусового узла, которая может проявляться уменьшением скорости сердечных сокращений. На ЭКГ не наблюдаются отклонения, однако может быть выявлено замедление пульса. Регуляция работы синусового узла контролируется внесердечной нервной системой, поэтому отклонения в его функционировании обычно вызваны причинами, находящимися за пределами сердца. Возможными причинами являются инфекции или склеротические изменения миокарда, но это редкие случаи;
- Брадикардия, вызванная блокадами в проведении импульсов, часто приводит к сокращению желудочков сердца реже, чем предсердий. Это повышает риск образования тромбов, возникновения аритмии с ускоренным пульсом или появления дополнительных сокращений сердца.
В регуляции артериального давления играют важную роль не только сокращения мышц сердца, но и сужение сосудов кровеносной системы. К характерным признакам брадикардии врачи относят гипотонию, но иногда это состояние может сопровождаться и повышенным артериальным давлением. Этот симптом особенно характерен для синдрома слабости синусового узла, при котором пациент испытывает резкое падение сердечного ритма, нарушения сердечного ритма и тяжелую сердечную недостаточность, сопровождаемые головокружениями и потерей сознания.
Обращаем ваше внимание! Данная статья не призывает к самостоятельному лечению. Она написана и опубликована для повышения уровня знаний читателя о его здоровье и понимания предписанного врачом лечения. Если у вас обнаружены подобные симптомы, обязательно обратитесь за помощью к врачу. Помните: самолечение может причинить вред вашему здоровью.
Препарат Пропанорм доступен в аптеках для удобства пациента, включая онлайн-сервисы, такие как:
Воспалительные заболевания
Сердце подвергается воздействию инфекционных факторов при наличии хронической инфекции в организме (таких как кариозные зубы, пиелонефрит, хронические инфекционные заболевания дыхательной системы). Если пациент не лечит эти очаги инфекции или лечение недостаточно эффективно для уничтожения возбудителей, тогда они распространяются по всему организму, оседая на стенках сосудов и проникая дальше в ткани органов.
Воспалительные заболевания сердца:
- Миокардиты – инфекционный процесс, затрагивающий сердечную мышцу.
- Эндокардиты – инфекция, локализующаяся на внутренней стенке сердца (эндокарде).
- Перикардиты – возбудитель находится на внешней оболочке сердца, где развивается инфекционный процесс.
Помимо воспалительных заболеваний, ткань сердца может подвергаться опухолевому процессу. В некоторых случаях развиваются кардиомиопатии, часто связанные с генетическими, аутоиммунными и другими воздействующими факторами.
Ревматические заболевания сердца
Перенесенная ангина, вызванная бета-гемолитическим стрептококком, чаще всего осложняется ревматическим поражением сердца. Первичный ревмокардит обычно диагностируется у детей и молодежи. Гораздо реже — у взрослых.
В процессе развития ревматизма могут быть затронуты различные структуры сердца: эндотелий, миокарда или эпикарда. В некоторых случаях воспалительному процессу подвергаются все три оболочки сердца, тогда говорят о панкардите.
Ревматизм может протекать в острой, подострой, латентной и рецидивирующей формах.
При возникновении болезни могут появиться как симптомы, относящиеся к сердцу, так и неспецифические симптомы. К первым относятся боль и ощущение давления за грудиной, нарушение сердечного ритма (аритмия), учащенное или замедленное сердцебиение (тахикардия или брадикардия соответственно), а также затрудненное дыхание (одышка). К неспецифическим проявлениям относятся головокружение, головная боль, повышение температуры тела, воспаление крупных и средних суставов.
Следовательно, все заболевания сердца, которые повреждают его структурные элементы, относятся к органическим. Их развитие часто связано с серьезными изменениями в кровотоке, поэтому очень важно начать лечение своевременно, преимущественно в стационарных условиях.
Видео: Жить Здорово! Ревматический порок сердца
Классификация и причины
Существует несколько типов сердечно-сосудистой патологии в зависимости от ее места расположения и характера. Некоторые из них включают:
- Сердечные заболевания, вызванные поражением сосудов и клапанов;
- Заболевания кровеносных сосудов;
- Общие нарушения сердечно-сосудистой системы.
В зависимости от причины, сердечно-сосудистая патология может иметь различные формы:
- Конгенитальные. Эти изменения связаны с врожденными нарушениями структуры сердца и сосудов.
- Травматические.
- Воспалительные, включая инфекционные причины.
- Функциональные изменения.
Признаки
Большое количество заболеваний сердечно-сосудистой системы сопровождаются определенными признаками. Однако существуют и общие симптомы, свидетельствующие о нарушениях кровообращения и дефектах миокарда. Индикаторы наличия сердечно-сосудистой патологии могут быть следующими:
- выраженное чувство усталости;
- отсутствие или уменьшение аппетита;
- отеки нижних конечностей;
- затрудненное дыхание;
- ускоренный сердечный ритм;
- позывы к головокружению;
- нарушение сознания или потеря сознания;
- боли в области грудной клетки;
- неприятное ощущение в правом подреберье;
- кашель;
- бледность кожи;
- повышение температуры тела;
- повышение или снижение артериального давления;
- приступы тошноты и рвоты.
Часто у пациентов с патологией сердечно-сосудистой системы наблюдаются симптомы, которые характерны для нарушений работы центральной нервной системы, такие как нарушение сна, рассеянность и тремор. Бледность кожи может указывать на стеноз сосудов, недостаточное кровообращение и развитие воспалительного процесса в сердце.
Особенное внимание следует обратить на изменение цвета кожи в области губ, носа и конечностей, которое может стать синюшным.
Основными факторами, которые способствуют развитию сердечно-сосудистой патологии, являются:
- Наличие вредных привычек, таких как никотиновая зависимость и алкогольная зависимость;
- Избыточный вес;
- Неправильное питание;
- Недостаток физической активности;
- Наследственная предрасположенность;
- Применение определенных лекарственных препаратов.
Артериальная гипертензия
У пациента с артериальной гипертензией наблюдается стабильное повышение артериального давления выше уровня 140/90. Гипертоническая болезнь является главной причиной возникновения мозгового инсульта и инфаркта миокарда. При этом причина ее возникновения неизвестна. Исследования показывают, что наследственность играет ведущую роль, а также увеличивается риск артериальной гипертензии при отравлении, неправильном питании, стрессе, воздействии вредных профессиональных факторов и ночных прекращениях дыхания (апноэ).
Артериальная гипертензия может иметь медленное или быстрое прогрессирование. Выделяют симптоматическую артериальную гипертензию, связанную с повреждением органов, участвующих в регуляции кровяного давления. Особенно внимательным к своему здоровью следует быть пациентам с диагностированными заболеваниями почек, надпочечников, нервной системы, употребляющими большое количество соли и некоторыми лекарствами — стероидами (ГКС), нестероидными противовоспалительными препаратами, гормональными контрацептивами. Без должного лечения может возникнуть угрожающее жизни состояние — гипертонический кризис.
Ишемическая болезнь сердца — это нарушение кровотока в коронарных артериях, обеспечивающих сердце кислородом. Характерным клиническим симптомом является стенокардия, при которой возникает давящая боль в груди с отдачей в лопатку, руку, челюсть с левой стороны, шею. К 45 годам риск развития ишемической болезни сердца у женщин составляет 1 %, у мужчин — 2-5 %, но уже к 65 годам возрастает до 10-20 % у обоих полов.
Большое значение имеет знание о возможных заболеваниях сердца или факторах, способствующих их развитию, так как ишемическая болезнь сердца может привести к сердечной недостаточности, нарушению сердечного ритма, инфаркту и внезапной коронарной смерти. Имеются 4 функциональных класса стенокардии, при этом 4-ый класс характеризуется возникновением приступов в состоянии покоя. Некоторые эпизоды ишемической болезни сердца могут протекать бессимптомно, а выявить данное заболевание помогают электрокардиограмма и суточное мониторирование.
- Острый коронарный синдром (при нестабильной стенокардии или инфаркте миокарда)
Состояние, которое помогает подозревать стенокардию или инфаркт. При инфаркте сердце не получает достаточного уровня кислорода, необходимого для нормальной работы, что приводит к некрозу (отмиранию) клеток. В результате инфаркта миокарда возрастает нагрузка на желудочек. Состояние, предшествующее инфаркту миокарда, называется нестабильной стенокардией.
Приступы могут возникать как в состоянии напряжения, так и в состоянии покоя, достигая продолжительности 10-15 минут. У инфарктного миокарда характер и интенсивность боли могут быть различными, включая нетипичные проявления с ощущением боли только в левой руке. Из-за необычных симптомов затрудняется постановка диагноза, а соответствующее лечение откладывается: смертность в таких группах наивысшая.
- Заболевания, не связанные с коронарными артериями
Классификация заболеваний сердечно-сосудистой системы будет неполной без упоминания этой группы, в которую входят опухоли сердца, кардиомиопатии, миокардиты. На них приходится 7-9% случаев. Поражение сердечной мышцы может возникнуть из-за химических, паразитарных, токсических, аутоиммунных, аллергических факторов.
- Особое внимание следует уделить таким заболеваниям сердечно-сосудистой системы, как инфекционный эндокардит (воспаление внутренней оболочки сердца) и перикардит (воспаление околосердечной сумки).
- Эти заболевания могут быть врожденными или приобретенными. В случае врожденного порока сердца наблюдается нарушение работы клапанов и крупных сосудов. В большинстве случаев такие нарушения являются наследственными, в 10% случаев возникают из-за старения, а в 15% случаев связаны с патологиями, вызванными ревматическими заболеваниями. Врожденные пороки сердца встречаются один раз на 120 случаев.
- Нарушение сердечного ритма может привести к фатальным последствиям, таким как эмболия. Причинами аритмии являются ишемическая болезнь сердца, травмы, прием определенных лекарств и нездоровый образ жизни.
- Сердечная недостаточность.
Расстройство работы насосной функции организма приводит к нарушению обмена веществ и недостатку кислорода. Типичные признаки данного состояния включают одышку, влажные хрипы в легких, отечность вен шеи, отеки ног и чувство усталости. Если не принимать меры по лечению, прогноз будет неблагоприятным.
Патологии артерий и вен

Атеросклероз — это хроническое заболевание сердечно-сосудистой системы. Оно характеризуется отложением липопротеинов, которые затем формируют бляшку. В результате происходит разрастание соединительной ткани и отложение солей кальция. Это приводит к травмированию сосуда и возможному полному его перекрытию.
Точная причина развития этой болезни неизвестна науке, хотя существует несколько теорий, таких как аутоиммунная, вирусная, генетическая, гормональная и другие. Атеросклероз часто сопутствуется ишемической болезнью сердца.
При атеросклерозе могут поражаться различные артерии, включая мозговые, сонные, коронарные, почечные, бедренные, подвздошные и большеберцовые артерии, а также аорта. Среди осложнений этого заболевания могут быть артериальная гипертензия, аневризма, инсульт, ишемия и поражение периферических артерий. У пациента может быть поражено несколько артерий, и клинический образ будет зависеть от места формирования бляшки.
- Варикозное расширение вен и венозный тромбоз
В Российской Федерации страдают различными видами венозных заболеваний 67% женщин и 50% мужчин. Варикозное расширение вен возникает в результате нарушений работы венозных клапанов и проявляется в виде расширения подкожных вен. Основными опасностями являются развитие тромбофлебита — воспаление внутренних стенок вен, а также тромбоз.
Венозный тромбоз характеризуется образованием тромбов в венах — подкожных и глубоких. Отрыв тромба приводит к развитию легочной тромбоэмболии — перекрытию кровотока в легочной артерии.
