Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Колопатия — это расстройство кишечника, которое может привести к различным симптомам у мужчин, таким как боли в животе, запоры, или понос. Лечение колопатии обычно включает изменение питания, прием лекарств и регулярные консультации врача.
В следующих разделах статьи мы подробно рассмотрим основные признаки колопатии у мужчин, методы диагностики и лечения этого заболевания, а также дадим советы по профилактике и поддержанию здоровья кишечника. Узнаете какие факторы могут способствовать развитию колопатии у мужчин и как своевременно обнаружить и предотвратить проблемы с кишечником.
Колопатия кишечника у мужчин: симптомы, лечение и признаки болезни
Колопатия кишечника — это общее название для группы заболеваний, связанных с поражением толстого кишечника. У мужчин эти заболевания встречаются чаще, чем у женщин, и могут иметь различные симптомы и признаки.
Симптомы колопатии кишечника у мужчин
Симптомы колопатии кишечника у мужчин могут включать:
- боли в животе;
- изменение частоты и консистенции стула;
- кровь в кале;
- вздутие и метеоризм;
- утечка кала.
Признаки болезни
Диагностика колопатии кишечника у мужчин может включать проведение колоноскопии, компьютерной томографии и других методов исследования.
Лечение колопатии кишечника у мужчин
Лечение колопатии кишечника у мужчин зависит от типа заболевания и его степени. Обычно врачи назначают медикаментозную терапию, диету и специальные процедуры.
В некоторых случаях может потребоваться хирургическое вмешательство. Поэтому очень важно обратиться к врачу при первых признаках колопатии кишечника у мужчин для своевременной диагностики и лечения.
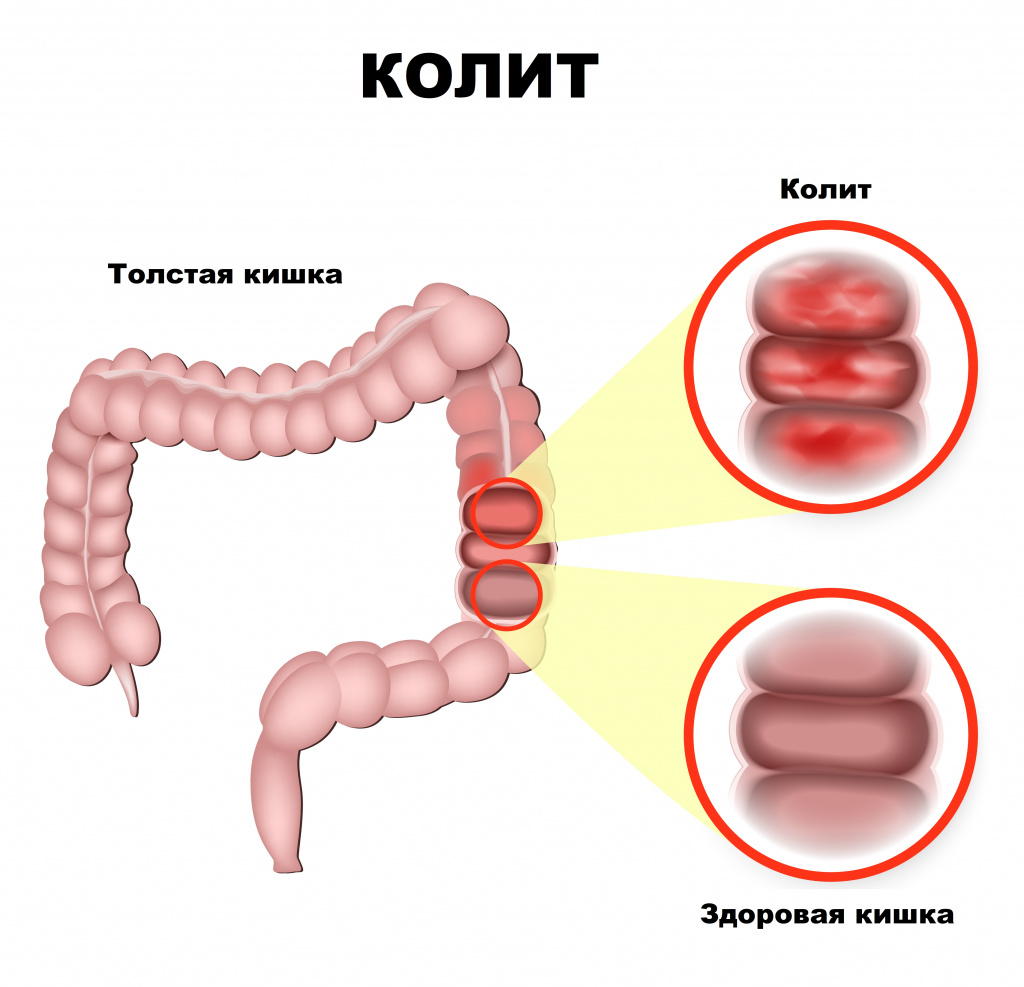
Воспалительные заболевания толстого кишечника
Возникновение воспалительных процессов в толстой кишке, таких как колиты, обусловлено различными причинами. Диагностику и лечение колитов проводит специалист в области колопроктологии.
Среди факторов, способствующих возникновению заболевания, можно выделить следующие:
— Неправильное питание, включающее регулярное употребление острой и трудноусваиваемой пищи, а также злоупотребление алкоголем.
— Непереносимость определенных продуктов питания.
— Сопутствующие заболевания других органов пищеварительной системы, таких как желудок, тонкая кишка, поджелудочная железа и желчевыводящие пути.
— Нарушения иммунной системы, включая аутоиммунные реакции, при которых собственные антитела повреждают слизистую оболочку.
— Инфекционные заболевания, такие как сальмонеллез, дифтерия и другие виды кишечных инфекций.
— Туберкулез кишечника.
- Ишемия, нарушение кровоснабжения кишечника, вызванное атеросклерозом брюшной аорты.
- Необузданный прием слабительных, антибиотиков, противовоспалительных средств и других лекарств.
- Некоторые формы отравления.
- Механическое раздражение толстого кишечника частыми клизмами.
- Глистные инфекции.
- Опухоли толстого кишечника и других органов брюшной полости.
- Частые эмоциональные стрессы.
- Авитаминозы, подагра и другие формы нарушений обмена веществ.
- Лучевая болезнь.
Таким образом, воспаление кишечника вызывается инфекционными, токсическими, пищевыми, аллергическими, обменными и другими факторами. Под их воздействием развивается гиперемия слизистой оболочки толстого кишечника.
На воспаленной слизистой могут возникать поверхностные дефекты в виде эрозий и глубокие язвы. Это приводит к нарушению всасывания воды и формированию каловых масс в толстом кишечнике. Появление дисбактериоза только усиливает ситуацию.
В густокишечнике обитают лактобактерии, бифидобактерии и другие представители физиологической микрофлоры. Они участвуют в процессе пищеварения и также производят некоторые витамины группы В и витамин К. Кроме того, в слизистой оболочке густокишечника располагаются лимфатические фолликулы. Эти скопления лимфоидной ткани обеспечивают иммунную защиту.
Признаки воспалительных заболеваний густокишечника
В зависимости от того, какая часть густокишечника воспаляется, можно выделить следующие:
- Тифлит – воспаление слепой кишки.
- Трансверзит – воспаление поперечной ободочной кишки.
- Сигмоидит – воспаление сигмовидной кишки.
Важно отметить, что изолированное воспаление отдельных участков густой кишки в клинической практике встречается нечасто. В основном, густокишечник поражается на больших участках. Иногда происходит воспаление всего густокишечника. В этом случае говорят о панколите.
Колиты могут возникать остро или иметь хронический характер. Острые колиты, как правило, вызваны инфекцией или происходят при острых отравлениях. Болезнь начинается с распространенных болей в животе, преимущественно ниже пупка, в нижних левых отделах. Боль усиливается при пальпации живота. При пальпации через тонкую брюшную стенку иногда можно определить спазмированные болезненные участки сигмовидной кишки.
Боль сопровождается вздутием живота и излишним выбросом кишечных газов. Характерна диарея с обильным выбросом жидкого и неприятно пахнущего стула. Часто в каловых массах обнаруживается слизь и следы крови. Еще один характерный признак – тенезмы, ложные позывы к дефекации, вызванные спазмом кишечной мускулатуры.
У пациента наблюдается обезвоживание и интоксикация, которые сопровождаются общим тяжелым состоянием. Слизистые оболочки выглядят сухими, а кожа бледной. Часто возникает повышение температуры и многократная рвота.
Симптомы хронического колита проявляются менее ярко. Появляется тупая боль, вздутие живота, метеоризм и диарея, которые главным образом связаны с приемом пищи, физической и эмоциональной нагрузкой, а также обострением сопутствующих заболеваний. В период между приступами боль ощущается слабо или может отсутствовать. Характерным для хронического колита является чередование запоров и поносов.
Возможно развитие исхудания, авитаминозов и снижение иммунитета, но эти последствия не являются обязательными.
Классификация
Имеется широкая классификация воспалительных заболеваний толстого кишечника, которая зависит от типа повреждающего фактора.
На пациента может оказывать влияние один или несколько повреждающих факторов, вызывая воспалительный процесс. Например, может одновременно воздействовать инфекционный и лекарственный фактор, если пациент потребляет избыточные дозы антибиотиков.
Колопатии
Колопатии — это форма патологии слизистой оболочки толстой кишки, в которой преобладают изменения не воспалительного характера. В большинстве случаев эти изменения появляются после заболеваний, которые обычно не связаны с толстой кишкой. Чаще всего колопатии наблюдаются при системных заболеваниях, почечной недостаточности, циррозе печени, отравлениях солями тяжелых металлов и аллергических реакциях. В зависимости от внешних изменений можно выделить следующие типы колопатий:
1. Геморрагическая колопатия, которая характеризуется наличием единичных или множественных мелкоточечных кровоизлияний под эпителием слизистой оболочки, визуально не измененной и со стандартным или слегка усиленным сосудистым рисунком. Появление спонтанных или контактных кровотечений может быть связано либо с нарушением проходимости стенки капилляров, либо с изменением реологических свойств крови.
2. Застойная (конгестивная) колопатия, при которой мы видим значительное расширение вен подслизистой основы (чаще всего венозных стволов), диаметр которых достигает 1 см или более. Это типичное состояние подслизистой основы дистального отдела толстой кишки, вызванное резким повышением давления в портальной венозной системе, что наблюдается при циррозе печени.
3. Эрозивная колопатия (острые эрозии), характеризующаяся наличием одиночных или множественных поверхностных дефектов слизистой оболочки правильной формы, размеры которых не превышают 1 см. Обычно язвы имеют печатный вид, они дискретные и располагаются на фоне неизмененной слизистой оболочки. Иногда вокруг эрозий можно увидеть воспаленные сосуды. Острые деструктивные изменения слизистой оболочки толстой кишки наблюдаются при нарушении функции почек (уремия), печени, применении некоторых лекарственных препаратов, а также при аллергических состояниях организма, ишемическом повреждении стенки кишки и после проведения гемодиализа. Несмотря на разнообразие причин, вызывающих деструктивные формы колопатий, в основе их развития, как правило, лежит либо цитотоксический, либо сосудистый фактор, либо их сочетание.
4. Язвенная колопатия (острые язвы), в которой обычно присутствуют одиночные глубокие дефекты округлой формы различных размеров. Они окружены неизмененной слизистой оболочкой. В большинстве случаев острые язвы наблюдаются при таких тяжелых состояниях организма, как сепсис, геморрагический шок, ожоги, операционные травмы.
5. Смешанная колопатия характеризуется разнообразием эндоскопических признаков (кровотечения, эрозии, язвы). Самым распространенным типом смешанной колопатии является эрозивно-геморрагический, который развивается после применения нестероидных противовоспалительных препаратов, проведения гемодиализа или отравления солями тяжелых металлов. Обычно острые эрозии и язвы сопровождаются кровотечениями разной степени тяжести. При колопатиях изменения слизистой оболочки обычно имеют диффузный (общий) характер. Однако в некоторых случаях они могут затрагивать только один или несколько сегментов толстой кишки.
Общие сведения
В состав группы воспалительных заболеваний кишечника (ВЗК) входят две основные болезни: язвенный колит (ЯК) и болезнь Крона (БК). Общая частота возникновения данных патологий составляет от 60 до 300 случаев на 100 тысяч населения. Некоторые исследователи отмечают наличие третьего вида ВЗК – недифференцированного неспецифического колита. Несмотря на относительно низкую распространенность, воспалительные заболевания кишечника имеют важное значение для здоровья населения и не утрачивают актуальности в практике гастроэнтерологии.
Этиология воспалительных заболеваний кишечника
Причины воспалительных заболеваний кишечника до сих пор не установлены с полной уверенностью. Однако большое значение придается генетическим изменениям. Одним из описанных изменений является полиморфизм в гене множественной лекарственной резистентности (MDR1), известный как Ала893. Также отмечаются полигенные мутации в главном комплексе гистосовместимости и мутации в генах IBD5 и CARD15 (NOD2), находящихся на 16-ой хромосоме. Эти гены играют важную роль в формировании эпителиального защитного барьера и регуляции иммунного ответа. Кроме того, существуют и другие возможные причины воспалительных заболеваний кишечника:
- Дисбиоз кишечника. Это патологическое состояние, которое возникает при нарушении баланса полезных и вредных микроорганизмов в кишечнике. Снижение количества полезных бифидобактерий, увеличение числа болезнетворных энтеробактерий и анаэробных микроорганизмов может привести к токсическому и аллергическому воздействию, нарушению естественного иммунного защитного механизма кишечника.
- Риск возникновения заболевания увеличивается из-за воздействия внешних факторов. Такие вирусы, как герпесвирус и возбудитель кори, а также бактерии (хламидии, листерии, микобактерии) способствуют развитию заболевания. Хронический стресс, проживание в регионах с неблагоприятной экологической ситуацией, потребление рафинированных продуктов и пищи с большим количеством консервантов имеют определенное значение в формировании ВЗК.
Диагностические методы

Определение заболевания только на основе результатов лабораторных анализов является задачей, которая представляет определенную сложность. Современные методы диагностики включают следующие процедуры:
1. Ирригоскопия. Это рентгенологическое исследование кишечника с использованием бариевой взвеси, которая позволяет визуализировать пораженные участки кишечника на рентгеновском снимке.
2. УЗИ (ультразвуковое исследование). Абдоминальное УЗИ является безопасной, безболезненной и информативной процедурой для обследования органов брюшной полости.
3. Колоноскопия. Это инвазивный метод эндоскопической диагностики, который основан на введении эндоскопа с видеокамерой в прямую кишку пациента. Изображение передается на монитор компьютера. Этот метод позволяет надежно определить наличие и характер патологии.
Для решения проблем, связанных с работой органов пищеварительной системы, необходимо обратиться к медицинским экспертам. В первую очередь, рекомендуется посетить терапевта, который, при необходимости, отправит вас к специалисту суженной области — проктологу. Не следует пренебрегать тревожными симптомами, чтобы избежать возникновения серьезных осложнений.
Какие симптомы могут указывать на болезни толстой кишки?
У пациентов, страдающих заболеваниями толстой кишки, наблюдаются следующие проявления: дискомфортные ощущения в области живота, изменение частоты и текстуры испражнений, наличие крови в кале, чувство усталости, снижение веса и изменение аппетита.
Какие методы лечения применяются для болезней толстой кишки?
Лечение заболеваний толстой кишки зависит от определенного диагноза, но может включать использование медикаментозных препаратов, изменение рациона питания, хирургическую интервенцию или комбинацию этих методов.
Язвенный колит
Язвенный колит – это серьезное хроническое заболевание, которое характеризуется воспалительно-язвенными поражениями слизистой оболочки толстой кишки и имеет рецидивирующий характер. Развитие этого заболевания обусловлено несколькими факторами, включая генетическую предрасположенность, нарушения иммунитета с врожденными и приобретенными дефектами, нарушения в кишечной микрофлоре и неблагоприятное окружающее воздействие.
В настоящее время в России язвенный колит распространен в среднем у 19-30 человек на 100 000 населения.
В городе Москва и её прилегающих районах данный показатель составляет 58 случаев на 100 000 жителей. С первым всплеском заболеваемости сталкиваются люди в возрасте от 20 до 40 лет, а второй всплеск приходится на возраст от 60 до 70 лет. Если развивается язвенный колит в молодом возрасте, то количество случаев внутри семьи достигает 37% общего числа заболеваний.
Появление язвенного колита обусловлено дисбалансом в иммунной системе. Агенты, такие как вирусы, бактерии, токсины и паразиты, стимулируют иммунный ответ, в результате чего образуются аутоантитела, направленные против собственного кишечного эпителия слизистой оболочки толстой кишки. Вследствие сложных иммунных процессов, включая взаимодействие с цитокинами, возникает воспалительная реакция, которая приводит к образованию эрозий и язв на поврежденной слизистой оболочке.
Инфицирование язв вызывает образование гнойного экссудата, а повреждение кровеносных сосудов приводит к кровотечению.
- Генетическая предрасположенность;
- Нарушение иммунного ответа;
- Воспалительные процессы в кишечнике;
- Бактериальная инфекция;
- Постоянное воздействие стрессовых факторов.
- Факторы, которые могут способствовать развитию язвенного колита, включают генетическую предрасположенность (наличие болезни Крона или неспецифического язвенного колита у близких родственников), длительное применение противовоспалительных препаратов, бактериальные и вирусные инфекции, дефекты врожденного и приобретенного иммунитета, аутоиммунные факторы. Пищевая аллергия и стресс могут вызвать первую атаку заболевания или его обострение, но не играют самостоятельную роль в развитии язвенного колита.
Интересно, что удаление аппендикса (аппендэктомия) снижает риск развития заболевания при условии, что операция была выполнена в связи с острым аппендицитом в раннем возрасте.
Классификация заболевания
Язвенный колит относится к группе неспецифических воспалений кишечника неизвестного происхождения. В соответствии с Международной классификацией болезней 10-го пересмотра язвенный колит имеет код К51. В зависимости от места воспаления выделяют несколько подклассов:
K51.0 – Язвенный (хронический) энтероколит. K51.0 – Язвенный (хронический) илеоколит. K51.0 – Язвенный (хронический) проктит. K51.0 – Язвенный (хронический) ректосигмоидит. K51.4 – Псевдополипоз ободочной кишки. K51.5 – Мукозный проктоколит. K51.8 – Другие язвенные колиты. K51.9 – Язвенный колит неуточненный.
По характеру течения выделяют:
- острое течение (длительность менее 6 месяцев с момента начала заболевания);
- хроническое непрерывное течение (отсутствие более 6-месячных периодов ремиссии при адекватной терапии);
- Хроническое повторяющееся течение (наличие более шести месяцев периодов ремиссии).
Симптомы язвенного колита Основными клиническими проявлениями язвенного колита являются наличие крови и гноя в кале, понос, ложные позывы к дефекации, слабость, потеря аппетита и веса. У небольшого числа пациентов наблюдаются поражения суставов, кожи, глаз, печени, желчных путей и почек.
У язвенного колита характерно чередование обострений и периодов с умеренными проявлениями симптомов или даже бессимптомные периоды.
При ухудшении течения заболевания могут добавляться классические симптомы:
- поражение суставов (артриты);
- язвы на слизистой оболочке полости рта;
- воспаление, болезненность, покраснение и отеки кожи;
- воспаление глаз.
Диагностика заболевания язвенного колита является неточной. Диагноз устанавливается на основании объединения информации из анамнеза, физического обследования, клинической картины и характерных изменений, выявленных при эндоскопическом и гистологическом исследованиях. Важно отличить язвенный колит от болезни Крона и других форм острого колита, таких как инфекционный колит или ишемический колит, особенно у пожилых людей.
В целях подбора терапии для внекишечных проявлений и сопутствующих состояний также может потребоваться консультация других специалистов.
- Гормональные противовоспалительные препараты
- Негормональные противовоспалительные препараты
- Иммуносупрессоры
- Биологические препараты — моноклональные антитела
- Основа лечения, как правило, состоит из противовоспалительных лекарственных средств. На начальном этапе используются аминосалицилаты в виде таблеток или ректальных свечей. В случае тяжелых случаев или отсутствия эффекта добавляют кортикостероиды в схему лечения.
- Для облегчения симптомов и достижения ремиссии назначаются иммуносупрессоры — препараты, угнетающие иммунные реакции.
- Антибиотики используются при присоединении бактериальной инфекции.
- Противодиарейные препараты.
- Использование обезболивающих препаратов противопоказано при приеме ульцерогенных препаратов, таких как ибупрофен, диклофенак, напроксен.
- Для лечения анемии применяются препараты железа.
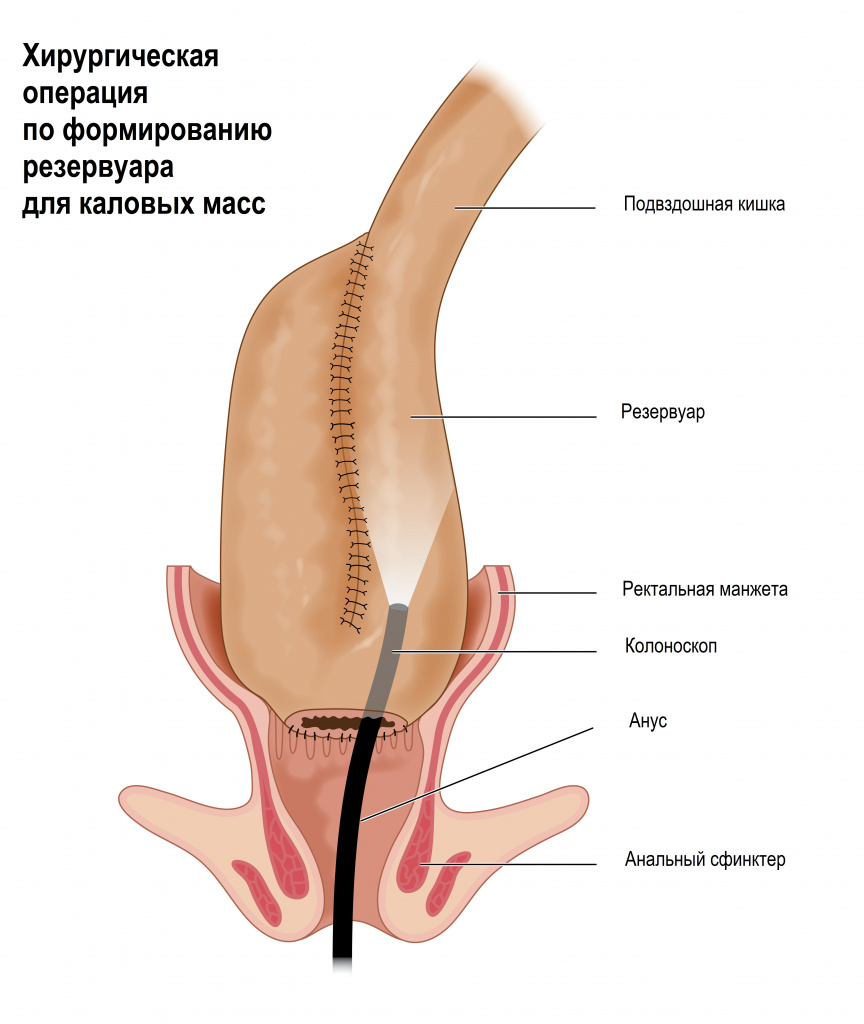
Ранее проводившаяся операция включала в себя полное удаление толстой кишки (ободочной и прямой) с созданием постоянной илеостомы. Такой подход полностью устраняет заболевание и уменьшает риск рака ободочной или прямой кишки, однако он является высокотравматичным и требует пожизненного использования калоприемников (специальных мешков для сбора кишечных выделений).
В современной пластической хирургии применяется метод удаления толстой и прямой кишки до анального канала и создания резервуара (J-pouch) из тонкой кишки, который выполнен с целью восстановления функции прямой кишки. Резервуар накапливает каловые массы, благодаря чему возможно контролируемая дефекация, и их частота снижается до 4-6 раз в сутки. Эта хирургическая процедура позволяет избежать длительного приема лекарственных препаратов с ярко выраженными побочными эффектами. Операция также устраняет риск развития колита и сводит к минимуму вероятность развития рака кишечника.
Осложнения Язвенный колит является серьезным заболеванием, и при неблагоприятном прогрессировании без должного лечения может вызвать опасные осложнения, требующие срочной хирургической интервенции.
- Кишечное кровотечение возникает при поражении сосудов, обеспечивающих кровоснабжение толстого кишечника;
- Токсический мегаколон — это расширение просвета толстого кишечника (до 6 см в диаметре и больше), что может привести к пробиванию стенки кишечника;
- Перитонит развивается при пробивании стенки кишечника;
- Стриктура (сужение просвета) толстого кишечника и кишечная непроходимость;
- Рак толстого кишечника (колоректальный рак) обычно развивается при продолжительном протекании язвенного колита.
- Серьезная дегидратация;
- Остеопороз;
- Дерматит;
- Артрит;
- Конъюнктивит;
- Повреждение полости рта;
- Увеличение вероятности образования сгустков крови.
Своевременное обнаружение и правильное лечение язвенного колита помогает предотвратить возможные осложнения и способствует профилактике рака.
Осложнения колита
Если не начать лечение, колит может привести к серьезным осложнениям, вплоть до некроза, то есть гибели тканей.
Основные осложнения колита:
- образование рубца, который вызовет сужение просвета толстой кишки;
- непроходимость кишечника;
- внутреннее кровотечение;
- разрыв кишечника;
- некроз (гибель) тканей;
- перитонит — воспаление брюшины;
- рак толстой кишки.
Выявление колита
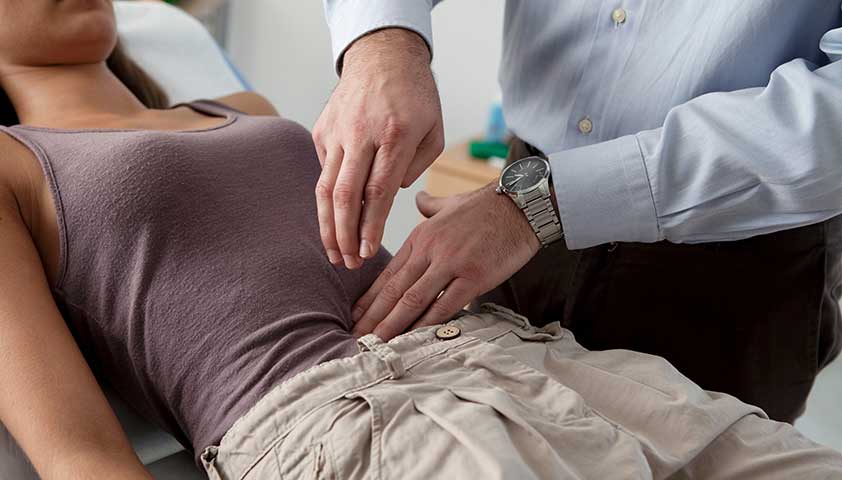
При появлении симптомов колита необходимо назначить встречу с медицинским специалистом — терапевтом или гастроэнтерологом. Врач уточнит у пациента характер и местоположение боли в животе. Также будет интересоваться наличием других симптомов — нарушениями стула, тошнотой и рвотой, повышением температуры.
Если боли в животе невыносимы, а в стуле наблюдается кровь, необходимо срочно вызвать скорую помощь.
Затем специалист проведет пальпацию — ощупывание живота. Будет интересоваться, вызывают ли боли давление на определенную область. Врач также может прослушать живот: звуки, рычание и бульканье вместе с указанными пациентом симптомами помогут дополнить картину заболевания.
Лабораторная диагностика
При подозрении на колит, медицинский специалист отправит пациента на проведение общего анализа крови. Уменьшение уровня гемоглобина будет указывать на наличие анемии, вызванной внутренним кровотечением. Повышение количества лейкоцитов позволит обнаружить воспалительный процесс.
Код 3.9.1.
Клинический анализ крови – это способ исследования состава крови, который позволяет оценить общее состояние организма, выявить наличие воспаления, бактериальных, вирусных и грибковых инфекций, а также может помочь в диагностике различных видов анемии, заболеваний кроветворной системы, аллергических реакций и аутоиммунных заболеваний.
Синдром раздраженной толстой кишки

Синдром раздраженной толстой кишки // Источник: Unsplash
Оглавление:
- Общие характеристики
- Причины возникновения
- Клинические проявления
- Рекомендации пациентам
- Терапия
- Профилактика синдрома раздраженной толстой кишки
Общие характеристики
Реклама Синдром раздраженной толстой кишки (СРКТ, спастический колит, слизистый колит) обычно сопровождается метеоризмом и спазмами, а также нарушениями моторики кишечника. Клинические проявления СРКТ могут различаться у разных пациентов. Например, у одних — это запор (трудное и редкое испражнение), у других — диарея, а у третьих могут наблюдаться как запор, так и диарея одновременно.
В норме стул должен быть упорядоченным, но при этом не твердым, не содержать примесей крови, акт дефекации не должен сопровождаться болевыми ощущениями или судорогами кишечника. Частота актов дефекации у каждого индивидуальна – для одного это 3 раза в день, для другого 3 раза в неделю. Синдром раздраженного кишечника не является серьезным заболеванием. Фактически, врачи считают СРКТ функциональным расстройством, так как при обследовании толстой кишки не обнаруживается признаков заболевания. Часто СРКТ возникает на фоне стресса, усталости, нервного возбуждения.
Причины
Хотя причины СРКТ не ясны, известно, что толстая кишка людей, страдающих этим заболеванием, более чувствительна, чем у здоровых людей. У человека с СРКТ функционирование толстой кишки изменяется под воздействием определенных сигналов, например определенной пищи, лекарств или стресса.
Симптомы
- болевые ощущения в животе
- вздутие живота
- генерация газов;
- изменения функционирования кишечника, такие как запор или диарея.
Какие действия можно предпринять:
- вести дневник питания, избегая продуктов, способных вызвать СРКТ (например, шоколад);
- избегать жирной пищи, особенно жирного мяса, кожи домашней птицы, полного молока, сливок, сыра, сливочного и растительного масла, маргарина, авокадо и взбитых сливок;
- увеличить потребление клетчатки в рационе (для этого подойдут цельнозерновой хлеб, бобы, фрукты и овощи);
- для устранения диареи и спазмов кишечника есть маленькими порциями, но часто;
- стремиться снизить уровень нервозности, использовать различные методики для снятия стресса;
- если у вас есть лихорадка, обнаружена примесь крови в каловых массах, наблюдается потеря веса или длительные боли в животе, обратитесь к врачу.
Рекомендуется употребление пищи, содержащей клетчатку, и редкий приём слабительных для устранения запора, однако перед этим необходимо проконсультироваться со специалистом медицинского профиля.
Исследования показывают, что у женщин симптомы СРКТ проявляются более ярко во время менструального кровотечения, поэтому при приёме половых гормонов следует помнить, что они могут вызвать обострение данного заболевания.
Лечение
Действия врача
Существует отсутствие специфического анализа на СРКТ. Врач назначит вам необходимые исследования и анализы для исключения других возможных заболеваний. После исключения серьезных диагнозов врач успокоит вас.
В таких ситуациях обычно рекомендуется применение диеты, богатой клетчаткой. Врач даст вам рекомендации относительно изменения образа жизни.
В медицинской практике применяются лекарственные препараты, которые рекомендуются для устранения симптомов стресса и патологической тревоги. К ним относятся мягкие транквилизаторы, спазмолитики, препараты против диареи и слабительные средства при запоре.
Для профилактики синдрома раздраженной толстой кишки следует придерживаться следующих рекомендаций:
— Питайтесь пищей, богатой клетчаткой, например, употребляйте цельнозерновой хлеб, овощи и фрукты.
— Избегайте употребления пищи, которая может усугубить симптомы, такую как искусственные сахарозаменители, молочные продукты и кофеин, особенно при наличии диареи. Рекомендуется составить личный список продуктов, которые плохо переносите.
— Освоите способы справляться со стрессом, выполняйте специальные упражнения и применяйте различные техники релаксации.
Диагностика
Для определения диагноза раздраженной толстой кишки необходимо исключить органические поражения.
У большинства пациентов при пальпации живота выявляются отдельные спастические сокращения и болезненные участки толстой кишки.
Основное исследование, выполняемое для исключения органической патологии, — колоноскопия. Также проводится ректоскопия (ректороманоскопия). Эти две процедуры, проводимые в амбулаторных условиях, схожи между собой. Отличие заключается в том, что при ректороманоскопии исследуется только нижняя часть толстой кишки, в то время как колоноскопия осуществляется для обследования всей толстой кишки.
Во время ирригоскопии и ректоскопии у многих пациентов возникают коликообразные боли.

При осуществлении ирригоскопии выявляются множественные сокращения циркулярных мышц, спастические сужения отдельных участков толстой кишки, спазм ампулы прямой кишки и уменьшение ее размеров, неполное опорожнение сигмовидной кишки, а при эндоскопии – гиперемия и отек слизистой оболочки.
При установлении клинического диагноза следует провести дифференциальную диагностику синдрома раздраженной кишки с почечной и свинцовой коликой, колитами, аппендицитом, гельминтозом.
Помимо прочего, будут назначены следующие методы диагностики:
- сдача анализа кала (посев) на дисбактериоз и копрограмму (состав кала);
- общий анализ мочи и крови;
- биохимический анализ крови (для определения уровня белка, ферментов, электролитов);
- ультразвуковое исследование печени, желчного пузыря, селезенки и поджелудочной железы (если необходимо);
- ФГДС (визуальный осмотр желудка и двенадцатиперстной кишки).
Какой врач занимается лечением синдрома раздраженной толстой кишки?
В первую очередь следует обратиться к участковому терапевту. Он, в свою очередь, направит вас к врачу-гастроэнтерологу.
Во время приступа рекомендуется соблюдать постельный режим и диету, исключающую продукты, которые стимулируют активность кишечника.
На живот следует наносить теплые грелки.
Для снятия симптомов применяют спазмолитические, десенсибилизирующие и седативные препараты, а также делают микроклизмы с использованием слабого раствора перманганата калия, нагретого до температуры 37-38°С, физиологического раствора и растительного масла (40-50 мл).
При запорах назначают растительные слабительные, а Витамин В и инъекции никотиновой кислоты в качестве общеукрепляющих средств.
Для предотвращения развития кишечной колики необходимо вовремя устранить очаги инфекций в организме и лечить заболевания кишечника и других органов пищеварения.

