Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Лечение анимии мышц требует комплексного подхода, который включает в себя регулярные физические упражнения, правильное питание, массаж, расслабляющие процедуры и приём специальных препаратов. Важно также учитывать индивидуальные особенности организма и проконсультироваться с профессионалом.
Следующие разделы статьи расскажут о роли физических упражнений в укреплении мышц, важности балансированного питания для поддержания мышечного тонуса, эффективности массажа в расслаблении и восстановлении мышц, а также об особенностях использования специализированных препаратов при анимии мышц. Узнайте, как вернуть мышцам силу и эластичность и обрести гармонию в своем теле уже сегодня!
Анемия мышц: что это такое и как ее лечить
Анемия мышц – это состояние, при котором мышцы испытывают недостаток кислорода из-за низкого уровня гемоглобина в крови. Это может привести к слабости, усталости, головокружения и другим неприятным симптомам. Чтобы избежать или лечить анемию мышц, важно принять несколько мер.

Причины анемии мышц
Пониженный уровень гемоглобина может быть вызван различными причинами, включая дефицит железа, витаминов, минералов, а также обширную потерю крови. Для точного диагноза необходимо обратиться к врачу и пройти соответствующие исследования.
Лечение анемии мышц
Ключевым компонентом лечения анемии мышц является корректировка диеты и прием специальных препаратов. Важно увеличить потребление железа, витаминов и минералов, а Включить в рацион питания продукты, богатые железом (мясо, рыба, орехи, зеленые овощи).
Кроме того, регулярные физические упражнения могут способствовать улучшению состояния мышц и повышению уровня гемоглобина. Важно выбирать подходящий комплекс упражнений с учетом индивидуальных особенностей и рекомендаций специалиста.
Помимо этого, в некоторых случаях могут потребоваться инъекции железа или трансфузия крови. Поэтому важно следить за своим здоровьем, регулярно проходить медицинские обследования и консультироваться с врачом при первых признаках анемии мышц.
Мышечная слабость
Мышечная слабость — причины возникновения, заболевания, диагностика и лечение.
Вы задумывались когда-либо, сколько мышц присутствует в нашем организме? Как происходит сокращение мышц? Какие функции выполняют мышцы, помимо перевозки тела в пространстве? Что произойдет, если мышечные волокна потеряют способность к сокращению и разовьется мышечная слабость? В данной статье мы постараемся ответить на эти и другие вопросы.
Мышечная ткань является одной из основных тканей нашего организма.
Существуют два вида мышечной ткани: поперечно-полосатая, включающая сердечную мышцу и скелетную мускулатуру, которая обеспечивает возможность движения, и гладкая, которая обкладывает поверхность внутренних органов и сосудов.
В организме человека насчитывается более 600 скелетных мышц. Мышца является органом, который обладает интенсивным кровоснабжением, что обеспечивает высокий уровень обмена веществ. Сокращение мышечных волокон происходит под воздействием нервных импульсов, исходящих из соответствующих центров нервной системы. Нервный импульс проникает через нервно-мышечный синапс, где происходит соединение нервного окончания с мышцей, и вызывает сокращение мышцы.
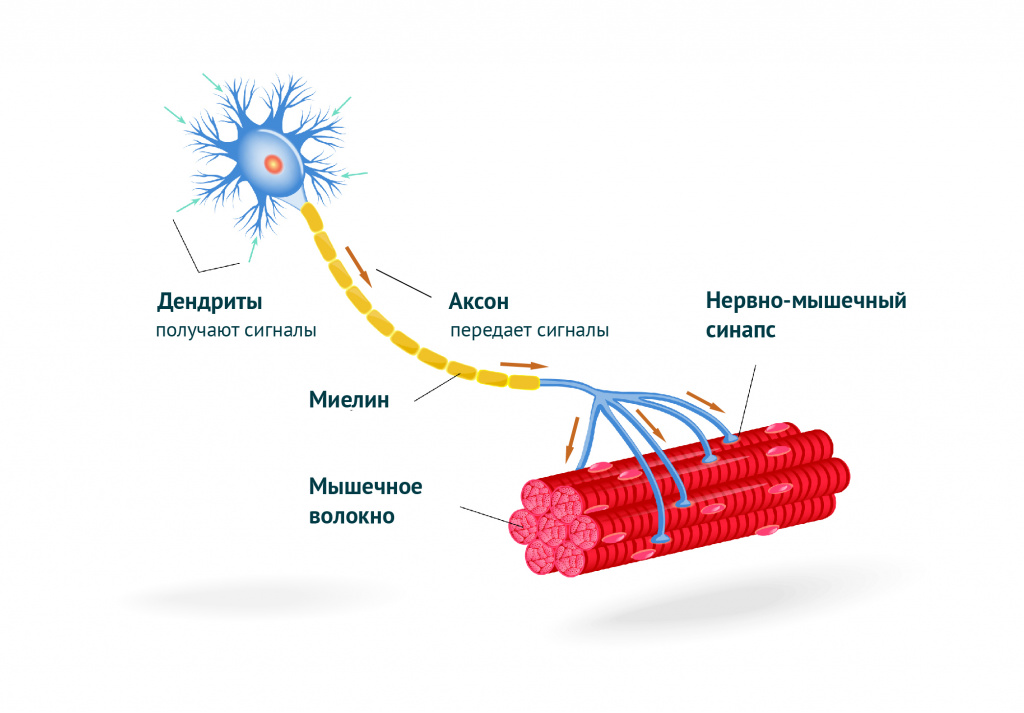
Мышечная ткань исполняет не только функцию движения, но и функцию защиты, теплообмена, активно участвует в деятельности всех внутренних органов.
Сердечная мышца обеспечивает постоянное кровообращение в организме, что обеспечивает транспорт веществ.
Мышечная слабость (миопатия, миастения) — это состояние, при котором мышцы быстро утомляются. Мышечная усталость не всегда зависит от физической нагрузки и может быть признаком многих хронических заболеваний.
Виды заболеваний, вызывающих мышечную слабость
Сила мышечного сокращения определяется интенсивностью нервного импульса, поступающего в мышцу, и структурой мышечного волокна. Поэтому все заболевания, основным симптомом которых является мышечная слабость, делятся на две основные группы: миопатии и миастении.
Миопатии и Миастении
Миопатии — это группа заболеваний, которые возникают из-за первичного поражения мышечных волокон. Миастения — это заболевания, которые развиваются из-за нарушения передачи нервных импульсов в мышцах.
Выделяются парезы и параличи, которые возникают из-за первичного поражения нервной системы. В таких случаях, импульс с нервно-мышечного синапса приходит недостаточной силы или вовсе не доходит.
Заболевания, приводящие к мышечной слабости, могут быть наследственными или приобретенными. Мышечная слабость может быть тотальной, когда она затрагивает большую часть мышц тела, или избирательной, когда поражены отдельные группы мышц. Она может быть симметричной (слабость одноименных мышц с обеих сторон) или асимметричной.
Вот некоторые возможные причины мышечной слабости:
Существует несколько механизмов, которые приводят к недостаточной силе сокращения мышц и быстрой утомляемости. Вот некоторые из них:
В первую очередь, важно упомянуть о первичных поражениях нервной системы, таких как травма головного или спинного мозга, а также повреждение нервных волокон в результате травмы, нарушения кровоснабжения, воспалительных процессов и других причин.
Также стоит отметить ботулизм – токсикоинфекционное заболевание, при котором ботулотоксин, вырабатываемый бактериями Clostridium botulinum, блокирует передачу нервного импульса.
Во-вторых, возникают изменения в нервно-мышечном соединении (синапсе). Например, образование аутоантител к структурам синапса приводит к нарушению передачи нервного импульса от нервного волокна к мышце.
Возможны множество причин повреждения самих мышечных волокон при относительно сохранной нервной структуре. Например, это может быть обширная группа генетических заболеваний, которые связаны с изменениями в генах, определяющих структуру белков мышечных волокон. Возможны аутоиммунные заболевания, при которых неправильная работа иммунной системы приводит к образованию антител или размножению иммунных клеток, что в свою очередь вредит собственным тканям организма.
К таким заболеваниям, при которых мышцы ослабевают, можно отнести:
- генетические мышечные дистрофии: дистрофия Дюшенна-Беккера, наследственная дилатационная кардиомиопатия и другие;
- генетические миотонии, которые проявляются нарушением расслабления мышц: миотония Томсена, миотония Беккера, периодические параличи;
- Функциональные нарушения биохимических процессов в мышцах, связанные с наличием наследственных особенностей. Это включает болезни накопления липидов, которые связаны с нарушением обмена липидов, а также митохондриальные болезни, вызванные дефектами в функционировании митохондрий;
- Воспалительные изменения, возникающие вследствие инфекций и аутоиммунных заболеваний. К ним относятся дерматомиозит, коллагенозы и саркоидоз;
- Эндокринные заболевания, среди которых важное место занимают заболевания щитовидной железы (гипо- и гипертиреоз), паращитовидных желез (гипо- и гиперпаратиреоз), гипофиза (болезнь Кушинга, акромегалия) и надпочечников (синдром Кушинга, болезнь Аддисона, синдром Конна);
- Негативное воздействие лекарственных препаратов, алкоголя и наркотиков;
- Нерациональное питание и недостаток витаминов и минералов, а также продолжительная рвота или диарея в случае кишечных инфекций, что приводит к дефициту калия в организме.
Воздействие факторов окружающей среды (длительное воздействие паров бензина, толуола) на организм человека, ботулизм, травматические повреждения мышц, нервных стволов, головного и спинного мозга, нарушения кровоснабжения мышц при атеросклерозе, сердечно-сосудистой недостаточности, злокачественные опухоли и другие заболевания являются причинами мышечной слабости.
К каким медикам обращаться?
В зависимости от характера мышечной слабости ее лечением занимаются специалисты разных профилей:
— терапевт;
— невролог;
— эндокринолог;
— ревматолог;
— инфекционист;
— генетик.
Сначала следует обратиться к терапевту, который поможет определить поражение конкретной системы органов и направит к соответствующему специалисту.
Диагностика и обследования
Для выявления синдрома мышечной слабости важно провести подробное интервью с пациентом. В ходе беседы определяются мышцы, в которых ощущается слабость, ее время появления, степень выраженности, возможные причины, а также сопутствующие признаки заболевания (боль, мышечные спазмы, нарушение дыхания, проблемы с глотанием, нарушения чувствительности и т.д.). Также уточняется наличие подобных симптомов у родственников пациента и прочие важные данные. После этого врач проводит всесторонний осмотр и оценивает двигательную активность путем выполнения различных диагностических упражнений и проверки рефлексов.
В связи с широким спектром заболеваний, которые могут вызывать мышечную слабость, диагностика требует проведения различных лабораторных и инструментальных исследований. Это включает в себя определение уровня мышечных ферментов, таких как креатинфосфокиназа (КФК).

Анемия — это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, что приводит к снижению поступления кислорода в ткани.
Диагноз «анемия» выставляется при уровне гемоглобина ниже 130 г/л у мужчин и ниже 115 г/л у женщин. У детей для установления диагноза «анемия» учитывается возраст ребенка.
Анемия наблюдается при ряде заболеваний (язвы и полипы пищеварительной системы, хроническая болезнь почек, онкологические и инфекционные заболевания, паразитарные инфекции и другие). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
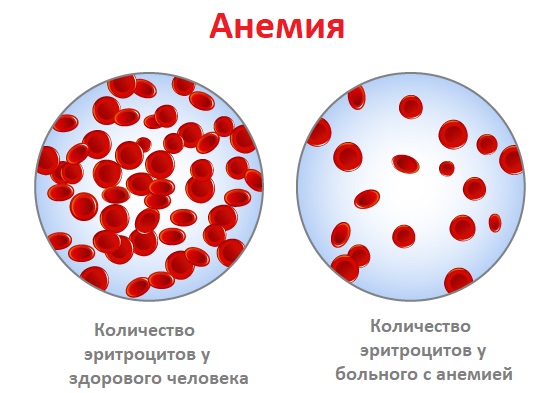
Анемия может возникать из-за нарушения процесса образования эритроцитов, увеличенного разрушения эритроцитов или потери эритроцитов с кровью.
Согласно статистике, наиболее распространенной формой анемии является анемия, связанная с потерей крови (как острая, так и хроническая). Острая кровопотеря считается потерей крови объемом более 500-700 мл (у взрослых), происходящей в течение короткого времени. Кровотечения могут быть видимыми (из ран, кровавая рвота, маточное или носовое кровотечение) или изначально скрытыми (кровотечения в кишечник, в полость живота и/или плевры, образование больших гематом).
Хронические кровопотери возникают вследствие небольших, но продолжительных потерь крови (избыточные и продолжительные менструации, язва желудка, рак, геморрой, проведение гемодиализа и другие процедуры). С течением времени незначительные кровопотери приводят к истощению организма от железа, когда количество потерянного организмом железа превышает его поступление из пищи. В результате дефицита железа нарушается образование гемоглобина.
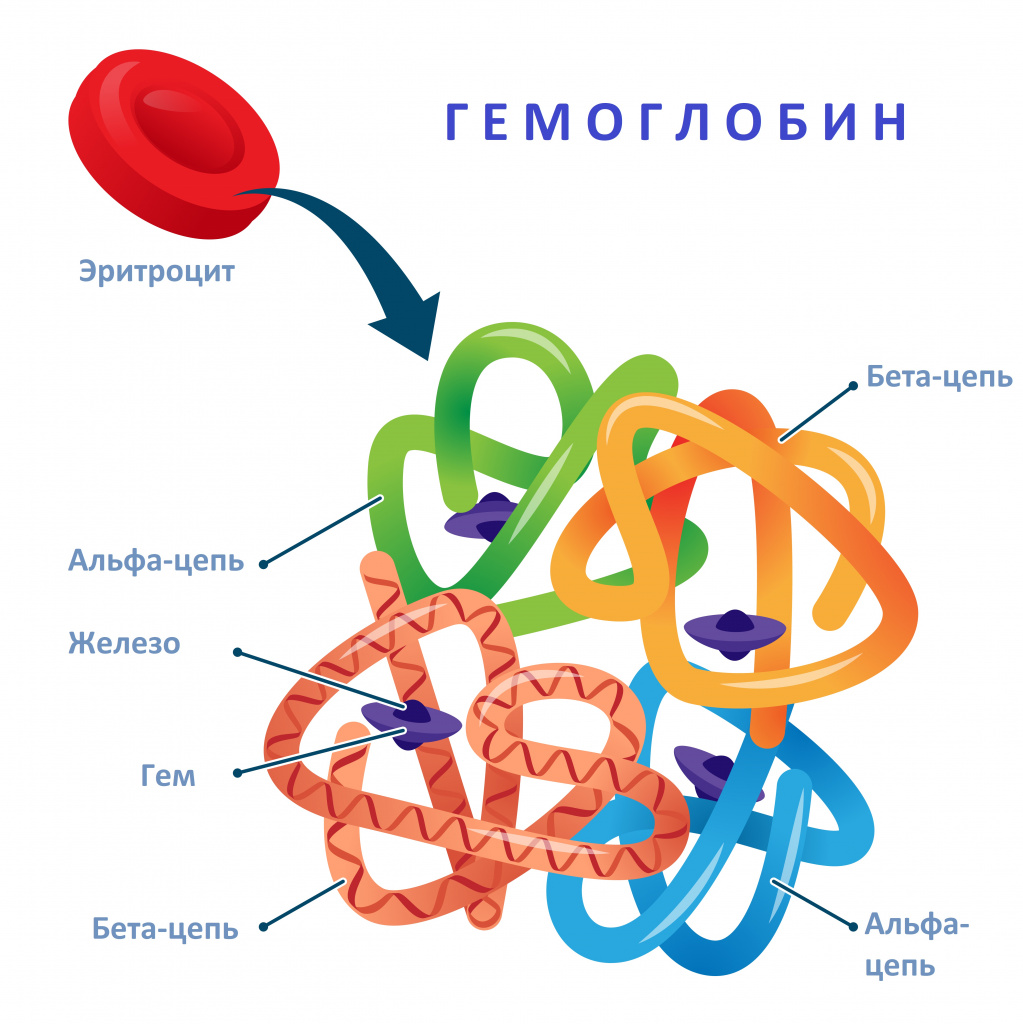
Каждый зрелый эритроцит выходит из костного мозга с набором из 250-500 миллионов молекул гемоглобина. Гемоглобин состоит из белковой части (четырех глобиновых субъединиц) и железосодержащей небелковой группы (гемы). Основная биологическая функция гемоглобина — передача кислорода от легких к тканям и транспорт углекислого газа от тканей к легким. Средняя продолжительность жизни эритроцитов составляет около 120 дней.
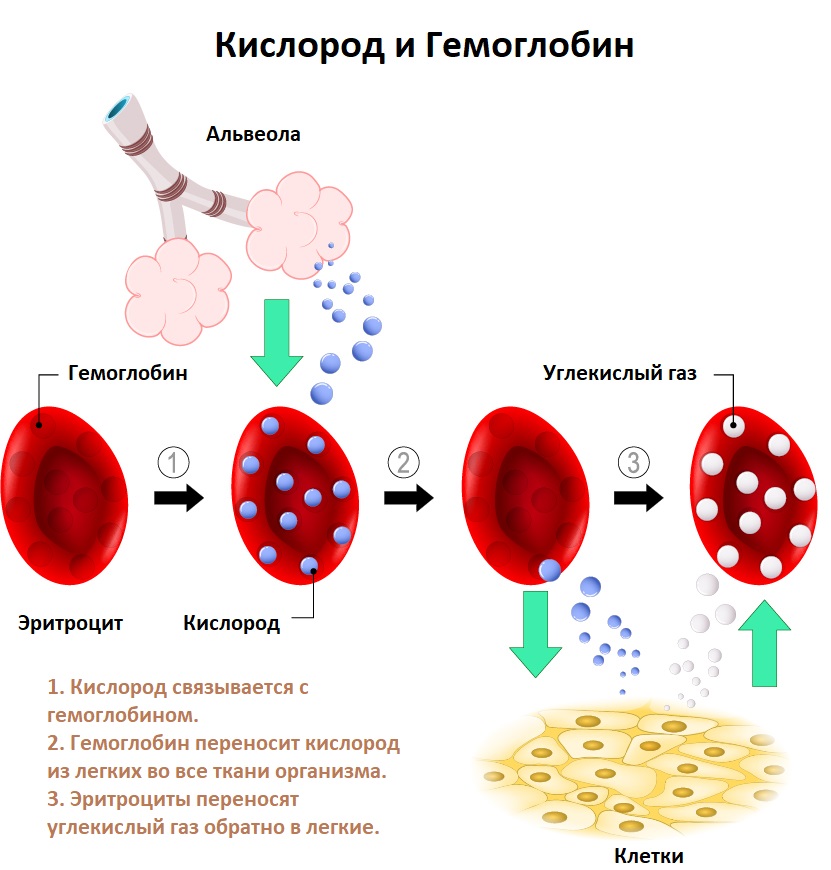
- При заболеваниях костного мозга (миелоидные опухоли, хронические инфекции, вирусные инфекции, аутоиммунные заболевания).
- При дефиците витаминов (фолиевой кислоты, витамина В12) или нарушенном обмене этих веществ.
- При нарушении синтеза гемоглобина в эритроцитах (генетические нарушения, нарушения обменных процессов).
Также анемии могут быть вызваны усилением потери эритроцитов (через кишечник, почки, кровотечения, перитониты).
Симптомы
Парестезия обычно возникает в результате нарушения кровообращения в определенной области или повреждения нерва. Нарушения чувствительности (парестезия) могут также быть результатом инфекции, воспаления, травмы и других патологических процессов. В большинстве случаев парестезия связана с не опасными для жизни заболеваниями, но она также может быть признаком инсульта или опухоли.
Парестезия в конечностях часто сопровождается болевыми проявлениями или может сопутствовать другим нарушениям чувствительности, таким как жжение, покалывание. При инсультах также отмечаются двигательные нарушения и нарушения речи.
В зависимости от причины, появление онемения может прекратиться быстро. Например, онемение в руке, которое возникает, когда человек спит, положив голову на руку, исчезает после нескольких движений рукой. Если онемение ноги или руки продолжается в течение длительного времени, это обычно указывает на определенный уровень повреждения нервов. Например, при сахарном диабете или рассеянном склерозе. Хроническое онемение пальцев может быть связано с ущемлением нерва, как это происходит при запястном туннельном синдроме. В любом случае, если онемение длится более нескольких минут, требуется обратить внимание и обратиться за медицинской помощью. Если у человека возникает онемение в области паха с нарушением функции мочевого пузыря и кишечника или есть признаки паралича, спутанности сознания, нарушений речи, то в таких случаях необходимо обратиться за экстренной медицинской помощью.
Признаки, которые могут сопровождать онемение:
- Тревога
- Ощущение жжения
- Частые мочеиспускания
- Увеличение онемения или покалывания во время ходьбы
- Зуд
- Боль в пояснице
- Мышечные судороги
- Боль в шее
- Боль в других частях тела
- Ощущение покалывания как иголками
- Сыпь
- Увеличенная чувствительность к прикосновениям
Некоторые признаки, которые сопутствуют онемению, могут указывать на серьезные состояния, и необходимо обратиться к врачу, так как часто требуется срочная медицинская помощь и проведение необходимых лечебных процедур.
Эти признаки включают:
- Оглушенность или временная потеря сознания
- Затрудненное дыхание
- Проблемы с ходьбой
- Головокружение
- Потеря контроля над произвольным мочеиспусканием или дефекацией
- Нарушения зрения
- Онемение в области головы, шеи и спины
- Паралич
- Нарушения речи (дизартрия)
- Слабость
Диагностика и лечение
Исходя из анамнеза, изучения симптомов и проведения физикального обследования, врач определяет план обследования, включающий инструментальные и лабораторные методы.
Для терапии онемения необходимо первоначально определить его причину. Если онемение связано с нарушением кровообращения, диабетом или рассеянным склерозом, проводится лечение основного заболевания, в том числе консервативными и оперативными методами (например, при сосудистых заболеваниях). При ортопедических проблемах, например при грыже диска или остеохондрозе, Возможно и консервативное, и оперативное лечение (например, в случае необходимости проведения декомпрессии нервного корешка).
При использовании материалов необходимо указывать активную гиперссылку на постоянную страницу статьи.
Симптомы
Среди всех вариантов преобладает железодефицитная анемия, хотя проявления и симптомы ее аналогичны многим другим формам (кроме некоторых специфических признаков, характерных для каждой отдельной формы). Среди общих симптомов можно выделить:
- паллор кожи, при выраженных формах заболевания приобретающая восковый или серо-землистый оттенок;
- астения, которая возникает с самого утра, не зависит от степени нагрузки, почти не проходит;
- повышенную утомляемость от повседневных дел, постоянную сонливость;
- головокружение и приступы обмороков, частое потемнение в глазах;
- шум, зуммер, писк в ушах, постоянно мелькающие мушки перед глазами;
- сердцебиение при минимальных нагрузках, одышка, учащение пульса.
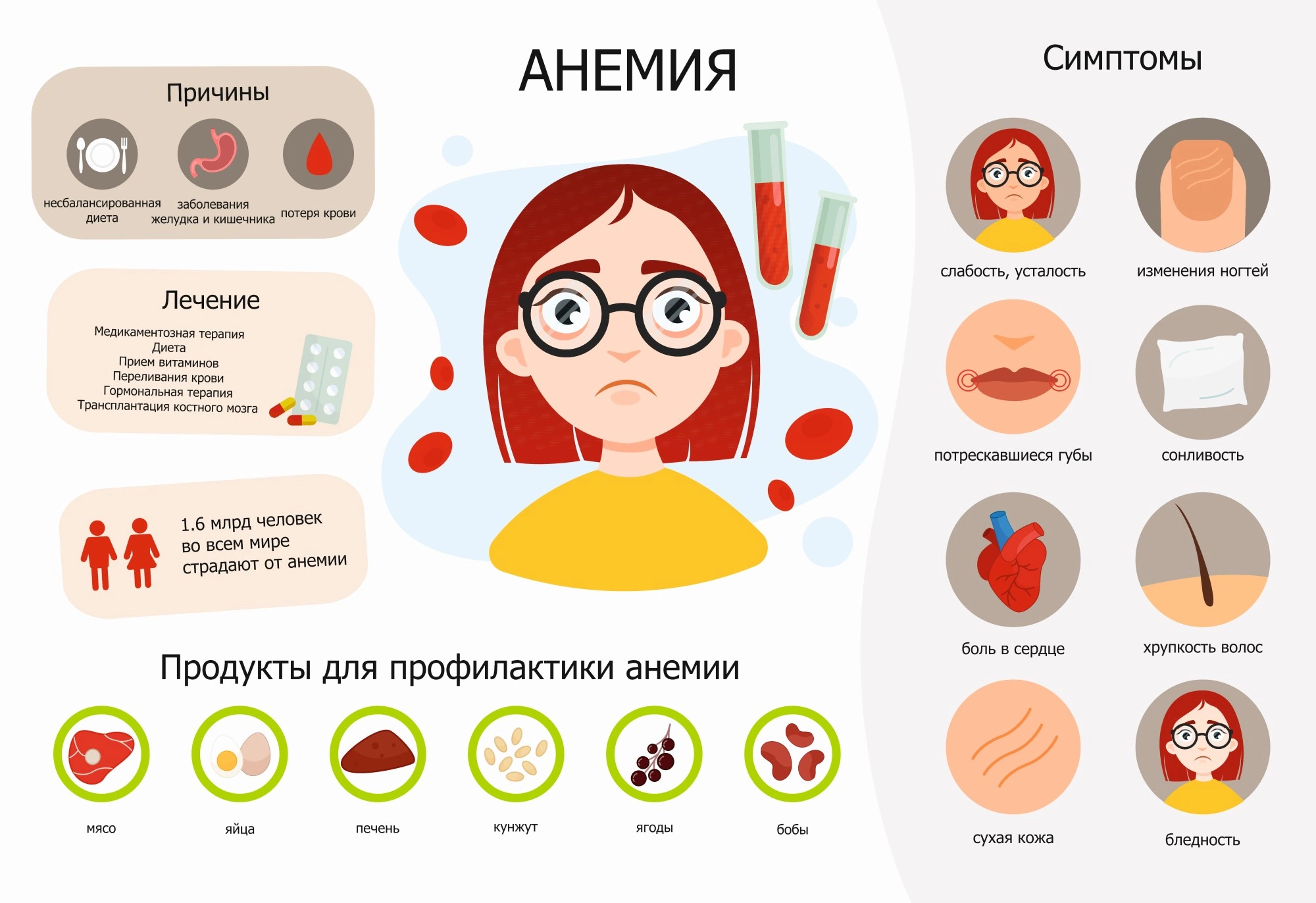
При легких анемиях эти признаки слабо выражены или вовсе не определяются, при медленном развитии анемии организм приспосабливается к снижению содержания гемоглобина, симптомы могут быть неясными. В зависимости от конкретной причины анемии, каждый вид заболевания имеет свои специфические проявления.
На ранней стадии железодефицитной анемии, в период скрытого дефицита железа и сидеропении, отсутствуют какие-либо жалобы. Проблемы могут быть выявлены только при лабораторном тестировании. При развитии дефицитного состояния могут возникать следующие признаки:
- сильная сухость кожи, мелкие повреждения кожных покровов, растрескивание,
- ломкость ногтей, проблемы с волосами (сухость, ломкость, тусклость);
- заеды в углах рта;
- ослабление мышц;
- ощущение жжения в языке, нарушение вкуса (желание есть землю, мел, сырые крупы или мясо);
- Очень привлекает к себе резкие и сильные запахи.
Кроме того, при недостатке железа в организме возможны поражения пищеварительной системы, вплоть до развития гастритов.
При дефиците витамина В12, который приводит к анемии, может происходить серьезное поражение пищеварительной системы в форме атрофического гастрита, а также неврологические проявления. Обычно это проявляется в виде парестезий, нарушений чувствительности в ногах или руках, онемения в конечностях. При выраженной анемии могут возникать расстройства психики, такие как галлюцинации, бред или слабоумие. При недостатке витамина В9 (фолиевой кислоты) симптомы похожи на предыдущую форму, но практически отсутствует неврологическая симптоматика, и только редко проявляется глоссит. Недостаток фолатов вызывает обострение шизофрении и частые приступы эпилепсии.
При наличии гемолитической анемии возможно наблюдать желтушное окрашивание кожи и слизистых оболочек, а также увеличение размеров селезенки и возникновение желчнокаменной болезни. В случае интенсивного гемолиза эритроцитов, помимо анемии, желтухи и общего нарушения состояния, могут возникнуть тошнота с рвотой, сознательные расстройства, судороги, острая почечная недостаточность и проблемы с сосудистой системой.
Апластическая анемия развивается в результате подавления функции костного мозга и сопровождается кровоизлияниями. Они чаще всего возникают в области голеней и живота, бедер, а В местах введения лекарств. Часто наблюдаются пневмонии или бронхиты.

Опасность анемии: главные осложнения
В зависимости от типа анемии возможны различные последствия. Среди основных проблем выделяют хроническую усталость со слабостью, сонливостью, утомляемостью, затруднениями в повседневной деятельности и спорте.
Нарушения в иммунной системе связаны с воздействием недостатка кислорода на иммунную функцию. Это делает организм более уязвимым к хроническим инфекциям.
Тяжелые формы анемии повышают риск развития осложнений со стороны сердца, сосудов и дыхательной системы, могут возникнуть нарушения ритма сердца и сердечная недостаточность.
Анемия при беременности может привести к серьезному ухудшению состояния: возможны нарушения развития плода внутри матки, осложнения во время родов и после них. Возможно возникновение послеродовой депрессии, а у младенцев — недостаточная масса тела и анемия.
На фоне анемии возможно развитие синдрома беспокойных ног — это связано с поражением нервной системы, в результате чего возникает постоянное желание двигать ногами. Для лечения этой проблемы применяются препараты, содержащие железо.
Формы заболевания
Существует несколько видов проблем с мышцами:
- Возникает невропатическая форма при повреждении спинного мозга или крупных нервных стволов.
- Развитие ишемической формы заболевания предшествует тромбоз крупных сосудов или сдавление питающей артерии рубцовой тканью, экзостозом или опухолью.
- Функциональная форма развивается из-за гиподинамии, вызванной патологиями, такими как артрит, остеомиелит и другие.
Патогенез ишемической атрофии отличается отсутствием дегенерации клеток. При этом виде заболевания особое значение приобретает нарушение артериального кровоснабжения. Вследствие этого значительно уменьшается приток питательных веществ. Объем функционирующей мышцы соответственно уменьшается. После восстановления кровотока пораженные участки постепенно возвращаются к исходной форме.
Симптомы и диагностика мышечной атрофии
Атрофия мышц легко определяется по клиническим проявлениям. При визуальном осмотре атрофии сразу видны, особенно на фоне симметричных областей тела. В отличие от здоровых, поврежденные мышцы значительно плотнее и меньше по объему. При пальпации обнаруживается слабая защитная реакция. Заметны костные выступы на пораженных участках.
Мышечная атрофия особенно быстро развивается вследствие паралича двигательных нервов.
При обсуждении ишемической атрофии мышц очень важно учитывать основное заболевание, которое вызывает данную патологию. Если диагностика проведена правильно, то прогнозирование будущего и выбор соответствующего лечения не представляют сложностей. В некоторых ситуациях может потребоваться дифференциальная диагностика.
Речь идет о функциональной и нейрогенной атрофии. В данном случае клиническая картина не может быть ограничена. Обязательным условием является проведение мышечной пробы с использованием гальванического тока. Если нет реакции на ток, это указывает на нейрогенную атрофию мышц.
Факторы, приводящие к слабости и анемии конечностей
- неправильное питание и чрезмерная усталость,
- повреждение в спинном и головном мозге;
- заболевания опорно-двигательного аппарата, суставов и костей.
Часто появление онемения конечностей и слабости связано с неврологическими нарушениями и нарушениями обмена веществ. Строгие диеты для снижения веса и нарушение режима питья также могут вызвать онемение рук или ног. Это, однако, далеко не все возможные факторы.
Существуют и другие причины, такие как:
- артрит плечевого сустава;
- шея спондилез и остеохондроз;
- заболевания эндокринной системы;
- Неправильное использование некоторых лекарственных препаратов;
- Воспалительные и травматические повреждения плечевой, запястной и лопаточной зоны.
Слабость в руках и ногах может быть вызвана нервными расстройствами, тревогой, постоянными стрессами и хронической усталостью. Появление онемения конечностей также может быть связано с злоупотреблением алкоголем, токсичными веществами и отравлениями.
Для установления причин слабости и назначения эффективного лечения следует обратиться к врачу-неврологу
Консультация данного специалиста является первоочередной.
Врач-невролог проводит осмотр и, при необходимости, направляет на следующие виды диагностики:
- консультацию эндокринолога, терапевта и других профильных специалистов;
- УЗИ сосудов конечностей;
- лабораторную диагностику.
Дополнительные виды диагностики могут потребоваться, но их определение осуществляется после консультации со специалистами.
Лечение болезни зависит от результатов проведенного обследования и определенных источников паралича конечностей. Основная цель состоит в устранении основного фактора, вызывающего заболевание.
Важно определить источник слабости как можно раньше после ее появления, поскольку в случае отсутствия своевременного вмешательства болезнь будет продвигаться. В дальнейшем такое положение может привести к инвалидности.
Облитерирующий эндартериит
Симптомы, характеризующиеся онемением и охлаждением нижних конечностей, обусловлены поражением артерий в этой области. Сужение сосудов приводит к нарушению кровообращения. Если данное заболевание останется без лечения, может произойти развитие гангрены — процесса, который вызывает умертвение тканей в нижних конечностях (включая пальцы стопы).
Каким образом следует поступить в данной ситуации?
Рекомендуется обратиться к хирургу, который определит необходимую терапию и возможно направит на проведение ультразвуковой допплерографии или артериальной ангиографии.
Диагноз: Опоясывающий лишай
Характеризуется интенсивной ощущаемой болью, появлением высыпаний в виде небольших пузырьков с жидкостью на коже (напоминающих высыпания при ветряной оспе). Также наблюдается онемение в области высыпаний герпетических пузырьков. В начале заболевания возможно повышение температуры, появление онемения и потеря чувствительности кожи в зоне высыпания. В некоторых случаях могут проявиться слабость и снижение аппетита.
Какие действия следует предпринять?
Рекомендуется обратиться к неврологу, который рекомендует лечение противовирусными препаратами, витаминами группы В, анальгетиками.
К какому врачу обращаться при подозрении на воспалительные миопатии
Причиной обращения к медицинскому специалисту является постоянная мышечная слабость и появление высыпаний на лице или суставах пальцев, которые не исчезают, повышение температуры в сочетании с мышечной болью и слабостью, затруднения при вставании из сидячего положения или подъеме по лестнице.
При возникновении этих признаков в первую очередь необходимо записаться на прием к врачу-терапевту. Он проведет осмотр, выслушает жалобы пациента, уточнит ощущения при выполнении определенных движений, а также, при необходимости, назначит лабораторные и инструментальные исследования.
После установления предварительного диагноза врач-терапевт направит пациента к ревматологу, который сможет подтвердить диагноз и начать лечение. Кроме того, возможно потребуется обследование у невролога.
Лабораторное исследование воспалительных миопатий
Постановка диагноза часто является сложной задачей из-за того, что мышечная слабость и боль могут быть симптомами различных заболеваний, а также из-за редкости встречаемости воспалительных миопатий.
При подозрении на воспалительную миопатию проводят анализы крови, которые позволяют обнаружить повышение уровня креатинкиназы (КФК), аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), лактатдегидрогеназы (ЛДГ), а Выявить аутоиммунные антитела, специфичные для данного заболевания.
