Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Для лечения кальциноза ахилла важно соблюдать покой и избегать нагрузок на пораженную область. Физиотерапия, упражнения на растяжку и антиболевые препараты также помогут улучшить состояние. Однако в некоторых случаях может потребоваться хирургическое вмешательство.
Далее в статье будут рассмотрены основные методы лечения кальциноза ахилла, в том числе упражнения и массаж для улучшения кровообращения, рекомендации по приему препаратов и возможности оперативного вмешательства. Также будет рассказано о возможных осложнениях и прогнозе восстановления при данном заболевании. Не упустите возможность узнать больше об эффективных методах борьбы с кальцинозом ахилла!
Как лечить кальциноз ахилла
Кальциноз ахилла — это отложение кальция в сухожилии Ахиллеса, что может привести к боли, ухудшению подвижности и воспалению. Лечение этого состояния может быть длительным, но соблюдение определенных мер поможет уменьшить симптомы и ускорить процесс выздоровления.

Изменения образа жизни
Одним из первых шагов в лечении кальциноза ахилла является избегание деятельности, которая усиливает боли и давление на сухожилие. Это может включать в себя ношение удобной обуви, нежные упражнения и избегание длительных периодов стоя или ходьбы.
Физиотерапия
Физиотерапия может быть очень полезной для укрепления мышц и сухожилий, улучшения циркуляции крови и уменьшения боли. Специалист может рекомендовать упражнения, массаж и другие методы для улучшения состояния сухожилия и снятия воспаления.
Лекарственное лечение
В некоторых случаях врач может назначить препараты для снятия боли, уменьшения воспаления и ускорения процесса заживления. Важно следовать рекомендациям специалиста и не злоупотреблять лекарствами.
Хирургическое вмешательство
В тяжелых случаях кальциноза ахилла может потребоваться хирургическое вмешательство. Хирург может удалить отложения кальция или выполнить другие процедуры для восстановления нормальной структуры сухожилия.
Независимо от выбранного метода лечения, важно обсудить все варианты с врачом для разработки наилучшего плана лечения, учитывая индивидуальные особенности пациента.
Атеросклероз артерий ног или кальцификация
- Боль в ногах при ходьбе или физической нагрузке
- Покалывание или онемение в ногах
- Холодные или бледные ноги
- Замедленное заживление язв и ран на ногах
- Слабый пульс в ногах
- Изменение цвета кожи на ногах
- Утолщение и жесткость кожи на ногах
- Ослабление ног и проблемы с координацией
- Ухудшение роста и качества ногтей
- Изменение волос на ногах
- Ощущение тяжести и усталости в ногах
- При атеросклерозе ног возможно ощущение более сильного холода, но это не является специфичным симптомом атеросклероза. Причиной такого ощущения может быть раздражение нервов из-за проблем со спиной, сердечной недостаточностью, спастичностью (сужение мелких капилляров) или ревматическими и системными заболеваниями соединительной ткани.
- Характерной жалобой является периодическая или перемежающаяся хромота, ощущаемая в основном в мышцах ноги. При ходьбе мышцы ног нуждаются в кислороде и питательных веществах, поступающих из крови. Если крупные артерии, источающие мышцу, повреждены, и кровь недостаточно поступает через суженную артерию или маленькие ветви (коллатерали), мышцы быстро опустошаются. Поэтому при прохождении определенного расстояния нога может ощущать сильную боль, усталость, слабость или онемение. Однако эти симптомы исчезают через несколько минут в положении стоя или сидя после отдыха. При продолжении движения боль возвращается, когда проходится примерно то же расстояние. В покое (стоя, сидя, лежа) нога больше не болит. Подъем, подъем по лестнице, поднятие тяжестей и/или быстрая ходьба обычно уменьшают безболезненное расстояние.
- Перемежающаяся хромота сама по себе не является опасной, однако требует внимания, оценки риска и лечения. У 10-20 из 100 пациентов симптомы постепенно ухудшаются, а безболезненное расстояние при ходьбе сокращается. Менее чем у одного человека из десяти прогрессирует более серьезное состояние из-за стеноза артерий.
- С приходом ухудшения кровообращения в ноге возникает боль в положении лежа (боль в покое), особенно ночью во время сна. Когда человек отдыхает в горизонтальном положении, артериальное давление также снижается, и если артерии серьезно повреждены, тогда кровоснабжение (кислород, питательные вещества) самых отдаленных отделов ноги остается недостаточным, что вызывает появление боли в пальцах и стопах. Боль уменьшается, если опустить ногу, встать и немного походить, поскольку в этом случае кровь снова активно поступает к пальцам. Если данное состояние не лечиться, оно может прогрессировать до развития гангрены стопы (пальцев ног).
- Отсутствие лечения и постоянное воздействие факторов риска могут привести к серьезному нарушению или частичному прекращению кровоснабжения тканей стопы, что является жизненно важным, и развитию гангрены. Обычно это сопровождается ухудшением походки и ночными болями в покое. В случаях более легкой степени тяжести, на выступающих костных лоскутах образуются болезненные язвы, которые не заживают. В более тяжелых случаях возникает гангрена — появляется сильная и постоянная боль в ноге, нога становится холодной, палец (пальцы) приобретает сине-черный оттенок, часто сопровождаясь отеком при держании ноги вниз и сильной болью. Существует риск ампутации ноги.
Причины и факторы риска развития атеросклероза
У всех людей с возрастом возникают атеросклеротические изменения в артериях разной степени выраженности. Патологические поражения преимущественно развиваются из-за более быстрой и активной кальцификации, которую провоцирует один или несколько факторов риска.
К немодифицируемым факторам риска относятся возраст, пол и генетическая предрасположенность.
Среди изменяемых факторов риска наиболее значимой считается диета, которая включает высокое содержание холестерина, особенно ЛПНП, высокое кровяное давление и диабет, особенно с плохо контролируемым повышенным уровнем глюкозы в крови.
Поскольку атеросклероз нельзя полностью остановить и излечить, воздействие на факторы риска играет первостепенную роль в его прогрессировании, даже если была проведена операция или внутрисосудистая дилатация для улучшения кровотока.
Диагностика
Атеросклероз артерий ног первоначально выявляется при помощи жалоб и осмотра (пальпация пульса) в поликлинике. Более точно, кровоснабжение можно оценить путем измерения и сравнения артериального давления в ноге и верхней части руки (ABI = лодыжечно-плечевой индекс). В некоторых случаях также может применяться дуплексное ультразвуковое исследование. Перед планированием хирургического или внутриартериального эндоваскулярного лечения необходимо провести более детальные радиологические, лучевые и контрастные исследования.
Самопомощь
- Курение — основной фактор, способствующий образованию артериальных бляшек, поэтому наиболее эффективным способом остановить болезнь является полное прекращение курения.
- Физические упражнения и тренировка походки способствуют улучшению кровоснабжения мышц ног через мелкие коллатеральные кровеносные сосуды. Это также позволяет мышцам лучше функционировать в условиях кислородной недостаточности и значительно увеличивает дистанцию ходьбы без появления боли. Подробные рекомендации доступны в конце данного руководства.
- Необходимо уделять внимание уходу и наблюдению за стопами, поскольку ухудшение кровоснабжения может привести к развитию воспалительных процессов, особенно у пациентов с диабетом. Поэтому необходимо избегать появления толстой кожи, ссадин и других ран на стопах и пальцах ног. Очистка и правильный уход за поверхностными ранами имеют важное значение. При повреждении артерий необходимо быть осторожным при проведении процедур на стопах, которые могут привести к повреждению кожи, таких как лечение мозолей или удаление ногтей.
Сотрудничество с вашим семейным врачом является ключевым в данном случае.
- Следите за уровнем холестерина, артериальным давлением и уровнем сахара в крови. По необходимости ваш семейный доктор назначит лечение.
- При использовании статинов, которые снижают уровень холестерина, стремитесь к оптимальному уровню холестерина ЛПНП.
- Рекомендуемая доза ацетилсалициловой кислоты, или аспирина, составляет 75-150 мг в день («сердечный аспирин»). Он сохраняет более жидкую консистенцию крови и уменьшает образование тромбов в поврежденных артериях. Доступен в аптеках без рецепта.
- Кровоснабжающая терапия — это препараты (пентоксифиллин или нафтидрофурил), которые, благодаря различным механизмам действия, помогают крови свободно протекать через поврежденные участки до тканей, улучшая доставку кислорода и питательных веществ. Лечение проводится в соответствии с рекомендациями и назначениями врача. Использовать с осторожностью при сопутствующих онкологических заболеваниях!
- Существуют несколько вариантов лечения
Основными методами предотвращения сужения кровеносных сосудов являются:
- прекращение курения
- увеличение физической активности
- контроль уровня холестерина в крови
- лечение диабета и гипертонии
Если у пациента имеется перемежающаяся хромота, первым делом следует устранить факторы риска, обучить пациента правильному ходьбе и назначить соответствующую медикаментозную терапию. В случае, если лечение не приводит к улучшению походки или она серьезно мешает ежедневной активности пациента и его качеству жизни, рассматривается возможность проведения инвазивного лечения. Однако, если хромота не превышает 100 метров, целесообразно воздержаться от инвазивного лечения, особенно учитывая долгосрочный прогноз заболевания.
При наличии боли в состоянии покоя, язв и/или гангрены, рассматриваются два варианта инвазивного лечения: открытая операция или внутрисосудистая дилатация. Однако перед применением этих методов необходимо провести сопутствующее управление факторами риска и применить таблетированную терапию. Инвазивное лечение позволяет устранить повреждение, однако не останавливает атеросклеротический процесс, и обработанные/расширенные сосуды могут снова забиться со временем. В случае значительного рубцевания тканей восстановление кровоснабжения может оказаться бесполезным, и придется прибегнуть к ампутации конечности.
Руководство для пациентов по передвижению с периодической хромотой
Физические упражнения и тренировка походки замедляют прогрессирование атеросклероза, улучшают кровоснабжение мышц ног и способность справляться с повседневными задачами, а также обеспечивают более комфортную жизнь без боли.
Для лечения периодической хромоты рекомендуется осуществлять физическую активность в форме ходьбы, особенно с использованием палок, которые обеспечивают дополнительную поддержку, увеличивают пройденное расстояние, повышают выносливость и делают упражнения более эффективными.
Рекомендуется заниматься ходьбой не менее 3 раз в неделю:
- Продолжительность ходьбы должна начинаться с 30 минут, но может быть увеличена до 60 минут по мере улучшения вашего состояния.
- При проведении упражнений, сначала пройдитесь до того момента, когда появится боль, затем измерьте расстояние, которое вы прошли без боли. Отдохните в течение 5-15 минут или столько, сколько вам необходимо для восстановления. Затем во время упражнений, ходите на расстояние немного меньше измеренного расстояния в течение 30-60 минут, сколько возможно, и отдыхайте до появления сильной боли или усталости.
- Еженедельно необходимо переоценивать свой болевой порог и дистанцию, на которой нет боли при ходьбе. Затем нужно увеличивать дистанцию тренировок.
- Дополнительно выполнять упражнения для увеличения выносливости мышц 5 раз в неделю по 15-20 минут за раз. Можно использовать велосипед или велотренажер, заниматься плаванием, аквааэробикой и кататься на лыжах. Растягиваться на мышцы до и после тренировок.
Ахиллодиния
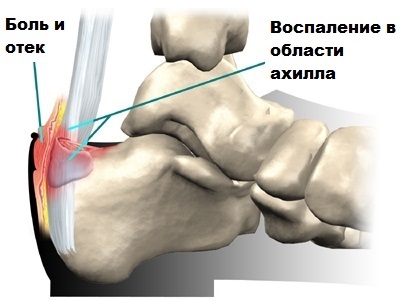
Болезненные ощущения и постоянное раздражение в области аппарата сухожилий. Одна из наиболее распространенных патологий — хроническое перегрузочное состояние, характеризующееся болями при движении и в состоянии покоя. Часто больящий синдром возникает при ходьбе. После кратковременной нагрузки на сухожилие болевые ощущения утихают, но затем снова усиливаются во время отдыха. Сухожилия и окружающие их ткани чувствительны к механическому давлению.
Уплотнение, которое часто обнаруживается при пальпации, может указывать на патологические изменения (тендопатию) в сухожилии. Продолжительные нагрузки и воспалительные процессы могут привести к ослаблению сухожилий с последующими спонтанными разрывами, поэтому лечение следует начинать незамедлительно.
Консервативное лечение: Интенсивные эксцентрические упражнения для растяжения сухожилия
У легкоатлетов и спортсменов проводят дополнительный анализ физических нагрузок при беге и ходьбе. Возможно использование морских водорослей и смена обуви, чтобы снизить нагрузку. В этом случае применяется специальная спортивная обувь с пяточным супинатором. Однако у некоторых легкоатлетов наблюдается противоположное действие.
Оперативное лечение
Иногда патология приводит к возникновению спаек синовиального влагалища с окружающими тканями. Чаще всего они устраняются оперативным методом.
Бурсит
Воспаление сумки синовиальной жидкости в области связки сухожилия Иногда интенсивные нагрузки в области сухожилия ахиллеса приводят к воспалительному процессу, особенно когда костный выступ оказывает давление на сухожилие.
Консервативное лечение: Соблюдение асептики, применение холода, противовоспалительных препаратов.
Оперативное лечение Хирургическое удаление воспаленной сумки синовиальной жидкости, удаление костных выступов и областей с кальцинозом.
Причины заболеваний ахилла
Повсеместно встречаются воспалительные процессы в области сухожилия Ахиллеса, которые возникают после продолжительной внезапной нагрузки у лиц в возрасте от 30 до 50 лет с недостаточной физической подготовкой. Примером таких лиц может быть обычный, малоподвижный человек, решивший без предварительной подготовки выполнить физические упражнения или пройти на длинную дистанцию. Тем не менее, следует отметить, что перитендиниты и тендиниты также часто возникают у профессиональных спортсменов из-за чрезмерных тренировок или неправильной техники выполнения физических упражнений.

Одной из причин возникновения тендинита (болезни Хаглунда) может быть длительное использование обуви с жесткой задником.
Также, тендинит и последующий бурсит могут возникать из-за столкновения ахилла и ростков в области 5-й кости при ходьбе, беге и повседневном движении.
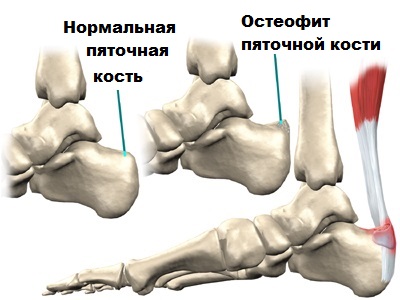
Впервые данную патологию описал доктор Хаглунд, от чьей фамилии и происходит название данного заболевания. Согласно его открытию, которое нашло подтверждение в современных медицинских исследованиях, наследственные факторы являются причиной деформации пяточной кости в области соединения с ахиллом.
Проявления заболевания ахилла
Симптомами заболевания ахилла, как правило, выступают отеки и болевые ощущения в соответствующей области, утолщение сухожилия, ощущение скованности в стопе и голеностопе, проблемы с ходьбой и т.д.
При болезни Хаглунда происходит возможность на ощупь определить заднюю берсу пяточной кости и костный выступ.
Получить консультацию
Если у Вас возникают аналогичные признаки, рекомендуется назначить встречу с медицинским специалистом. Своевременное консультирование поможет избежать неблагоприятных последствий для вашего состояния здоровья.
Получить дополнительную информацию о заболевании, узнать стоимость лечения и записаться на консультацию к врачу-специалисту можно по указанному номеру телефона:
Осложнения
Компликации ахиллодинии могут сопровождаться:
- разрыв сухожилия: если воспалительный процесс не управляется и не лечится, возможен разрыв сухожилия Ахилла, что приведет к интенсивной боли, отеку и нарушению функций стопы;
- фиброз сухожилия: если ахиллодиния остается без лечения, это может привести к образованию рубца в сухожилии Ахилла, что уменьшит его гибкость и эластичность, ограничивая движение и повышая риск повторной травмы;
- запущенная стадия: при продолжительном и неправильном лечении ахиллодиния может перейти в запущенную стадию, что вызовет хроническую боль и нарушения функции Ахиллова сухожилия;
- инфекция: если воспалительный процесс не управляется и не лечится, возможно инфицирование, что может привести к серьезным последствиям для здоровья.
Диагностика ахиллодинии
Клиническая картина этого заболевания выявляется следующими методами:
- Проведение врачом физического осмотра: оценивается болевая реакция при пальпации области ахиллова сухожилия и подошвенной мышцы.
- УЗИ: ультразвуковое обследование позволяет обнаружить возможные изменения в тканях ахиллова сухожилия, такие как утолщение, изменение структуры и другие.
- Рентген: назначается для исключения других причин боли в ноге и икры.
- МРТ: магнитно-резонансная томография применяется для более подробной оценки состояния ахиллова сухожилия и окружающих тканей.
- Дополнительные тесты: специальные тесты могут быть проведены для оценки функции мышцы, такие как тест Томпсона (врач сжимает стопу пациента, чтобы проверить реакцию ахиллова сухожилия) и другие методы.
Рекомендации врача травматолога-ортопеда:
Необходимо соблюдать покой и ограничить физическую нагрузку в ортопедическом режиме.
К сожалению, кальцинация сухожилия не уменьшается и не исчезает. Она присутствует и будет продолжаться. Однако, она не должна вызывать боли.
Боль является признаком воспаления. Наблюдается асептическое воспаление сухожилия Ахилла и начальная деформация Хаглунда.
Кальцинация сухожилия способствует возникновению воспаления при перегрузках и резких движениях.
Таблетки и уколы симптоматически используются, однако они не помогут снизить кальцификат. Таблетированные препараты, мази и уколы предоставляют лишь временный и непостоянный эффект.

Возможные методы лечения:
Выполнить блокаду с использованием глюкокортикоида в паратендинальной области с использованием новокаина, а также провести УВТ (Ударно-волновую терапию) в течение примерно 5 сеансов.
Также можно применить HILT-терапию, фонофорез с гидрокортизоном №10 и МЛТ-терапию №10.
Рекомендуется использование мягкого бандажа для улучшения состояния.
Щелкающее бедро
Щелкающее бедро — редкое поражение тазобедренного сустава у молодых женщин. В данном случае происходит скольжение подвздошно-берцовой связки или утонченного заднего края сухожильного прикрепления большой ягодичной мышцы по большому вертелу, что сопровождается ощутимым и порой слышимым щелчком. Обычно это состояние не вызывает болевых ощущений, но при воспалении сумки может стать болезненным.
При сгибании колена, активной внутренней ротации и приведении бедра возникает ощущение щелканья. При пассивных движениях щелканье редко слышно.
Лечение щелкающего бедра
Щелкующее бедро обычно только раздражает, пациентке следует разъяснить его. Если оно вызывает беспокойство, больную необходимо направить к ортопеду для консультации.
- Диагностика и лечение ишемического некроза головки бедра
- Диагностика и лечение болезни Легга—Кальве—Пертеса
- Клиника и диагностика врожденного вывиха бедра
- Клиника и диагностика эпифизеолиза головки бедра
- Диагностика и лечение транзиторного синовита тазобедренного сустава
- Диагностика и лечение септического артрита тазобедренного сустава
- Артроз тазобедренного сустава: методы диагностики и лечения
- Бурсит тазобедренного сустава: диагностические подходы и терапия
- Кальцифицирующий тендинит тазобедренного сустава и щелкающее бедро: диагностика и лечение
- Травмы области тазобедренного сустава и вертела: подходы к диагностике и терапии
Профилактика
Основной целью профилактики является правильная коррекция исходных состояний, которые способны вызывать образование отложений кальциевых кристаллов пирофосфата. Необходимо уделить внимание предотвращению травматизма, так как это играет значительную роль.
С целью предотвращения повторного возникновения воспалительного процесса в хондрокальцинозе рекомендуется проведение курсов физиотерапевтических процедур.
Вопросы и ответы
Какой врач лечит хондрокальциноз?
Последствия этого состояния лечит врач-ревматолог, а причину устраняет специалист в соответствующей области (например, эндокринолог при гиперпаратиреозе и других случаях).
Хондрокальциноз и деформирующий артроз – это одно и то же?
Нет, это два отдельных заболевания, лечение которых требует различного подхода.
Повреждается ли внутрисуставной хрящ при хондрокальцинозе?
Тип артропатии, который перед нами, сопровождается поражением хряща в суставе и окружающих его мягких тканей (связок, сухожилий, суставной капсулы).
