Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Для лечения костного отека у вас могут быть предложены различные методы, включая обезболивающие препараты, физиотерапию, массаж и специальные упражнения. Кроме того, важно следить за режимом питания, употреблять пищу, богатую кальцием, и избегать нагрузок на больное место.
В следующих разделах мы расскажем о методах лечения костного отека, которые помогут уменьшить отечность и болевые ощущения, а также об основных причинах возникновения этого состояния. Вы узнаете, как можно предотвратить обострения и сделать свою жизнь более комфортной, несмотря на эту проблему.
Как лечить костный отек
Костный отек (остеодема) — это патологическое состояние, характеризующееся накоплением жидкости в костной ткани. Он может возникнуть в результате различных причин, таких как травмы, воспалительные процессы, опухоли и другие.

Основные методы лечения костного отека:
- Лечение основного заболевания. Прежде всего необходимо выявить и устранить причину возникновения костного отека, будь то травма, инфекция или другой фактор. После этого вероятность рецидива отека уменьшится.
- Назначение противовоспалительных препаратов. Чтобы уменьшить воспалительный процесс и отек, врач может назначить нестероидные противовоспалительные препараты (НПВП) или глюкокортикоиды.
- Физиотерапия. Физиотерапевтические процедуры, такие как ультразвуковая терапия, магнитотерапия или лазерное лечение, могут помочь ускорить процесс выздоровления и уменьшить отек.
- Иммобилизация. В случае тяжелых повреждений костей может потребоваться ношение гипсовой повязки или ортеза для предотвращения дальнейших травм и улучшения регенерации ткани.
Профилактические меры:
- Правильное питание. Сбалансированное питание, богатое кальцием, витамином D и другими питательными веществами, поможет укрепить кости и предотвратить их повреждения.
- Активный образ жизни. Регулярные физические упражнения способствуют укреплению костей, улучшают кровообращение и предотвращают развитие отеков и других проблем с опорно-двигательной системой.
- Соблюдение мер безопасности. Избегайте травм и осторожно обращайтесь с костями, чтобы предотвратить их повреждения и развитие костного отека.
В случае появления симптомов костного отека необходимо обратиться к врачу для диагностики и назначения комплексного лечения. Чем быстрее будет начато лечение, тем выше вероятность полного выздоровления без осложнений.
Асептический спондилодисцит — Modic changes синдром
Асептический (небактериальный) спондилодисцит – современное понимание этого состояния связано с отеком костного мозга и небактериальным воспалением в двух соседних позвонках и межпозвонковом диске. Согласно данным иностранных источников, асептический спондилодисцит является одним из немногих заболеваний, которое связано с болью в спине. У примерно 40-42% пациентов с длительной болью в спине при проведении МРТ обнаруживается асептический спондилит или спондилодисцит.
В англоязычной литературе это состояние называется именем Майкла Модика (M. Modic), который в 1988 году классифицировал патологические изменения (Modic changes) в позвонках и межпозвонковых дисках на 3 типа: Modic изменения 1 типа (асептический спондилодисцит), Modic изменения 2 типа (жировое перерождение костного мозга позвонков), Modic изменения 3 типа (уплотнение и склероз позвонков). Все три типа рассматриваются как стадии одного и того же процесса, где асептический спондилодисцит (Modic 1 типа) является начальной, острой стадией, наиболее связанной с болью в пояснице, в то время как жировое перерождение костного мозга и склероз позвонков рассматриваются как поздние стадии, характеризующиеся уменьшением болей, затиханием воспаления и уменьшением отека костного мозга. Описанные изменения обычно ограничены и не затрагивают большое количество позвонков, что отличает это заболевание от анкилозирующих спондилодисцитов (болезнь Бехтерева). Кроме того, это состояние обычно развивается без видимых причин, что отличает его от посттравматического спондилодисцита (болезнь Кюмеля-Вернея), туберкулезного спондилодисцита и спондилодисцита, возникающего после операции по удалению грыжи межпозвонкового диска.
Существуют различные возможные причины развития асептического спондилодисцита, которые до сих пор остаются не полностью исследованными. Один из предполагаемых факторов — это изменения осанки, нестабильность межпозвонковых сегментов, наличие аутоиммунного процесса и медленной инфекции. Однако единственная теория, подтверждена экспериментально (ссылка на англоязычную статью) и практически, говорит о том, что отек и асептическое воспаление костного мозга позвонков возникают из-за нарушения венозного оттока, а также нарушения питания костного мозга в позвонках и повышения внутрикостного давления.
Симптомы асептического спондилодисцита
Асептический спондилодисцит (Modic изменения позвонков 1 типа) проявляется дискомфортом в области поясницы и нижних конечностей. Боль в пояснице является интенсивной, хронической, чувствуется постоянно, усиливается в положении на спине, при вставании из кровати и при наклонах. Также боль в пояснице усиливается после сна и после длительного сидения (например, при выходе из автомобиля или с рабочего стула). После физических упражнений или прогулки наблюдается некоторое снижение боли в пояснице и ногах. Обычно боль в пояснице длительное время остается на одном уровне или прогрессирует. В 30-40% случаев после нескольких лет заболевания боль автоматически уменьшается и практически полностью исчезает.
Подобное улучшение обусловлено тем, что изменения позвонков 1 типа (асептического спондилодисцита) прогрессируют в изменения позвонков 2 типа (жирового перерождения костного мозга позвонков), которые свидетельствуют о затухании процесса и выздоровлении. В 60-70% случаев боли в пояснице при асептическом спондилодисците сохраняются на протяжении длительного времени (от 2 лет до нескольких десятилетий).
Кроме боли в спине иногда возникает отек поясницы и ног. У пациентов с асептическим спондилодисцитом обычно отсутствуют другие расстройства, такие как онемение и слабость в ногах, нарушения мочеиспускания и стула, повышение температуры тела, озноб.
Что такое синдром отека костного мозга?
«Синдром отека костного мозга» — это заболевание, причина которого полностью неизвестна.
Оно обычно проявляется в сегментах костей, расположенных рядом с суставами, такими как колено и лодыжка, особенно в области тазобедренного сустава.
У женщин это состояние встречается чаще, особенно в последнем триместре беременности. У мужчин оно может проявиться в среднем возрасте. Обычно это самоограничивающееся, непрогрессирующее клиническое состояние.
Отек костного мозга является неспецифическим симптомом различных заболеваний и травм и не обозначает что-то конкретное.
Причины, вызывающие отек костного мозга, разнообразны: дефицит витамина D, коксартроз, тромбоз сосудов, питающих кость, ревматоидный артрит, травмы, опухоли, первичный отек.

Причины возникновения отека костного мозга
Отек костного мозга иногда может быть связан с травмой. Повреждение суставного хряща приводит к его структурному изменению и увеличению нагрузки на кость.
Это увеличение со временем может вызвать отек в окрестностях кости и хряща. Риск развития отека костного мозга также повышается у женщин во время беременности.
Кроме того, отек костного мозга может возникнуть из-за опухолей, лучевой терапии, подагры, ревматических заболеваний, серповидно-клеточной анемии и приема кортизона.
Отек костного мозга, что покажет МРТ позвоночника?
Из-за накопления жидкости в костной ткани организма, позвоночники начинают увеличиваться в размерах и принимать опухшую форму. Если они увеличиваются настолько, что начинают оказывать давление на спинной мозг, который проходит через канал позвоночного столба, возникают неврологические симптомы, структурные изменения спинномозговых корешков и спинного мозга видны на рентгеновских снимках. Это представляет уже очень серьезную угрозу и сопровождается следующими последствиями:
— Если поражен поясничный отдел позвоночника, появляются двигательные и чувствительные расстройства в нижних конечностях, сопровождающиеся нарушениями функции тазовых органов (неспособность мочиться или дефекировать, половые расстройства).
- При поражении шейного отдела позвоночника возникают проблемы с передачей сигналов в руки (изменение ощущений, ограничение движений). При значительном отеке спинного мозга не только шейного уровня, но и выше, возникают нарушения кровообращения. Могут возникнуть проблемы со зрением, головные боли, симптомы менингита, рвота, повышенное внутричерепное давление, вызванное отеком и сдавлением нервов и мозговых оболочек. В продолговатом мозге находятся важные центры дыхания и сердечной деятельности. Их поражение может привести к смертельному исходу.
Отек спинного мозга, нервов и мозговых оболочек характеризуется увеличением сигнала по сравнению с здоровыми тканями. При гидроцефалии происходит расширение желудочков мозга.
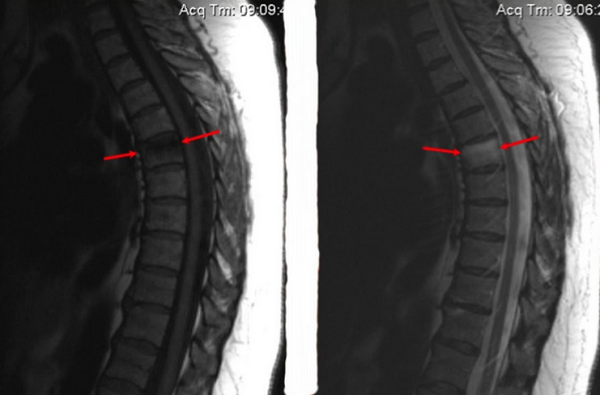
Внешний вид отека костного мозга на МРТ
При МРТ обнаруживается гиперинтенсивность костного мозга при наличии отека костной ткани. Первый раз данное явление было зарегистрировано Уилсоном в 1988 году и получило название отек костного мозга. Одни рассматривают его как первую, обратимую стадию развития остеонекроза. Это определение обычно используется как клинико-радиологический синдром для уточнения основного заболевания.
Только после исключения всех возможных патологий можно поставить диагноз отек костного мозга. Для проведения дифференциальной диагностики назначают МСКТ с контрастом, МРТ с контрастом, рентген, определение онкомаркеров в крови, ревматоидного фактора, пункцию с последующей биопсией костного мозга.
После установления диагноза происходит выбор метода лечения.
Магнитно-резонансная томография (МРТ) — единственное обследование, которое позволяет обнаружить отек костного мозга позвоночника. На изображениях наблюдается состояние всех окружающих мягких тканей — нервов, связок, мышц, кровеносных сосудов, а также позволяет визуализировать грыжи на ранних стадиях. Эта информация является очень ценной и позволяет выбрать правильное лечение: для кого-то может понадобиться срочная операция, а для кого-то — антибиотики, гормональная терапия, сосудистые препараты, мочегонные средства, бисфосфонаты, препараты кальция, ингибиторы простагландина, витамин Д, или ношение корсета. Клинические проявления многих заболеваний связаны с болью в спине, и для каждого пациента требуется индивидуальный подход к лечению. МРТ помогает выбрать правильную стратегию лечения.
Классификация отека костного мозга
Отек костного мозга может быть разделён на несколько категорий, основываясь на различных факторах. Вот некоторые из них:
- По происхождению — отек может быть вызван травмой, которая произошла из-за удара или травмы, или быть несвязанным с травмой, связанным с заболеваниями или другими состояниями.
- По длительности — острый отек часто развивается быстро и может продолжаться несколько недель, в то время как хронический отек может длиться месяцами или даже годами.
- По причине — воспалительный отек связан с инфекционными или воспалительными заболеваниями, дегенеративный отек связан с износом или старением костей, а ишемический отек возникает из-за недостаточного кровоснабжения костного мозга.
- Согласно локализации, отек может быть подхондриальным (находящимся под хрящевой поверхностью), центральным (находящимся в центре кости) или диффузным (распределенным по всей кости).
- По степени тяжести, отек может быть легким, умеренным или тяжелым, что определяется на основе глубины и распределения отека на медицинских изображениях.
Изучение классификации позволяет специалистам глубже понять характер и причины отека, что затем влияет на выбор метода лечения.
Оперативное лечение отека костного мозга позвоночника
Лечение отека костного мозга позвоночника часто проводится консервативно, основываясь на причине отека и его степени тяжести. Однако в определенных случаях, особенно если имеется прямая угроза для спинного мозга или нервных корешков, или если консервативное лечение не приводит к улучшению, может потребоваться хирургическое вмешательство.
Несколько операций, которые могут быть применены при наличии отека костного мозга в позвоночнике:
- Декомпрессия — если отек вызывает сдавление на спинной мозг или нервные корешки, может потребоваться хирургическая декомпрессия, чтобы уменьшить давление. Это может включать удаление части позвонка или межпозвонкового диска.
- В случае нарушения или угрозы нарушения структурной целостности позвоночника, возможно потребуется использование металлических имплантатов (штифтов, пластин, винтов), чтобы обеспечить стабилизацию позвонков
- Если отек костного мозга связан с переломом позвонка (например, из-за остеопороза), можно выполнить кирефаж (kyphoplasty) или вертебропластику, чтобы восстановить высоту позвонка и снизить боль. Для этого в позвонок вводится специальный цемент.
- В некоторых случаях, особенно при наличии нестабильности или дегенеративных изменений, два или более позвонка могут быть соединены хирургическим путем, что обеспечит стабильность и сократит движение между ними. Этот метод называется спинальной фузией.
- Если отек имеет инфекционное происхождение, например, при остеомиелите, возможно потребуется хирургическое вмешательство для очистки инфицированной зоны и длительное применение антибиотиков.
Решение о проведении хирургической операции зависит от множества факторов, включая причину и местоположение отека, тяжесть состояния пациента, возраст, общее состояние здоровья и другие соображения. Поэтому для определения наилучшего подхода к лечению необходима консультация с неврохирургом или ортопедом.
Симптомы
Клиническое состояние зависит от основного заболевания. При перенесенной пораженной спинного мозга травматизации, главным симптомом является болевой синдром в области спины, сосредоточенный на месте механического воздействия, распространяющийся на другие отделы позвоночника. В соответствии с уровнем повреждения происходит развитие слабых параличей дистальных отделов ног или всех нижних конечностей, дополняемых парезами мышц брюшного пресса, спины и грудной клетки.
При поражении на уровне шейного отдела спинного мозга наблюдается тетраплегия центрального типа с потерей чувствительности, дополняемая слабым параличом шейных мышц. В случае травмы нижнего шейного отдела определяются признаки поражения плечевого сплетения, одно- или двусторонний синдром Горнера, различные позиции рук (опущены, сложены на груди, запрокинуты).
Отек спинного мозга непрерывно увеличивается, уже через несколько часов патологический процесс охватывает значительное количество сегментов. Постепенно усиливается неврологическая симптоматика: проявляются восходящие параличи, которые распространяются от нижних к верхним конечностям, туловищу, мышцам шеи и головы. Может возникать судорожный синдром.
Осложнения
Отек спинного мозга является серьезным состоянием, которое без лечения может быстро распространиться на вышележащие сегменты, достигая уровня головного мозга. При вовлечении продолговатого мозга нарушаются жизненно важные функции пациента: дыхательная (дыхание Биота), сердечно-сосудистая деятельность (замедление пульса, гипотония). Наблюдается отсутствие сухожильных и периостальных рефлексов, расширение зрачков, неподвижность глазных яблок.
При ПСМТ спинальный отек часто сопровождается спинальным шоком, который характеризуется возбуждением органа или потерей влияния от церебральных структур. У больных наблюдаются атонический паралич, отсутствие всех типов рефлексов и чувствительности ниже уровня повреждения. Также отмечаются нарушения функций тазовых органов и быстро прогрессирующие трофические нарушения.
Вероятность летального исхода составляет до 25%. При успешном контроле осложнений, возникающих в неотложном порядке, может произойти восстановление неврологических функций. Из-за необратимых повреждений нейронов в оставшемся периоде сохраняется нарушение моторных функций ниже поврежденного уровня, полное или диссоциативное нарушение чувствительности. Часть пациентов после перенесенного заболевания становятся инвалидами.
Что значит отек костного мозга?
Трабекулярная ткань, которая представляет собой губчатое вещество, состоит из пластинок и перегородок, которые имеют свободные промежутки, заполненные костным мозгом. Этот костный мозг играет важную роль в организме человека, отвечая за создание крови и формирование иммунных цепочек. Отек губчатой ткани возникает, когда в трабекулярных пластинах накапливается экссудат. Уровень жидкости может достигать до 20%, в то время как в нормальном состоянии он составляет 10%.
Существуют три типа гипергидратации костного мозга, различаемые по характеру течения:
- Вазогенный тип — жидкость скапливается в межклеточном пространстве из-за повышения проницаемости или повреждения стенок капилляров.
- Интерстициальный тип — коллагеновые волокна увеличиваются в объеме под действием экссудата.
- Цитотоксический тип — наблюдается набухание клеток костного мозга, таких как остеоциты, остеобласты и остеокласты.
На начальных этапах процесс протекает без симптомов. Без лечения патология негативно влияет на состояние и функциональность костного мозга. В связи с развитием отека наблюдается прогрессирование аутоиммунных заболеваний, таких как ревматоидный артрит. Нарушение функции кроветворения проявляется в уменьшении образования следующих составляющих:
- эритроцитов;
- моноцитов;
- лимфоцитов.
При продолжительном протекании процесса у пациентов наблюдаются:
- носовые кровотечения;
- появление синяков и гематом без явной причины;
- анемия.
Развитие отека костного мозга приводит к увеличению объема губчатого вещества, что приводит к отеку позвонка. Эти изменения влияют на соседние ткани, охватывают нервные волокна и субарахноидальное пространство.
Деформация позвонка приводит к сужению канала и сдавлению спинного мозга. Компрессия вызывает патологические изменения в нервных тканях. Отек спинного мозга сопровождается клиническими проявлениями, характер которых зависит от места поражения. Чем выше находится очаг, тем более серьезные последствия патологии.
Наиболее выраженные симптомы возникают при поражении шейного отдела позвоночника. В случае неблагоприятного течения процесса возможно летальная конечность.
Подозрение на развитие трабекулярного отека позвонков и спинномозгового канала возникает при наличии:
- постоянной ноющей боли в спине, усиливающейся при физической нагрузке;
- парестезий, паралича верхних и нижних конечностей;
- несправедливых нарушений в работе дыхательной, сердечно-сосудистой системы;
- боли при мочеиспускании, опорожнении кишечника (при расположении процесса в области копчика);
- жалобы на часто возникающие спазмы;
- нарушений функциональности мочеполовой системы.
Характерной особенностью клинической картины при отеке губчатого вещества позвонка является местоположение болевых ощущений выше точки поражения. Причина состоит в сдавлении смежных спинальных корешков измененной тканью.
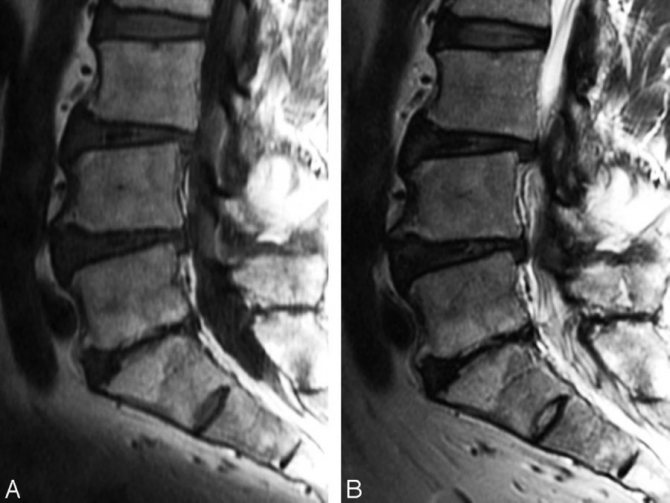
Обнаружен перелом тела позвонка, а также наблюдаются признаки отека костного мозга (показаны стрелками).
Вместе с болевым синдромом, сжатие нервных стволов приводит к нарушению функционирования внутренних органов грудной клетки, брюшной полости и малого таза.
Причины отека костного мозга
Чаще всего повреждения губчатого вещества возникают в результате спинных травм (падения, ушибы, ранения и т. д.). При повреждении позвоночного столба могут возникать следующие состояния:
- нарушение целостности костных структур;
- разрывы лимфатических и кровеносных сосудов;
- выделение жидкого экссудата в область губчатого вещества.
Эти отеки, которые наблюдаются в таких случаях, называют первичными. Процесс может распространяться на окружающие паравертебральные ткани (мышцы, сухожилия, связки, синовиальные оболочки).
Причинами вторичных отеков костного мозга могут быть патологические явления в окружающих тканях:
- инфекционные заболевания (спондилит, остеомиелит, туберкулез позвоночника);
- Воспалительные изменения суставных компонентов при остеоартрите;
- Аллергические реакции;
- Доброкачественные и злокачественные опухоли;
- Хирургические вмешательства на позвоночнике;
- Эндокринные патологии и заболевания, сопровождающиеся нарушением клеточного метаболизма;
- Дегенеративно-дистрофические проявления (остеохондроз, грыжи, деформирующий артроз и прочие)
Воспалительные процессы в костной ткани позвонка увеличивают проницаемость сосудов губчатого вещества и сопровождаются активным выделением жидкого экссудата в межклеточное пространство. Опасными являются заболевания, при которых образуются множественные гнойные очаги, которые вызывают отечность окружающих структур.
В контексте развития онкологического процесса в области позвоночника происходит деструкция трабекул. Наблюдается орбитальный отек, который проявляется в определенной области костного мозга. Злокачественные опухоли способны повреждать сосуды, что приводит к увеличению объема жидкости в губчатом веществе.
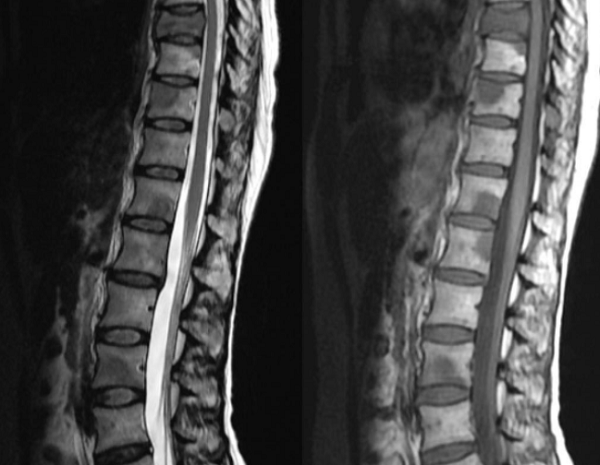
На МРТ-снимке обнаружены метастазы и признаки отека костного мозга вокруг очага.
Дегенеративно-дистрофические заболевания вызывают изменения в структуре позвонка, нарушение питания тканей и возникновение воспаления в костях и хрящах. Это может привести к развитию субарахноидальных и трабекулярных отеков.
Гипергидратация костного мозга чаще всего является защитным механизмом при поражении губчатого вещества. Для эффективного лечения необходимо выявить причину патологии и устранить фактор, вызывающий повреждение.
Как лечить костный отек

Пациент А, в возрасте 58 лет, обратился с жалобами на умеренные боли в правом коленном суставе при ходьбе и движении, ограничение объема движений и хромоту на правую нижнюю конечность.Из медицинской истории известно, что с июля 2022 года у пациента начались боли в правом коленном суставе при ходьбе и движении на фоне физических нагрузок. Он был обследован травматологом, и по данным МРТ от 06.08.22 года был обнаружен разрыв заднего рога медиального мениска, сопровождающийся остеохондритом. 17.08.22 года была проведена артроскопия с резекцией медиального мениска.
В дальнейшем возникновении синовита является рецидивом, которому трижды проводилась пункция с удалением до 50 мл серозной жидкости. Прошли 5 сеансов лечебной физической культуры, при увеличении физической нагрузки отмечается усиление болевого синдрома. По данным МРТ от 26.10.22г. — наблюдаются признаки выраженного отека костного мозга в мыщельковой части бедра и большеберцовой кости справа, что сопровождается остеохондритом.
Я самостоятельно обратился в Специализированный центр по лечению асептического некроза. При осмотре правое колено отечное, наблюдается локальная повышенная температура, окружность колена R 41,5 см; L 39 см; функционально: сгибание/разгибание колена R 90 градусов (с болью)/0 градусов; L120 градусов/0 градусов. Пациент передвигается с помощью трости.
Лабораторным исследованием было выявлено повышение маркеров резорбции костной ткани (b-CrossLaps: 0,451 (0,57 нг/мл), ДПИД (дезоксипиридинолин): 8,1 (2,3-5,4 нмоль/ммольКреат)), недостаток витамина D, а также гомозиготный полиморфизм гена рецептора витамина D (VDR A-3731G).
В период с ноября 2022 года по февраль 2023 года пациент строго соблюдал ортопедический режим, что включал ходьбу с использованием костылей. Кроме того, он принимал препараты для улучшения обмена веществ в костной ткани, такие как Фитокост new и витамин D согласно предписанной схеме, а Витаминно-минеральные комплексы и фитоэкдистероиды серпухи. Учитывая наличие местного воспалительного процесса, ему был назначен короткий курс НПВС в течение 10 дней.
При контрольном осмотре пациент отметил эпизодические боли в правом коленном суставе, однако он уже не нуждался в помощи трости для передвижения. Окружность коленного сустава составляла 39,5 см справа и 39 см слева. Функционально коленные суставы сгибались и разгибались под углом 120/0 как справа, так и слева, при этом движения были безболезненными. Результаты анализов показали нормализацию уровня витамина D и уменьшение показателей резорбции костной ткани (уровень b-CrossLaps снизился в 2 раза).


Согласно результатам МРТ от 12.02.23г, отмечается положительная динамика, заключающаяся в практически полном уменьшении отека костного мозга бедренной кости до 8 мм и в надколеннике до 13 мм.Пациент продолжает принимать витамин D в поддерживающей дозировке, выполняет расширенный комплекс лечебной физической культуры, и находится под наблюдением медицинского персонала.
