Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Застой в яичнике можно лечить различными методами, включая применение лекарственных препаратов, физиотерапию и хирургическое вмешательство. Однако, наиболее эффективным способом является комплексное лечение, включающее в себя соблюдение диеты, упражнения и применение народных средств.
В следующих разделах статьи мы подробно рассмотрим все методы лечения застоя в яичнике, а также дадим советы по профилактике данного заболевания. Научитесь правильно ухаживать за вашим здоровьем и избежать серьезных проблем в будущем.
Как лечить застой в яичнике
Застой в яичнике является серьезным заболеванием, которое может привести к различным осложнениям. Лечение этого состояния требует комплексного подхода и под контролем специалиста.
Медикаментозное лечение
Основным методом лечения застоя в яичнике является медикаментозная терапия. Обычно врачи назначают гормональные препараты для восстановления гормонального баланса и улучшения функции яичников.
Также могут быть прописаны препараты для улучшения кровообращения и уменьшения воспаления. Важно строго соблюдать указания врача по дозировке и режиму приема медикаментов.
Физиотерапия
Физиотерапевтические процедуры могут быть использованы как дополнительный метод лечения при застое в яичнике. Это может включать в себя ультразвуковую терапию, электростимуляцию и другие процедуры, направленные на улучшение кровообращения и рассасывание образовавшихся уплотнений.
Хирургическое вмешательство
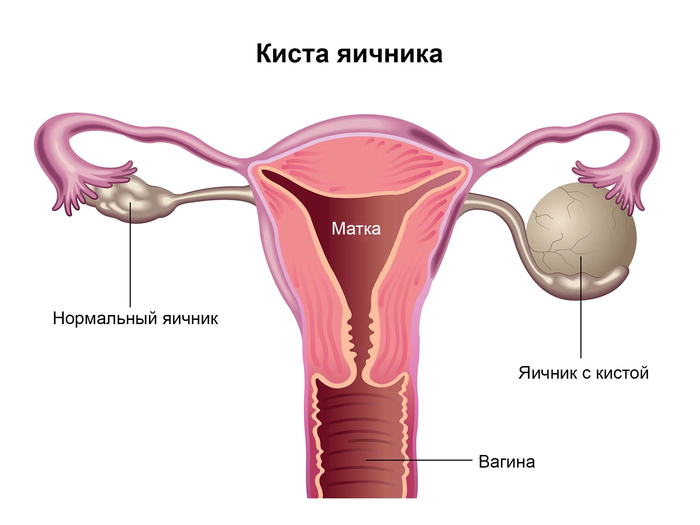
В некоторых случаях, при отсутствии эффекта от консервативного лечения, может потребоваться хирургическое вмешательство. Это может включать в себя удаление кисты или других образований в яичнике, которые могут вызывать застой и другие проблемы.
Важно обратиться к опытному специалисту для выбора оптимального метода лечения застоя в яичнике, ибо только он сможет определить персонализированный план лечения и обеспечить наилучший результат.
Синдром застоя в тазовом бассейне
Синдром стаза в тазовой полости — длительное ощущение боли, усиливающейся при вертикальном положении тела или при половом контакте, вызвано варикозным расширением вен яичников или околояичниковых.
Синдром застоя в тазовом бассейне является распространенной причиной хронической боли в тазовой области. Увеличение вен и недостаточность вен ооцитов являются обычными явлениями, однако часто они проявляются без симптомов. Причина возникновения этого синдрома у некоторых женщин остается неизвестной. Большинство женщин с синдромом застоя в тазовом бассейне в возрасте от 20 до 45 лет, некоторые из них уже родили. Одна из теорий предполагает, что венозная гиперемия в яичниках вызывает растяжение внутренней оболочки и деформацию эндотелия и гладкомышечных клеток в кровеносных сосудах, что приводит к высвобождению веществ, способных вызывать воспаление и боль.
Признаки и симптомы синдрома тазового венозного полнокровия
У женщин с синдромом застоя в тазовом бассейне возникает боль в тазовой области после хотя бы одной беременности. Боли усиливаются с каждой последующей беременностью.
Обычно боль имеет тупой характер, но может быть острой или пульсирующей. Усиление боли происходит в конце дня (после продолжительного сидения или стояния) и снижается в положении лежа. Боль усиливается во время или после сексуального акта. Она часто сопровождается болью в пояснице, болями в ногах и иногда аномальным маточным кровотечением (1 Справочные материалы по симптоматике Синдром застоя в тазовом бассейне — это хроническая боль, которая усиливается в положении стоя или во время полового контакта, связанная с варикозным расширением вен яичников или околояичников. Синдром застоя. Пожалуйста, ознакомьтесь с дополнительной информацией).
Боль может быть односторонней или двусторонней.
У женщин также может наблюдаться варикозное расширение вен на ягодицах, бедрах и влагалище или вульве.
Во время влагалищного обследования обнаруживается чувствительность в яичниках и при перемещении шейки матки.
Застойные явления в малом тазу
В данном клиническом случае под термином «застойные явления» понимаются нарушения циркуляции крови по венозной системе. Возникают проблемы не только с сосудами, но и с нижними конечностями, органами малого таза, включая мочеполовую систему и желудочно-кишечный тракт.
С осторожностью можно сказать, что застойная патология нижних конечностей и малого таза представляет собой уплата, которую человек выплачивает за вертикальную осанку. Суть проблемы заключается в том, что в положении стоя или сидя значительно увеличивается гидростатическое давление крови на стенки сосудов.
Кровь в артериях движется сверху вниз, по аорте и ее ветвям, к нижним конечностям, органам брюшной полости и малому тазу. Венозная кровь, напротив, перемещается вверх, против гравитации. Организм тратит значительные усилия на преодоление этой силы. Большая часть венозного кровотока из нижней части тела осуществляется благодаря сокращению миокарда, вакуумному действию грудной клетки и клапанам, которыми оснащены некоторые вены нижних конечностей.
- Сродственные анатомические особенности строения венозной стенки и структуры венозной сети
- Воспалительные и тромботические процессы в венах — тромбозы
- Избыточный вес
- Повреждения спинного мозга, малого таза и нижних конечностей
- Опухолевые образования аналогичной локализации.
Признаки стаза в малом тазу
- Воспалительные процессы – воспаление эндометрия, воспаление придатков матки
- Нарушение менструального цикла
- Нарушение репродуктивной функции
- Тянущие ощущения внизу живота
- Иногда – неправильные маточные кровотечения
- Изменение формы вульвы, сухость и изменение цвета слизистой оболочки вульвы и влагалища
- Тянущие ощущения внизу живота
- Различные нарушения мочеиспускания
- Варикоцеле (варикозное расширение вен яичка)
- Воспаление предстательной железы, придатков яичек и семенных пузырьков – простатиты, эпидидимиты, везикулиты
Стратегия терапии зависит от местоположения и степени прогрессирования заболевания. На начальных стадиях возможно применение консервативного подхода с использованием витаминов, противовоспалительных препаратов, лекарственных средств — флеботоников, укрепляющих стенки вен. В дополнение к медикаментозному лечению применяются физиотерапевтические процедуры, массаж, лечебная гимнастика. В случае, если консервативная терапия не дает положительных результатов, применяются различные виды хирургических вмешательств на венозных сосудах.
Симптомы и патозенез
Застойные проявления в области малого таза представляют собой длительные боли в этой области, продолжающиеся более полугода. Необходимо наличие подтвержденного диагноза венозной недостаточности, таких как варикоцеле, простатит, варикозное расширение вен конечностей и т.д.
Характер боли может быть различным, пациенты описывают ее по-разному: ноющая, тянущая, глубокая, распирающая, тупая. Часто дискомфорт усиливается после физической нагрузки или поднятия тяжестей. Многие замечают, что боль уменьшается, если принять положение «лежа», поднять таз и ноги, выполнить простые физические упражнения, такие как вращение тазом, приседания.
Очень часто возникает ситуация, когда после интимных отношений или во время них усиливаются боли. В результате формируется стойкая связь между этими явлениями, вызывая у пациентов страх перед сексуальными контактами. Это существенно влияет на их качество жизни.
У женщин симптомы часто ухудшаются после каждых последующих родов и в начале менструального цикла.
Болевое ощущение может быть разнообразным. Обычно люди ощущают дискомфорт в нижней части живота, но часто боль распространяется на поясничную область, крестец, пах и даже может идти вниз по ногам.
Самые распространенные жалобы, связанные с нарушением кровообращения в органах малого таза:
- выраженный венозный рисунок в области гениталий и между бедрами;
- геморрой;
- болезненные и нерегулярные месячные;
- боли в пояснице и крестце;
- болезненное мочеиспускание;
- Сексуальная боль
- Проблемы с эрекцией
- Наличие крови в сперме
Диагностика
Определение заболевания требует сбора полных данных о состоянии здоровья пациента, а также изучения результатов функциональных исследований. Врач учитывает такие факторы, как возраст, образ жизни, наличие хронических заболеваний, количество беременностей и родов у женщин, а Выявляет наличие проблем с сосудами.
Во время осмотра врач оценивает видимость расширенных вен в паховой области, осматривает половые органы, чтобы выявить наличие узелков. Гинекологический осмотр в кресле у женщин позволяет пальпацией определить болезненность стенок влагалища и обнаружить скрытые внутренние узлы. У мужчин осматривают живот, паховую область и задний проход.
Состояние вен может быть визуализировано с использованием ультразвукового и рентгеновского исследования. С помощью венографии можно определить наличие обратного тока в венах, а допплерометрия позволяет оценить характеристики вен. В случаях, когда дифференциальная диагностика становится сложной с использованием перечисленных методов, могут быть рекомендованы УЗИ брюшной полости, МРТ или даже лапароскопия.
Причины и факторы развития недостаточности яичников
Основными причинами недостаточности яичников являются:
- потеря гормональной функции фолликулов;
- прекращение фолликулогенеза: образования, роста и созревания полноценных фолликулов;
- отсутствие овуляции и бесплодие.
Несмотря на то, что удалось выявить многие гены, отвечающие за недостаточность яичников, до сих пор причина этого синдрома остается неизвестной у 75–90% женщин.
Существуют конкретные факторы риска, которые нужно учитывать при планировании семьи:
- Операции на малом тазу, особенно на яичниках, которые могут привести к разрушению фолликулов.
- Дефицит фолликулов с рождения.
- Аутоиммунные заболевания, которые могут сопровождаться нарушением функций яичников.
- Особый образ жизни (табакокурение, употребление алкоголя, низкая физическая активность, ожирение).
- Лечение онкологических или хронических заболеваний с использованием лучевой или химиотерапии, что может привести к сокращению количества или полной блокаде фолликулов.
Основные генетические и эндокринные заболевания, которые могут привести к преждевременному истощению яичников:
- Синдром Тернера (45,Х, мозаика 45,X/46,XX или 45,X/47, 3 Х хромосомы).
- Делеции и транслокации в Х-хромосоме.
- Галактоземия.
- Синдром ломкой Х-хромосомы, который развивается при «поломке» в специфическом гене FMR1. При наличии предмутации FMR1 примерно у 10-30% женщин развивается недостаточность яичников.
- Аутоиммунные заболевания.
ПОН развивается как проявление аутоиммунного полигландулярного синдрома (АПС). Выделяют два его типа:
- Аутоиммунная полиэндокринная синдрома (АПС) типа 1: молодежная форма (синдром Близзарда), другое название для синдрома, который связан с заболеванием Аддисона, гипопаратиреозом, кандидозом слизистой оболочки и кожи, нарушением функции лимфоцитов.
- Аутоиммунная полиэндокринная синдрома (АПС) типа 2: взрослая форма (синдром Карпентера), связанная с заболеванием Аддисона, диабетом, автоиммунным поражением щитовидной железы.
Как проявляется преждевременное истощение яичников
При преждевременном истощении яичников возникают проблемы с образованием эстрогенов, поэтому основными признаками недостаточности являются следующие состояния, связанные с дефицитом женских половых гормонов:
- Нарушение менструального цикла — месячные становятся нерегулярными и недостаточными, или полностью отсутствуют в течение 4 месяцев;
- Повышение содержания ФСГ (фолликулостимулирующего гормона) в крови более 25 МЕ/л;
- Бесплодие из-за отсутствия овуляции;
- Жалобы на проблемы с мочевым пузырем, гениталиями (атрофический вагинит, снижение сексуального влечения, половые дисфункции);
- Увеличение хрупкости и ломкости костей;
- В 75% случаев пациентки отмечают симптомы, характерные для менопаузы (приливы, повышенное потоотделение, нарушения сна, сухость влагалища, изменение настроения, депрессивные состояния, редко тугоухость — синдром Перо).
Если у женщины имеется недостаточность яичников в качестве основного и сопутствующего заболевания, то в таком случае могут проявляться симптомы основного заболевания, часто генного:
- изменение определенных частей тела, например, при синдроме Тернера;
- птоз — опущение верхнего века (семейная форма преждевременного истощения яичников);
- умственная недостаточность;
- заболевание щитовидной железы (зоб);
- дисморфическое телосложение, аутизм при синдроме «поломанной» Х-хромосомы;
- пониженное артериальное давление;
- повышенная пигментация кожи, аналогичная при болезни Аддисона;
- увеличение объема яичников;
- недостаточное оволосение в подмышечной и лобковой зоне.
Диагностика преждевременного истощения яичников
При диагностике овариальной дисфункции у женщин, которые обследуются по поводу бесплодия, необходимо обращать внимание на три основных симптома:
- Аменорея — отсутствие месячных в течение последних 4 месяцев или более;
- Недостаток половых гормонов — уровень эстрадиола (Е2) менее 30 пг/мл (эти значения могут различаться в зависимости от лаборатории, выполняющей анализ). Эстрадиол является наиболее активным из группы эстрогенов;
- Высокий уровень ФСГ (фолликулостимулирующего гормона) — более 40 МЕ/л.
Для окончательной диагностики необходимо провести лабораторное исследование уровня половых гормонов у женщины, желательно через 1 месяц.
Диагностика преждевременного истощения яичников требует не только оценки уровня гормонов. Дополнительные методы обследования включают:
1. Тщательное сбор анамнеза.
2. Гинекологический осмотр на кресле.
3. УЗИ с использованием трансвагинального датчика. Если количество фолликулов в обоих яичниках меньше 4, это указывает на уменьшение резерва фолликулов.
4. Анализ уровня гормонов ФСГ, эстрадиола (Е2), пролактина, а при необходимости — также определение уровня АМГ в крови.
5. При подозрении на нарушения функции щитовидной железы, необходимо исследовать уровень тиреотропного гормона (ТТГ), тироксина (Т4), антител к антитиреоид-пероксидазе и белка тиреоглобулина.
6. Измерение уровня глюкозы и электролитов в крови.
7. При возникновении подозрений на недостаточность надпочечников, проводится измерение уровня кортизола утром или тест стимуляции адренокортикотропным гормоном (АКТГ).
- Проведение диагностической операции ЛС.
- Консультация генетиков.
- Определение наличия аутоиммунных отклонений (путем клинического анализа крови, СОЭ, измерения антинуклеарных антител и ревматоидного фактора).
- Проведение генетических тестов.
Пациенткам с отягощенным семейным анамнезом, когда у ближайших родственников по материнской линии была или есть яичниковая недостаточность, рекомендуется провести исследование мутации в гене FMR1.
В случае подтвержденного диагноза яичниковой недостаточности, и если существует подозрение на генную мутацию в гене FMR1, рекомендуется провести исследование кариотипа у женщин моложе 35 лет.
Если у пациента наблюдается нормальный кариотип, но предполагается, что причиной патологии яичников является аутоиммунное заболевание, в таком случае рекомендуется провести специальные тесты, которые позволяют выявить наличие сывороточных антител к надпочечникам.
Лечение истощения яичников
Подход к лечению пациенток с преждевременным истощением яичников является длительным и включает в себя несколько этапов.
Как правило, лечение сводится к следующим мерам:
- психологической поддержке;
- гормональной терапии;
- лечению бесплодия;
- использованию контрацепции.
Рассмотрим каждый из этих методов более подробно.
Консультация психолога
У женщин с поставленным диагнозом «Преждевременная овариальная недостаточность» часто наблюдаются психические расстройства, депрессии и тревожные состояния, поскольку речь идет о женском здоровье и возможности стать матерью. Пациенткам с таким сложным диагнозом рекомендуется пройти курс терапии у психолога.
Гормональная терапия
Заместительную гормональную терапию проводят совместно с эндокринологом, назначают гормонотерапию:
- Применяют эстрогены.
- Гестагены добавляют к эстрогенной терапии в циклическом режиме.
- Андрогены назначают только в случае, если в сочетании с преждевременным истощением яичников есть недостаточность коры надпочечников.
Бесплодие
К сожалению, возможность самостоятельного зачатия при преждевременном истощении яичников очень низкая, поэтому пациентки должны быть заранее осведомлены об этом. Однако статистика показывает, что в 5-10% случаев с преждевременным истощением яичников все же возможно спонтанное зачатие.
Также не существует никаких методов, которые могли бы увеличить активность яичников и вероятность самостоятельной беременности.
В случае бесплодия пациентке рекомендуется обратиться в центр репродукции и планирования семьи. Для лечения бесплодия используется метод донации яйцеклеток, который включает забор половых клеток (яйцеклеток) у женщины-донора для последующего проведения ЭКО.
Касательно контрацепции, при преждевременном истощении яичников существует небольшая вероятность беременности. Поэтому, если женщина не желает иметь детей, ей рекомендуется использовать оральные контрацептивы.
Для профилактики преждевременного истощения яичников.
На данный момент отсутствуют никакие диагностические тесты, способные предсказать развитие преждевременного истощения яичников у девочек или женщин. Также нет никаких профилактических мер, которые могут помочь предотвратить развитие преждевременного истощения яичников.
Если не лечить преждевременное истощение яичников, это может привести к развитию заболеваний сердца и сосудов, а также сокращению продолжительности жизни. Поэтому пациенткам, у которых есть подозрения на преждевременное истощение яичников, рекомендуется профилактика сердечно-сосудистых заболеваний, поддержание здоровья костей и суставов, прекращение курения, ведение здорового образа жизни, поддержание нормального веса, ежедневная физическая активность и сбалансированное питание, включающее пищу, богатую кальцием. Как профилактическая мера гинекологических заболеваний, хорошо принимать витамин D во благо женского здоровья.
Застой крови в малом тазу

Застой крови в малом тазу возникает вследствие различных патологий или неправильного образа жизни. Кровообращение нарушается: артериальный приток увеличивается или венозный отток замедляется, что приводит к недостаточному поступлению крови в нижние отделы ЖКТ, мочевой пузырь, органы репродуктивной системы женщин (матка, влагалище, яичники) или мужчин (предстательная железа, семенной пузырек).
Вместе с кровью доставляются питательные вещества к тканям органов. При застое происходит нарушение перемещения полезных компонентов или их уменьшение. Это приводит к гипоксии всех структур.
Проблема ведет к интенсивному развитию бактериальных, грибковых или вирусных инфекций: статичная или медленно движущаяся биологическая жидкость обеспечивает отличные условия для распространения патогенных микроорганизмов. Ввиду близкого расположения органов, инфекция быстро распространяется по всем структурам.
Причины
Патологическое состояние возникает чаще всего из-за венозной обструкции (например, рефлюкс яичниковой вены) или варикозного расширения вен. Проблемы возникают в результате нарушения кровообращения или деформации вен, которые ослабляются, становятся тоньше и не способны выполнять свою основную функцию — доставку крови.
Возникновение стаза в малом тазу у женщин наблюдается в 2,5 раза чаще. Причина этому — особенности анатомии и выраженная реакция организма на даже незначительные колебания уровня гормонов, таких как менструация, беременность и климакс. В результате изменения баланса эстрогенов и прогестерона, кровь становится более вязкой, что приводит к замедлению ее тока. Гормональный дисбаланс также делает женщин более подверженными варикозному расширению вен, что негативно сказывается на кровообращении.
Беременность, за исключением гормонального фактора, приводит к возникновению стаза из-за давления растущего плода на органы. Осложненные роды вызывают замедление кровотока из-за нагрузки на сосуды. Кроме того, из-за ослабления мышечных и связочных тканей происходит опущение органов, которые сдавливают сосуды.
Профессиональные медики определяют наиболее распространенную причину застоя крови как малоподвижный образ жизни, особенно сидячий. Человек находится в одной позе в течение длительного времени, например, работая за компьютером или делая дальние поездки на машине, что препятствует нормальному кровообращению.
Застой крови является результатом следующих проблем:
- Ухудшение эластичности и повышенная проницаемость сосудов;
- Эндокринологические, системные или аутоиммунные заболевания;
- Воспалительные процессы в мочеполовой системе, острой или хронической формы в позвоночнике;
- Спаечные процессы;
- Аномалии развития органов малого таза;
- Хирургическое вмешательство.
Использование гормональных препаратов, злоупотребление алкоголем и курение могут теоретически привести к нарушению кровообращения. Согласно урологам, частое прерывание полового акта может быть причиной застойных явлений у мужчин. У женщин и мужчин избыточная физическая нагрузка на поясничную область может вызвать воспалительные процессы, которые часто сопровождаются нарушением кровотока.
Осложнения
В 4,9-5,1% случаев наблюдается прогрессирование тромбоза с постепенным распространением тромба на нижнюю полую вену и левую ренальную вену, а затем его смещение в легочную артерию в виде тромбоэмболии при наличии плавающих сгустков крови. Согласно различным исследованиям, у женщин с тромбозом яичниковых вен после родов частота возникновения тромбоэмболии легочной артерии достигает 13-33%, и в 4% случаев происходит смертельный исход. Это заболевание склонно к рецидивам: у 44% пациенток с характерными симптомами сосудов обнаруживаются флеболиты, которые свидетельствуют о ранее перенесенном бессимптомном или клинически выраженном эпизоде болезни. В редких случаях тромбоз может быть осложнен отеком ткани яичников.
В виду низкой распространенности тромбоза на этой конкретной локализации, отсутствия характерных симптомов и возможности скрытого протекания болезни, постановка верного диагноза часто представляется сложной задачей. Наличие связи нарушений с родами и гинекологической операцией обычно указывает на возможность тромбоза овариальных вен. Для осуществления диагностики применяют следующие методы:
- Противовоспалительные препараты для снижения воспаления;
- Антикоагулянты для предотвращения образования новых тромбов;
- Фибринолитические препараты для рассасывания существующих тромбов;
- Противоотечные препараты для улучшения кровотока и снижения отека;
- Анальгетики для снятия болевого синдрома;
- Препараты, улучшающие микроциркуляцию, для ускорения регенерации тканей.
В случаях с выраженной симптоматикой, полной обтурации сосуда или грозящим отрывом тромба, может потребоваться хирургическое вмешательство. В зависимости от клинической ситуации и характера тромбоза, может быть проведено эндоваскулярное удаление тромба или открытое хирургическое вмешательство.
Профилактика тромбоза яичниковой вены
Основными методами профилактики тромбоза яичниковой вены являются:
- Регулярные физические упражнения для улучшения кровотока;
- Избегание длительной неподвижности, особенно в положении сидя;
- Профилактическое применение антикоагулянтов или аспирина у пациентов с повышенным риском тромбоза;
- Соблюдение здорового образа жизни: отказ от курения, правильное питание, контроль над весом;
- Тщательное наблюдение за состоянием здоровья и своевременное обращение к врачу при появлении симптомов тромбоза.
При наличии факторов риска (наследственная предрасположенность, хронические заболевания, хирургические вмешательства и др.) рекомендуется проведение профилактических мероприятий для снижения вероятности развития тромбоза.
- Антикоагулянты прямого и непрямого действия. Препараты, способные уменьшить активность тромбина и нарушить синтез протромбина в печени, относятся к противосвертывающим средствам. В результате их применения возникает уменьшение или полное прекращение образования кровяного сгустка.
- Антибактериальные препараты. Антибиотики применяются для борьбы с бактериальной инфекцией, которая является одним из важнейших факторов риска при тромбозе. Использование антибиотиков помогает устранить возбудителя и предотвратить дальнейшее разрушение венозного эндотелия.
- Ангиопротекторы. Внутривенное введение препаратов, способных защитить сосудистую стенку, улучшить микроциркуляцию, обмен веществ и реологические свойства крови, способствует укреплению ангиопротективного эффекта противотромботической терапии.
Обнаружение плавающих тромбов в яичниковых венах, прогрессирование процесса с вовлечением нижней полой вены, является основанием для госпитализации пациентки в специализированный сосудистый стационар и проведения хирургического вмешательства. Наиболее часто пораженный сосуд лигируют выше и ниже места тромбоза, выполняют тромбэктомию или резекцию вены в месте расположения кровяного сгустка.
Причины развития дисфункции яичников
- Работа яичников может быть нарушена по различным причинам:
- Любые нарушения функционирования эндокринной системы ведут к изменениям в гормональном балансе, что сказывается на работе и состоянии яичников.
- Метаболический синдром (включая сахарный диабет), сопровождающийся нарушением чувствительности к инсулину, а также лишним весом, может привести к избытку мужских гормонов в крови, что вызывает развитие синдрома поликистозных яичников (СПКЯ). В таком состоянии зреющие яйцеклетки не покидают фолликулы, и на яичниках образуются множественные кисты.
- Образование опухолей в яичниках.
- Воспалительные процессы в органах репродуктивной системы, такие как эндометрит (воспаление поверхностного слоя эндометрия) и аднексит (воспаление маточных придатков).
- Прерывание беременности, несоответствие ее продолжению.
- Сильное напряжение, обусловленное нервным изнурением, продолжительным охлаждением, анорексией, чрезмерно строгой диетой, приводящей к резкому снижению веса.
Дисфункция яичников сопровождается следующими признаками:
- Тянущая боль в нижней части живота, возникающая в середине цикла. Часто боль распространяется в область паха, поясницу или таз.
- Изменение характера выделений. Во время менструации выделения очень слабые, а между менструациями могут возникать обильные кровотечения. В некоторых случаях обильные кровотечения происходят после задержки месячных на 1–2 недели. Возможно полное отсутствие менструации (аменорея).
- Признаки изменения длительности менструального цикла и продолжительности менструации могут варьироваться. Цикл может быть слишком коротким (менее 21 дня) или слишком длинным (более 35 дней). Следует обратить внимание на менструации, которые длится менее 3 дней или более 7 дней.
- Тяжелый течение предменструального синдрома может проявляться через повышенную раздражительность, агрессивность, частые головные боли и даже признаки депрессии.
Как излечить нарушение функции яичников у женщин?
Для нормализации работы яичников используются различные методы лечения, которые помогают устранить болезненные ощущения, привести гормональный баланс в норму, восстановить менструальный цикл и стимулировать овуляцию.
Лечение медикаментозными средствами
Препараты для лечения нарушения функции яичников назначаются в зависимости от причины данного состояния.
Если проблема вызвана сбоем в эндокринной системе, то пациентку проведут дополнительное обследование и назначат терапию для стабилизации и нормализации гормонального баланса.
В случае воспаления врач назначает препараты с антибактериальным и противовоспалительным действием.
Для лечения метаболического синдрома рекомендуется применять препараты, которые помогают снизить уровень инсулина и восстановить функцию яичников. В данном случае рекомендуется использовать инозит и альфа-липоевую кислоту. Инозит, с одной стороны, повышает чувствительность клеток к инсулину, что позволяет организму снизить его избыточное выделение, а с другой стороны, необходим для протекания процесса овуляции и разрыва стенки фолликула. Альфа-липоевая кислота способствует правильной утилизации глюкозы, что также снижает выраженность метаболического синдрома.
Возможно использовать данные вещества в составе одного препарата для удобства. Например, Дифертон (подробнее о продукте можно узнать здесь). Он также содержит витамин D и марганец, которые необходимы для нормализации выработки инсулина, а также фолиевую кислоту, которая нужна для восстановления функций яичников. Таким образом, Дифертон способствует восстановлению нормальной работы яичников, овуляции и менструального цикла.
Физиотерапия
В некоторых случаях нормализацию работы яичников помогает достичь не только медикаментозное лечение, но и физиотерапия. Врачи могут назначить сеансы иглорефлексотерапии, а также электростимуляцию цервикального канала.
Оперативное лечение
Хирургическое вмешательство рекомендуется в случаях, когда дисфункция яичников вызвана наличием новообразований. Операцию проводят с использованием малоинвазивных методов, что позволяет ускорить процесс восстановления.
Оперативное выявление и адекватное назначение лечения способствуют возможности женщины с нарушением функции яичников забеременеть и успешно выносить плод.
Лечение воспаления яичников
Воспалительный процесс в яичниках у женщин является распространенным гинекологическим заболеванием. Более половины всех пациенток, обратившихся к врачу, страдают от воспаления органов малого таза. Несвоевременное лечение этой патологии может привести к возникновению бесплодия.
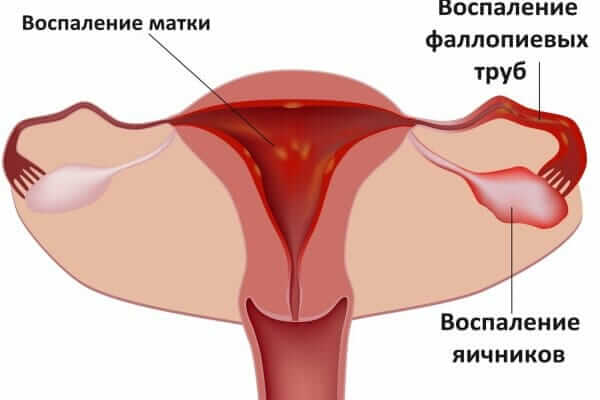
Выявление воспаления яичников у женщины как изолированного состояния практически невозможно. Это связано с тем, что оболочка яичников защищает их ткани от проникновения инфекций. В большинстве случаев воспалительному процессу сопутствует поражение яйцеводов (фаллопиевых труб), которые заражаются напрямую из полости влагалища через матку и ее шейку.
Нарушение функции женских половых желез часто сочетается с аднекситом – поражением маточных труб. В международной литературе эти состояния объединяют в один клинический синдром, известный как «воспаление органов малого таза».
Роль яичников в женском организме заключается в выполнении репродуктивных и гормональных функций. В этих органах происходит созревание яйцеклетки, которая проникает в матку через маточные трубы. После пристыкования к стенкам матки происходит ее дальнейшее развитие, что приводит к возникновению беременности.
Яичники осуществляют синтез женских гормонов – эстрогена и прогестерона. Эти гормоны регулируют менструальный цикл женщины, а также ее способность забеременеть и выносить плод.
Яичники защищены слоем белковой слизистой, который предотвращает проникновение различных инфекций и возбудителей болезней внутрь. Они редко заболевают самостоятельно, обычно их поражение вызвано угнетением сопутствующего органа. Рядом с ними находятся петли кишечника, мочевой пузырь, прямая кишка и аппендикс. Эти образования могут быть расположены не прямо рядом с яичниками, но в определенных условиях могут стать первоисточником воспаления придатков.
Механизм развития заболевания таков: воспалению яичников способствуют различные микроорганизмы, которые обитают во влагалищной полости, за исключением полезных лактобактерий.
Все инфекционные микроорганизмы, способные вызвать заболевание, делятся на неспецифические и специфические.
Неспецифические микроорганизмы, такие как стрептококки, грибки, энтерококки, анаэробные микробы, стафилококки и кишечная палочка, присутствуют в организме и не представляют угрозы для здоровья при нормальных условиях. Однако, если ухудшается состояние женщины и ослабевает местный иммунитет, эти микроорганизмы могут вызвать воспалительный процесс.
Специфические патогенные микроорганизмы, такие как кандиды, гонококки, хламидии, трихомонады, различные вирусы и микоплазмы, играют существенную роль в развитии воспаления яичников. Гонококки и хламидии, особенно, имеют большое значение.
Болезнетворные агенты из влагалища могут проникнуть на шейку и в саму матку, вызывая эндометрит и цервицит. Воспалительные процессы распространяются дальше по маточным трубам, вовлекая яичники и формируя единый воспалительный конгломерат.
Патологический процесс возникает в следующих случаях:
- Механическое повреждение. Любые травмы могут привести к воспалению, ослаблению местного иммунитета и созданию предпосылок для проникновения инфекционных агентов.
- Некроз и наличие новообразований. Развитие определенных видов опухолей может вызвать некротический процесс, который в свою очередь может запустить воспалительную реакцию в органах малого таза.
- Поражение соседних органов. Производимые яичниками биологически активные вещества могут проникать в них и вызывать воспалительную реакцию.
Нарушение личной гигиены, беспорядочная половая жизнь и неконтролируемый прием антибиотиков создают условия для развития вредоносных бактерий.
Развитие патологии также может быть спровоцировано:
- Переохлаждение и простудные состояния.
- Прекращение беременности или рождение;
- Хирургические манипуляции на органах репродуктивной системы;
- Постоянные психоэмоциональные нагрузки, стойкое нервное напряжение.
Разновидности и типы патологии
Заболевание имеет неспецифические и специфические формы. Определение их основано на типе инфекции, которая стала причиной нарушения.
При развитии неспецифической патологии ее вызывает условно патогенный микроорганизм. Он всегда присутствует в организме, но становится активным только при ослабленном иммунитете, стрессах или воздействии холода.
При развитии специфического воспаления яичников причиной патологии являются половые инфекции — гонорея, хламидиоз, трихомониаз. Палочки Коха (вызывающие туберкулез) также могут вызвать соответствующую реакцию организма.
Заболевание может протекать в нескольких формах:
- Острая воспалительная форма. Ей присущи кровотечения, выделения из половых путей, лихорадка, боли, которые отдаются в поясницу и крестец. Пациентке требуется немедленная госпитализация.
- Редко наблюдаются подострые формы, чаще всего они развиваются при микозных или туберкулезных инфекциях.
- Хроническое воспаление возникает в результате неполноценного лечения острой формы. Характеризуется длительным протеканием с периодами обострений.
Начинать лечение следует только после проведения полной дифференцированной диагностики.
Основные признаки заболевания:
Симптомы патологии очень разнообразны и схожи с признаками других гинекологических заболеваний:
- Боли внизу живота являются главным симптомом. Продолжительность болевых ощущений в нижней части живота зависит от характеристик протекающей патологии. Обычно они сохраняются в течение как минимум 2–3 суток.
- Повышение температуры всегда указывает на проникновение в организм внешнего белка. Чаще всего температура поднимается до 37,5–38°С. При наличии осложнений она может превысить 39°С.
- Наблюдается значительное количество выделений из влагалища. Они могут иметь прозрачный, желтоватый или коричневый цвет, а иногда содержать кровяные примеси. Выделения слизи при этом не вызывают дискомфорта.
- Возникают боли во время полового акта. Неприятные ощущения у женщины могут быть вызваны различными факторами, включая поражение влагалища, его сухость и снижение уровня эстрогена. Это состояние часто приводит к снижению сексуального влечения.
- Нарушения в менструальном цикле. Пролиферация эндометрия может привести к сильным кровотечениям, а цикл может стать более длительным. При недостатке половых гормонов выделения становятся небольшими, а также могут полностью отсутствовать.
Проблемы также могут свидетельствовать о нарушениях в работе ЖКТ, гормональных сбоях и напряжении мышц передней брюшной стенки.

Диагностика воспаления яичников
Определение проблем с яичниками у женщины – сложная задача в связи с тем, что данная патология проявляется схожими симптомами с другими заболеваниями. Воспалительный процесс весьма редко затрагивает только яичники, что усложняет выявление нарушения. В него могут быть Вовлечены другие половые органы, такие как матка, маточные трубы и другие части репродуктивной системы.
Перед началом любых диагностических процедур врач проводит беседу с пациенткой. В ходе диалога осуществляется выяснение основной симптоматики, длительности ее проявления и интенсивности. Также необходима информация о ранее проводившихся операциях и наличии других патологий. Гинеколог уточняет регулярность цикла у пациентки, дату последних месячных и нормальное количество выделений в этот период, а также наличие болей у женщины.
Однако, для постановки диагноза нельзя полагаться только на жалобы пациентки. Поэтому гинеколог назначает дополнительные методы исследования:
- УЗИ органов малого таза;
- КТ или МРТ органов малого таза;
- анализ крови и мочи;
- осмотр на гинекологическом кресле;
- микробиологическое исследование содержимого канала шейки матки;
- диагностическую лапароскопию — осмотр органов малого таза с помощью камеры, введенной в брюшную полость. При необходимости лапароскопия может быть и лечебной.

Лечение воспаления яичников проводится в зависимости от формы патологии и инфекционного типа:
— Острое воспаление требует лечения только в стационарных условиях. Необходимо соблюдать постельный режим и принимать назначенные антибиотики. В некоторых случаях также могут использоваться жаропонижающие и обезболивающие препараты.
— Подострая форма лечится с помощью кварцевания проблемного участка. Кварцевая лампа оказывает физиологическое воздействие, основанное на тепловом эффекте, который ускоряет процессы обмена в организме и улучшает питание тканей.
— Хронические формы воспаления лечатся с помощью терапевтического лечения, спринцеваний и физиопроцедур. Возможны магнитотерапия, гирудотерапия, электрофорез и гинекологический массаж.
Некоторые пациенты предпочитают использовать народные средства, однако эффективность их ограничена только начальными стадиями болезни. В остальных случаях полагаться на них бессмысленно. Для профилактики воспаления яичников рекомендуется использовать настои трав. Примером таких трав являются чай из тысячелистника, настои мать-и-мачехи и донника лекарственного.
Если заболевание находится в запущенном состоянии и лечение медикаментами не приносит ожидаемых результатов, рассматривается хирургическое вмешательство. При воспалении яичников операцию назначают в случаях гнойных образований и пельвиоперитонита, при наличии риска прорыва абсцесса. Характер хирургического вмешательства зависит от тяжести болезни и состояния пациентки.

