Локализованные изменения в передней перегородочной области левого желудка могут указывать на различные патологии, такие как язвы, опухоли или воспалительные процессы. Дальнейшее исследование и диагностика помогут определить точную природу этих изменений и назначить соответствующее лечение. В следующих разделах статьи будут рассмотрены основные причины возникновения локализованных изменений в передней перегородочной области левого желудка, методы диагностики и требуемые лечебные мероприятия. Кроме того, будет дан обзор наиболее распространенных симптомов и возможных осложнений, а также освещены перспективы прогноза для пациентов с данной патологией. Статья предоставит полную информацию о данном заболевании и поможет разобраться в его возможных последствиях и способах лечения.
Очаговые изменения передней перегородочной области левого желудка
Очаговые изменения передней перегородочной области левого желудка — это патологический процесс, который может быть вызван различными причинами, такими как воспаление, опухоли или язвы.
Причины изменений
Очаговые изменения передней перегородочной области левого желудка могут быть вызваны бактериальной инфекцией Helicobacter pylori, чрезмерным употреблением алкоголя, курением, стрессом, неправильным питанием или наследственными факторами.
Симптомы
Симптомы очаговых изменений передней перегородочной области левого желудка могут включать боль или дискомфорт в области живота, изжогу, тошноту, рвоту, снижение аппетита, а также возможные кровотечения.
Диагностика и лечение
Для диагностики очаговых изменений передней перегородочной области левого желудка необходимо провести гастроэнтероскопию, биопсию и другие исследования. Лечение может включать применение антибиотиков, противовоспалительных препаратов, ингибиторов протоновых насосов, а также коррекцию образа жизни и диеты.
Устранение очаговой дисфункции миокарда левого желудочка с помощью длительного лечения небилетом (клиническое наблюдение)

Пациентка Ц., 54 года, поступила в покровскую больницу г. Санкт-Петербурга из-за часто повторяющихся гипертензивных кризов, которые проявлялись по нейро-вегетативному типу на фоне артериальной гипертензии (АГ) I стадии. У пациентки также была частая желудочковая и предсердная экстрасистолия. Она страдает от АГ с 48 лет.
В возрасте 49 лет она перенесла динамическое нарушение мозгового кровообращения. С того момента пациентку начала беспокоить стенокардия напряжения с меняющимся функциональным классом (II-III). Она не получала систематического амбулаторного лечения, так как плохо переносила проводимую терапию: от нитратов у нее болела голова, бета-адреноблокаторы слишком снижали пульс, а длительное лечение аспирином вызывало боли в эпигастральной области.
Больная неоднократно находилась на стационарном лечении в кардиологическом отделении Покровской больницы. Во время одной из госпитализаций у нее были обнаружены очаговые изменения миокарда левого желудочка, что было определено как перенесенный «на ногах» безболевой инфаркт миокарда. Ей было предложено хирургическое лечение, от которого она отказалась.
Семейный анамнез. Она родилась и выросла в Ленинграде. Работает в литературной части Ленфильма. В браке, имеет двух взрослых сыновей. Не курит, не злоупотребляет алкоголем. С 40 лет страдает диффузно-узловым зобом без нарушения функции щитовидной железы.
Много лет назад проходила лечение по поводу язвенной болезни — имела язву 12-перстной кишки. Отец внезапно скончался в возрасте 58 лет.
При общем клиническом осмотре явных патологических изменений не обнаружено. Пациентка имеет нормальное телосложение и незначительное повышение веса. На ЭКГ в состоянии покоя зафиксирован синусовый ритм с частотой 60 ударов в минуту, присутствуют признаки начальной гипертрофии левого желудочка и местные нарушения проводимости внутрижелудочков на передней стенке сердца. Клинические и биохимические анализы крови и анализ мочи не выявили отклонений. Уровни холестерина и бета-липопротеидов были в пределах верхней нормальной границы (соответственно 5,6 и 532 ммоль/литр).
В ходе проведения ЭКГ-мониторирования были выявлены отдельные экстрасистолы желудочкового происхождения (в среднем 23 в час в течение дня и 12 в час в течение ночи), парные желудочковые экстрасистолы (два эпизода). Ишемических изменений зубца ST-T не обнаружено. Было выполнено 4 физические нагрузки в виде подъема по лестнице с мощностью в среднем 16 Вт, что составляло 60% от максимальной нагрузки для данного возраста. Подмаксимальная частота не была достигнута из-за возникновения одышки.
В результате проведения мониторирования АД были получены следующие показатели: среднесуточное систолическое давление (САД) составляло 144 мм рт. ст., диастолическое давление (ДАД) — 91 мм рт. ст., среднедневное САД — 151 мм рт. ст., ДАД — 95 мм рт. ст., а средненочное САД — 130 мм рт. ст., ДАД — 79 мм рт. ст. Среднесуточный временной индекс составлял 53%, среднедневной — 65%, средненочной — 39%.
При проведении эхокардиографического исследования на аппарате «Aloka SSD-2000» были выявлены очаговые изменения миокарда левого желудочка в области передней межжелудочковой перегородки (на вершинном и перегородочном сегментах). Размеры левого предсердия и левого желудочка были в пределах нормы, толщина миокарда составляла верхнюю границу нормального значения (11 мм для задней стенки и 12 мм для межжелудочковой перегородки), фракция выброса также соответствовала норме (55%).
Был отмечен жесткий тип диастолического наполнения левого желудочка. Аорта была уплотнена, клапан и кровоток через него были в норме. Митральный и трикуспидальный клапаны также не имели изменений. Правые камеры не были расширены.
Пациенту было назначено принимать небилет в дозе 5 мг ежедневно и курантил в дозе 150 мг ежедневно на фоне низкого уровня холестерина в пище. Все исследования были повторены через 10 недель и через год после начала приема препаратов, и переносимость их была хорошей.
Динамика данных ЭХоКГ и ЭКГ при длительном лечении пациента небилетом
При исследовании пациента через 10 недель показатели артериального давления оказались нормальными: среднесуточное артериальное давление составило 123 и 71 мм рт. ст., и суточный профиль «dipper» был сохранен. При повторном исследовании ЭКГ наблюдалось некоторое уменьшение числа предсердных и желудочковых экстрасистол. Все остальные показатели остались неизменными.
При осмотре пациентки через год после начала приема лекарств ее состояние было полностью удовлетворительным. Артериальное давление находилось в норме, экстрасистолы практически исчезли. При эхокардиографии наблюдались хорошая подвижность всех стенок левого желудочка (зоны акинезии в верхушечных и верхушечно-перегородочных сегментах исчезли). Характер электрокардиограммы в покое также изменился: исчезла зубцовая шероховатость зубца S в отведениях V1-V2, которую изначально мы считали локальными нарушениями внутрижелудочкового проведения.
Обсуждение данного наблюдения.
Установлено, что хирургическое восстановление кровоснабжения сердца может вернуть подвижность ишемического миокарда [4]. В связи с этим, в хирургических клиниках все чаще используют специальные тесты, которые помогают отличить фиброзно измененный миокард от ишемического [3]. Считается, что лекарственные методы восстановления кровоснабжения сердца отсутствуют.
К сожалению, мы не проводили ЭХО-стресс тест у данной пациентки, который позволил бы более точно оценить подвижность ее миокарда. Однако восстановление подвижности при динамическом наблюдении указывает на то, что здесь имело место длительное ишемическое состояние миокарда. Было ли это результатом спонтанного или лечебного процесса? В любом случае, это произошло после длительного лечения небилетом и курантилом.
В данном случае был использован препарат «небилет», который обладает гипотензивным, антиангинальным и антиишемическим действием [2]. Мы применили его вместо аспирина из-за плохой переносимости последнего [1]. Возможно, в данном случае прием «небилета» предотвратил ишемические эпизоды и улучшил коронарную микроциркуляцию, что привело к улучшению кровоснабжения поврежденного миокарда и восстановлению его функции.
Литература:
1. Исследование, проведенное Белоусовым Ю.Б., Егоровой Н.А., Струтынским А.В. и др., изучало воздействие различных доз препарата Курантил N75 (Дипиридамол) на ход стабильной стенокардии напряжения у пациентов с воспроизводимой ишемией миокарда. Опубликовано в Российском кардиологическом журнале, №6, 1998 год.
2. В работе Ольбинской Л.И. обсуждаются перспективы применения препарата Небилет в кардиологической практике. Статья опубликована в Трудах второго Российского научного форума с международным участием, 26-29 января 2000 года, в Москве, 2000 год, с. 185-189.
3. lmran Afridi, MD, Neal S. Kleiman, MD, Albert E. Raizner, MD и др. провели исследование по добутаминовой эхокардиографии при миокардиальной гипертрофии. Статья опубликована в журнале Circulation — vol.91. No 3 February 1, 1995, р.663-670.
4. В статье Шахбудина H. Рахирнтулы, MB, FRCP, MACP рассматриваются клинические проявления и важность миокардиальной гипертрофии. Статья опубликована в журнале Dialogues in Cardiovascular Medicine — vol. 2, No2, 1997, р.59-70.
Крупноочаговый инфаркт миокарда передней стенки левого желудочка
Основное заболевание: имел место крупноочаговый инфаркт миокарда передней стенки левого желудочка.
Осложнения основного заболевания: развился постинфарктный кардиосклероз. Была выявлена гипертония 2 стадии.
Сопутствующие заболевания: имелась варикозная болезнь ног.
Ф.И.О.: Бондаренко Юрий Федорович.
Место работы: находится на пенсии
Дата поступления: 16.11.02
Диагноз при поступлении: установлен инфаркт миокарда
Пациент поступил со следующими жалобами: ощущение боли за грудиной и в области сердца с давящим характером, и также боли, которые излучаются в левую лопатку; нарушения работы сердца, эпизоды сердцебиения, которые возникают одновременно с болью за грудиной или предшествуют ей. Приступы боли сопровождались повышенной потливостью, головокружением и одышкой. Пациент также жаловался на головную боль (ощущение тяжести в затылке и висках) и повышенное артериальное давление (максимальное 180/100, рабочее 130/100-90).
История текущего заболевания
Пациент считает себя больным с августа 1985 года, когда впервые во время отдыха на море у него появились сильные боли за грудиной с давящим характером, которые излучались в левую руку, левую лопатку и сопровождались интенсивным потоотделением, головной болью, страхом смерти и слабостью. Ему было сделано ЭКГ, на основании которой был поставлен диагноз инфаркта миокарда.
В больницу был доставлен пациент. Похожих приступов больше не отмечалось. Однако, было замечено повышение артериального давления (180/100). 16.11.02 пациент находился в гостях, когда внезапно почувствовал сильную боль в области сердца, которая лучилась в левую руку и нижнюю челюсть. Он принял под язык таблетку нитроглицерина, но боль не уменьшилась. Через 1,5 часа боль стала очень жгучей.
Родственники вызвали скорую помощь, и пациент с диагнозом повторного инфаркта миокарда был доставлен в больницу в блок интенсивной терапии.
Пациент родился в 1940 году в городе Россош и является единственным ребенком в семье. В 7 лет он пошел в школу и не отставал от своих сверстников в умственном и физическом развитии. После окончания 8 классов средней школы он работал грузчиком на заводе. Затем он проходил военную службу. Семейный анамнез: пациент женат и имеет сына.
У отца и матери было наследственное предрасположение к инсульту (они страдали гипертонической болезнью).
В течение своей профессиональной карьеры, начавшейся в 15 лет, пациент всегда работал в нормированном режиме, с тяжелой физической нагрузкой. Последнее место работы было военным. Отпуск предоставлялся ежегодно, обычно летом. Не было наблюдаемых профессиональных вредностей.
Пациент проживает в отдельной квартире со всеми удобствами, финансово обеспечен в достаточной степени. Ежедневно употребляет трехразовое горячее питание в достаточном количестве дома.
В эпидемиологическом анамнезе отрицает наличие инфекционного гепатита, брюшного и сыпного тифов, кишечных инфекций. Отрицает наличие туберкулеза, сифилиса и венерических заболеваний.
Отрицает наличие вредных привычек: прекратил употребление табака 17 лет назад, не употребляет алкоголь, не страдает наркоманией или токсикоманией.
В анамнезе отмечается непереносимость лекарственных средств (димедрол).
Был перенесен инфаркт миокарда. Также пройдена операция по поводу язвенной болезни 12-перстной кишки и желудка. Диагностирована варикозная болезнь нижних конечностей.
Состояние больного удовлетворительное (жалоб не предъявляет). Полноценное физическое развитие, отсутствуют деформации скелета. Рост составляет 175 см, вес — 69.5 кг. Подкожная жировая клетчатка умеренно выражена (толщина подкожно-жировой складки над пупком 2 см). Кожа бледно-розового цвета.
Тургор кожи сохранен, кожа немного сухая, эластичность не уменьшена. Видимые слизистые оболочки бледно-розового цвета. Сохранена пульсация на периферических артериях. Наблюдаются варикозные вены нижних конечностей. Костно-суставная система без видимой патологии.
Лимфатические узлы не увеличены.
2. Костно-мышечная система. Общее развитие мышечной системы оптимальное, отсутствуют болевые ощущения при пальпации мышц. Наблюдаются нормальная форма грудной клетки и отсутствие деформаций костей, а также отсутствие болевых ощущений при пальпации суставов. Суставы имеют обычную конфигурацию.
Лимфатические узлы, такие как затылочные, передние и задние шейные, подчелюстные, подмышечные, локтевые, паховые и подколенные, не пальпируются.
3. Щитовидная железа не увеличена, имеет мягкую и эластическую консистенцию. Симптомы тиреотоксикоза отсутствуют.
4. Сердечно-сосудистая система. Пульс составляет 100 ударов в минуту, ритмичный, не напряженный, соответствующего наполнения и симметричный.
Пальпация сосудов конечностей и шеи показала, что пульс на основных артериях верхних и нижних конечностей (на плечевой, бедренной, подколенной и тыльной артериях стопы), а также на шее (наружная сонная артерия) и голове (височная артерия) не ослаблен. Артериальное давление составляет 130/100 мм рт. ст.
При ощупывании области сердца: верхушечный толчок находится на расстоянии 3 см от средней ключичной линии в пятом межреберье, равномерный, не усиленный, не поднимающийся.
Сердечный толчок не определяется. Эпигастральное пульсирование ослабевает при вдохе.
Пульсация в области восходящей части дуги аорты и легочной артерии отсутствует.
При перкуссии сердца определяются границы относительной сердечной тупости.
| Граница | Местонахождение |
| Правая | На расстоянии 2 см от правого края грудинной кости в 4 межреберье |
| Верхняя | В 3-м межреберье по левому краю грудинной кости |
| Левая | На расстоянии 3 см от средней ключичной линии в 5 межреберье |
Определяются границы абсолютной сердечной тупости.
| правый левый край грудины в четвертом межреберье | |
| верхняя на четвертом ребре | |
| левая на 2 сантиметра кнутри от среднеключичной линии в пятом межреберье | |
| межреберье |
При прослушивании сердца обнаружено затухание тональности сердца, соотношение тональности сохранено во всех точках прослушивания, ослабление на верхушке, ритмичность. Систолический шум, хорошо прослушиваемый на верхушке и точке Боткина. Шум не проводится на сосуды шеи и в подмышечную область.
При прослушивании крупных артерий шумы не выявлены. Пульс пальпируется на крупных артериях верхних и нижних конечностей, а также в проекциях височных и сонных артерий.
5. Анатомия и функционирование дыхательной системы. Грудная клетка имеет правильную форму, и обе ее половины равномерно участвуют в акте дыхания. Дыхание происходит в ритме. Частота дыхания составляет 16 в минуту.
Пальпация грудной клетки: грудная клетка не вызывает боли при ощупывании, она эластична, и вибрация голоса ослаблена по всей поверхности легких.
Перкуссия легких: при сравнительном постукивании по всей поверхности легочных полей, слышится ясный звук легких.
Топографическая перкуссия легких:
на уровне остистого отростка 11-го грудного позвонка,
на уровне остистого отростка 11-го грудного позвонка.
Высота стояния верхушек легких:
| слева | справа | |
| спереди | 5 см | 5 см |
| сзади | на уровне остистого отростка 7 шейного позвонка | на уровне остистого отростка 7 шейного позвонка |
Оценка подвижности краев легких
Прослушивание легких: дыхание жесткое, ослабленное в нижних отделах легких.
При проведении бронхофонии отмечается ослабление прохождения звука голоса в нижних отделах легочных полей.
6. Система пищеварения.
Осмотр полости рта: губы сухие, красная кайма губ бледная, сухая, переход в слизистую часть губы выражен, язык влажный, покрыт сероватым налетом. Десны розовые, не кровоточат, без воспалительных изменений. Миндалины не выпирают за небные дужки. Слизистая глотки влажная, розовая, чистая.
ЖИВОТ. При осмотре брюшной полости выявлены следующие изменения: живот имеет симметричную форму с обеих сторон, при акте дыхания активно участвует брюшная стенка. При поверхностной пальпации брюшная стенка имеет мягкую консистенцию, не вызывает болевых ощущений и не напряжена.
При глубокой пальпации в левой подвздошной области определяется безболезненная, ровная и эластичная сигмовидная кишка. Слепая и поперечно-ободочная кишки не ощущаются с помощью пальпации. При ориентировочной перкуссии свободный газ и жидкость в брюшной полости не обнаруживаются. Во время аускультации наблюдается нормальная перистальтика кишечника.
Желудок: границы не определяются, слышится шум плеска, видимой перистальтики не наблюдается. Кишечник: ощупывание по ходу ободочной кишки безболезненно, шум плеска не обнаруживается.
Функция печени и желчного пузыря не нарушена. Нижний край печени не выходит из-под реберной дуги. Границы печени по Курлову: 9, 8, 7. Желчный пузырь не ощущается при пальпации. Симптомы Мюсси, Мерфи, Ортнера отсутствуют. Симптом Френикуса отрицателен.
При пальпации точек проекции поджелудочной железы болезненность не наблюдается.
Селезенка не пальпируется, перкуторные границы селезенки: верхняя — в 9 межреберье, нижняя — в 11 межреберье по средней подмышечной линии.
7.Мочеполовая система. При осмотре видимых отеков не замечено, кожа в поясничной области без отклонений. Почки и область проекции мочеточников не ощущаются при пальпации, поколачивание по поясничной области безболезненно. Наружные половые органы развиты нормально, в мошонке ощущаются яички, упругой консистенции.
7. Состояние нервно-психическое. Сознание ясное, речь четкая. Пациент ориентирован в пространстве, времени и месте. Сон и память сохранены. Нет патологии в области двигательных и чувствительных функций. Походка нормальная.
Сухожильные рефлексы без патологии.
Предварительный диагноз: инфаркт миокарда, послеинфарктный кардиосклероз, гипертоническая болезнь II.
План обследования пациента:
— клинический анализ крови;
— клинический анализ мочи;
— анализ крови на ВИЧ и RW;
— биохимический анализ крови: АЛТ, АСТ, КФК, ЛДГ, холестерин, липопротеиды, креатинин, билирубин, натрий, хлор, калий;
— рентгенография грудной клетки в прямой и боковой проекциях;
— ультразвуковое исследование органов брюшной полости, включая тщательное исследование почек и печени;
— консультация окулиста и эндокринолога.
Результаты лабораторных исследований:
Анализ крови: Количество гемоглобина составляет 146 г/л, количество эритроцитов — 4.7 х 10 в 12 степени на литр, цветной показатель равен 0.96. Обнаружены 3 х 10 в 9 степени на литр лейкоцитов, удельный вес составляет 1012. В поле зрения обнаружены 1-2 лейкоцита и 0-2 свежих эритроцита, а также 1-3 плоских эпителия.
Биохимический анализ крови: Общий холестерин составляет 4,7 моль/л. Обнаружена синусовая тахикардия со средней частотой 100 ударов в минуту.
Выявлены очаговые трансмуральные изменения передне-перегородочной области и верхушки левого желудочка, постинфарктный гипокенез переднеперегородочного и верхушечного отделов сердца, пристеночные тромботические массы в основании верхушки. Также отмечается утолщение стенки миокарда левого желудочка и резкое снижение общей сократимости миокарда.
Назначенный план лечения для текущего дня включает постельный режим и прием 1/4 таблетки аспирина 3 раза в день.
Капотен 12,5 мг – три раза в день
Нитросорбит одна таблетка – четыре раза
Фуросемид одна таблетка (40 мг) утром
Гентамецин 80 мг – три раза в день
Витамин В1 – два миллилиметра, В6 – два миллилиметра
Кордарон 20 мг – два раза
Нозепам 10 мг не назначать
Рибоксин одна таблетка – три раза
Кокарбоксилаза 5 мл – один раз в день внутримышечно
Клинический диагноз: обширный инфаркт миокарда передней стенки левого желудочка, после инфаркта кардиосклероз. Гипертоническое заболевание второй степени.
Принимая во внимание жалобы пациента: давящие боли за грудиной, иррадиирующие в левую лопатку, сопровождающиеся сердцебиением, слабостью, потливостью, одышкой, головокружением.
Данные объективного осмотра: при аускультации определяется ослабление сердечных тональных звуков.
Данные инструментального исследования:
QRS – 0,16; RR – 0,46; QT – 0,36; PQ – 0,20; ЧСС – 100 уд/мин;
Ритм – синусовый. Наблюдается образование очаговых изменений в передней стенке левого желудочка, которые находятся в острой и ишемической стадии.
При учете результатов ЭхоЭкг и Доплерографического исследования следующие изменения выявлены:
Ригургитация II степени у трикуспидального клапана.
Ригургитация I степени у митрального клапана.
Дополнительные исследования включали:
Клинический анализ крови.
Биохимический анализ крови.
Показатели ЛДГ – 332 (норма 89 – 221).
Показатели КФК – 575 (норма 26 – 174).
Можно сделать следующий диагноз:
Крупноочаговый инфаркт миокарда передней стенки левого желудочка, постинфарктный кардиосклероз, гипертония 2 стадии.
Информация о работе «Крупноочаговый инфаркт миокарда передней стенки левого желудочка».
Раздел: Медицина, здоровье
Количество знаков с пробелами: 12220
Количество таблиц: 4
Количество изображений: 0
Похожие исследования
С отрицательной динамикой; эти изменения связывают с развитием аллергического миокардита. Однако наиболее вероятное объяснение — усиление повреждения и ишемии (а у некоторых пациентов некроз) миокарда с ложной положительной динамикой ЭКГ. ТОПИЧЕСКАЯ ДИАГНОСТИКА ИНФАРКТА МИОКАРДА Выделяются 3 основные локализации инфаркта миокарда: инфаркт миокарда передней стенки левого желудочка, инфаркт .
Был выявлен острый крупноочаговый инфаркт миокарда в нижнебоковой области (14.07.03). Принимая во внимание синдромы инфаркта миокарда (14.07.03), недостаточность кровообращения I, стенокардию, ФК II и наличие факторов риска развития атеросклероза, можно предположить наличие ишемической болезни сердца. Клинический диагноз: ишемическая болезнь сердца, острый крупноочаговый инфаркт миокарда в нижнебоковой области (14.07.03г.), недостаточность кровообращения I (Killip).
При остром инфаркте миокарда, бета-адреноблокаторы назначаются всем пациентам без противопоказаний, так как они удлиняют время, в течение которого реперфузионная терапия остается эффективной. На этапе до госпитализации, линейная бригада применяет внутривенное введение бета-адреноблокаторов в случае нарушений ритма, а специализированная бригада – при наличии упорного болевого синдрома и тахикардии.
Результаты проведенного исследования подтвердили наше первоначальное предположение о возможности комплексной реабилитации пациентов, перенесших инфаркт миокарда. Систематическая и индивидуально ориентированная реабилитация пациентов с инфарктом миокарда с использованием физических упражнений, ароматерапии и методов психорелаксации способствовала более быстрому восстановлению психического и физического здоровья.
Симптомы
- повышенная утомляемость;
- затрудненное дыхание;
- отеки нижних конечностей;
- приступы сердцебиения;
- слабость и головокружение;
- потеря аппетита;
- боли и дискомфорт в груди.
Для диагностики и контроля изменений миокарда необходимо проводить регулярные обследования и обращаться к врачу при первых подозрениях на наличие патологии.
Лечение изменений миокарда может включать лекарственную терапию, диету, физическую активность и хирургическое вмешательство в зависимости от степени поражения.
- Болезненные ощущения в области сердца;
- Недостаток сил, быстрое появление усталости;
- Изменения в режиме сна.
Распространенные диффузные изменения
Что означает термин «диффузные изменения миокарда левого желудочка»? Этот тип поражения является наиболее распространенным. В случае диффузных изменений миокарда левого желудочка поражается не только сам желудочек, а весь миокард в целом, так как диффузные изменения характеризуются равномерным поражением миокарда в целом.

Диффузные нарушения проявляются как при умеренных патологических процессах, так и при острых состояниях, таких как инфаркт миокарда. В последнем случае наблюдаются также изменения в структуре тканей и нарушение обмена веществ. Диффузные изменения — это скопление измененных миоцитов в левом желудочке, которые не могут проводить импульсы из-за воздействия определенных факторов.
При диффузных нарушениях функции миокарда левого желудочка, к общим симптомам добавляется отечность ног, учащенное сердцебиение и даже скопление жидкости в легких.
Диффузные изменения в миокарде левого желудочка могут привести к ухудшению кровообращения, гипоксии миокарда и появлению очагов некроза. Самым опасным последствием этих нарушений является инфаркт миокарда.
Реальные основания мифов про изменения миокарда: очаговые и диффузные
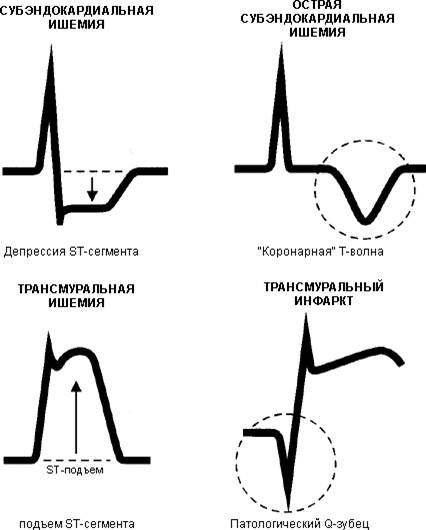
В заключениях ЭКГ, составленных специалистами функциональной диагностики, обязательно присутствуют «очаговые» или «диффузные» изменения. Однако, удивительным образом, эти термины и понятия не встречаются в международных и национальных рекомендациях. Даже в руководствах, написанных опытными специалистами, они лишь небольшими щепотками упоминаются у М. С. Кушаковского в контексте «очаговых изменений» и у М. И. Кечкера в контексте «изменений» (вероятно, диффузных). Похоже, что возникает довольно странная ситуация, правда?
Всякий раз, когда возможно определить электрофизиологическую природу паттерна и/или распространение процесса, имеет смысл говорить о очаговых изменениях мыокарда. Таким образом, под это определение попадают экстрасистолия и парасистолия, эктопические сокращения, замещающие ритмы и пароксизмальные тахикардии, нарушения проводимости в системе Гиса-Пуркинье. Однако указание на конкретный электрофизиологический механизм нарушения ритма и/или проводимости является достаточным в заключении и без обращения к очаговому характеру процесса.
Относительно изменений сегмента ST, то есть его подъема или понижения, диагностический поиск более сложный и глубокий. Такие изменения могут быть обусловлены состоянием кровотока в коронарных артериях, воспалительным процессом в мыокарде и перикарде, проявлением доброкачественного или злокачественного синдрома ранней реполяризации желудочков.
«Много болезней, но только один зубец Т» — это известное выражение врачей функциональной диагностики, которое отражает сложность и глубину диагностики изменений в зубце Т электрокардиограммы. Эти изменения связаны с кислородным голоданием миокарда, нарушением электролитного баланса и неадекватностью гормональных и гуморальных факторов регуляции.
Специфичность изменений сегмента ST и зубца Т очень низкая, однако необходимо проанализировать, интерпретировать и описать эти изменения в итоговом заключении. В медицине всегда существует terra incognita, и заключение «диффузные изменения миокарда» имеет все основания. Очевидно, что такое заключение от врача функциональной диагностики обязательно потребует от клинициста продолжения диагностического поиска.
Стоит отметить, что среди распространенных изменений можно выделить легкие, умеренные и выраженные. Степень выраженности изменений зависит от количества отведений ЭКГ, в которых обнаруживаются изменения зубца Т: одно-два, три-четыре или пять-шесть отведений. Диффузные изменения проявляются в виде нескольких паттернов – снижение амплитуды зубца Т до уровня изоэлектрической линии, инверсия зубца Т, превращающегося в негативный Т, или двухфазная (плюс-минус или минус-плюс) форма зубца Т.
Симптомы болезни
Серьезность признаков нарушения зависит от стадии его развития. Болезнь может прогрессировать в течение десятков лет, и если на начальных этапах человек может испытывать незначительное дискомфорт, то в запущенных случаях она может представлять угрозу для жизни. Кроме того, проявления гипертрофии различны в зависимости от патологий, которые способствовали ее развитию. Большинство случаев этого заболевания имеют вторичный характер, поэтому его симптомы недостаточно специфичны. Характерными признаками гипертрофии миокарда левого желудочка являются:
- постоянное повышение артериального давления;
- стенокардия;
- аритмия;
- боль в области грудной клетки, распространяющаяся на спину и левую руку;
- появление одышки;
- Появляется общая деградация состояния: включает головокружение, слабость, нарушения сна, а на поздних стадиях возможны потеря сознания.
- Физические нагрузки на высоком уровне становятся несносными.
Общее ухудшение самочувствия происходит из-за того, что увеличенному в размерах органу требуется больше кислорода, чем органы дыхания и кровеносные сосуды могут обеспечить. В результате возникают боли, затрудненное дыхание и приступы слабости.

Причины увеличения объема миокарда
Эта болезнь чрезвычайно редко возникает сама по себе. В большинстве случаев она является результатом нарушений работы сердечно-сосудистой системы. Обычно для ее появления необходимо взаимодействие двух факторов — врожденных аномалий развития органа и хронической гипертонии. Увеличение объема миокарда происходит быстрее, если у человека есть следующие проблемы со здоровьем:
- избыточный вес;
- постоянно повышенное артериальное давление;
- сужение клапана сердца;
- нарушение сердечного ритма;
- врожденные пороки сердца;
- склонность к тромбообразованию;
- сердечная недостаточность.
Кроме того, возникновение заболевания может быть обусловлено воздействием негативных внешних факторов. В этом случае патология будет прогрессировать быстрее, а вероятность осложнений значительно увеличится. В результате уменьшается продолжительность жизни и возникают сопутствующие заболевания. К таким факторам относятся:
- проживание в экологически неблагоприятном районе;
- неправильное питание;
- недостаточная или чрезмерная физическая активность;
- курение;
- злоупотребление алкоголем;
- частые стрессовые ситуации.
Также, при наличии генетической предрасположенности по прямой линии, риск возникновения заболевания увеличивается. Состояние органов дыхания и функционирование кровеносной системы также влияют на вероятность его появления. С повышенным уровнем холестерина и гемоглобина сердцу становится сложнее справляться с нагрузками.
К какому врачу обратиться?
Необходимо обратиться к врачу для лечения гипертрофии миокарда левого желудочка. Несмотря на медленное прогрессирование болезни, ее последствия являются серьезными и необратимыми. В связи с этим, необходимо принять меры своевременно. Врач поможет решить данную проблему.
Стоит ли паниковать, если электрокардиография выявила изменения в миокарде?
Иногда возникают ситуации, когда пациент осматривается или проходит запланированную диспансеризацию, и врачи обнаруживают небольшие изменения в мышечной ткани сердца. Если у пациента нет одышки, сердцебиения, болей в сердце, изменений в кровяном давлении или других симптомов, указывающих на проблемы с сердцем, то, скорее всего, нет необходимости обращать внимание на эти признаки на ЭКГ.
Однако, когда на ЭКГ обнаруживаются изменения в миокарде вместе с соответствующими симптомами, пациента направляют на дополнительное обследование. Важно понимать, что диагноз заболевания никогда не ставится только на основе результатов ЭКГ! Фраза «диффузные изменения в миокарде» сама по себе не несет никакого смысла и указывает только на то, что процесс изменений равномерно распространен по всей сердечной мышце, а не сосредоточен в отдельных участках. В таком случае требуется дальнейшая диагностика для определения, являются ли эти изменения результатом легких нарушений обмена веществ или серьезной патологии.
Особое важное место среди всех различных изменений в сердце занимают изменения мышцы левого желудочка. Любые нарушения в мышечной стенке левого желудочка указывают на состояния, которые представляют угрозу для жизни и здоровья. Вероятность такой патологии у пациента зависит от его возраста и наличия высокого артериального давления. Высокое артериальное давление и пожилой возраст являются факторами риска развития различных изменений в левом желудочке.
Одно из самых распространенных различных нарушений, которое можно выявить с помощью ЭКГ, – это увеличение размеров мышцы левого желудочка. Мышечные волокна разрастаются до такой степени, что изменяют форму сердца и его камер, что, в свою очередь, приводит к нарушению его функционирования.
Рассеянные изменения миокарда левого желудочка, возникающие у детей и пожилых людей, считаются нормальными и обусловлены особенностями обмена веществ в этих возрастных группах. Однако, у молодых и взрослых пациентов рассеянные изменения в левом желудочке являются причиной для проведения дополнительных исследований с целью выяснения причины. Возможно, что изменения в ткани левого желудочка могут быть внешним проявлением более серьезных нарушений в других органах и системах.
Рассеянные изменения – первый шаг к образованию очаговых?
Воспалительные процессы, а не метаболические, приводят к появлению диффузных нарушений. После миокардита остаются остаточные явления, которые называются кардиосклерозом и обладают диффузным характером. Однако, если пациент переносит инфаркт, то эти изменения становятся очаговыми. Поэтому существует значительное различие между формулировкой «диффузные изменения нижней стенки левого желудочка» и «очаговые изменения нижней стенки левого желудочка».
Некоторые пациенты, смотря на результаты ЭКГ, могут увидеть запись о «изменениях в сердце или миокарде желудочков, неспецифичных по своей природе». Не стоит беспокоиться, так как эти неспецифичные изменения происходят вне сердца. Они не являются характерными для определенного сердечного заболевания и, скорее всего, не представляют опасности. В большинстве случаев, если изменения умеренные, они поддаются обратимому процессу.
Неспецифические изменения могут возникнуть из-за нарушения обмена веществ, неправильного рациона, гормональных нарушений или перенесенных заболеваний. Они не требуют специализированного лечения, но важно обратить внимание на поддержание здорового образа жизни и лечение сопутствующих заболеваний. Неспецифические нарушения, возникающие из-за перегрузок, вредных привычек и длительного неправильного питания, могут ухудшаться и приводить к серьезным патологиям. Стенокардия, сердечная недостаточность и даже инфаркт могут быть результатом ранее выявленных неспецифических нарушений.

Соблюдение здорового образа жизни имеет важное значение в предотвращении заболеваний сердечно-сосудистой системы.
Анализы и диагностика
Для выявления истинной этиологии изменений в миокарде рекомендуется пройти полное медицинское обследование, которое включает:
- Общий анализ и биохимический анализ крови. Результаты указывают на наличие воспалительного процесса в организме, работу почечной системы и почек, уровень холестерина, который приводит к образованию атеросклеротических бляшек в коронарных артериях.
- ЭКГ. Характерные изменения при проведении данного исследования определяют дальнейшую тактику обследования. В определенных случаях, рекомендуется провести ЭКГ с физической нагрузкой или организовать суточный мониторинг ЭКГ.
- ЭхоКГ. Ультразвуковое исследование сердца позволяет оценить состояние клапанного аппарата сердца, выявить места повреждения ткани, оценить сократительную функцию сердца.
- Сцинтиграфия миокарда является радиоизотопным методом исследования, который позволяет определить участки поражения сердечной мышцы путем обнаружения накопления специального вещества и определения их характера.
По результатам электрокардиографии можно определить изменения в мышце сердца, что поможет нам выбрать дальнейшую тактику обследования пациента, поставить точный диагноз и назначить правильное лечение.
Терапия
Если на результате ЭКГ выявлен острый коронарный синдром, который указывает на острое поражение мышцы сердца вследствие некроза, пациента немедленно направляют в кардиологическое отделение, где проводится коронароангиография и определяется дальнейшая тактика лечения.
Если находятся диффузные и дистрофические изменения, то проводится лечение основного заболевания, которое может быть их причиной. Кроме того, применяется метаболическая терапия, направленная на улучшение питания мышцы сердца для её быстрого восстановления.
