Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Кольцо Вейса — это пигментное кольцо вокруг радужки глаза, чаще всего наблюдаемое у пожилых людей. Лечение этого явления зависит от его причины: от простых рекомендаций по изменению образа жизни до медикаментозной терапии или даже хирургии. Проведение регулярного осмотра у офтальмолога позволяет выявить возможные проблемы и предотвратить их развитие.
В следующих разделах статьи мы рассмотрим основные причины появления кольца Вейса, эффективные методы его лечения и предупреждения возможных осложнений. Вы узнаете, какие дополнительные меры самостоятельной профилактики помогут сохранить зрение и укрепить здоровье глаз. Будьте внимательны к своему зрению и не откладывайте визит к специалисту — это залог вашего комфортного и яркого будущего.
Как лечить кольцо Вейса
Кольцо Вейса (или так называемое кольцо воспаления роговицы) — это патология глаза, которая часто проявляется у людей с контактными линзами. Это состояние характеризуется кольцевым отложением воспалительных клеток в роговице, что приводит к покраснению, раздражению и дискомфорту.
Проявления кольца Вейса
Симптомы кольца Вейса могут включать в себя чувство песка в глазах, покраснение склеры, резкое ухудшение зрения, светобоязнь и чувство дисфункции роговицы. Важно обратиться к врачу при первых признаках этого заболевания.
Методы лечения кольца Вейса
Основной метод лечения кольца Вейса — применение противовоспалительных глазных капель, которые помогут уменьшить воспаление и раздражение. Важно прекратить ношение контактных линз до полного выздоровления.
Иногда может потребоваться применение противовоспалительных препаратов в таблетках или инъекций под контролем врача. В случае тяжелого воспаления роговицы может потребоваться хирургическое вмешательство.
Важно помнить, что самолечение кольца Вейса может привести к серьезным осложнениям, поэтому всегда следует обращаться к врачу для точного диагноза и лечения.
Кольцо Вейса после задней отслойки стекловидного тела
Пожалуйста, сообщите, через какое время после проведения ЗОСТ можно осуществить витреолизис? Этот процедура необходима для удаления кольца Вейса.
Уважаемый Сергей,мы выражаем признательность за ваш интерес к нашей клинике.
На данный момент, у нас нет жестких рекомендаций относительно этого вопроса. Если имеются показания, включая высокую плотность кольца и его расположение (при отсутствии противопоказаний!), YAG-лазерный витреолизис можно проводить в тот же день, когда был поставлен диагноз (тем более, что зрачок пациента обычно уже расширен).
Но стратегию медицинского вмешательства определяет хирург, который использует лазер. Если происходит процесс «сжатия» стекловидного тела, что обычно приводит к возникновению задней офтальмии синергетического типа (ЗОСТ), необходимо быть бдительным в отношении возможных разрывов сетчатки и дальнейшего развития помутнений в стекловидном теле (СТ). Следовательно, рекомендации и стратегия лечения различаются в каждом отдельном случае.
Не стесняйтесь обратиться к нам — мы будем рады оказать вам помощь.
Общие сведения
Отслойка стекловидного тела – это заболевание стекловидного тела, при котором из-за дегенеративных изменений происходит прогрессивное ослабление базальной витреоретинальной адгезии. Стекловидное тело находится рядом с сетчатой оболочкой глаза, что делает эту патологию важной и актуальной. При отслойке стекловидного тела, в зависимости от сильности витреомакулярной тракции, возможно повреждение макулярной области, что является серьезным осложнением, приводящим к потере зрения, снижению работоспособности и инвалидизации. Патология обычно развивается у людей старше 50 лет, чаще встречается у женщин, чем у мужчин. Связи с расовой принадлежностью или страной проживания не выявлено.
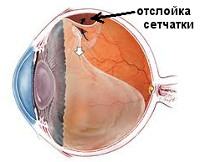
Этиология отслойки стекловидного тела
Развитие отслойки стекловидного тела в офтальмологии связано со следующими факторами: пожилой возраст и высокая степень миопии. После 50 лет начинают происходить дегенеративные изменения в структурах глаза, что приводит к снижению витреоретинальной адгезии и уменьшению количества коллагена в стекловидном теле. Кроме того, частые воспалительные заболевания сетчатой и сосудистой оболочек глаза также являются предрасполагающим фактором. При таких патологиях рН стекловидного тела становится кислым, что приводит к нарушениям в клеточных структурах и снижению уровня адгезии между внутренней пограничной мембраной и задней гиалоидной мембраной.
Вероятность развития отслойки стекловидного тела возрастает при определенных общих заболеваниях, таких как сахарный диабет, синдром Марфана и патология щитовидной железы. В результате гормональных нарушений, связанных с этими заболеваниями, происходит нарушение синтеза гиалуроновой кислоты и гликозаминогликанов в организме, что приводит к изменению структуры стекловидного тела и его отслойке. Кроме того, проникающие ранения и хирургическое вмешательство на глазном яблоке также относятся к факторам риска развития отслойки стекловидного тела.
Анализ результатов применения лазерного витреолизиса помутнений стекловидного тела – перипапиллярного кольца задней гиалоидной мембраны на фоне полной задней отслойки стекловидного тела
С возрастом происходят изменения в структуре и прозрачности стекловидного тела, которые ведут к нарушению его состава. Коллагеновые волокна становятся более плотными, а само стекловидное тело разжижается и сморщивается (синерезис). Сморщивание приводит к смещению задних слоев стекловидного тела вперед и к отрыву задней гиалоидной мембраны (ЗГМ) — заднего слоя стекловидного тела (ЗОСТ). Отрыв ЗГМ можно увидеть в виде перипапиллярного кольца Вейса (кольцо Вейса, Вогта, Гарднера), которое возникает в случае ЗОСТ. Кольцо Вейса — это подвижная структура, которая изменяет свою форму при движении глазного яблока и попадает в центральное поле зрения [1-3].
В настоящее время наиболее эффективной методикой лечения деструкций стекловидного тела является лазерный витреолизис [4–7]. Применение лазерного излучения с использованием сверхкоротких импульсов позволяет испарить молекулы коллагена и гиалуроновой кислоты внутри плавающего помутнения, превращая их в газ. В результате плавающее помутнение разрушается и уменьшается в размере.
Цель исследования
Анализировалась эффективность лазерного витреолизиса в лечении помутнений стекловидного тела – кольца Вейса на фоне полной задней отслойки стекловидного тела.
Материалы и методы
В нашем исследовании приняли участие 19 пациентов (24 глаза). Для каждого из них проводилось комплексное офтальмологическое обследование до и после лечения. Это обследование включало визометрию, тонометрию, биометрию, статическую периметрию на периметре Humphrey из США, сканирующую лазерную офтальмоскопию с использованием цифрового офтальмоскопа Nidek F10 из Японии, ультразвуковое исследование с помощью В-сканирования на аппарате Tomey UD-6000 из Японии, а также биомикроофтальмоскопию с использованием линзы Гольдманна.
При отборе пациентов основными критериями были жалобы на длительное наличие перемещающихся помутнений в течение 3-6 месяцев, которые негативно влияют на качество зрения. Также было обнаружено наличие полуфиксированного Кольца Вейса на фоне полной затемненности стекловидного тела, обнаруженное при биомикроофтальмоскопии. Согласно результатам В-сканирования, помутнение находилось в средней части стекловидного тела. Путем периметрии не выявлены патологические относительные и абсолютные слепые зоны в поле зрения у пациентов.
Для количественного и качественного анализа помутнений стекловидного тела до и после проведения лазерного витреолизиса был разработан фотооптический метод, основанный на измерении площади помутнения и определении показателя интенсивности затемнения сетчатки (подана заявка на изобретение в РФ для данного способа).
Одним из важных условий для выбора пациентов для лечения было отсутствие воспалительных проявлений в переднем и заднем отрезках глаза, а также отсутствие патологии сетчатки. Если у пациента была выявлена периферическая витреохориоретинальная дистрофия с факторами риска развития отслойки сетчатки, то лечение проводилось в два этапа. Первым этапом была выполнена лазерная коагуляция сетчатки, а вторым этапом — лазерный витреолизис, который проводился через 1 месяц после лазерной коагуляции сетчатки. Если у пациента была периферическая витреохориоретинальная дистрофия без факторов риска развития отслойки сетчатки, то проводился только лазерный витреолизис без предварительной лазерной коагуляции.
19 пациентов (24 глаза) в возрасте от 35 до 88 лет (средний возраст 63,5±2,5) прошли процедуру YAG-лазерного витреолизиса. Среди них 7 глаз имели прозрачный хрусталик, 10 глаз начальную катаракту, а 7 глаз артифакию. Среднее значение максимально корригированной остроты зрения составило 0,66±0,057. У всех пациентов были обнаружены полуфиксированные кольца Вейса на фоне полной задней отслойки стекловидного тела. Площадь колец Вейса до процедуры составляла 4,35±0,564 мм².
YAG-лазерное воздействие проводилось с использованием лазерной установки Ultra Q Reflex фирмы Ellex Medical (Австралия) с длиной волны 1064 нм, длительностью импульса 4 нс и диаметром пятна 8 мс. Процедура выполнялась в амбулаторных условиях с максимальным мидриазом и местной эпибульбарной анестезией.
В контексте концентрации лазерного излучения использовались специальные линзы, предназначенные для работы в СТ: Karikhoff 21 мм и Karikhoff 25 мм, офф-аксисные (Ocular, США). Мощность импульса лазерного излучения составляла от 3,5 до 7,5 миллиджоулей. Она подбиралась индивидуально, учитывая плотность и площадь помутнения, а также глубину расположения помутнений в СТ, чтобы достичь адекватного эффекта в режиме одного импульса. В среднем, количество импульсов в одном сеансе составляло от 50 до 300. При необходимости сеанс повторялся с учетом плотности и площади плавающих помутнений.
После проведения сеанса лазерного витреолизиса контролировалось внутриглазное давление, и назначались инстилляции нестероидного противовоспалительного препарата в оперированный глаз 3 раза в день в течение 10 дней. В соответствии со стандартной схемой назначался пероральный прием препарата Вобензим.
Повторное осмотрение пациентов проводилось через 2 недели и через 2 месяца после проведения лечения с использованием лазерного витреолизиса. При статистическом анализе полученных результатов был применен параметрический анализ с использованием критерия Стьюдента (t). Статистически значимые различия считались при значении t больше 2,0 и p меньше 0,05.
После проведенного лечения все пациенты отмечали значительное улучшение состояния: отсутствие крупных плавающих помутнений, что было подтверждено результатами биомикроскопии, сканирования В-образной формы и фотооптического метода с использованием СЛО (Nidek F-10). Статическая периметрия не выявила наличие скотом после лечения. Внутриглазное давление до и после проведения лазерного витреолизиса находилось в пределах нормы.
Интраоперационных осложнений не было наблюдено: повреждений задней капсулы хрусталика, разрывов сетчатки и ретинохориоидальных кровоизлияний не было обнаружено.
После операции, средняя величина максимально корригированной остроты зрения увеличилась до 0,68±0,055 (p>0,05).
Лазерный витреолизис является эффективным и безопасным методом для лечения деструкций стекловидного тела, таких как кольца Вейса на фоне полной задней отслойки стекловидного тела.
Диагностика
При проведении офтальмологического обследования применяются стандартные методы, а также дополнительные методы, включая:
- Осмотр с использованием офтальмоскопии с широким зрачком, который позволяет изучить стекловидное тело и все области сетчатки (включая периферию). Это необходимо для установления диагноза и исключения таких состояний, как разрыв или отслоение сетчатки, которые проявляют схожие симптомы.
- Ультразвуковое исследование глазного яблока (УЗИ). Этот метод основан на использовании звуковых волн для создания изображения внутренних структур глаза, включая стекловидное тело и присутствующие в нем включения. Ультразвуковое исследование позволяет обнаружить отслоения сетчатки и другие проблемы, которые не всегда можно увидеть при офтальмоскопии.
- Технология оптической когерентной томографии (ОКТ) позволяет получить подробные кросс-секционные изображения сетчатки, что позволяет офтальмологу обнаружить натяжение сетчатой оболочки от стекловидного тела. Эти участки могут потенциально вызвать разрывы, что представляет особую опасность в макулярной области.
Методы лечения
Большинство случаев ДСТ не требуют активного вмешательства, так как являются нормальным физиологическим процессом, связанным с возрастом. В зависимости от характера заболевания и наличия сопутствующих осложнений, могут быть предложены следующие подходы:
- Если деструкция не сопровождается серьезными осложнениями и не вызывает значительного дискомфорта, офтальмолог может рекомендовать регулярные контрольные осмотры.
- Медикаментозное лечение может включать применение капель для стимуляции обменных процессов в глазу, а также таблетированных форм препаратов. Однако имеющиеся данные не подтверждают высокой эффективности медикаментозной терапии.
- YAG-лазерный витреолизис — процедура разрушения включений с помощью лазерных микровзрывов. Этот метод рекомендуется пациентам, у которых имеются серьезные помутнения, влияющие на качество зрения. Однако при низкой и средней интенсивности разрушения, результаты могут быть неоднозначными: вместо одной большой точки возникают несколько маленьких, что может не удовлетворить пациента.
- В редких случаях, когда видение существенно ослаблено из-за «мушек» или существует риск разрыва или отслоения сетчатки, рекомендуется операция под названием витрэктомия. Во время этой процедуры хирург удаляет часть или всё стекловидное тело из глаза и заменяет его солевым раствором или другой жидкостью, чтобы восстановить прозрачность.
- Если возникновение плавающих помутнений вызвано разрывом сетчатки, рекомендовано проведение лазерной коагуляции. Специалист применяет лазерный метод для образования небольших ожогов вокруг участков с патологическими изменениями (дистрофий и разрывов), что способствует «склеиванию» сетчатки и предотвращению ее отслоения. Важно отметить, что сам процесс деструкции данный метод не лечит, наоборот, после его проведения количество и интенсивность воспринимаемых «мушек» могут возрасти.
- Необходимо осознавать, что в большинстве случаев, когда источником появления летающих мушек перед глазами является деструкция стекловидного тела, объекты со временем становятся менее заметными, поскольку мозг приспосабливается к их присутствию и начинает игнорировать их. Однако при появлении новых или усиливающихся симптомов необходимо обратиться к офтальмологу для проведения диагностики и получения рекомендаций.
Причины возникновения деструкции стекловидного тела глаза
С возрастом у человека возникают нарушения в биохимическом строении стекловидного тела. Риск такого состояния увеличивается с возрастом. После 50 лет у большинства людей наблюдаются различные деструктивные признаки в области витрея. Существуют факторы, которые способствуют ускоренной конгломерации волокон. Вот причины разрушения стекловидного тела глаза:
- атеросклеротическая болезнь;
- повышенное артериальное давление;
- сахарный диабет;
- нарушения обмена веществ на фоне ожирения;
- прежние воспалительные заболевания глазного яблока;
- ранее перенесенные повреждения глаза;
- курение, которое нарушает обменные процессы в организме;
- Продолжительная миопия;
- Гематома в стекловидном теле;
- Ранее проведенные операции на глазном яблоке.
Причины возникновения
В момент рождения человека структура стекловидного тела является однородной, и оно плотно прилегает к сетчатой оболочке глаза. С возрастом, а Вследствие процесса старения организма, в составе стекловидного тела появляются две различные составляющие: одна из них гидратированная и имеющая практически водянистую консистенцию, а вторая состоит из склеенных волокон, которые образуются из молекул белка. Постепенно, гидратированная часть начинает проникать под деструктивно измененную пограничную мембрану и отделяет ее от сетчатки.
Этот процесс широко распространен и, как правило, не представляет опасности для зрения. Зрительно-остеохондральная система временами возникает почти у каждого. Однако, у людей, страдающих близорукостью, такое явление происходит чаще и обнаруживается раньше примерно на 10 лет, по сравнению с людьми, у которых зрение всю жизнь было в полном порядке. Кроме того, у женщин зрительно-остеохондральная система обнаруживается чаще, что, предположительно, связано с гормональными изменениями, сопровождающими период менопаузы.
Стекловидное тело имеет несколько точек крепления к сетчатой оболочке глаза. Его отслоение может быть частичным или полным, с различной формой, длиной и высотой. В случае разжижения стекловидного тела, вызванного возрастом, что является естественным физиологическим процессом, особенно часто встречается полное заднее отслоение. Оно располагается на всей длине заднего полюса глаза с определенным смещением в сторону центра. Для такого отслоения характерно отсоединение стекловидного тела от диска зрительного нерва, без повреждения сетчатки и заполнение субвитреального пространства внутри глазной жидкостью.
При частичном отслоении, некоторые волокна стекловидного тела сохраняют связь с сетчаткой в определенных местах. Такая форма патологии особенно опасна из-за возможного возникновения большого количества осложнений при ЗОСТ.
Причиной частичной отслойки стекловидного тела может быть его сокращение при ненормальном росте глаза (чаще всего у близоруких), а также при воспалении или травме. При этом, сильное тяготение отделенного участка стекловидного тела, которое возникает при движении глаз, может привести к разрывам сетчатки или образованию в ней отверстий. Если разрывы возникают, жидкая часть стекловидного тела проникает через отверстие в пространство под сетчаткой, между сетчаткой и задней стенкой глаза. В такой ситуации сетчатая оболочка отделяется от задней стенки глаза — возникает отслойка сетчатки.
Симптомы Заболевания Отслойка Сетчатки Тела
Врачи Глазной клиники на Курзенкова рекомендуют пациентам обращать внимание на определенные признаки, чтобы обнаружить отслойку стекловидного тела. Один из часто встречающихся симптомов ЗОСТ — появление плавающих помутнений в поле зрения или увеличение их количества. Эти помутнения, которые также называются «летающими мушками», лучше всего видны на светлом однородном фоне. Они представляют собой тени на сетчатке, образованные непрозрачными волокнами стекловидного тела.
При отслойке стекловидного тела, степень проявления этих изменений может варьироваться от большого количества «черных точек» или «хлопьев сажи» в поле зрения до плавающего «кружева» или плотной «занавески». Такие проявления могут быть связаны с повреждением сосудов сетчатки, когда разрыв сопровождается кровотечением в стекловидное тело.
Более того, ЗОСТ сопровождается появлением световых явлений — так называемых «молний» (ярких световых вспышек, чаще в боковой части), а также «искр», которые человек ощущает особенно часто, когда глаза закрыты. Эти проявления являются результатом напряжения между отслаивающимся стекловидным телом и сетчаткой в местах их наиболее плотного сращивания. Такое механическое раздражение фоторецепторами сетчатки воспринимается как яркие вспышки света, что и ощущает человек.
Обычно эти симптомы возникают одновременно. Однако иногда «плавающие помутнения» могут появиться и спустя некоторое время (несколько дней) после вспышек.
Диагностика
• Детальное обследование глаза офтальмологом.
• Возможно потребуется проведение ультразвукового исследования или ангиографии с использованием специальных окрашивающих веществ, вводимых в кровь, что позволяет получить четкое фотографическое изображение сосудов сетчатки.
• В некоторых случаях возможно восстановление прикрепления сетчатки с использованием лазерной хирургии или криохирургии (использование жидкого азота для замораживания нужной ткани). Эти процедуры приводят к образованию рубца по краям разрыва сетчатки и ее заращению.
• При тяжелой отслойке могут потребоваться более сложные хирургические вмешательства. В случае отслойки сетчатки проводятся три вида глазной хирургии: склерозирование, пневматическая ретинопексия и витрэктомия.
• Склерозирование
В течение длительного времени склерозирование являлось стандартным методом лечения отслоения сетчатки. Операция выполняется в больничных условиях под общей или местной анестезией. Некоторые пациенты остаются в стационаре на ночь, в то время как другие получают амбулаторное лечение и уходят домой в тот же день.
Хирург определяет отверстия или разрывы либо с помощью операционного микроскопа, либо с использованием сосредоточенного офтальмоскопа. Затем отверстия или разрывы герметизируются с помощью диатермии (электрического тока, прогревающего ткани), криозонда (замораживания) или лазера.
Этот процесс приводит к образованию рубцовых тканей, которые затем формируются вокруг разрыва сетчатки и надежно закрывают его, не допуская проникновения жидкости за сетчатку. Затем стяжка, изготовленная из силикона, пластика или поропласта, пришивается к наружной стенке глаза (склере). Стяжка имеет схожую структуру с плотным ремнем или тугой повязкой вокруг глаза.
Это устройство сжимает глаз так, чтобы отверстие или разрыв в сетчатке был вытолкнут к внешней стенке склеры глаза, которая сжата стяжкой. Стяжка может оставаться на месте постоянно. Она обычно не заметна, так как находится в центре, позади задней части глаза, и покрыта прозрачной внешней оболочкой глаза (конъюнктивой), которая тщательно зафиксирована (пришита) над ней. Сжатие глаза стяжкой также уменьшает возможное давление стекловидного тела на сетчатку в будущем.
Операция по пневматической ретинопексии
Сделав небольшой разрез в склере, врач имеет возможность удалить накопившуюся за сетчаткой жидкость. Это позволяет сетчатке ровно лежать на задней стенке глаза. Для поддержания правильного положения отверстия или разрыва в стекловидном теле может быть помещен газ или пузырек воздуха, что способствует образованию рубцов. Для достижения наилучшего результата пациенту может потребоваться особое положение головы (например, голова наклонена вниз), чтобы пузырек мог подняться и полностью закрыть разрыв сетчатки. В течение одной до четырех недель пациенту может потребоваться ходить, есть и спать с головой вниз для достижения желаемого эффекта.
Пневматическая ретинопексия — это новый метод восстановления отслоения сетчатки, который проводится в амбулаторных условиях под местной анестезией. Для герметизации отверстий или разрыва используются лазер или криотерапия.
После этого хирург вводит газовый пузырь в полость стекловидного тела глаза, чтобы вытолкнуть отслоение сетчатки на заднюю наружную стенку глаза (склеры). Газовый пузырь расширяется вначале, а затем исчезает в течение двух-шести недель. Правильное положение головы после операции имеет важное значение для успешного результата. Этот метод лечения проще и экономичнее, чем склерозирование, хотя он не подходит для восстановления обширного отслоения сетчатки. В случае неудачи пневматической ретинопексии может быть выполнено склерозирование.
Витрэктомия
Некоторые сложные и тяжелые отслоения сетчатки могут потребовать более сложной операции — витрэктомии. Эти отслоения включают те, которые вызваны патологическим ростом кровеносных сосудов на сетчатке глаза или в стекловидном теле, так как это происходит при диабете.
Витрэктомия также применяется при очень больших разрывах сетчатки, стекловидном кровотечении (кровотечение в полости стекловидного тела, которое скрывает сетчатку от взгляда хирурга), обширных тяговых отслоениях сетчатки, происходящих от натяжения рубцовой ткани, мембране (дополнительная ткань) на сетчатке глаза, или тяжелых инфекциях в глазах (эндофтальмите). Витрэктомия — это операция, которую проводят в стационаре под общим или местным наркозом.
При хирургическом лечении отслоения сетчатки производятся небольшие отверстия в склере, для правильного позиционирования волоконно-оптического освещения, стоматологического излучающего аппарата (специальных ножниц) и тонкого пинцета. Стекловидное тело удаляется из глаза и заменяется газом, который заполняет глаз и перемещает сетчатку. Газ в итоге поглощается и заменяется естественной жидкостью глаза. Какие осложнения могут возникнуть при операции по лечению отслоения сетчатки и как проходит восстановление после операции?
Дискомфорт, слезотечение, покраснение, отек и зуд пораженного глаза являются частыми симптомами и могут продолжаться в течение некоторого времени после операции. Эти симптомы обычно лечатся глазными каплями.
Расплывчатое зрение может наблюдаться в течение нескольких месяцев и, возможно, потребуется коррекция очков, особенно если склерозирование изменяет форму глаза. Склерозирование также может вызвать двоение в глазах (диплопию), воздействуя на одну из мышц, которая контролирует движения глаза. Другие осложнения могут включать повышенное внутриглазное давление (глаукому), кровоизлияния в стекловидное тело, сетчатку или позади сетчатки, помутнение хрусталика (катаракту) или опущение век (птоз). Кроме того, вокруг области склерозирования может возникнуть инфекция или даже распространиться дальше внутри глаза (эндофтальмит). В некоторых случаях может потребоваться удаление шва.
- Для помощи в заживлении после операции могут назначаться глазные капли и мази.
- Может быть введено масло на основе силикона, чтобы помочь удержать сетчатку на месте.
Профилактика
• Регулярные медицинские осмотры глаз помогут выявить заболевания на ранних стадиях. • При активных спортивных занятиях рекомендуется использовать защитные средства, такие как защитные очки или шлем с протектором для лица.• Важно обратиться к офтальмологу немедленно, если возникли внезапные вспышки света или появились темные пятна, если наблюдается потеря зрения или сужение поля зрения.
- Симптомы токсоплазмоза
- Структура и работа глаза
- Лечение близорукости народными методами
- Лечение дальнозоркости народными средствами и методами
- Лечение простуды народными средствами
- Лечение катаракты народными средствами

