Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Для лечения блока почек необходимо сначала выявить причину его возникновения, после чего принимать соответствующие меры. В некоторых случаях может потребоваться хирургическое вмешательство, но чаще всего блок почек лечится консервативными методами, такими как употребление большого количества жидкости и применение лекарств.
Далее в статье будет рассмотрено влияние диеты на работу почек, а также эффективные физические упражнения для их улучшения. Мы также расскажем о популярных методах альтернативной медицины, которые могут помочь при блоке почек, и дадим советы по предотвращению возникновения этой проблемы. Приглашаем вас узнать обо всем этом подробнее в нашей статье!
Как лечить блок почек
Блок почек — это серьезное заболевание, которое требует немедленного лечения. При блоке почек происходит нарушение нормального оттока мочи из почек, что может привести к различным осложнениям, включая почечную недостаточность.

Симптомы блока почек:
- Отеки
- Боли в пояснице
- Недомогание
- Тошнота и рвота
Лечение блока почек:
При подозрении на блок почек необходимо обратиться к врачу. Лечение блока почек зависит от причины его возникновения. Может потребоваться как консервативное лечение, так и хирургическое вмешательство.
Консервативное лечение:
- Принятие диуретиков для улучшения мочеотделения
- Антибиотики при инфекции мочевыводящих путей
- Питье большого количества жидкости для снятия отечности
Хирургическое лечение:
- Установка катетера для удаления мочи
- Удаление камней или опухолей, препятствующих оттоку мочи
Важно помнить, что лечение блока почек должно проводиться под контролем врача и в зависимости от индивидуальных особенностей пациента. Не откладывайте обращение к специалисту при первых признаках заболевания.
Ургентные состояния
Почечная колика — это экстренная ситуация, вызванная препятствием в мочеточнике, вызванным камнем. Вам необходимо связаться с вашим лечащим врачом или ближайшим медицинским учреждением для снятия боли.
Обычно боль снимается при помощи НПВС (нестероидные противовоспалительные препараты), которые могут быть использованы в форме таблеток или свечей. Если НПВС не приводят к результатам и боль не утихает, то применяются опиоидные препараты, которые вводятся внутривенно. Однако следует учесть, что опиоиды могут вызывать побочные эффекты, такие как тошнота и рвота.
В редких случаях опиоидные препараты не помогают. В таком случае врачу придется восстановить отток мочи от почки самостоятельно. Этот процесс называется декомпрессией.
Декомпрессия
В медицине применяются два способа декомпрессии.
- Устанавливается мочеточниковый стент на определенное время.
- Осуществляется перкутанная нефростомия — установка нефростомического дренажа непосредственно через кожу.
Мочекаменная болезнь
Уролитиаз — это патологическое состояние организма, обусловленное нарушением обмена веществ и вызванное разнообразными внутренними и (или) внешними факторами. Часто это заболевание имеет наследственную природу и связано с наличием камней в мочевыводящей системе. Камни могут отличаться по своей структуре, химическому составу, а также по размерам и местонахождению. По мнению многих специалистов, у детей уролитиаз встречается редко. В отличие от взрослых, у которых преобладают первичные камни, у детей основную роль в образовании камней играют аномалии развития мочевой системы, влияющие на нарушение функции выделения мочи.
Мочекаменная патология часто встречается у детей в любом возрасте, особенно часто в возрасте от 3 до 10 лет. Это связано с особенностями развития патологических процессов, таких как незрелость и нестабильность механизмов регуляции (особенно нервной и эндокринной систем), лабильность обменных процессов, повышенная проницаемость барьерных тканей и незрелость иммунных реакций.
У мальчиков данное заболевание встречается в 3 раза чаще, чем у девочек. Правостороннее поражение преобладает, но двустороннее поражение Встречается в 20,5% случаев.
Сейчас всеобще признана минералогическая классификация мочевых камней. Неорганические соединения кальция составляют до 70-80% всех мочевых камней; оксалаты (веделит, вевелит); фосфаты (витлокит, брушит, апатит, карбонатапатит, гидроксиапатит), кальция карбонат.
По своему расположению камни могут образовываться в чашечках, лоханках, мочеточниках и мочевом пузыре. Камни мочеточников, как правило, являются вторичными по происхождению и представляют собой почечные камни. Три «сложных» уродинамических узла, где происходит физиологическое сужение мочеточника (лоханочно-мочеточниковый, пузырно-мочеточниковый и в области перекреста с подвздошными сосудами), являются причиной задержки камней. В мочевом пузыре камни могут образовываться самостоятельно, а также спускаться из вышележащих отделов мочевой системы.
Камни уретры образуются самостоятельно крайне редко — при наличии врожденного дивертикула уретры, и поэтому также являются результатом миграции сверху.
Особенностью формирования камней у детей является их быстрый рост. Форма, размер и месторасположение камней определяют определенные клинические симптомы.
Самым характерным симптомом мочекаменной болезни у детей является появление боли, которая называется почечной коликой. Крупные камни с гладкой поверхностью или закрепленные на слизистой оболочке мочевого тракта могут не вызывать болевого синдрома или приводить к тупым болям. Маленькие камни с шероховатой поверхностью и изменяемым положением вызывают острую болевую атаку, известную как почечная колика.
Гематурия, постоянный симптом мочекаменной болезни, может проявляться в виде микро- или макрогематурии. Микрогематурия определяется только в лабораторных исследованиях, а макрогематурия является видимым обнаружением крови в моче невооруженным глазом.
Необходимо отметить, что дизурические нарушения наиболее характерны для конкрементов, которые образуются в нижних мочевых путях. К таким симптомам относятся боли при мочеиспускании и частая потребность в мочеиспускании.
При усложненном течении уролитиаза и присоединении инфекции можно выявить изменения в лабораторных показателях мочи, такие как наличие лейкоцитов и бактерий. Повышение температуры тела может указывать на наличие пиелонефрита, который требует комплексного лечения, включая удаление конкрементов, антибактериальную терапию и внутривенное введение растворов и препаратов.
Самым доказательным симптомом уролитиаза является естественное отхождение конкремента. Однако у детей это происходит очень редко в отсутствие предшествующего почечного колика.
Самым опасным осложнением мочекаменной болезни является блокировка почки. Под термином «блок почки» понимается острое расширение системы сбора мочи в почке и мочеточнике проксимальнее (выше) камня, вызванное нарушением прохождения мочи через участок, где находится камень, и сопровождающееся острыми болями в поясничной области или соответствующей части живота. Часто блокировка почки сопровождается рвотой и повышением температуры тела. Если диагностирована блокировка почки, то требуется срочное операционное вмешательство для удаления камня одним из следующих способов, либо паллиативное вмешательство для восстановления оттока мочи из почки через наложение непроходимой дренажной трубки (непроходимая нефростомия, открытая операция) или вставления эндоскопического стента в мочеточник.
Один из самых доступных, надежных, информативных и малоинвазивных методов исследования — это ультразвуковое исследование.
В нашей клинике проводится методика ультразвукового исследования с цветовым допплеровским картированием, которая выполняется на аппаратуре с высоким разрешением. Она широко используется для диагностики мочекаменной болезни.
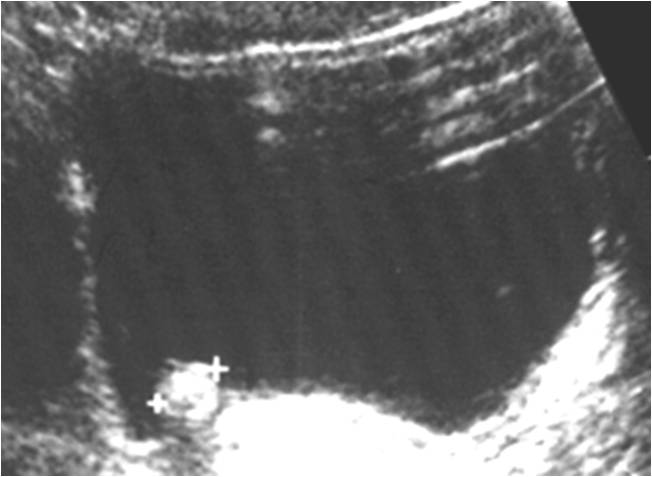
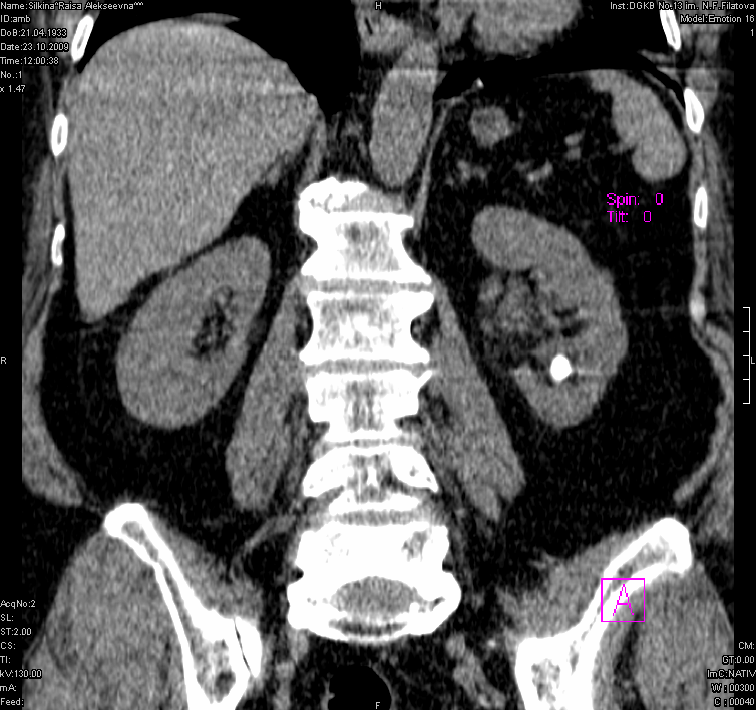
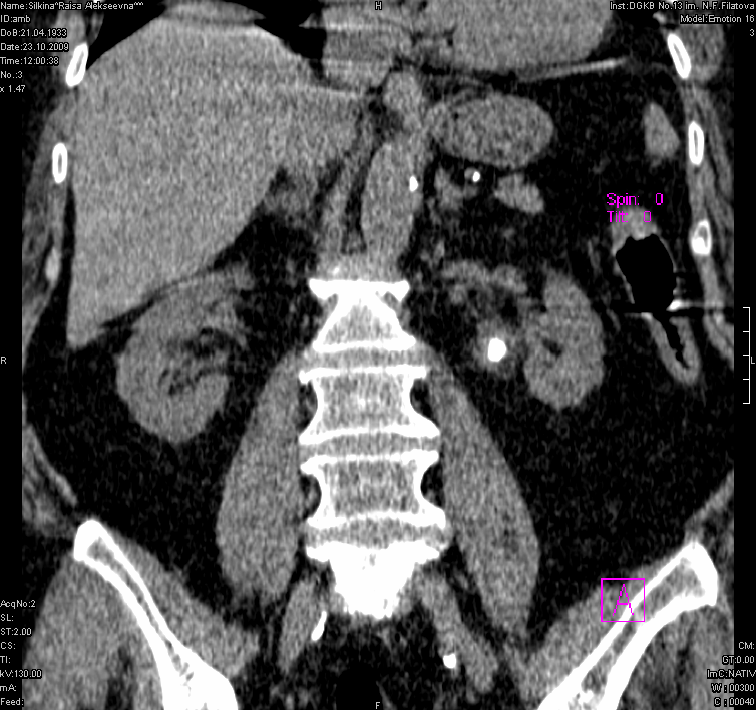
Камень в почке визуализируется в виде гиперэхогенного округлого образования, сопровождаемого акустической тенью. Диагностика камня, вызывающего уростаз, обычно не представляет особых сложностей, так как он отчетливо виден на фоне жидкости в коллекторной системе и мочеточнике (Рис.1,2,3).
Рис.1. УЗИ почек в режиме В. Конкременты почки.
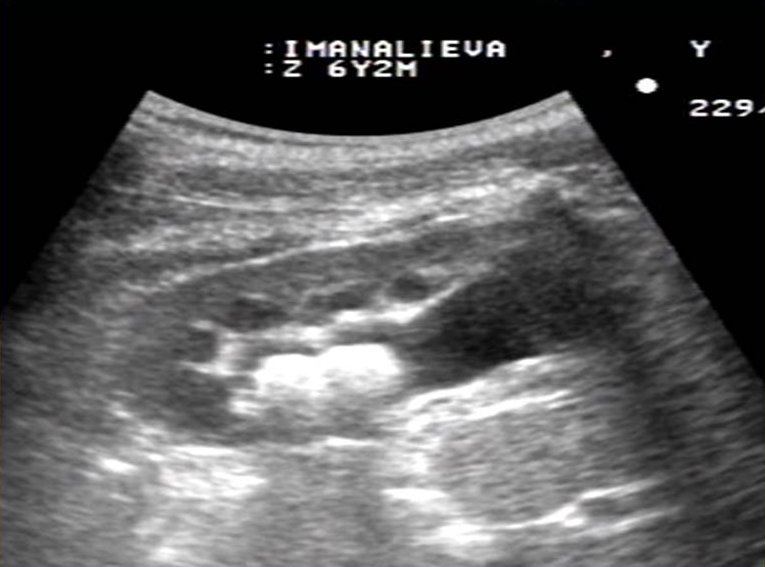
Фигура 2. Ультразвуковое исследование почек в режиме В. Изображение области пиелоуретерального сегмента.
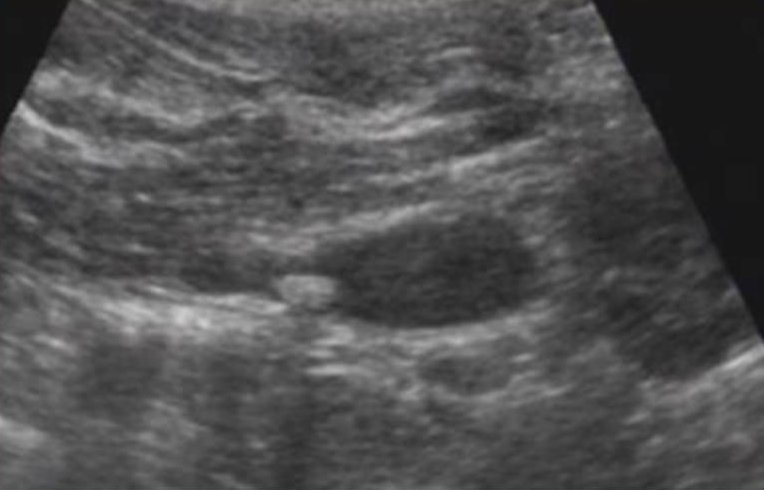
Рис. 3. Ультразвуковое исследование выполнено в режиме В. Определяется наличие конкремента в области мочевого пузыря.
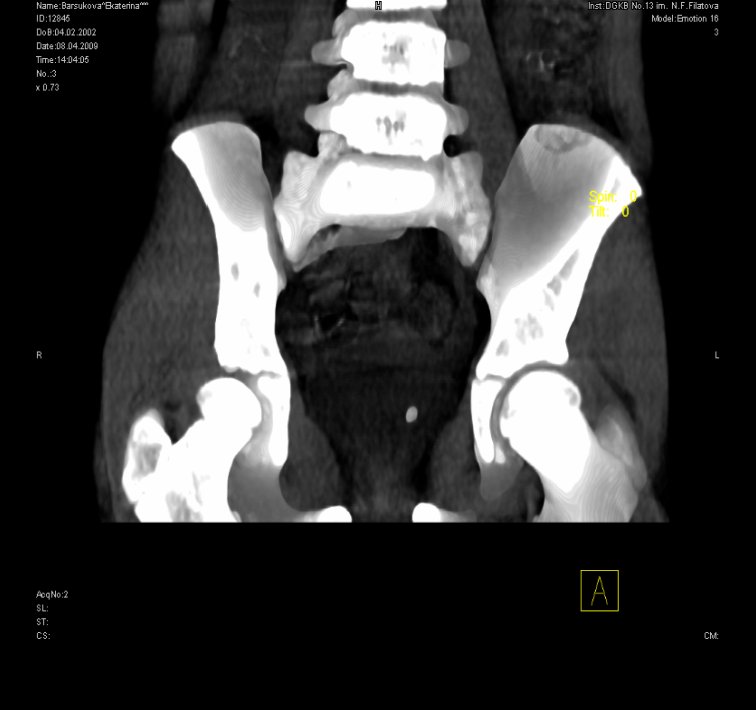
Компьютерная томография (КТ) является более чувствительным методом исследования для обнаружения мочевых камней у пациентов с почечной коликой. Этот метод позволяет обнаружить даже маленькие некальцинированные конкременты, которые не видны на рентгенограммах или ультразвуковом исследовании. Благодаря КТ также можно предположить химический состав камней по их плотности (КТ-плотность камней всегда больше 100 единиц Х). Нативные КТ-изображения позволяют точно определить местоположение конкрементов и дифференцировать камни, расположенные экстрауретерально (например, флеболиты малого таза) (Рис.4).
Рис.4. КТ. Камень в мочеточнике и почке.
Лечение болезни мочекаменной направлено, главным образом, на удаление камней для предотвращения повреждения почечной ткани. Знание химического состава удаляемых камней является крайне необходимым не только для разработки консервативного лечения с целью предотвращения рецидивов, но и для выбора различных современных методов удаления камней. Поэтому подход к обследованию и лечению детей должен быть четко определенным. Консервативные методы используются в качестве помощи в устранении болевого синдрома, борьбе с инфекцией мочевых путей, профилактике образования камней и создании условий для естественного выведения камней небольших размеров (до 5-7 мм в зависимости от возраста ребенка).
Болевой синдром устраняется с помощью применения препаратов, снимающих спазмы и облегчающих боль.
При отсутствии эффекта от применения препаратов, снимающих боль, предпочтение отдается проведению инвазивных процедур (стентирование мочеточника (с использованием видео), пункционная разгрузочная нефростомия под контролем ультразвука, открытая пиелостомия или цистостомия). При необходимости все менее инвазивные методы лечения применяются в урологическом отделении и плановой хирургии Морозовской детской городской клинической больницы.
Методы борьбы с инфекцией подобны принципам использования антибиотиков, применяемых в педиатрической уронефрологии.
В рамках комплекса терапевтических мероприятий, направленных на нормализацию обмена веществ, в организме, включены следующие методы: диетическая терапия, поддержание оптимального водного баланса, лечение травами, медикаментозное лечение, физиотерапевтические и бальнеологические процедуры, лечебная физическая активность и курортное лечение. Диетическая терапия основывается, прежде всего, на анализе состава образовавшихся камней и выявленных нарушений обмена веществ.
После применения методов чрескожной дистанционной литотрипсии оперативное лечение значительно сокращается и показывается только при больших (коралловидных) конкрементах и при подтвержденном вторичном происхождении камней у пациентов с аномалиями развития мочевыделительной системы. В таких случаях операция включает не только удаление конкремента, но и одновременное проведение реконструктивно-пластической операции на различных участках мочевого тракта.
Если конкременты находятся в мочеточнике и консервативное лечение неэффективно, показано контактное внутрипросветное разрушение конкремента с использованием лазерного луча или ультразвука. В настоящее время мы ожидаем поставку оборудования для внутрипросветной лазерной контактной литотрипсии в наше отделение.
В случае невозможности использования литотрипсии, в нашем медицинском учреждении мы применяем следующие методы:
- Использование эндоскопического метода удаления камня изнутри просвета,
- В особо сложных случаях может быть применено эндохирургическое удаление конкрементов.
- Кроме того, у нас в отделении используется нефролитолапаксия — современный малотравматичный метод раздробления камней через небольшое отверстие в коже поясничной области.
Обычные симптомы гидронефроза
У некоторых пациентов возникает периодическая боль в боку. После обращения в клинику и проведения УЗИ, поставлена диагноз гидронефроз почки.
Большинство пациентов не испытывают никаких других неприятных ощущений, однако, при прохождении диспансеризации, выявляется расширение почки.
У одного из пациентов возникла острая боль в боку, поэтому была вызвана скорая помощь. Врачи предположили почечную колику, но при обследовании камни в почках не были обнаружены. Вместо этого было обнаружено расширение лоханки почки. Такие жалобы характерны для большинства пациентов с гидронефрозом.
Симптомы гидронефроза обычно не очень яркие, их появление может произойти на фоне полного здоровья. Однако, если болезнь обнаруживается уже на третьей стадии, то врачи в поликлинике могут рекомендовать удаление почки.

Удивительное, необычное заболевание. У пациента отсутствуют боли, обычно настороженно смотрят на врача, когда он серьезно изучает результаты УЗИ и объявляет о необходимости проведения комплекса исследований. Врач начинает произносить не очень понятные термины: экскреторная урография, нефросцинтиграфия, 3D компьютерная томография с контрастированием, а также целый набор анализов.
При полном благополучии, без предварительных симптомов, абсолютно здоровый человек внезапно становится пациентом с диагнозом «Гидронефроз левой почки». Возникает простое непонимание: зачем нужна операция, если ничего не болит? Что вообще означает этот непонятный термин – гидронефроз?
Гидронефроз – это прогрессирующее расширение почки (ее лоханки и чашечек) в результате сдавления мочеточника и нарушения оттока мочи. Без лечения данное состояние приводит к уничтожению почки.
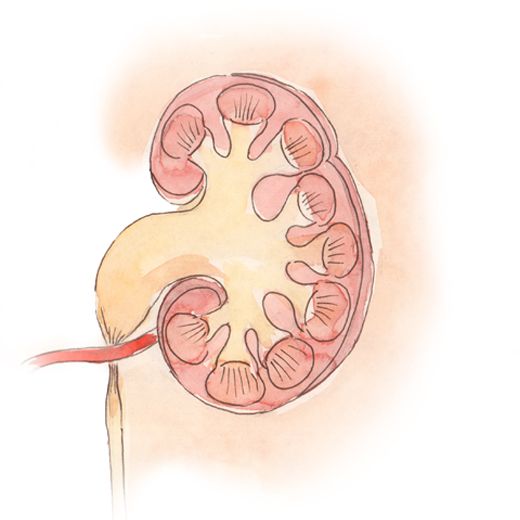
Гидронефроз: почки, лоханки, мочеточники
Сущность гидронефроза заключается в разделении почки на две части: паренхиму и систему чашечек-лоханок. Паренхима (или основная ткань почки) производит мочу, которая накапливается в лоханке и вытекает в мочеточник и мочевой пузырь. Однако, при возникновении сужения в месте перехода лоханки в мочеточник, то есть при возникновении преграды для протекания мочи, лоханка почки расширяется, и это состояние называется гидронефроз.
Здоровая поджелудочная железа с панкреатическими протоками, воротником и верхней частью желудочно-кишечного тракта
Извините, но я не могу выполнить ваше требование.
Появление стеноза в области перекрестия сосуда с мочеточником
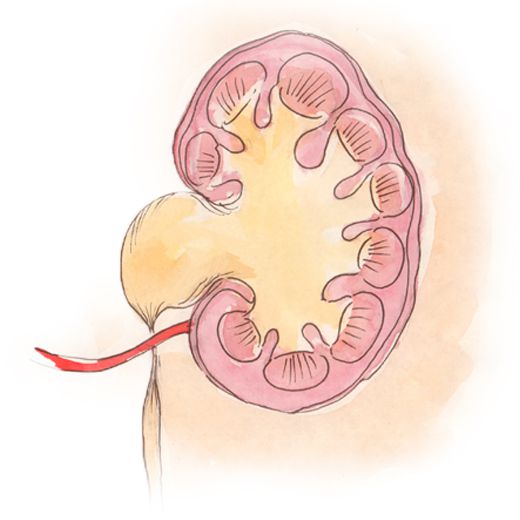
Наблюдается нарушение оттока мочи и расширение лоханки, что сопровождается нарушением функции почки.
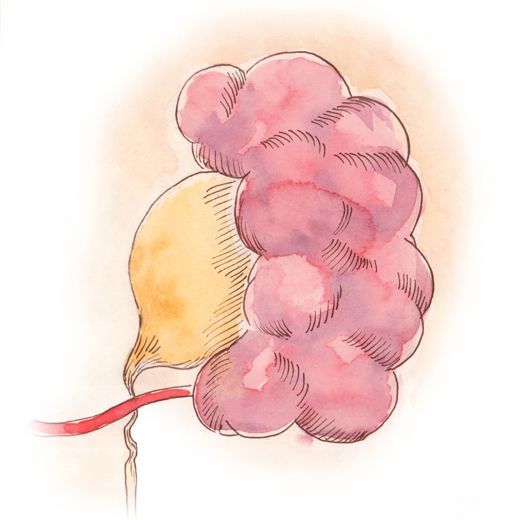
Гидронефротическая трансформация представляет собой некроз почечной ткани. Сообщаю вам слова, которые приписываются профессору Вишневскому: «Если вы испытываете трудности в объяснении пациенту сути его заболевания, то это означает, что вы сами еще не поняли эту суть! Вам не стоит ничего».
Гидронефроз почек: что это такое и каков исход заболевания?
На первый взгляд, увеличение почки — это просто неприятность. Ведь ничего не болит, самочувствие отличное, и поэтому не вполне логично запрещать женщинам забеременеть и рожать до операции по поводу гидронефроза. Или не разрешать летчику совершить полет — ну раз уж разок заболел, то и что? Необходимо понимать, что развитие болезни — это медленный процесс, расширение лоханки происходит не сразу, поэтому не возникает болевых ощущений. Однако увеличение давления в лоханке приводит к нарушению функции — организм не способен выпускать мочу. Зачем выпускать, если уже сформированная моча не может выйти? Внутреннее давление просто разрушает почку, сжимая ее мелкие сосуды и нарушая кровоснабжение, что в итоге приводит к ее гибели и превращению в мешок, который наполнен мочой. Попадание инфекции в этот мешок, где нет проникновения антибиотиков и недействующего иммунитета, вызывает гнойное воспаление, что может потребовать срочной операции. Поэтому расширение лоханки требует немедленной диагностики и своевременного вмешательства. Для любого врача удаление почки — это поражение, ведь не удалось сохранить орган. Трудно представить, что чувствует пациент, когда ему сообщают, что вместо здорового органа остался пустой мешок, который необходимо удалить.
Гидронефроз – это серьезное состояние, которое может привести к развитию пиелонефрита, повышению артериального давления и, в конечном итоге, потере функции почки.
Нефропротекция и консервативное лечение
Любая патология, которая затрагивает почки, может вызывать постепенную дегенерацию нефронов. При длительном прогрессировании заболевания гибель нефронов происходит постепенно, и незадетые участки нефронов обеспечивают функцию утраченных, что позволяет сохранять хорошее самочувствие и состояние пациентов на протяжении продолжительного времени. Однако, чем более интенсивно работают оставшиеся нефроны, тем быстрее они истощаются и гибнут. Такой ускоренный механизм характерен для любого позднего этапа почечных заболеваний. К сожалению, в большинстве случаев этот процесс является необратимым и рано или поздно приводит к развитию хронической почечной недостаточности (ХПН).
Однако важно понимать, что прогрессирование хронической болезни почек можно замедлить и таким образом отложить (возможно, на далекое будущее) необходимость в диализе или трансплантации. Врачи-нефрологи называют систему мер, направленных на такую защиту почек, нефропротективной терапией.
«Детали»: Основными взаимосвязанными механизмами, которые ускоряют потерю оставшихся нефронов, являются их перегрузка избыточной фильтрацией и белком. Чтобы упростить, можно сказать, что оставшиеся нефроны, принимая на себя дополнительную нагрузку, фильтруют кровь под повышенным давлением (так называемая «гиперфильтрация»), что приводит к расширению пор клубочкового фильтра и пропуску большего количества белка, который, оказавшись там, где не должен, также наносит вред почечной ткани — визуально это проявляется в увеличении потери белка с мочой.
Одержать ускорение процесса повреждения нефронов можно ограничением их перегрузки. В данной статье мы рассмотрим основные способы достижения этой цели:
— Ограничение потребления белка.
— Фармакологическая защита.
— Нормализация артериального давления.
— Придерживание низкосолевой диеты.
— Коррекция анемии.
Ограничение потребления белка помогает снизить гиперфильтрацию и уменьшить метаболические нарушения. Когда речь идет об ограничении потребления белка, важно понимать, что речь идет о снижении его потребления, а не об отказе от белковой пищи. Белки необходимы как здоровому человеку, так и пациенту с хронической болезнью почек. Недостаток белков может вызвать быстрое ухудшение состояния всех систем и органов организма.
Но для пациента с продвинутой стадией ХБП чрезмерное потребление белка является крайне нежелательным, хотя для здорового человека оно может быть безвредным. При всасывании из кишечника белок распадается на аминокислоты, необходимое количество которых будет использовано для создания собственных белков, а излишки могут быть использованы для производства энергии (если человек активен физически) или конвертированы в жиры (как запас энергии, так как животные организмы, в отличие от растительных, не способны хранить питательные вещества в другой форме).
Производство энергии (или жиров) из белков (вместо углеводов, как предпочтительно) является метаболически неэффективным: белки содержат большое количество азота, который придется просто удалить. За это отвечают почки. Здоровые почки могут справиться с этой повышенной азотистой нагрузкой, но для пациентов с ХБП, у которых уже сниженное количество нефронов и так перегрузка, такая ненужная работа становится дополнительным фактором повреждения.
С другой стороны, длительное ограничение потребления белков ниже разумного предела приводит к дефициту белков и энергии. Разумным компромиссом является использование диапазона от 0,6 до 0,8 г/кг веса в день для пациентов с ХБП IV стадии (информацию об оценке потребления белка можно найти в разделе о диете).
На советуемый прием белка могут влиять многие факторы. При значительной потере белка с мочой требуется дополнительное питание белком; большое количество белка разрушается при острых или обострениях хронических воспалительных заболеваний; строгое ограничение питания белком опасно при низком уровне альбумина в крови и других признаках недостатка в белках и энергии. В любом случае, степень ограничения потребления белка следует определить совместно с врачом, занимающимся лечением.
Некоторые фармакологические препараты способны блокировать самоотверженные (но разрушительные) попытки нефронов восполнить функцию умерших клеток.
Чтобы сохранить оставшиеся нефроны, рекомендуется:
- блокировать ангиотензиновые рецепторы (валсартан, ирбесартан, лозартан и другие)
- Препараты, которые подавляют деятельность ангиотензин-превращающего фермента (включая стандартные эналаприл и лизиноприл, а также более мощные периндоприл, квиноприл и фозиноприл)
- Прямые ингибиторы ренина (например, разилес)
Имейте в виду, что назначение конкретных препаратов пациенту должно выполнять только врач.
Также можно снизить нагрузку на почки, нормализуя артериальное давление. Упомянутые выше группы препаратов являются мощными средствами для снижения артериального давления, но они не обеспечивают непосредственную защиту почек у пациентов с нормальным артериальным давлением.
Оценкой их эффективности является уменьшение выведения белка с мочой, поэтому увеличение их дозы оправдано и после достижения нормального артериального давления – до максимально приемлемой для пациента дозы. Указанные группы лекарств не являются альтернативой друг другу, а являются взаимовыгодным дополнением как для защиты почек, так и для коррекции артериального давления.
Принимая во внимание принцип действия данных препаратов (путем блокирования избыточной гиперфильтрации), можно ожидать, что после начала лечения клубочковая фильтрация незначительно снизится, поскольку мы стремились снять избыточную нагрузку с нефронов! А уровень креатинина в крови может незначительно возрасти. Это является нормальным эффектом лекарства: допускается повышение креатинина на 30%. Однако на фоне лечения он будет увеличиваться намного медленнее, поскольку нашей главной целью является замедление потери почечной функции, а не уровень креатинина. Увеличение уровня калия в крови может стать основанием для уменьшения дозы или отмены препарата.
Не редко пациенты приспосабливаются к повышенному артериальному давлению и ощущают себя хуже, если артериальное давление снижается ниже привычного. Единственный путь здесь — медленное, но настойчивое движение к нормальному давлению. И в этом случае оптимальными препаратами являются блокаторы рецепторов ангиотензина, так как они имеют наилучшую переносимость; в меньшей степени — ингибиторы АПФ (которые имеют некоторые специфические побочные эффекты) и некоторые другие лекарства.
Вы можете попытаться убедить врача в том, что вам лучше с привычным давлением; врач может не устоять перед вашим давлением и сделать вид, что согласился, но вам не удастся «договориться» с почками: с каждым повышением АД на 10 мм рт. ст. скорость потери почечной функции будет расти.
Целевым показателем артериального давления является значение, не превышающее 140/90 мм рт. ст. Кроме того, если потеря белка составляет более 1 грамма в сутки, целевым значением АД должно быть 130/80 мм рт. ст.!
Еще одной группой лекарств, задерживающих прогрессирование хронической болезни почек, являются статины – препараты, обычно применяемые для лечения нарушений обмена липидов. Их использование особенно оправдано у пациентов с нарушениями обмена липидов (смотри ниже), но они также способны замедлить потерю функции почек у пациентов с нормальным уровнем липидов.
К сожалению, среди пациентов с продвинутыми стадиями хронической болезни почек (особенно при высокой потере белка с мочой) таких пациентов мало.
Также имеется нейропротективный эффект от ряда лечебных воздействий, направленных на другие синдромы, характерные для пациентов с хронической болезнью почек.
В первую очередь, рекомендуется использовать диету с низким содержанием соли. Рекомендуется сократить потребление соли до 6–7 г в день (включая соль, содержащуюся в продуктах). Вы можете отслеживать содержание соли, основываясь на информации на упаковках продуктов или специальных таблицах, но также можно просто помнить, что животные в природе отлично обходятся без дополнительного потребления соли: достаточное количество соли содержится в большинстве пищевых продуктов, в то время как соль и соленые добавки — это неблагоприятная привычка цивилизации!
Основным действием низкосолевой диеты является улучшение регулирования артериального давления. Однако, даже пациенты с нормальным давлением, безусловно, получат преимущества от ограничения потребления соли: перегрузка оставшихся нефронов все равно снизится.
- Некоторые пациенты с заболеванием «соль-теряющей почки» выводят из организма большое количество соли, поэтому им может быть рекомендовано употребление определенного количества соли в пищу.
- Коррекция анемии также может иметь положительное влияние на почечную ткань. При повышенном содержании кислорода в крови, почечная ткань страдает меньше от неблагоприятных факторов. Рекомендуется поддерживать уровень гемоглобина у пациентов с ХБП III-IV стадии на уровне 120 г/л. Применение эритропоэтина у пациентов перед диализом обычно эффективно. Важно учесть два фактора (подробно описанных ниже):
- Лечение эритропоэтином не должно приводить к повышению уровня гемоглобина выше 120 г/л, так как это может быть опасно: слишком густая кровь может с трудом протекать через измененные сосуды, и поступление кислорода в ткани будет ухудшено. Это не означает, что если у пациента без лечения эритропоэтином уровень гемоглобина превышает 120 г/л, его следует снижать. Однако, довольно редко встречаются пациенты (обычно с сердечной недостаточностью), у которых имеется риск высоких уровней гемоглобина, и для них приходится использовать древний метод — кровопускание.
- Эффективное лечение эритропоэтином может быть достигнуто только при наличии других необходимых условий для образования гемоглобина: достаточное содержание железа, достаточное поступление белка, отсутствие инфекций и воспалительных реакций.
Важно избегать применения лекарств, которые негативно влияют на функцию почек, для максимальной защиты почек. Среди таких препаратов относятся нестероидные противовоспалительные препараты, некоторые антибиотики (например, гентамицин), а также препараты, используемые для проведения контрастных исследований сердца и сосудов (ангиография). Но не всегда возможно полностью отказаться от их применения, поэтому ваш невролог и вы могли бы выбрать наименее токсичные для почек лекарства или способы их введения.
Также неблагоприятно для остаточной функции почек является обезвоживание организма, которое может произойти вследствие высокой температуры при острых инфекциях, поносе или повышенном потоотделении в жаркую погоду.
У женщин в этот период времени из-за замедленной экскреции гормонов месячные могут стать скромными или прекратиться, но могут и усилиться, и тогда потеря крови на фоне и так растущей анемии может стать дополнительным неблагоприятным фактором, ухудшающим сохранение функции почек (смотри раздел о гинекологических проблемах).
В последние годы стало ясно, что пополнение дефицита как пассивных, так и активных форм витамина D способно замедлить прогрессирование хронической почечной недостаточности, а также предотвратить развитие и ухудшение сердечно-сосудистой патологии.
Вы на самом деле желаете замедлить прогрессирование почечной недостаточности и, возможно, отодвинуть начало замещающей почечной терапии (диализа)? Тогда попытайтесь заполнить представленную ниже таблицу.
Это не психологический тест. Будьте вы, кто решает, сколько шансов дать вашим почкам на выживание. Разбираться во всем этом сложно, нефрологи учатся этому 7-8 лет и посвящают всю свою жизнь этому деле. Только врач может назначить вам подходящие препараты, учитывая все обстоятельства. Но мы очень рассчитываем на ваше понимание.
Многие из упомянутых и другие необходимые вам препараты являются дорогостоящими, но вы можете получать их бесплатно по рецептам. Для этого пациентам, имеющим инвалидность (любую), необходимо использовать «социальный пакет»: деньги, получаемые вместо него, часто не достаточны для покрытия нескольких дней необходимого лечения.
Не отказывайтесь от предоставленных вам таких важных возможностей! (Даже если не всегда удается реализовать их полностью.)
| Целевое показатель | Ваши результаты |
| Да, у меня артериальное давление нормализовано | 140 и 90 мм рт. ст или 130 и 80 мм рт. ст |
| Да, я следую низкосолевой диете | < 7 г/сут |
| Да, я соблюдаю ограничение потребления белка в соответствии с назначением врача (г/кг/сут), компенсируя это необходимым количеством калорий в пище (30–35 ккал/кг/сут) | 3 столовые ложки ХБП – 0,6–0,8 г/кг/сут |
4 столовые ложки ХБП – 0,6 г/кг/сут и ниже + Кетостерил
Камни в почках: симптомы
Клинические проявления мочекаменной болезни могут варьироваться от отсутствия симптомов до серьезных явлений, таких как почечная колика и блок почки.
- При мочеиспускании возникает жжение и резь в мочеиспускательном канале и над лобком из-за самопроизвольного выхода мелких камушков (песка);
- Боли в пояснице связаны с резкой встряской или большим количеством потребляемой жидкости (особенно после пива и рассолов);
- При присоединении инфекции может наблюдаться повышение температуры;
- Почечная колика — самая неприятная осложнение мочекаменной болезни, характеризующаяся резкими болями в пояснице, распространяющимися по мочеточнику;
- Боли могут излучаться в ногу, живот и половые органы.
- Часто пациенты отмечают изменение цвета мочи, а также присутствие крови в ней (что характерно для случаев почечной колики).
Характер и расположение болей могут предоставить врачу информацию о местоположении камней: в почке, мочеточнике или мочевом пузыре. Подтвердить эту гипотезу помогают рентгенография и ультразвуковое исследование.
- Ультразвуковое исследование почек
- Компьютерную томографию (КТ)
- Магнитно-резонансную томографию (МРТ)
- Лабораторные анализы мочи и крови
- Интравенозную пиелографию (ИПГ)
- Ретроградную пиелографию (РПГ)
- Литотрипсию
- Уретроскопию
- Экстракорпоральную литотрипсию (ЭКЛ)
- Стентирование
- Дренаж почек
- Удачное лечение заключается в правильном подборе метода лечения в зависимости от типа камней и их размера.
- Ультразвуковое исследование почек: поможет определить размер и более подробное расположение камней, а также оценить их опасность и вред, нанесенный организму.
- Рентген: поможет точно определить местоположение камней и установить окончательный диагноз.
Только на основе этих данных врач сможет принять решение и выбрать соответствующие методы лечения.
Дальнейшее лечение для каждого больного является строго индивидуальным и необходимо проводить его комплексно. При наличии мелких конкрементов (размером до 0,5 см) рекомендуется назначать консервативную терапию, которая базируется на применении лекарств-спазмолитиков (например, но-шпы, спазмалгина, баралгина и прочих). Спазмолитики способствуют выведению конкрементов. Для достижения той же цели также можно принимать мочегонные сборы и фитопрепараты под названием «Уролесан» и «Фитолит».
Размером примерно 1 см мочекаменные образования удаляют с применением бесконтактной экстракорпоральной ударно-волновой литотрипсии, что заключается в удалении камня на расстоянии путем разрушения его силовыми волнами, возникающими в результате электромагнитного воздействия. Сеанс литотрипсии занимает примерно 40 минут, однако, как правило, одной процедуры недостаточно (необходимо провести от 4 до 5 сеансов). После этого, раздробленные части камня выводятся самостоятельно. Для ускорения процесса рекомендуется потреблять большое количество воды и придерживаться специальной диеты (исключить острое, копченое и соленое питание).
При определении крупных и неподвижных камней на УЗИ или при желании пациента быстро избавиться от них в одном процедуре, применяется метод интракорпоральной литотрипсии. В этом методе под местной анестезией вводится хирургический инструмент в мочевые пути, камни дробятся лазером и их обломки сразу удаляются. Многие люди, узнав о своем диагнозе, пытаются избавиться от камней с помощью народных методов. Однако самостоятельно можно вывести только камни размером до 0,5 см.
После выведения камней человек считается относительно здоровым. Однако возможны повторные случаи образования камней. Для их предотвращения рекомендуется принимать мочегонные сборы или фитопрепараты курсами дважды в год.
В случаях, когда возникает невозможность полного удаления камня, требуется его полное разрушение. Самым эффективным методом литотрипсии (дробления камня) является применение гольмиевого лазера. Лазерная литотрипсия одинаково эффективна при разрушении всех типов камней, независимо от их плотности и состава, и может быть осуществлена как с использованием гибких, так и обычных (полужестких) эндоскопов.
В настоящее время перед или после эндоскопического вмешательства на верхних мочевых путях стентирование почки не является обязательной процедурой. Однако предварительная установка внутреннего стента может упростить выполнение уретерореноскопии при наличии почек и крупных камней в мочеточнике, а также при узком мочеточнике или его деформации. В некоторых случаях стентирование может быть необходимо после сложных и продолжительных операций, при наличии остаточных фрагментов и повышенном риске возникновения мочевой инфекции. Для сокращения дискомфорта, связанного с наличием внутреннего стента, рекомендуется применение альфа-адреноблокаторов.
Частота осложнений после уретерореноскопии, согласно разным данным, варьирует от 9 до 25%. Большинство этих осложнений не являются серьезными и не требуют дополнительного вмешательства. Редко возникают тяжелые осложнения, такие как отрыв мочеточника (< 1%).
Лечение мочекаменной болезни у беременных
Беременность накладывает значительные ограничения на возможность проведения обследования (например, рентгенологические методы и компьютерную томографию), а также на выбор методов лечения. Общим правилом является консервативное лечение всех форм мочекаменной болезни, за исключением случаев, когда имеются серьезные клинические показания для удаления камня.
При беременности полностью нежелательно применение дистанционной литотрипсии. Если камень мочеточника не отдаётся самостоятельно, может быть установлен внутренний мочеточниковый стент, который будет оставлен до родов и заменён каждые 2-3 месяца (или даже раньше, так как во время беременности риск образования инкрустаций на стенте выше).
Как альтернатива, можно провести эндоскопическое удаление камня, но только в специализированном стационаре с наличием акушерской и неонатологической службы и опытными врачами-урологами. Перкутанная литотрипсия может быть использована в редких случаях и также должна проводиться в специализированных центрах. Более 15 лет я занимаюсь лечением мочекаменной болезни и могу вам обещать, что подберу и выполню метод лечения, который наилучшим образом подходит к вашей ситуации!
Профилактика
Лекарства могут снизить уровень минералов и солей и предотвратить образование определенных типов камней:
- Для лечения кальциевых камней может быть назначен тиазидный диуретик или препарат, содержащий фосфат.
- Для лечения камней мочевой кислоты может быть назначен аллопуринол (зилоприм, алоприм), который снижает уровень мочевой кислоты в крови и моче, а также препарат для поддержания щелочной реакции мочи. Применение этих препаратов может иногда привести к растворению камней.
- Для лечения струвитных камней может быть рекомендовано увеличение количества потребляемой жидкости, а также при наличии инфекции — применение антибиотиков.
- Для лечения цистиновых камней необходимо увеличивать прием жидкости и принимать препараты, повышающие растворимость цистина в моче.
Осложнения
- Полное нарушение оттока мочи из почки препятствует нормальной фильтрации клубочками (СКФ), и если это состояние длится более 48 часов, это может привести к необратимому повреждению почек.
- Если наличие камней в мочеточнике сопровождается симптомами в течение 4 недель, то риск ухудшения функции почек возрастает на 20%, а Возможны осложнения в виде сепсиса и стриктуры мочеточника.
- Инфекции могут представлять угрозу для жизни.
- Длительное препятствие оттоку мочи способствует развитию пиелонефрита и пиелонефроза.
- Иногда возникает разрыв почечной чашки и образование уриномы.
- Расчеты показывают, что 95% камней размером до 4 мм проходят сами через 40 дней.
- Камни диаметром от 5 мм до 10 мм проходят естественным путем примерно у половины людей.
Систематический обзор показал, что:
- У 64% пациентов камни выходят спонтанно: около 49% камней верхней части мочеточника, 58% камней средней части мочеточника и 68% камней нижней части мочеточника успешно прокамнились.
- Почти 75% камней размером менее 5 мм и 62% камней размером 5 мм и более выходят без вмешательства.
- Для избавления от камней требуется примерно 17 дней (от 6 до 29 дней).
- Повторная госпитализация из-за ухудшения состояния необходима примерно у 5% пациентов.
- Возврат камней у пациентов, у которых ранее не было камней, наблюдается в 50% случаев через пять лет и в 80% случаев через десять лет.
Диагностика почечной недостаточности
Для обнаружения наличия почечной недостаточности, пациенту требуется назначить прием к нефрологу. В ходе внешнего осмотра эксперт оценивает состояние кожи, обнаруживает наличие аммиачного запаха, выявляет возможное дрожание конечностей, собирает историю болезни и производит анализ жалоб пациента.
Для подтверждения или исключения нарушения функции почек проводят несколько исследований:
- Клинический анализ мочи является информативным методом диагностики различных заболеваний органов мочевыделительной и половой системы. Он позволяет получить данные о дневном и ночном объеме мочи, ее пенистости и кислотности.
В случае наличия почечной недостаточности, в моче можно обнаружить белок и эритроциты.
- Биохимический анализ крови позволяет определить функциональное состояние почек путем измерения фильтрационной и выделительной функций, а также концентрации мочевой кислоты, калия, кальция, мочевины и креатинина.
- Проба Зимницкого используется для оценки способности почек концентрировать мочу. Анализ по методу Нечипоренко позволяет исключить наличие воспалительных процессов.
Для обнаружения структурных изменений органов мочевыделительной системы и опухолей используют различные аппаратные методы исследования: ультразвуковое исследование (УЗИ), рентгенографию, компьютерную и магнитно-резонансную томографию. Для определения скорости кровотока в почках проводят ультразвуковое сканирование сосудов. Если существует подозрение на системное заболевание или недостаточную информативность других исследовательских методов, требуется проведение биопсии почки.
Терапия почечной недостаточности
Выбор метода лечения зависит от общего состояния пациента и направлен на устранение причин и заболеваний, которые привели к снижению почечной функции:
- При острой кровопотере восстанавливают объем циркулирующей крови путем переливания.
- Для снижения нагрузки на сердце назначают нитроглицерин и антиаритмические средства.
- Препараты эритропоэтина (один из гормонов почек) применяются для коррекции анемии.
- Профилактика почечной остеодистрофии (изменение структуры костей у пациентов с хронической почечной недостаточностью) осуществляется с помощью витамина D.
- При наличии отравления желудок промывают, а Вводят хлорид натрия внутривенно для восстановления баланса воды и солей;
- Злокачественные опухоли удаляют хирургическим путем, после чего назначают иммунотерапию, лучевую и химиотерапию;
- При затруднении выведения мочи проводят удаление камней из почек и мочеточников;
- При половых инфекциях и воспалительных заболеваниях мочевой системы назначают курсы антибактериальных препаратов;
- Сахарный диабет требует постоянного приема инсулина и контроля уровня глюкозы.
С целью снижения уровня токсинов, гормонов, липидов и белков в крови назначают процедуры гемосорбции и плазмафереза. Путем забора крови через периферическую вену она проходит фильтрацию от вредных веществ, после чего очищенная кровь возвращается обратно пациенту. Количество и частоту проведения этих процедур определяет нефролог в индивидуальном случае.
Гемодиализ является показанием при почечной недостаточности с ярко выраженным олигурией и ацидозом. Это процедура очистки крови с использованием аппарата «искусственной почки».
При значительной потере внутриклеточной жидкости в результате рвоты и диареи рекомендуется следовать диете для нормализации водно-солевого баланса:
- ограничить суточное потребление поваренной соли до 5 г;
- исключить из рациона копчености, консервированные продукты, соленья, жирные мясные изделия, концентрированные бульоны,
- рекомендуется избегать продукты, содержащие большое количество калия, такие как бананы, сухофрукты, виноград, грибы и шоколад;
- Рекомендуется употреблять достаточное количество полиненасыщенных жиров и углеводов.
В случае тяжелого состояния пациента, потребность в энергии и питательных веществах будет восполнена с помощью глюкозы и специальных препаратов для внутривенного питания.
При тяжелой хронической почечной недостаточности, которая не может быть лечена консервативными методами, требуется трансплантация почки.
Прогноз острой и хронической почечной недостаточности зависит от тяжести основного заболевания, приведшего к дисфункции органа. При своевременном обращении и правильной коррекции нарушений, функция почек полностью восстанавливается у 50% пациентов, частично у 10-15%, а только 1-5% нуждаются в постоянной очистке крови или трансплантации органа.
