Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Аритмии сердца — это нарушения ритма сердечных сокращений, которые могут возникнуть из-за различных причин. Нехарактерные аритмии могут быть симптомом серьезных заболеваний или патологий сердечно-сосудистой системы, поэтому важно обратить внимание на такие изменения в работе сердца.
В следующих разделах статьи мы рассмотрим основные типы аритмий, их причины и симптомы, методы диагностики и лечения, а также рекомендации по профилактике.
Следует помнить, что своевременное обращение к врачу и проведение необходимых обследований помогут предотвратить возможные осложнения и могут спасти жизнь. Важно понимать, что здоровье сердца — это залог качественной и долгой жизни, поэтому необходимо внимательноследить за его состоянием и не игнорировать сигналы, которые посылает наш организм.
Аритмии сердца: нехарактерные для здорового человека. Что это такое?
Аритмия сердца – это изменение в ритме сердечных сокращений, которые могут привести к нарушению нормального кровообращения. Некоторые виды аритмий могут быть нехарактерными для здорового человека и требуют дополнительного внимания и лечения.

Причины нехарактерных аритмий
Нехарактерные аритмии могут быть вызваны различными факторами, такими как:
- Заболевания сердца, такие как ишемическая болезнь сердца или хроническая сердечная недостаточность
- Нарушения электролитного баланса в организме
- Повреждения сердечной мышцы после инфаркта или других травм
Симптомы и последствия
Нехарактерные аритмии могут проявляться различными симптомами, включая неправильное сердцебиение, головокружение, слабость, чувство душности или боли в груди. В случае игнорирования симптомов, аритмии могут привести к серьезным осложнениям, таким как инсульт или даже остановка сердца.
Диагностика и лечение
Для диагностики аритмий часто используются ЭКГ и другие методы обследования сердца. В зависимости от типа и причины аритмии, врач может назначить лечение, которое может включать прием лекарств, процедуры или даже хирургическое вмешательство.
Важно обратиться к врачу при первых признаках аритмии, чтобы предотвратить возможные осложнения и сохранить здоровье сердца.
Аритмия сердца
Расстройство сердечного ритма, иначе аритмия, возникает в случае дисфункции электрических импульсов, регулирующих сокращение сердца, что приводит к ускоренному, замедленному или неритмичному сердечному ритму. Аритмии часто встречаются и, как правило, являются безопасными.
В большинстве случаев человек испытывает выпадение одного или нескольких сокращений, нарушения работы сердца — «то бьется, то не бьется», или чрезмерно частое сердцебиение. Однако существуют аритмии, симптомы которых являются опасными, вплоть до угрозы жизни. Прогресс в медицинских технологиях обогатил врача новыми методами лечения и процедурами, которые позволяют контролировать и устранять аритмии. Кроме того, так как аритмия может ухудшать состояние сердца (исчерпать мышцу сердца, нарушить работу клапана, привести к увеличению размеров полостей сердца), риск аритмии возможно снизить, придерживаясь здорового образа жизни, включающего правильное питание и занятия спортом.
- Ощущение сердцебиения и нарушения в груди
- Очень быстрый пульс
- Чрезвычайно медленный пульс
- Боли в груди
- Одышка
- Головокружение
- Потеря сознания или ощущение, приближенное к обмороку
Даже такие значительные проявления нездоровья не всегда указывают на наличие серьезной проблемы. Очень часто люди, испытывающие аритмию, не страдают серьезными сердечными заболеваниями, в то время как у человека с опасной аритмией может отсутствовать любая жалоба вообще.
Нормальное сердечное сокращение
Сердце состоит из четырех полостей. С обеих сторон, справа и слева, находятся два насоса: верхние – предсердия и нижние – желудочки.
Во время сокращения сердца, камеры с тонким мышечным слоем и меньшим размером, сокращаются, способствуя наполнению кровью расслабленных желудочков. Сокращение начинается, когда небольшая группа клеток в правом предсердии генерирует электрический импульс, который заставляет оба предсердия сократиться. Затем этот импульс перемещается в атриовентрикулярный узел, который находится в центре сердца и является местом перехода предсердий в желудочки. После выхода из атриовентрикулярного узла, импульс передается на желудочки. В результате желудочки сокращаются и выбрасывают кровь во все органы.
Факторы, вызывающие нарушение сердечного ритма
У здорового органа сердца данный процесс происходит безотказно и постоянно с частотой сокращений 60-100 ударов в минуту в состоянии покоя. У спортсменов, особенно у атлетов, пульс в состоянии покоя обычно ниже 60, поскольку их сердце значительно лучше тренировано, чем у обычного человека, и обладает значительной мышечной силой, что позволяет выбрасывать больший объем крови за одно сокращение. У детей, напротив, нормальная частота пульса превышает 100 ударов в минуту, а в младенчестве составляет 140-160 сокращений в минуту.
Частыми причинами аритмии или ее развития являются заболевания сердца, высокое артериальное давление, сахарный диабет, табакокурение, чрезмерное употребление алкоголя и кофеина, злоупотребление лекарственными препаратами и стресс. В некоторых случаях развитию аритмий могут способствовать передозировка некоторых медикаментов, применение БАДов и препаратов на основе лекарственных растений.
Появление рубцов может быть обусловлено различными факторами. Наиболее распространенной причиной является перенесенный острый инфаркт миокарда. Этот рубец мешает формированию электрического импульса и/или прерывает его передвижение по сердечной мышце.
У здорового пациента с здоровым сердцем возникновение устойчивой аритмии невозможно без наличия внешнего фактора, такого как, например, электрический разряд. Это происходит прежде всего потому, что в здоровом сердце отсутствуют любые патологические основы развития аритмий, включая рубцовую ткань.
С другой стороны, в сердцах с признаками аритмии формирование и/или распространение электрического импульса может быть нарушено, что способствует развитию болезни.
Любое из нижеперечисленных состояний может привести к развитию аритмии:
○ Недостаточное кровоснабжение. Если приток крови к сердцу по какой-либо причине уменьшен, это может изменять способность клеток формировать и проводить электрические импульсы.
○ Повреждение или гибель сердечной мышцы. Повреждение или гибель сердечной мышцы приводит к изменению пути распространения электрических импульсов по ней.
Среди заболеваний сердца, особое значение при аритмиях имеет ишемическая болезнь сердца (ИБС). Несмотря на то, что при ИБС возможно появление различных типов аритмий, особенно тесно связанными с ней являются желудочковые аритмии и внезапная сердечная смерть. Из-за сужения артерий происходит недостаток кровоснабжения, вследствие чего часть сердечной мышцы погибает (острый инфаркт миокарда). Это может повлиять на распространение электрического импульса по сердечной мышце: возникают небольшие зоны возбуждения на границе рубцовой ткани, которые нарушают нормальную работу сердца, вызывая патологически быстрый ритм сердца (желудочковая тахикардия) и мерцание или фибрилляцию желудочков — неточные, хаотические сокращения желудочков.
○ Кардиомиопатия — это заболевание, которое проявляется первичным растяжением и утончением стенок желудочков и предсердий (дилатационная кардиомиопатия) или чрезмерным утолщением и сокращением стенок левого желудочка (гипертрофическая кардиомиопатия). При любом из этих вариантов кардиомиопатии снижается эффективность выброса крови из сердца (уменьшается объем крови, который левый желудочок выбрасывает в аорту для обеспечения всех органов и тканей организма), и часть крови задерживается в желудочках либо возвращается обратно в предсердия, а В вены, которые в них впадают.
Поражение клапанов сердца инфекционными микроорганизмами или из-за дегенерации приводит к узким отверстиям в клапанах и/или неполному закрытию их створок, то есть недостаточности. Если полости сердца расширяются и ослабевают из-за неправильной работы клапанов, увеличивается вероятность возникновения различных нарушений сердечного ритма.
Что такое наджелудочковая аритмия?
Любое нарушение естественного ритма сокращений сердца называется аритмией. Обычно речь идет о учащенном, непостоянном или замедленном ритме сокращений. Дальнейшая классификация болезни зависит от места возникновения патологического ритма и формы его проявления. При наджелудочковой аритмии очаг поражения находится в верхних отделах сердца, а именно в предсердиях.
Сердце является единственным мышечным органом, способным выполнять непрерывную тяжелую работу. Мощный слой мышц сердца, который называется миокардом, ритмично сокращается, чтобы кровь из внутренних камер органа транспортировалась в каждую клетку организма через кровеносные сосуды. Строгая регуляция деятельности миокарда не только обеспечивает сохранность мышечных структур, но и поддерживает постоянство гемодинамики.
У сердца существуют промежутки времени, когда оно активно и отдыхает. Во время активности мышцы сокращаются, прокачивая кровь в сосуды или в другие отделы сердца. В период отдыха сердечная мышца пассивно заполняется кровью. Если сердечная мышца работала без перерывов, клетки не получали бы достаточного количества крови, а сосуды оставались без нее.
Поэтому внешние и внутренние регуляторы поддерживают постоянность скорости, частоты и последовательности сокращений сердца. При наличии аритмии, этот механизм нарушается, что делает работу сердца неэффективной.
Таким образом, наджелудочковые аритмии, классификация которых может быть достаточно условной, приводят к возникновению различных нарушений активности сердца в пределах предсердий.
Варианты заболевания
Патологические наджелудочковые аритмии влияют на сердечную активность по-разному. Современная классификация включает следующие типы болезни:
- Фибрилляция предсердий. Это заболевание характеризуется резким нарушением последовательности и частоты сокращений верхних отделов сердца. При этом эффективность насосной функции сердца снижается, что препятствует полному переносу крови в нижний отдел сердца и артерии. Данная форма болезни является наиболее распространенной и диагностируется у 85% людей старше 65 лет хотя бы один раз.
- Ускоренное сокращение предсердий передвременное (экстрасистолия). После однократного сокращения миокарда, как правило, происходит период покоя, диастола. При экстрасистолии в мышечной ткани органа возникает дополнительный импульс, который нарушает ритм. Это безобидная форма аритмии, которая редко приводит к серьезным осложнениям у пациентов.
- Сверхжелудочковая тахикардия – увеличение частоты сокращений миокарда предсердий. В норме сердце сокращается от 60 до 100 раз в минуту, но при тахикардии частота зачастую колеблется от 100 до 240 ударов. Такая форма может возникать в детском и подростковом возрасте. При тахикардии снижается артериальное давление и ухудшается кровоснабжение тканей.
- Трепетание предсердий представляет собой состояние, при котором сокращения миокарда в предсердиях нестабильны и менее опасны, чем при фибрилляции. Однако одна форма аритмии может постепенно прогрессировать в другую. Частота сердцебиения может достигать 200 и более ударов в минуту. Эта патология обычно развивается у пожилых пациентов с основными сердечно-сосудистыми заболеваниями.
- Синусовая наджелудочковая аритмия — это нарушение активности сердца, вызванное неправильной работой синусового узла, который отвечает за генерацию электрического импульса в определенном ритме. Этот импульс передается из синусового узла в другие части сердца через проводящие пути и вызывает последовательные сокращения. При синдроме синусового узла наблюдается слишком частое или слишком редкое возникновение импульса.
Большая часть указанных нарушений представляют опасность не только из-за возникновения недостаточного кровоснабжения органов. Наджелудочковая аритмия влияет на характер движения крови и способствует образованию тромбов. Поэтому инсульт часто является осложнением данного заболевания.
Виды аритмий
В соответствии с ЧСС, патология классифицируется следующим образом:
- Тахиаритмия — это увеличение ЧСС до 90 и более уд/мин. Такой пульс может быть физиологическим, то есть возникать при физической нагрузке, волнении или страхе, а также патологическим, характеризующимся повышением ЧСС в покое.
- Брадиаритмия — это замедление ЧСС до 60 уд/мин и менее у взрослых людей, не являющихся спортсменами (или до 60-100 уд/мин у детей и подростков, в зависимости от их возраста).
- Мерцательная аритмия — это наиболее распространенное заболевание, при котором нарушается синхронизация работы мышечных волокон вследствие их судорожных сокращений или «мерцания» предсердий. Организм перестает эффективно сокращаться, что сопровождается нарушениями работы желудочков.
- Экстрасистолия — это нарушение ритма сердца, при котором все части сердца или отдельные его части сокращаются раньше обычного под влиянием аномального импульса, вызванного патологией.
- Пароксизмальная тахикардия — это вид нарушения сердечного ритма, который характеризуется приступами учащенного сердцебиения (пароксизмы) с частотой от 140 до 220 и более ударов в минуту. Пароксизмы возникают из-за нормальных импульсов, провоцирующих нарушение синусового ритма.
В зависимости от локализации участка миокарда, являющегося источником нарушения ритма, различают:
- Предсердные аритмии (источник сбоя ритма находится в предсердиях или в атриовентрикулярном узле).
- Желудочковые аритмии (источник нарушения ритма находится в желудочках сердца).
- Синусовые аритмии (ритм сбивается из-за неправильной работы синусового узла).
Патогенез аритмии
Сердечный ритм может быть нарушен вследствие внутрисердечных факторов или под влиянием экзогенных факторов.
Происхождение аритмии, вызванной сердечными нарушениями:
- Врожденные пороки сердца, возникающие еще внутриутробно или в течение жизни.
- Последствия инфаркта миокарда.
- Воспалительные процессы в сердечной ткани (кардиты).
- Ишемическая болезнь сердца.
- Миокардит.
- Образование новых структур в сердечной мышце.
- Кардиомиопатии.
- Сердечная недостаточность.
- Травмы сердца и осложнения кардиохирургических операций.
- Длительные нарушения обмена веществ, гипертония, алкоголизм, приводящие к деформации миокарда.
Внешними причинами патологии считаются состояния, которые вызывают нарушения ритма, но не влияют на структуру сердечной мышцы, например, изменения электролитного баланса при заболеваниях почек, надпочечников.
Аритмии могут возникать из-за стрессовых ситуаций, интенсивной физической активности или умственной нагрузки, употребления алкоголя, курения, кофе, а также из-за тиреотоксикоза, отравлений, лихорадки, кровяных заболеваний, интоксикаций и т. д.
При применении некоторых лекарств, например, сердечных гликозидов, могут возникать иатрогенные нарушения ритма, а при травмах грудной клетки, ударах электротоком — механические аритмии.
Причины функциональной аритмии
Функциональная анемия возникает при наличии здорового сердца, при проведении исследования не выявляются органические патологии органа.
Среди причин функциональной аритмии можно выделить:
- Нейрогенные — избыточная активность симпатической нервной системы. Развиваются в результате стресса, употребления психоактивных веществ, гормональных сбоев, тиреотоксикоза, лихорадки, отравлений, неврозов. Также наблюдается случайная активация симпатической нервной системы во время беременности, на фоне предменструального синдрома.
- Механические — обусловлены неправильным физическим, термическим, электрическим воздействием на ткани сердца. Например, при повреждениях грудной клетки, компрессии, электротравме.
- Вагозависимые — являются результатом избыточной активности парасимпатической нервной системы и часто встречаются при наличии заболеваний двенадцатиперстной кишки, желчного пузыря, мочевого пузыря и желудка. Симптомы обычно проявляются в основном ночью.
- Ятрогенные — возникают в результате применения лекарственных препаратов, в том числе бета-блокаторов, диуретиков, гликозидов и препаратов для лечения аритмии.
- Дисэлектролитные — появляются в связи с изменениями электролитного баланса в организме и миокарде. Такие нарушения могут возникать при недостатке или избытке калия, кальция, магния и натрия. Электролитные нарушения часто сопровождают обезвоживание, инфекции, отравления алкоголем и другие состояния.
- Идиопатические заболевания — это термин, используемый, когда невозможно достоверно определить причину патологического процесса. При последующем динамическом наблюдении и проведении дополнительных исследований, диагноз может быть изменен.
Механизм развития болезни или патогенез
Нормальная работа сердца зависит от функционирования проводящей системы: специальных волокон органа, которые способны передавать биоэлектрический сигнал по всей своей длине. Один из основных элементов этой системы — синусовый узел, который также называют источником ритма. Здесь возникает возбуждение и биоэлектрический импульс.
Синусовый узел расположен в правом предсердии, откуда сигнал передается на АВ-узел. Он имеет более низкую возбудимость и реагирует с некоторой задержкой. Поэтому сначала сокращаются предсердия, а затем сигнал распространяется по пучкам Гиса и другим структурам на желудочки. И только после предсердий начинают сокращаться желудочки.
Гармоничная работа проводящих структур обеспечивает последовательное и регулярное сокращение миокарда. Нормой считается пульс в диапазоне 60-80 ударов в минуту.
Дезорганизация работы любого из компонентов данного механизма сопровождается возникновением аритмий.
Патогенез характерен для всех сердечных заболеваний, будь они функционального или органического характера. При нарушении структуры миокарда и его тканей наблюдаются серьезные нарушения проводимости. Эти нарушения обусловлены воспалительными, дегенеративными или ишемическими процессами, приводящими к морфологическим изменениям.
Классификация аритмий
Из-за различных причин, патогенеза, симптомов и прогнозов, классификация аритмий является сложной. Расстройства сердечного ритма классифицируются по различным параметрам.
По месту возникновения:
- Синусовые аритмии;
- Атриовентрикулярные;
- Предсердные;
- Желудочковые.
С учетом частоты и ритмичности сердечных сокращений:
- Брадикардия — частота сердечных сокращений менее 60 в минуту;
- Тахикардия — ЧСС свыше 90 в минуту;
- Экстрасистолия — внеочередные сокращения мышцы сердца;
- Мерцательная аритмия — хаотичные сокращения отдельных волокон миокарда.

Мерцательная аритмия на ЭКГ
Согласно электрофизиологическим параметрам, нарушения ритма можно классифицировать следующим образом:
- Нарушение формирования электрического импульса;
- Нарушение проводимости внутри сердца;
- Нарушение автоматизма;
- Комбинированные аритмии.
Также существует классификация Биггера (J.T. Bigger), которая разделяет аритмии на доброкачественные и злокачественные. Здесь злокачественность подразумевает риск внезапной смерти. Классификация Биггера включает три типа аритмий:
- Доброкачественные – желудочковые экстрасистолы у лиц, не имеющих органических заболеваний сердечно-сосудистой системы;
- Потенциально злокачественные – желудочковые экстрасистолы у лиц с органическим поражением сердца;
- Пароксизмы желудочковой тахикардии у пациентов с органическими заболеваниями сердца и сосудов могут иметь злокачественный характер.
Опасности нарушений сердечного ритма
Различные формы аритмии не только значительно ухудшают качество жизни пациента, но и могут вызвать различные осложнения, включая серьезные, вплоть до смертельного исхода. Например, полная блокада может привести к внезапной остановке сердца, мерцательная аритмия часто вызывает образование тромбов в предсердиях, и их перемещение по кровеносным сосудам может привести к инсульту или тромбоэмболии. Жизнеугрожающими осложнениями аритмии также являются аритмический шок (коллапс), сопровождающийся резким падением артериального давления, острая недостаточность правого или левого желудочка сердца, и ишемия миокарда.
При определенных формах нарушения сердечного ритма (полная блокада между предсердиями и желудочками, асистолия) возникают синкопальные состояния – кратковременная потеря сознания, сопровождающаяся ослаблением мышц. Они возникают вследствие резкого снижения объема крови, выбрасываемого из сердечных камер, снижения артериального давления и ухудшения кровоснабжения головного мозга.
При приступах пароксизмальной тахикардии у пациентов с хронической сердечной недостаточностью появляется одышка, что может привести к отеку легких. Такие осложнения аритмий, как фибрилляция и трепетание желудочков, являются смертельными – они приводят фактически к прекращению кровообращения и смерти.
Таким образом, аритмии являются серьезными состояниями, следить за ними и проводить лечение необходимо под наблюдением врача.
Аритмия
Аритмия — это изменение сердечного ритма, которое может возникать по разным причинам и сопровождаться различными заболеваниями. Для диагностики и лечения аритмии используются определенные методы.
Определение аритмии
Сердце является мышечным органом, который непрерывно перекачивает кровь по сосудам. Оно генерирует импульсы, которые вызывают возбуждение и сокращение миокарда. В норме, сокращение отделов сердца происходит по порядку: сначала сокращаются предсердия, затем — желудочки.
В правом предсердии находится основной источник сердечного ритма — синусовый узел. У здорового взрослого человека он устанавливает нормальный ритм сердечных сокращений с частотой 60-80 ударов в минуту.
Помимо синусового узла, другие участки миокарда могут генерировать импульсы и определять ритм сердца, но у здорового человека они не приводят к возникновению аритмий благодаря нормальной работе синусового узла.
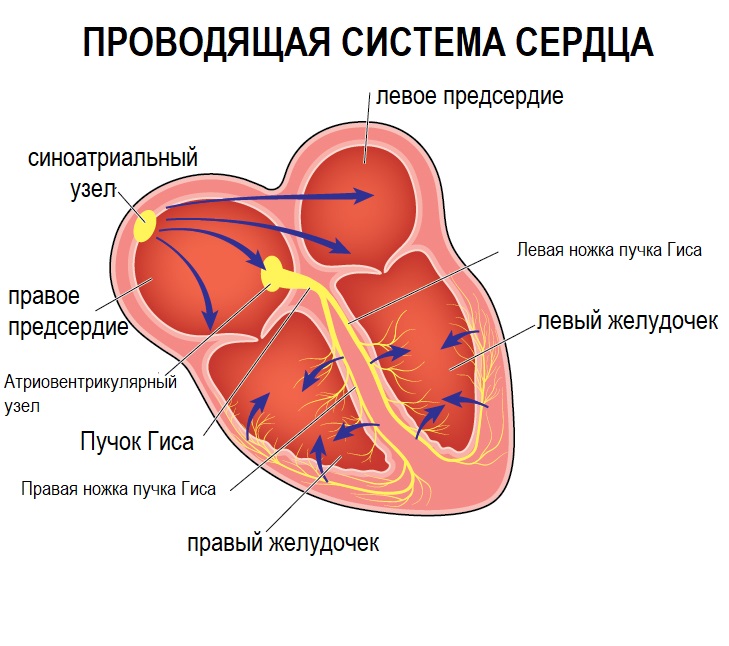
Сердце обладает электрическим возбудимостью, то есть способностью быстро распространять импульс по миокарду, что необходимо для согласованной работы всех клеток сердечной мышцы.
Сердечная аритмия — это состояние, при котором нарушается ритм сердца, процесс формирования импульса и его проведение. Некоторые аритмии в определенном возрасте являются нормой, однако большинство все же сигнализируют о наличии патологии, поэтому требуют тщательного контроля и лечения.
Виды сердечных аритмий В зависимости от частоты сердечных сокращений (ЧСС) аритмии делятся на тахиаритмии (с повышением ЧСС более 80–90 ударов в минуту) и брадиаритмии (с понижением ЧСС менее 60 ударов в минуту).
В зависимости от расположения аномального источника ритма в участке миокарда выделяются два типа аритмий: наджелудочковые (суправентрикулярные) и желудочковые аритмии. При наджелудочковых аритмиях источник ритма находится в предсердиях или в атриовентрикулярном узле, а при желудочковых аритмиях — в желудочках сердца.
Существует важная классификация сердечных аритмий, основанная на причине их возникновения.
Аритмии, возникающие из-за нарушения образования импульса, связаны с дефектами работы синусового узла. К таким аритмиям относятся синусовая аритмия, синдром слабости синусового узла и другие. Согласно статистическим данным, синусовая аритмия (СА) встречается у 33,9-34,5% населения, синусовая брадикардия (СБ) — у 7,1-12,8%, синусовая тахикардия (СТ) — у 4,9-9,8% людей.
- Аритмии, вызванные изменением автоматизма скрытых ритмоводителей, такие как замещающие ритмы сердца.
- Аритмии, обусловленные аномальным циркулированием импульса в тканях миокарда, например, экстрасистолия, фибрилляция предсердий, трепетание предсердий.
- Нарушения проведения импульса через миокард:
- блокады, такие как атриовентрикулярная блокада, блокада правой ножки пучка Гиса и другие;
- преждевременное возбуждение желудочков – прохождение импульса через дополнительные проводящие пути, такие как синдром Вольфа–Паркинсона–Уайта.
Отдельно выделяется дыхательная аритмия, которая наблюдается у детей раннего возраста и заключается в учащении сердцебиения при вдохе и замедлении при выдохе.
Возможные причины нарушения ритма сердечных сокращений могут быть связаны как с внутренними факторами, так и с внешними воздействиями на сердце.
Сердечные причины аритмий включают в себя врожденные и приобретенные пороки сердца, последствия инфаркта миокарда, воспалительные изменения в тканях сердца (кардиты), опухоли сердца, кардиомиопатии (изменения нормальной миокарда) и другие. Изменения в структуре миокарда могут быть вызваны хроническими заболеваниями эндокринной системы, артериальной гипертензией, алкоголизмом и другими факторами.
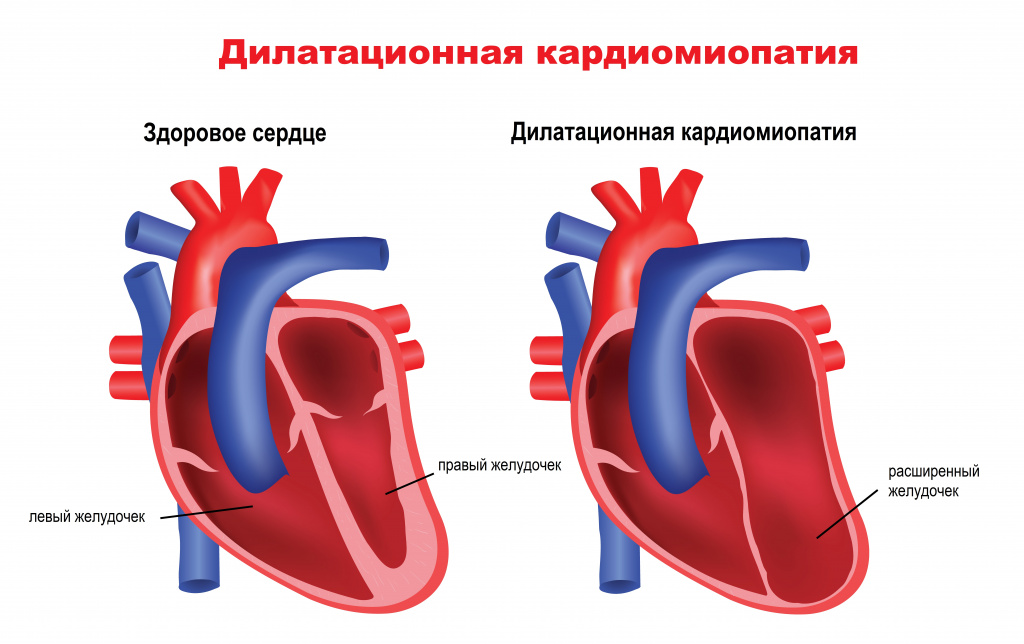
К числу внесердечных причин можно отнести состояния, которые вызывают нарушения сердечного ритма, но не приводят к структурным изменениям сердечной ткани. Это могут быть изменения иннервации сердца, изменения баланса электролитов (калия, магния, кальция) при поражении почек, надпочечников, паращитовидной железы, при длительной диарее или рвоте, при интоксикациях и другие изменения процессов обмена веществ.
- Ишемическое заболевание сердца (патология, основанная на недостаточном кровоснабжении сердечной мышцы, что приводит к дефициту кислорода в сердце) и последствия перенесенного инфаркта миокарда.
- Длительно протекающая артериальная гипертензия.
- Гипертрофическая, рестриктивная, дилатационная (включая алкогольную) кардиомиопатия, аритмогенная дисплазия правого желудочка — патологические состояния, основанные на изменении структуры миокарда и нарушении его основных функций.
- Пороки сердца, такие как митральный стеноз, аортальная недостаточность.
- Врожденные пороки сердца, проявляющиеся различными симптомами, включая аритмию, уже с детского возраста.
- Врожденные аномалии проводящей системы сердца, такие как дополнительный пучок при синдроме Вольфа-Паркинсона-Уайта.
- Воспалительные поражения миокарда (кардиты, миокардиты).
- Острые и хронические заболевания почек, приводящие к изменению электролитного баланса и структуре миокарда: хроническая почечная болезнь из-за гломерулонефрита, пиелонефрита и других, острое повреждение почек.
- Расстройства эндокринной системы: гипотиреоз, гипертиреоз, недостаточная функция надпочечников и другие.
- Опухоли сердца и других органов.
В случае, если причина изменения ритма сердца связана с эндокринными проблемами, пациент может быть направлен к эндокринологу, неврологу или нефрологу. При подозрении на наличие системных ревматических заболеваний необходимо обратиться к ревматологу.
Для диагностики и обследования аритмии применяются следующие методы:
Можно подозревать аритмию, если пациент жалуется на нарушения сердечной деятельности, ощущение сердечной остановки, потерю сознания, одышку. Процесс постановки диагноза включает в себя тщательное собирание анамнеза, оценку состояния сердечно-сосудистой системы (прослушивание сердца с помощью стетоскопа, измерение пульса, артериального давления и т.д.). На основе клинического исследования врач предполагает поражение определенной системы и назначает дополнительные лабораторно-инструментальные исследования
ЭКГ в течение 5 минут — быстрый, безболезненный и информативный метод исследования функциональных возможностей сердца.
Признаки аритмии сердца
В медицине существуют четыре основных типа аритмии: экстрасистолия (дополнительные сокращения сердца), идиопатическая суправентрикулярная тахикардия, желудочковые аритмии и брадиаритмии (замедление сердечного ритма). Экстрасистолия включает в себя преждевременные сокращения предсердий и желудочковую экстрасистолию.
Брадикардия — это состояние, при котором сердце ритмично сокращается настолько медленно, что не способно обеспечить достаточное кровообращение для удовлетворения потребностей организма. Если брадикардия не подлежит лечению, она может вызывать избыточную утомляемость, головокружение или даже обмороки, поскольку головному мозгу поступает недостаточно крови. Такое состояние может быть исправлено с помощью имплантированного кардиостимулятора, который обеспечивает нормальную работу сердца.
Брадикардия может возникать по различным причинам:
- Синдром слабости синусового узла
Появление синусовой брадикардии как результат «дисфункции» синусового узла (естественного регулятора сердечного ритма) происходит, когда импульсы для сокращения сердца возникают слишком редко. Слабость синусового узла может возникать с возрастом или быть следствием заболевания. Некоторые препараты также могут вызывать или усугублять брадикардию. Эта аритмия может быть временной или постоянной. Её можно лечить с использованием медикаментов или имплантированного кардиостимулятора.
- Блокировка проводящих путей сердца
Блокада сердца — это замедление или прерывание электрического сигнала в нижних камерах сердца (желудочки), которые вызывают сокращение сердечной мышцы. Обычно электрическая проводящая система сердца передает сигналы из верхних камер сердца (предсердия) в нижние камеры (желудочки), что вызывает согласованные сокращения сердечной мышцы. Полная блокада атриовентрикулярного узла может привести к внезапной потере сознания, так как желудочки очень редко сокращаются без стимула из синусового узла. Искусственный пейсмейкер может решить эту проблему и восстановить нормальную функцию сердца.
Учащенное сердцебиение — это тахикардия
- Наджелудочковые тахикардии
Тахиаритмия в предсердиях (верхних камерах сердца) или в атриовентрикулярном (предсердно-желудочковом) узле – электрическое соединение между предсердиями и желудочками. Начальная патология фибрилляции сердца выступает в качестве диагностического инструмента. Фибрилляция может принимать постоянную или пароксизмальную (периодическую) форму, что подразумевает соответствующий подход к лечению. Синусовая тахикардия — учащённое сердцебиение с формированием нормальных комплексов на ЭКГ. Синусовая аритмия обычно связана с эмоциональным фоном, повышенной температурой, эндокринными нарушениями щитовидной железы, а также преобладанием симпатической вегетативной нервной системы.
- Мерцание предсердий
Для возникновения трепетания предсердий необходимо, чтобы дополнительный или ранний электрический импульс двигался вокруг предсердия по круговой траектории, а не по его обычному пути. Такой электрический сигнал вызывает частые сокращения предсердий, что обычно не является угрозой для жизни, но может вызвать дискомфорт в груди, головокружение или другие более серьезные проблемы. Многие хронические заболевания сердца могут привести к развитию трепетания и мерцательной аритмии — ее разновидности.
- Мерцательная аритмия
Ишемическая болезнь сердца часто приводит к аритмии. Эта распространенная форма тахикардии встречается чаще у женщин и проявляется как избыточная и дезорганизованная электрическая активность в предсердиях. Симптомами такой активности являются частые и хаотичные сокращения предсердий.
У предсердий возникают нарушения в сократительной функции, в результате чего кровь может застаиваться в этих областях и способствовать образованию сгустков. Такие сгустки, называемые тромбами, являются основной причиной осложнений и опасности при мерцательной аритмии, так как они могут оторваться от предсердий и попасть в общий кровоток. Такой тромб может вызвать блокировку любой артерии в организме (эмболию), что приводит к инсульту или гангрене конечностей.
- Пароксизмальная суправентрикулярная тахикардия (PSVT)
При постоянной пароксизмальной суправентрикулярной тахикардии (PSVT) наблюдается увеличение сердечных сокращений от 140 до 250 ударов в минуту (в то время как норма составляет 60-90 ударов в минуту). Почему это состояние возникает, причиняет дискомфорт, но редко является опасным для жизни? Появление этого типа сердечной аритмии связано с наличием врожденных дополнительных электрических путей между предсердиями и желудочками. Идиопатическая суправентрикулярная тахикардия лечится путем разрушения этих дополнительных электрических путей методом радиочастотной абляции. Тахикардия сопровождается ощущением усиленных сердцебиений и вызывает сильное беспокойство у пациентов.
- Синдром Вольфа-Паркинсона-Уайта (WPW)
У пациентов с синдромом Вольфа-Паркинсона-Уайта (ВПУ) наблюдаются дополнительные, аномальные электрические пути в сердце, которые вызывают приступы очень быстрого сердцебиения (тахикардия). Большинство людей, страдающих от синдрома ВПУ, могут вести обычный образ жизни. У многих из них отсутствуют симптомы и приступы тахикардии.
У некоторых пациентов с синдромом ВПУ может возникать учащенное сердцебиение (пароксизмальная наджелудочковая тахикардия), при котором частота сердечных сокращений достигает 240 ударов в минуту (в норме частота составляет от 60 до 80 ударов в минуту). Другими симптомами являются сердцебиение, одышка, потеря сознания и стенокардия (боль в груди) при физической нагрузке. Первые симптомы этой формы аритмии сердца не всегда требуют лечения, но требуется тщательное обследование у кардиолога.
- Желудочковая тахикардия
Желудочковая тахикардия возникает, когда желудочки (нижние камеры сердца) начинают сокращаться слишком быстро, что представляет опасность для жизни. Это состояние может быть очень серьезным, так как именно желудочки отвечают за перекачивание крови в остальные части тела. Если тахикардия становится настолько сильной, что желудочки не могут эффективно перекачивать кровь, это может быть опасно для жизни. Тахикардия может быть лечена с помощью лекарств. Другие методы лечения включают имплантацию дефибриллятора, катетерную радиочастотную абляцию или хирургическое удаление дополнительных электрических путей в сердце.Желудочковая экстрасистолия — это аритмия сердца, которая характеризуется внезапными сильными перебоями в работе сердца. Она хорошо видна на электрокардиограмме и нарушает нормальный ритм сердца. Бигемения — это одна экстрасистола после каждого нормального сердечного цикла. Тригемения — экстрасистола после каждых двух нормальных циклов. Этот неблагоприятный признак имеет большое значение и требует немедленного обращения к кардиологу.
- Фибрилляция желудочков
Хаотические и неэффективные сокращения желудочков возникают в случаях, когда электрический импульс, ответственный за сердцебиение, распадается и принимает случайное направление вокруг желудочков, не следуя обычному маршруту. В результате возникают серии быстрых, но неэффективных сокращений желудочков, что приводит к потере сознания из-за резкого снижения артериального давления.
Это означает, что без немедленного лечения, фибрилляция желудочков становится летальной, так как это нарушение сократительной функции сердца и прекращение кровообращения. Фибрилляцию возможно прекратить электрическим разрядом или ударом в область сердца, используя специальное устройство — дефибриллятор. Разряд позволяет «сбросить» электрическую активность сердца и восстановить нормальный ритм. Фибрилляция желудочков возникает при инфаркте миокарда, серьезных хронических сердечных заболеваниях, геморрагическом шоке и процедурах, проводимых внутри сердца.
Причины аритмии сердца у мужчин или женщин
- Возможны трудности в инициировании электрического импульса: либо синусовый узел работает неправильно, либо возникает конкурирующий импульс в другом участке сердца.
- Второй вариант – препятствия в проведении электрического импульса: затруднено соединение между предсердиями и желудочками (часто называемое блокадой сердца).
- У пациентов с сердечными заболеваниями особенно высока вероятность появления аритмий, так как болезни сердца, повреждения могут препятствовать доставке сигнала из предсердий в желудочки, либо возникает ненормальное срабатывание определенных участков сердца.
- Повышенное артериальное давление и сверхактивность щитовидной железы также увеличивают возможность возникновения нарушений сердечного ритма. Алкоголь также может провоцировать аритмии как в предсердиях, так и в желудочках сердца. Некоторые препараты, включая деконгестанты, а также многие рецептурные лекарства, могут сделать сердце более подверженным аритмиям и их необходимо применять с осторожностью у пациентов с сердечными заболеваниями.
- Кроме того, существуют унаследованные и врожденные (присутствующие с момента рождения) виды аритмии, которые часто приводят к тому, что внутренние желудочки сердца получают слабый или задержанный сигнал. Внутренние желудочки могут порождать свои собственные сигналы, но часто их количество составляет менее 40 ударов в минуту, вместо обычных 60-90 сокращений, характерных для синусового узла Источник:«Новая теория аритмии» объясняет причины аритмий и некоторых «Нарушений обмена веществ». Ермошкин В.И. Образовательный вестник «Сознание», 2015. с. 22-30 .
Признаки
Тахикардия — это состояние, при котором сердце бьется быстрее, чем обычно.
Брадикардия — это состояние, при котором сердце сокращается медленнее, чем обычно. Она может вызвать усталость, головокружение, тошноту и потерю сознания, так как обычно сопровождается низким артериальным давлением.
Признаки и симптомы аритмии включают в себя:
- Ощущение дискомфорта в груди;
- Учащенное сердцебиение;
- Головокружение;
- Иногда обмороки.
- нерегулярный пульс;
- слабость;
- боли в груди;
- нерегулярный пульс;
- чувство сердцебиения;
- сердцебиение;
- медленный пульс;
- длительное повышение пульса;
- кратковременное повышение пульса;
- регулярное повышение пульса;
- медленное сердцебиение;
- продолжительное повышение пульса;
- признаки аритмии.
- Замедленное сердцебиение;
- Дыхательная недостаточность;
- Потеря сознания или обмороки.
Некоторые формы аритмий могут начинаться без симптомов или с незначительным количеством симптомов. Другие типы аритмий, наоборот, проявляются яркой симптоматикой, но не представляют серьезной угрозы. Обычно характер и тяжесть основного сердечного заболевания, являющегося причиной аритмии, имеют большее значение, чем сама аритмия.
В большинстве случаев у людей, страдающих определенным типом аритмии, такая аритмия возникает повторно.
