Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Консилиум врачей при беременности во втором триместре — это коллегиальное обсуждение состояния и плана лечения беременной женщины между разными специалистами, чтобы обеспечить оптимальный и комплексный уход. В таком консилиуме могут принимать участие акушер-гинеколог, педиатр, эндокринолог и другие специалисты в зависимости от сопутствующих заболеваний и рисков.
Следующие разделы статьи будут посвящены пользе консилиума во втором триместре беременности, основным целям и принципам работы таких встреч, а также примерам типичных вопросов и проблем, которые обсуждаются на консилиуме. Также будет рассмотрено, как пациентка может влиять на процесс принятия решений и какое значение имеет взаимодействие между врачами разных специальностей для обеспечения оптимального и безопасного развития беременности.
Что такое консилиум врачей при беременности во втором триместре
Консилиум врачей — это коллегиальный орган, в который входят специалисты различных медицинских областей, с целью обсуждения конкретного клинического случая. При беременности во втором триместре такой консилиум может быть назначен для обсуждения сложных ситуаций или принятия важных решений относительно здоровья матери и ребенка.

Задачи консилиума врачей при беременности во втором триместре:
- Оценка текущего состояния беременной и плода
- Принятие решения о дальнейшем лечении и наблюдении
- Проведение обсуждения между специалистами различных направлений
- Составление плана действий и контроль за его выполнением
Какой состав врачей обычно входит в консилиум при беременности во втором триместре:
- Акушер-гинеколог
- Перинатолог
- Неонатолог
- Эндокринолог
- Кардиолог
Важно помнить, что консилиум врачей при беременности во втором триместре является эффективным инструментом для принятия качественных и обоснованных решений в сложных клинических ситуациях, и его проведение может улучшить прогноз как для матери, так и для плода.
Ведение беременности: 2 триместр
Во время второго триместра беременности производится широкий спектр медицинских анализов, диагностических процедур и наблюдение со стороны врачей. Эти меры необходимы для контроля здоровья будущей матери и ребенка. Второй триместр начинается с 13-й недели беременности и заканчивается на 28-й неделе.
В этот период женщина должна посещать гинеколога не реже, чем раз в 3 недели и тщательно следить за такими показателями, как артериальное давление, вес тела, уровень глюкозы в крови, содержание белка, уровень железа, окружность живота и другие. Программа ведения беременности в нашей клинике соответствует требованиям Министерства Здравоохранения РФ и не включает необязательных исследований.
Мы сами выполним полную диагностику – быстро, без ожидания, с применением оборудования нового поколения. К ваших услуг – заботливые и опытные специалисты в акушерстве и гинекологии, которые отработали в родильных учреждениях Санкт-Петербурга и повысили свою квалификацию в клиниках Европы и Соединенных Штатов Америки. Наши врачи всегда на связи и готовы не только оказать медицинскую помощь, но и предоставить поддержку, а также помочь с выбором родильного дома и акушера. Проведение беременности под руководством заботливых и внимательных врачей позволяет своевременно выявить аномалии в развитии плода (угрозу выкидыша, отклонения в развитии плода) и в амбулаторных условиях скорректировать их.
В период с 13 до 28 недели беременности (фетальный, плодный) происходит активный рост ребенка, у которого уже частично сформировались внутренние органы. После нервной системы начинает развиваться эндокринная система: щитовидная железа, гипофиз, надпочечники. Плод значительно увеличивается в размере, поэтому животик женщины приобретает округлую форму. Ранее шевеление малыша можно было заметить только при помощи УЗИ, но теперь его движения и толчки становятся заметными в повседневной жизни.

Если в первом триместре беременности женщина испытывала токсикоз (тошноту), то во втором триместре симптомы становятся менее выраженными. Происходит изменение тонуса вегетативной нервной системы. При этом будущая мама может заметить изменения в настроении: чаще всего проявляется сонливость, плаксивость, головокружение и даже головная боль. Во втором триместре беременности риск выкидыша снижается. При соблюдении всех рекомендаций специалистов и отсутствии отклонений, это относительно спокойный период развития плода, поэтому большое количество обследований не требуется.
Увеличение веса на 300-400 грамм в неделю считается нормальным приростом.
В связи с прогрессирующим ростом матки у женщины, изменяется ее походка и осанка. Из-за увеличивающейся нагрузки могут возникнуть проблемы с венами нижних конечностей (варикоз) и суставами (симфизиопатия — расхождение тазовых костей). В результате изменения работы надпочечников на ареолах, белой линии живота и коже лица может наблюдаться появление коричневого пигмента.
Как прогрессирует развитие плода во втором триместре беременности (по неделям):
На 13-й неделе беременности формируется пищеварительная система плода, а также появляются собственные эритроциты в его крови. Малыш начинает проявлять более активные движения и уже способен делать глотательные движения.
На 16-й неделе беременности, примерно к концу 18-й недели, у плода формируются органы половой системы. На этом этапе развивается и совершенствуется мимика (малыш уже может моргать). Укрепляется иммунная система ребенка.
На 19-й неделе беременности, часто наблюдается рост плода, который уже превышает 25 см. В это время, формируется кора головного мозга. Малейшее воздействие алкоголя, никотина или токсических веществ может вызвать умственную отсталость у ребенка и привести к другим необратимым последствиям.
На 21-й неделе, дыхательная система малыша уже практически сформирована. Примерно к концу 23-й недели, формирование организма малыша полностью завершается.
На 24-й неделе, врачи часто говорят о физиологической аритмии плода из-за учащенного сердцебиения.
На 28-й неделе, формирование органов зрения и слуха у плода завершается.
Во время второго триместра беременности проводится программа ведения, которая включает различные исследования, такие как УЗИ, биохимический скрининг, ЭКГ и другие. В зависимости от роста и развития малыша у каждой мамы, акушер-гинеколог может подробно рассказать о его состоянии на этапе пренатальной диагностики.

Во втором триместре беременности рекомендуется проведение регулярных осмотров специалистами, такими как акушер-гинеколог (на 14, 17, 20, 23, 25, 28 неделях), терапевт-кардиолог и ЛОР-врач. Перед консультацией у акушер-гинеколога, который является ведущим врачом по беременности, будущая мама должна сдать анализы крови и мочи. Во время приема акушер-гинеколог измеряет вес, артериальное давление и окружность живота, а также дает рекомендации, необходимые для здорового развития ребенка, включая питание, допустимые источники витаминов, упражнения и режим. На 18-20 неделе беременности проводится второй этап скрининговой пренатальной диагностики с использованием УЗИ, чтобы исключить патологии развития плода и оценить состояние внутренних органов, включая плаценту. На этом этапе врач также осуществляет прослушивание сердцебиения плода.
Программа ведения беременности во 2 триместре включает:
Список услуг для беременных женщин включает в себя следующие процедуры и исследования:
— Приемы акушер-гинеколога.
— Консультация терапевта с проведением ЭКГ (электрокардиография).
— Ультразвуковое исследование (УЗИ плода) на 18-20 неделе беременности.
— Лабораторные анализы крови, мочи, мазков и посевов.
— Обследование у ЛОР-а (отоларинголога) с анализом отделяемого из глотки и носа.
— Биохимический скрининг для оценки риска (уровень ХГЧ, АПФ и др.).
— Проведение расширенной коагулограммы.
Перинатальный консилиум
При подозрении или обнаружении патологии у плода на основе результатов перинатальной диагностики, Вы можете обратиться на консультацию в Перинатальный консилиум Щелковского Перинатального Центра. Задачи и цели Консилиума включают решение вопросов о наилучшем уходе за беременной, определении сроков и методов родоразрешения, необходимости хирургической коррекции врожденных патологий после рождения ребенка, операционных процедурах, восстановлении, организации совместного пребывания матери и ребенка, а также наблюдения после выписки.
ПАТОЛОГИИ РАЗВИТИЯ С ВРОЖДЕННЫМИ ОТКЛОНЕНИЯМИ, КОТОРЫЕ ТРЕБУЮТ ХИРУРГИЧЕСКОЙ ПОМОЩИ НОВОРОЖДЕННЫМ:
1. Дефекты развития передней брюшной стенки:
- o Гастрошизис;
- o Омфалоцеле;
2. Отклонения в развитии желудочно-кишечного тракта:
- o Атрезия пищевода;
- Беспищевая форма;
- Свищ между трахеей и пищеводом;
- Атрезия двенадцатиперстной кишки;
- Атрезия отделов тонкого кишечника;
- Атрезия отделов толстого кишечника;
- Атрезия ануса и прямой кишки;
- Синдром Ледда;
- Удвоение отделов ЖКТ;
- Киста желчного протока;
- Мекониевый илеус;
3. Пороки развития диафрагмы:
- Врожденная грыжа диафрагмы;
- Релаксация купола диафрагмы;
4. Пороки развития легких:
- Секвестрация легочной ткани;
- Кистозно-аденоматозная трансформация легких;
- Киста легких;
- Лобарная эмфизема;
5. Пороки развития мочевыделительной системы:
- Гидронефроз;
- Мегауретер, уретрогидронефроз;
- Увеличение размеров почки;
- Мультиплекс кист почки;
- Выпадение мочевого пузыря;
6. Образования различной локализации:
- Лимфатические кисты;
- Тератомы, включая копчиковую область;
- Образование в забрюшинном пространстве;
7. Образования различной локализации:
- Лимфатические кисты;
- Образование в забрюшинном пространстве;
8. ВПР половой системы:
- Киста яичника;
- Внутриутробное скручивание яичка;
9. Гемангиомы в любой локализации (подбор лекарственного и оперативного лечения по показаниям)
Состав перинатального консилиума ГБУЗ МО «Щелковский перинатальный центр»
Председатель: Амбарцумян Людмила Григорьевна (Заместитель главного врача, ответственная за медицинскую помощь в амбулаторно-поликлиническом секторе и специализирующаяся на акушерстве и гинекологии)
Члены комиссии:
- Малютина Людмила Вячеславовна (Заместитель главного врача, отвечающая за медицинскую помощь в педиатрическом секторе и являющаяся специалистом в области анестезиологии, реаниматологии, неонатологии и имеющая степень кандидата медицинских наук)
- Кучеров Юрий Иванович (Профессор, доктор медицинских наук, специалист в области детской хирургии)
- Дружба Александра Владимировна (Заведующая отделением хирургии новорожденных, врач детской хирургии)
- Баркалова Светлана Владимировна (Заведующая Консультативно-диагностическим отделением, специализирующаяся в области акушерства и гинекологии)
- Ганькин Дмитрий Александрович (Заведующий отделением лучевой и магнитно-резонансной диагностики)
- Михеева Ирина Ивановна (Заведующая отделением охраны плода, специалист по ультразвуковой диагностике)
- Микаелян Элеонора Петросовна (врач-акушер-гинеколог консультативно-диагностического отделения)
- Шадрина Ульяна Александровна (медицинский психолог)
По согласованию, для проведения перинатального консилиума могут быть привлечены специалисты телемедицинских научных медицинских центров.
ИНФОРМАЦИЯ ПО РАБОТЕ ПЕРИНАТАЛЬНОГО КОНСИЛИУМА:
- график работы – каждый понедельник с 14:00 до 16:00
- запись проводится по телефону — 8(496) 566 84 49 регистратура консультативно-диагностического отделения ГБУЗ МО «ЩПЦ»
Перечень необходимых документов:
Место проведения: Московская область, г. Щелково, ул. Парковая д.6 (вход с улицы Шмидта д.1) через 3 подъезд, этаж 2, консультативно-диагностическое отделение, кабинет №21.
Перинатальный консилиум – это медицинское совещание, которое проводится врачами при обнаружении или подозрении на патологию у плода. Когда во время беременности выявляется какая-либо патология у плода, простой консультации узкого специалиста в области УЗИ, акушерства-гинекологии или генетики недостаточно для определения дальнейшей медицинской тактики. Только специалисты, специализирующиеся на данной патологии, могут объективно и с высокой степенью уверенности оценить каждую конкретную ситуацию и рассказать будущим родителям о прогнозе при данной патологии. Например, хирург, оперирующий новорожденных с гастрошизисом, сможет дать более полную информацию о состоянии ребенка.
Как подготовиться к перинатальному консилиуму?
— Пригласить с собой поддерживающего человека (мужа, маму, подругу).
— Быть в удобной одежде и обуви (иногда приходится долго ждать).
1. Не забудьте составить и зафиксировать перечень вопросов. Ввиду эмоционального волнения, Вы можете упустить из виду важные аспекты.
2. Привезите с собой все документы, результаты анализов и исследований.
3. Если консилиум назначен в другом городе, на всякий случай возьмите с собой небольшой набор необходимых вещей на случай экстренной госпитализации (иногда такое бывает).
Что такое консилиум врачей при беременности во втором триместре


Перинатальный консилиум — это совет врачей, созываемый при обнаружении патологий плода или подозрении на них.
Когда во время беременности выявляется какая-либо патология плода, для разработки дальнейшей медицинской тактики обычно недостаточно только консультации ультразвукового специалиста и акушера-гинеколога. Только специалисты, занимающиеся данной патологией ежедневно, могут адекватно оценить ситуацию и объективно, с высокой степенью точности, рассказать будущим родителям о прогнозе при определенном заболевании. Например, хирург, выполняющий операции по удалению гастрошизиса у новорожденных, предоставит более подробную информацию, чем акушер-гинеколог, у которого другие задачи и специализация.
Для этой цели в специализированных перинатальных центрах созданы перинатальные консилиумы.
Я, в течение полутора лет, занималась психологическим консультированием на перинатальном консилиуме. Я хорошо знакома с тем, как часто родители теряются в сложные моменты и забывают задать врачам важные вопросы. Поэтому я создала некое руководство, которое может помочь в этой не простой ситуации.
Как подготовиться к консилиуму?
— Пригласите с собой поддерживающего человека (мужа, маму, подругу).
— Возьмите с собой воду и перекус.
— Будьте в удобной одежде и обуви (иногда приходится ждать долго).
— Подготовьте и запишите список вопросов. Возможно, из-за волнения вы можете забыть узнать что-то важное.
— Возьмите с собой все документы, результаты анализов и обследований.
— Если консилиум проводится в другом городе, возьмите небольшое количество необходимых вещей на случай экстренной госпитализации (иногда такое бывает).
На перинатальном консилиуме могут присутствовать врачи, специализирующиеся в ультразвуковой диагностике, акушеры-гинекологи, детские хирурги, неонатологи, генетики, нейрохирурги, челюстно-лицевые хирурги и кардиохирурги. Чтобы попасть на перинатальный консилиум, необходимо обратиться в учреждение, где он проводится. Обычно консилиумы проводятся еженедельно.
Целью консилиума является подтверждение, опровержение или уточнение первоначального диагноза. Для этого в учреждении, где проводится консилиум, проводятся дополнительные обследования, такие как ультразвуковая диагностика, магнитно-резонансная томография и консультация у генетика.
Также на консилиуме можно получить уточненную информацию о заболевании, прогноз и рекомендации от специалистов.
При подготовке к консилиуму рекомендуется составить список вопросов, которые хотелось бы обсудить.
Каковы прогнозы для ребенка?
- Каков прогноз продолжительности жизни ребенка?
- Каков прогноз состояния здоровья ребенка? Насколько вероятна инвалидизация?
- Каковы возможности хирургического вмешательства, интенсивной терапии и реабилитации при данном заболевании?
- С какими трудностями возможны столкновения сразу после рождения ребенка.
- Может ли быть проведена фетальная хирургия в данном случае? Если да, то каковы возможные риски?
- Если необходимо хирургическое вмешательство, то в каком возрасте ребенка оно может быть проведено? Сразу после родов или в течение первого года жизни?
- Какие другие специалисты могут проконсультировать по заболеванию ребенка?
Я призываю вас обратиться к опытным специалистам и задать им все вопросы, которые вас беспокоят. В данной ситуации нельзя полагаться на поисковые системы, такие как Google. Из результатов поиска вы можете получить множество недостоверных фактов и отрицательных историй, которые не могут быть применимы к вашей ситуации.
- Вам нужно узнать план действий и особенности родов в данной ситуации. Проще говоря, что делать во время беременности и где рожать.
- Требуется ли госпитализация в настоящий момент?
- Нужно ли быть госпитализированными до начала активной фазы родовой деятельности?
- Как часто нужно посещать врачей до родов? Какие исследования нужно провести?
- В каком медицинском учреждении можно рожать? В некоторых случаях можно выбрать обычный роддом, но в других случаях необходимо обратиться в специализированный центр.
В некоторых исследованиях было показано, что количество консультаций, полученных родителями во время беременности, обратно связано с их уровнем тревоги.
Родители, посетившие две или более консультации на перинатальном консилиуме, испытывали меньше страха и тревоги во время родов. Также, подобный эффект наблюдался у родителей, которые имели знакомство с медицинским персоналом и отделением неонатальной хирургии и реанимации новорожденных, где их ребенок будет получать лечение.
В некоторых случаях перинатальный консилиум необходим для принятия решения о том, продлевать ли беременность или прерывать ее.
Собирайте информацию и задавайте вопросы, о которых мы говорили ранее.
После получения ответов дайте себе время. Принятие решения может быть самым сложным в вашей жизни. Подробнее о решении прерывания беременности можно узнать здесь.
Как проводится консилиум, и что необходимо для записи?
Время проведения консилиума составляет 60 минут. Место проведения: город Санкт-Петербург, Пушкин, улица Парковая 64-68, в отделении консультативной диагностики НМИЦ. Консилиум проводится каждый вторник с 17.00 до 20.00. Стоимость консультации составляет 5 280 рублей.
Запись по телефону: +7 (812) 507-54-59
Получить консультацию в удаленном регионе
Если вы проживаете в отдаленном регионе Российской Федерации и вам нужна консультация от специалистов перинатального консилиума, вы можете получить ее удаленно, через интернет-ресурс.
Для оформления заявки на удаленную консультацию необходимо предоставить следующие документы:
- Копии сканов паспорта (2,3 страницы) и страницы с указанием места регистрации;
- Результаты исследований (описание, заключение специалиста, сканы изображений);
- Документ, подтверждающий оплату.
Подробности об оказании услуги можно узнать в Договоре-оферте.
Принятием условий Договора-оферты является оплата услуги.
Для оформления заявки перейдите по ссылке .
Врачебный состав консилиума
Ранее пациент имел право вызывать врачебный консилиум по своему желанию, и это было закреплено законом. В настоящее время не существует закона, подтверждающего право пациента на консилиум. Инициатива созыва консилиума принадлежит лечащему врачу. Это никоим образом не свидетельствует о его несостоятельности. В некоторых случаях для решения задач, связанных с лечением данного заболевания, требуется комплексный подход, превышающий специализацию одного врача.
Хотя в некоторых случаях консилиум может собираться из врачей одной специальности. Например, лечащему врачу может потребоваться привлечение своих коллег, занимающихся научными исследованиями или работающих в специализированных центрах, которые имеют опыт лечения данного заболевания.
В особых ситуациях судебно-следственные органы могут созывать консилиум. Этот консилиум может быть составлен из врачей любой медицинской специальности. Это зависит от заболевания и страдающих органов, а также от проблем, которые возникают при этом.
Интересно, что врачебное обсуждение может включать не только специалистов лечебной сферы (терапевт, хирург, гинеколог, травматолог и т.д.), но и специалистов диагностической области. Сюда входят врач-лаборант, рентгенолог, специалисты по УЗИ и компьютерной томографии.
Кроме того, при решении задач, связанных с реабилитацией пациента, консилиум может включать соответствующих специалистов, таких как массажист и рефлексотерапевт. Обязательным условием для участия в обсуждении является наличие врачебного диплома и сертификата специалиста.
Необходимо внести имеющуюся специальность в список врачебных специальностей. В течение некоторого времени мануальная терапия была официально признанной специальностью. Таким образом, мануальный терапевт имеет право участвовать в консилиумах наравне с другими врачами.
Порядок проведения консилиумного осмотра
Врачи чаще всего организуют обсуждение с участием мануального терапевта для восстановления после травмы. Иногда консилиумы созываются с целью решения вопросов диагностики и лечения остеохондроза, сколиоза, других заболеваний позвоночника, а также болезней суставов и плоскостопия.
Мануальный терапевт может оказать помощь при определенных аутоиммунных заболеваниях (ревматизм, ревматоидный артрит, системная красная волчанка), которые затрагивают опорно-двигательный аппарат. Консилиумы с участием мануального терапевта созываются для детей с врожденными аномалиями опорно-двигательного аппарата. В этом случае интересы ребенка представляют его родители или опекуны.
- врач-терапевт или врач-педиатр
- врач-невролог
- врач-травматолог-ортопед
- врач-ревматолог
- врач, осуществляющий УЗИ
- врач-рентгенолог
- врач-лечебной физкультуры
- врач-массажист
- врач-физиотерапевт
- врач-рефлексотерапевт
- Возможно ли мануальная терапия в целом или есть противопоказания?
- Какие виды ручных воздействий необходимы в этом случае?
- Каков режим и продолжительность курса (или курсов) мануальной терапии?
- Каким результатом можно ожидать от проведения процедуры?
- Когда можно примерно ожидать улучшения состояния?
- Возможно ли одновременное применение мануальной терапии с другими методами лечения?
Обследования при беременности: второй триместр (с 14-й по 27-ю неделю)
Во II триместре рекомендуется посещение гинеколога один раз в 2–3 недели. Начиная с 16-й недели, врач измеряет высоту положения дна матки и объем живота, чтобы оценить правильность развития ребенка. Эти данные регистрируются на каждом приеме. В 18–21 неделю проводится второй скрининг, также известный как «тройной тест».
Второй скрининг позволяет определить уровень ХГЧ, альфа-фетопротеина (АФП) и свободного эстриола (стероидного гормона). Эти показатели вместе позволяют врачам сделать достаточно точную оценку. Однако, даже если обнаруживается высокий риск развития патологии у ребенка, это не является окончательным диагнозом. В таких случаях проводятся дополнительные исследования, например, анализ околоплодных вод (между 14-й и 20-й неделями).
В период с 18-й по 21-ю неделю беременности проводится второе плановое ультразвуковое исследование (УЗИ), на котором оценивается состояние плаценты и околоплодных вод, соответствие развития ребенка нормам, а также можно определить пол малыша.
Обследования в третьем триместре беременности (с 28-й по 40-ю неделю)
Обычно на 30-й неделе беременности врач женской консультации оформляет декретный отпуск и выдает беременной обменную карту. С 30-й по 34-ю неделю проводится третье УЗИ для определения роста и приблизительного веса плода, его положения в матке, состояния плаценты, количества и качества околоплодных вод, а также для выявления наличия обвития пуповины. На основе полученных данных врач дает рекомендации относительно способа родоразрешения.
В период с 32-ой по 35-ую неделю беременности необходимо проведение кардиотокографии (КТГ) — исследование функционирования сердечно-сосудистой системы плода и его двигательной активности. С помощью данного метода можно оценить общее состояние ребенка.
С 36-ой недели и до родов врач будет проводить регулярные осмотры каждую неделю. В течение всего периода беременности гинеколог может назначать дополнительные анализы или направлять будущую маму на консультации к другим специалистам, исходя из особенностей ее беременности.
Ведение беременности во втором триместре
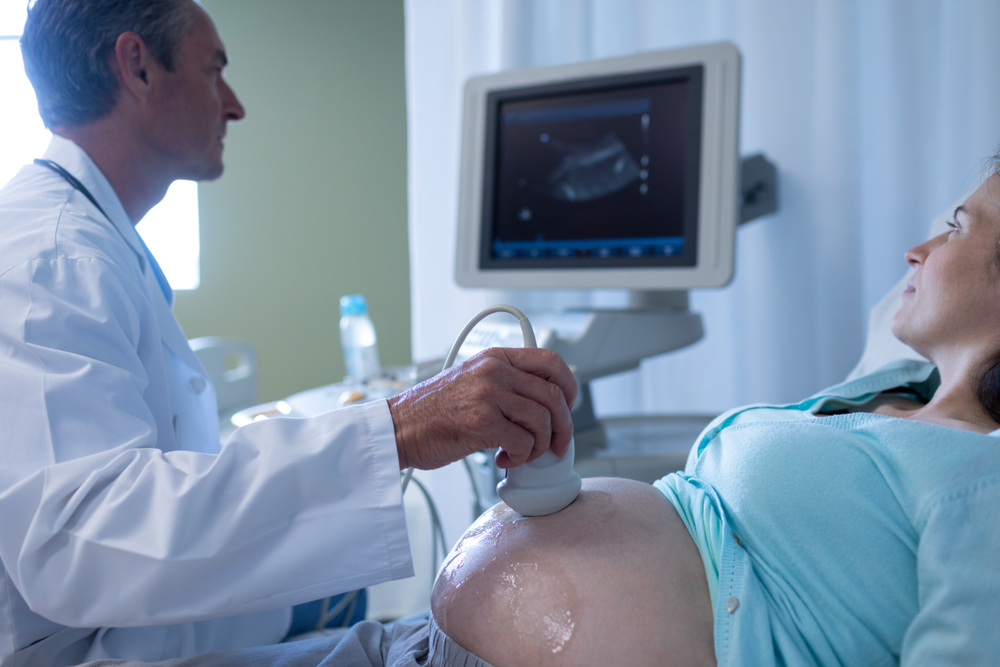
Если ранее это не произошло, то с момента начала второго триместра и до 14 недель развития вашей беременности вы будете подвергнуты первому ультразвуковому исследованию.
Если вы не проходили это обследование в конце первого триместра, то в начале второго вам будет назначено первое биохимическое скрининговое исследование, также известное как «двойной тест». Вам будет взята кровь из вены для анализа уровня протеина PAPP-A (плазменный белок, связанный с беременностью) и гормона HCG. Результаты анализов позволят оценить отсутствие врожденных заболеваний и патологий развития, таких как дефект нервной трубки, синдромы Дауна, Тернера и Эдвардса.
Важно помнить, что это исследование проводится на добровольной основе, и если у вас есть сильные опасения по этому поводу, вы можете отказаться от него.
Важно отметить, что не всегда расхождение показателей анализа со средними значениями нормы указывает на наличие патологии. Если вы ощущаете беспокойство, необходимо проконсультироваться со своим лечащим врачом. Возможно, он порекомендует вам пройти дополнительное медико-генетическое обследование.
Во втором триместре беременности, с 16-й по 20-ю неделю, предстоит пройти второй скрининг, также известный как «тройной тест». На этот раз будет проводиться анализ крови на уровень альфа-фетопротеина (АФП), хорионического гонадотропина (ХГЧ) и эстриола.
Во второй раз во время беременности вам будет взят мазок для проверки микрофлоры и наличия урогенитальных инфекций.
Вам будет предоставлена возможность пройти повторный клинический анализ крови и анализ на наличие ВИЧ, гепатита В и С, а также реакцию Вассермана.
Со 18-ой до 20-ой недели у пациента открывается новая возможность наблюдать за своим малышом: врач назначает следующее УЗИ. Наблюдается активный рост плода, слышимость его сердечных сокращений, а врач оценивает прогресс развития плода, функционирование его внутренних органов и систем, а также соответствие его размеров нормативам.
На 24 – 28-й неделе проводится анализ крови на уровень глюкозы.
Управление беременностью в третьем триместре
С данным периодом начинается более тщательное наблюдение за вашим физическим состоянием.
В период с 27-й до 30-й недели может быть назначено первое исследование КТГ — кардиотокографии плода. Эта процедура позволяет оценить активность вашего ребенка и характеристики его сердечной деятельности. КТГ ничего не сообщает о состоянии самой будущей мамы. Ее результаты могут указывать на наличие или отсутствие гипоксии (кислородного голодания).
С 30-й недели ваш врач захочет видеть вас чаще – каждые две недели.
30-я неделя иногда называется «декретной»: вы получаете обменную карту и больничный лист для формализации декретного отпуска. С этого момента начинается новый этап в вашей жизни с малышом, где вы переходите на более спокойный ритм и активно готовитесь к предстоящему родам.
Для получения обменной карты на 30-й неделе необходимо пройти дополнительные лабораторные исследования крови: сдать третий клинический и биохимический анализы, анализ на гепатит В и С, ВИЧ и реакцию Вассермана. Также нужно посетить терапевта и стоматолога. Третий раз во время беременности необходимо провести анализ на микрофлору и урогенитальные инфекции.
На 30-34 неделе вам будет назначено ультразвуковое исследование (УЗИ). Врач будет оценивать объем околоплодных вод, определять положение плода и наблюдать за состоянием плаценты. Вам предстоит первая допплерометрия, которая поможет оценить кровообращение в плаценте и сосудах плода.
С 36-й недели вам необходимо чаще посещать ведущего врача вашей беременности, они становятся еженедельными.
В 36 – 37 недель беременности будет проведен повторный мазок для определения микрофлоры и урогенитальных инфекций, а также будет проведено анализирование крови на уровень глюкозы, свертываемость и резус-конфликт. Также будет выполнено ЭКГ.
К 36 неделям беременности, вероятно, вы уже определитесь с выбором роддома. Если у вас есть возможность, вы можете заключить контракт на роды в частном медицинском учреждении, где будет проводиться мониторинг беременности в оставшееся время.
Если планово назначено кесарево сечение, врач может назначить дату госпитализации.
С 38-й недели беременности врач определяет готовность вашей шейки матки к родам, а с 40-й недели, на основе наблюдений, может потребоваться дополнительное УЗИ и КТГ для оценки состояния плода.
Внимательность к состоянию здоровья и благополучию нерожденного ребенка является приоритетом, несмотря на то, что его рождение отложено на более поздний срок времени. Посещения врача, медицинские анализы, скрининги и тревожность, связанная с их результатами, требуют затрат времени, физической и эмоциональной энергии. Однако ваши усилия и вложения оправдают себя, когда роды будут уже позади и вы увидите своего кроху, здорового и счастливого!
Вам понравилась статья?
Когда вставать на учет по беременности?
Важно зарегистрироваться на приеме в женской консультации до 12 недель беременности. Самое оптимальное время для этого —
Ранняя регистрация на приеме имеет множество преимуществ:
— Позволяет точно определить срок беременности и предстоящих родов;
— Сдача анализов и обследование у специалистов в первом триместре помогает предотвратить осложнения беременности и препятствовать обострениям хронических заболеваний;
— Своевременное проведение пренатальной диагностики врожденных пороков развития плода, что определяет последующую тактику ведения беременности;
— Возможность получить дополнительное единовременное пособие от государства.
Врачи в период беременности: приемы у акушера-гинеколога
Акушер-гинеколог становится главным специалистом, сопровождающим будущих мам. Он контролирует прогресс беременности, развитие ребенка, следит за возможными проблемами вне половой сферы. Иными словами, он руководит процессом наблюдения и при необходимости обращается за помощью к другим специалистам.
Если беременность протекает нормально, то женщина должна встречаться с гинекологом не менее пяти раз.
Ориентировочный график приемов следующий:
- в первом триместре — не реже одного раза в месяц;
- во втором триместре — два раза в месяц;
- в третьем триместре — один раз в 10 дней.
После осмотра всех необходимых специалистов, врач-акушер-гинеколог дает заключение о возможности беременности. Это необходимо сделать до 12 недель. Окончательное заключение о возможности выношивания беременности с учетом состояния женщины и плода делает врач-акушер-гинеколог до 20 недель беременности.
Врачи всех специальностей с особым вниманием и заботой относятся к консультациям беременных женщин. Не стоит пренебрегать посещениями врачей во время беременности. Визиты согласно вышеуказанным рекомендациям помогут контролировать ход беременности, хронические заболевания и предотвратить возникновение осложнений.
Надеемся, эта статья была вам полезна. Чтобы получать подобные материалы, подпишитесь на нашу рассылку. Она будет снабжать вас полезной и актуальной информацией не только во время беременности, но и в первые, самые сложные месяцы материнства
- Документ Министерства здравоохранения Российской Федерации «Нормальная беременность» из 2020 года.
- Приказ Министерства здравоохранения России от 20.10.2020 г. № 1130н, который утверждает порядок оказания медицинской помощи в области акушерства и гинекологии.
- Книга «Акушерство: национальное руководство», под редакцией Г.М. Савельевой, Г.Т. Сухих, В.Н. Серова, В.Е. Радзинского. Второе переработанное и дополненное издание. Москва: ГЭОТАР-Медиа, 2022.
- Статья «Роль офтальмологического обследования во время беременности» авторов С.И. Арабаджян, Д.В. Анджелова, Е.Г. Полунина, Э.Э. Казарян, И.В. Щеголева. Уральский медицинский журнал. 2018;(1):108-111.
- В соответствии с приказом Министерства здравоохранения Российской Федерации от 01.11.2012 г. No 572н, утверждается Порядок предоставления медицинской помощи в области «акушерства и гинекологии» (за исключением применения вспомогательных репродуктивных технологий).
