Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
НГД (недостаточность плаценты) при беременности на поздних сроках может стать серьезной проблемой. Это состояние характеризуется недостаточным кровоснабжением плода и может привести к различным осложнениям для матери и ребенка. В следующих разделах статьи мы расскажем о причинах возникновения НГД, ее симптомах, методах диагностики и лечения, а также о возможных последствиях для здоровья мамы и малыша. Не пропустите важную информацию о том, как своевременно выявить и предотвратить проблемы с плацентой на поздних сроках беременности.
Что такое Нагноение после гибели плода при беременности на поздних сроках?
Нагноение после гибели плода (НГП) — это серьезное осложнение, которое может возникнуть у женщин на поздних сроках беременности, когда плод умер или подвергся внематочной смерти. Этот процесс связан с разложением тканей плода и плаценты внутри матки и может привести к развитию инфекции, сепсиса и других опасных состояний.

Причины развития НГП
Основной причиной развития НГП является остановка кровообращения в плаценте после гибели плода. Это приводит к некрозу тканей и последующему разложению органических веществ, что создает благоприятную среду для размножения бактерий и возникновения инфекции.
Симптомы НГП
Симптомы НГП могут включать в себя выделения из влагалища с неприятным запахом, боль и нагноение в области матки, повышенную температуру тела, слабость, головную боль и другие признаки интоксикации организма.
Лечение и профилактика НГП
Лечение НГП обычно включает в себя удаление остатков плода и плаценты из матки, применение антибиотиков для предотвращения инфекции, борьбу с сепсисом и другие меры поддерживающей терапии. Для предотвращения НГП важно своевременное обращение к врачу при появлении симптомов угрозы прерывания беременности и других патологий.
НГД при беременности: что это и как влияет на здоровье будущей мамы и ребенка?
Незначительное гестационное сахарное диабет – это патологическое состояние, возникающее у женщин во время беременности, при котором отмечается повышение уровня глюкозы в крови, но не достигающее критической отметки для постановки диагноза сахарного диабета. В случае отсутствия своевременного лечения, данное состояние может оказывать негативное влияние на здоровье будущей матери и плода.
Беременность представляет собой особый период в жизни женщины, сопровождающийся рядом изменений в ее организме. Одним из таких изменений является повышение уровня глюкозы в крови. У некоторых женщин, будущих матерей, наблюдается повышение концентрации глюкозы, что может привести к развитию незначительного гестационного сахарного диабета (НГД). НГД – это состояние, характеризующееся уровнем глюкозы в крови выше нормы, но недостаточным для диагностики сахарного диабета.
Повышенный уровень глюкозы в крови при нарушениях гормонального обмена у беременных объясняется тем, что организм женщины находящейся в положении производит повышенное количество инсулина, но не всегда его достаточно для поддержания нормального уровня глюкозы. В случае непринятия мер по лечению нарушений гормонального обмена уровень глюкозы может продолжать возрастать и достичь критической отметки, указывающей на сахарный диабет.
Какие последствия для здоровья будущей матери и ребенка имеют нарушения гормонального обмена в организме?
У беременных женщин с нарушениями гормонального обмена может возникнуть преэклампсия — серьезное осложнение беременности, которое характеризуется высоким артериальным давлением, наличием белка в моче и отеками. Как правило, преэклампсия развивается во второй половине беременности и может привести к преждевременному родоразрешению.
Кроме того, у беременных женщин с нарушениями гормонального обмена существует повышенный риск развития диабетической ретинопатии — заболевания глаз, которое может привести к нарушению зрения и даже его потере.
У новорожденного, происходящего от матери с нарушением глукозо-толерантности беременных женщин (НГД), возможно возникновение высокого веса при рождении, что может повысить риск осложнений в процессе родов. Кроме того, такие дети подвержены увеличенному риску развития диабета в будущем.
Каким образом осуществляется лечение НГД?
Для терапии НГД применяются диета и физические упражнения. Пациентке предоставляются рекомендации относительно питания с целью поддержания нормального уровня глюкозы. Более того, врач может назначить прогестерон для снижения уровня глюкозы.
В случае, если диета и физические упражнения не приносят желаемого эффекта, женщине могут быть назначены инсулиновые препараты. В таком случае женщина должна быть готова к периодическому измерению уровня глюкозы и введению инсулина при помощи инъекций.
Нарушение генитальной деятельности (НГД) является серьезным состоянием, требующим незамедлительного лечения. Женщины, планирующие зачатие, обязаны пройти обследование на наличие НГД. Однако, если НГД был обнаружен уже во время беременности, не следует впадать в панику. Главное — следовать рекомендациям медицинского специалиста и лечить это состояние для сохранения здоровья матери и ребенка.
- сахарный диабет;
- отклонения в работе сердечно-сосудистой или эндокринной систем;
- дисфункция щитовидной железы;
- системные заболевания;
- генетические аномалии.
2. Воспалительные заболевания половой системы.
3. Вирусные инфекции.
4. Поздний гестоз (осложнение нормальной беременности во второй половине).
5. Угроза выкидыша, предшествующие повторные выкидыши и прерывания беременности.
6. История бесплодия.
7. Неоплазии матки.
8. Конфликт Rh-факторов (образование антител в организме матери в ответ на Rh-положительный фактор плода).
9. Врожденные дефекты репродуктивной системы женщины.
Экзогенные причины (внешние)
- Вредные привычки (табакокурение, употребление алкоголя или наркотических веществ).
- Недостаточное питание.
- Проживание в неблагоприятной экологической среде.
- Работа будущей матери на опасных производствах.
- Возраст беременной до 18 лет или старше 35 лет.
- Избыточная физическая, эмоциональная и психическая нагрузка.
Варианты и градации нарушения моторно-психологического развития
Формы
Имеется два типа данной патологии: первичная и вторичная, возникающие на различных сроках беременности.
1. Первичная форма развивается в первом триместре и связана с нарушением:
- имплантации зародыша в матку;
- формирования плаценты;
- крепления плаценты.
2. Вторичная форма развивается после 16 недель беременности и связана с внешними или внутренними причинами.
При первичной форме данной патологии возможны внутриутробная гибель плода или выкидыш.
Степени тяжести
В гинекологии принято выделять 3 основных степени сердечно-сосудистых нарушений в системе «матка-плацента-плод». Они зависят от местоположения аномальных изменений.
1. 1 степень.
- Слабое нарушение кровотока. Развивается между маткой и плацентой при сохранении нормального кровообращения в системе «плацента-плод». Ребенок в этом случае получает достаточное количество необходимых ему веществ.
- Нарушение кровотока развивается между плацентой и плодом при сохранении нормального кровообращения в системе «матка-плацента». Маточные кровеносные сосуды функционируют нормально. Нарушения локализуются внутри плаценты.
2. Состояние средней степени. Наблюдается нарушение кровотока в системе «матка-плацента-плод». Выраженность гипоксии (кислородного голодания) плода незначительна. Однако следует обратить внимание на опасность, так как неизвестно, будет ли гипоксия продолжать прогрессировать.
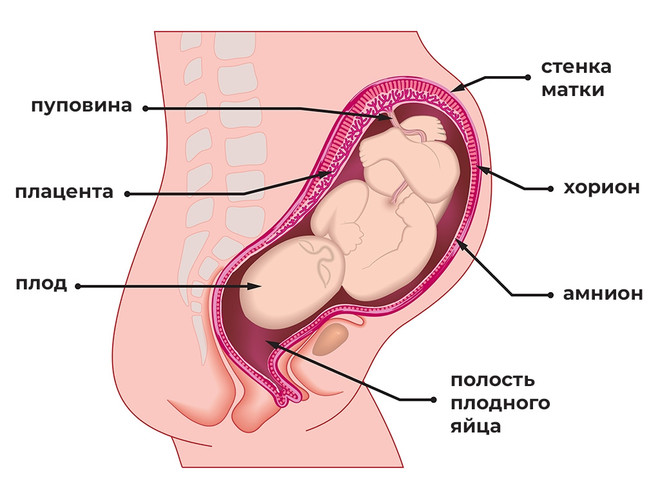
Третья степень. Наблюдается критическое нарушение межпозвоночной кровообращения, что требует срочного медицинского вмешательства с целью предотвращения гипоксии или смерти плода в утробе.
Причины гидроамниоза при беременности
Гидроамниоз при беременности может иметь два противоположных механизма развития: нарушение функции выделения вилий плодных оболочек и патологическое увеличение объема амниотической жидкости из-за нарушения всасывания. В норме амниотическая жидкость поглощается через легкие и кишечник плода, а также самой амниотической оболочкой. Гидроамниоз при беременности также может развиться при нарушении глотательной функции плода. При этом объем амниотической жидкости остается нормальным, но жидкость не успевает быть поглощенной (в норме околоплодные воды обновляются каждые 3 часа, а плод справляется с поглощением до 4 литров в сутки).
До сих пор не установлены окончательные причины возникновения многоводия при беременности. Медицинские специалисты полагают, что наличие нарушений обменных процессов, включая сахарный диабет, значительно увеличивает вероятность развития акушерской патологии. Часто многоводие при беременности связано с заболеваниями почек и сердечно-сосудистой системы.
Уровень риска полигидрамниона повышается в случае резус-конфликта. Еще одной распространенной причиной многоводия при беременности являются инфекции, при этом возникает опасность заражения плода внутриутробно. Наибольшую угрозу представляют возбудители краснухи, герпеса, токсоплазмы и цитомегаловируса.
- Постепенное (прогрессирующее) многоводие
- Острое (периодическое) многоводие
При постепенном многоводии объем амниотической жидкости увеличивается постепенно на протяжении всей беременности. В случае острого многоводия, увеличение объема амниотической жидкости происходит резко и быстро.
Симптомы многоводия при беременности могут включать:
- Быстрое увеличение живота
- Частые высокие позиции плода
- Отсутствие ощущения напряженности брюшной стенки
- Трудности в определении положения плода
В некоторых случаях, многоводие может быть без симптомов и выявляется только при проведении ультразвукового исследования.
- Хроническое многоводие во время беременности — наиболее благоприятная форма развития этой патологии, когда есть большие шансы сохранить беременность до ожидаемого срока родов. В этом случае многоводие постепенно возникает, сопровождается незначительными клиническими проявлениями и успешно поддается консервативному лечению.
- Острое многоводие во время беременности — это серьезная форма, характеризующаяся быстрой аккумуляцией ЖВВ (в течение нескольких часов). Чаще всего такая патология проявляется на 16-18 неделе беременности, приводит к тяжелому состоянию матери и ребенка. Эта форма может быть причиной преждевременного аборта, тяжелых врожденных аномалий, мертворождения и вызывает серьезные осложнения для пациентки.
Уровень гидроамниота во время беременности зависит от количества амниотической жидкости: незначительное – менее 3 литров, умеренное – от 3 до 5 литров, значительное – более 5 литров.
Острая форма
Острый дефицит кислорода может возникнуть в любой момент, даже во время родоразрешения. При таком диагнозе требуются неотложные оперативные мероприятия. Если это происходит на поздних сроках, то, скорее всего, будет вызвано родоразрешение или проведено кесарево сечение.
Осложнения зависят от степени тяжести гипоксии, индивидуальных особенностей здоровья женщины и хода беременности:
- При повышенной вязкости крови роженицы, ее тканей и тканей ребенка, возникает значительный дефицит кислорода и питательных веществ. Это приводит к кровоизлиянию и некрозу некоторых клеток у младенца после рождения. Чаще всего страдает нервная система и мозг;
- Патология вызывает преждевременное старение и отслоение плаценты, что представляет угрозу для здоровья как ребенка, так и матери. Существует вероятность возникновения преждевременных родов, кровотечения и геморрагического шока у ребенка, что приводит к обескровливанию.
Последствия кислородного голодания для ребенка в дальнейшей жизни сложно предсказать. Однако статистика показывает, что такие дети имеют ослабленный иммунитет, страдают от частых заболеваний и испытывают трудности с концентрацией внимания и обучением.
Причины гипоксии
Существует множество факторов, которые влияют на развитие гипоксии:
- хронические заболевания у женщины и ослабленный иммунитет;
- неправильный образ жизни, чрезмерное употребление алкоголя, никотина, лекарственных препаратов.
Это отрицательно сказывается не только на общем состоянии здоровья, но и на развитии плода, кровообращении и других системах поддержания жизни.
Также среди причин гипоксии можно выделить:
- резус-конфликт;
- инфекционные заболевания во время беременности;
- патологические отклонения в развитии;
- неправильное расположение пуповины (обвитие, выпадение);
- продолжительный токсикоз, гестоз;
- многоплодная беременность;
- недостаток или избыток околоплодных вод;
- патологии плаценты;
- психологический фактор: сильные стрессы и неврозы;
- Нарушение структуры матки и репродуктивных органов;
- Недостаточное питание;
- Неблагоприятная экологическая обстановка;
- Использование успокоительных препаратов и наркоза при родоразрешении.
Рекомендуется планировать беременность. Это позволяет выявить возможные угрозы и риски. Один из основных моментов — постоянное наблюдение у врача-гинеколога во время беременности.
Врач-гинеколог внимательно изучает историю болезни и детально расспрашивает женщину о самочувствии и любых изменениях. Выявленная гипоксия вовремя требует лечения, если это не острый форма.
Нгд при беременности что это такое простыми словами
Во время беременности происходят изменения в организме женщины. Одно из таких изменений — это нарушение гликемического доминирования, или НГД, которое может быть диагностировано некоторыми врачами. Давайте вместе разберемся, что означает это состояние и какие могут быть его последствия для матери и ребенка.
* НГД: что это такое?
Нарушение гликемического доминирования (НГД) — это временное нарушение уровня сахара в крови у беременных женщин. В нормальном состоянии организм должен эффективно регулировать уровень глюкозы в крови и поддерживать его на стабильном уровне. Однако, при нарушении гликемического доминирования, регуляция нарушается, и уровень сахара может быть выше нормы.
Причины возникновения гликемического доминирования точно неизвестны, однако есть несколько факторов, которые могут повысить риск развития этого состояния у беременных:
1. Генетическая предрасположенность: если у матери или отца ранее был диагностирован диабет в любой форме, то вероятность развития гликемического доминирования увеличивается.
2. История гликемического доминирования: женщины, у которых ранее была поставлена диагноз гликемического доминирования во время предыдущих беременностей, имеют повышенный риск развития гликемического доминирования в следующих беременностях.
3. Возраст беременной: особенно высокий риск гликемического доминирования у женщин, старше 35 лет.
4. Избыточный вес или ожирение: женщины с избыточным весом или ожирением также подвержены риску развития гликемического доминирования.
Несмотря на временную природу гликемического доминирования, оно может иметь серьезные последствия как для матери, так и для ребенка.
— Негативные последствия для матери: Нарушение глюкозо-толерантности может повысить риск развития диабета 2 типа в дальнейшем. У женщин с нарушением глюкозо-толерантности также могут возникать проблемы с сердечно-сосудистой системой.
— Негативные последствия для ребенка: Ребенок матери с нарушением глюкозо-толерантности может иметь большие размеры и высокий вес при рождении (более 4 кг). Это усложняет процесс родов и может требовать проведения кесарева сечения. Кроме того, у таких детей повышается риск развития сахарного диабета и ожирения в будущем.
* Диагностика и лечение нарушения глюкозо-толерантности
Диагностика нарушения глюкозо-толерантности производится путем измерения уровня сахара в крови после приема определенного количества глюкозы. В случае повышенного уровня сахара, врачи могут поставить диагноз нарушения глюкозо-толерантности.
Лечение нарушения глюкозо-толерантности обычно включает изменение питания, физическую активность и, в некоторых случаях, прием лекарственных препаратов для нормализации уровня сахара.
Для предотвращения НГД у беременных женщин существуют несколько методов:
1. Следование здоровому образу жизни: правильное питание, физическая активность и поддержание умеренного веса помогут уменьшить риск развития НГД.
2. Регулярный медицинский контроль: женщинам с повышенным риском развития НГД рекомендуется проходить регулярные медицинские обследования и контролировать уровень сахара в крови.
НГД — это временное нарушение регуляции уровня сахара в крови у беременных женщин. Хотя оно может иметь потенциальные последствия для матери и ребенка, в большинстве случаев соблюдение здорового образа жизни и регулярный медицинский контроль помогают успешно справиться с этим состоянием.
Как обеспечить стабильное давление во время беременности
Какой подход является предпочтительным в случае резкого повышения давления у беременной женщины? Даже если это впервые отмечается, рекомендуется не рисковать, а вызвать бригаду скорой помощи. Если симптомы гипертонии уже были зафиксированы лечащим гинекологом и назначены гипотензивные препараты, следует принять разрешенную таблетку.
Во время приступа гипертонии рекомендуется лечь на левый бок — таким образом плоду будет доставляться больше крови, и он не будет испытывать недостатка кислорода. Будущей матери следует отвлечься, успокоиться и делать глубокие вдохи, а также лучше всего открыть окна для проветривания помещения. Затем измерение давления следует проводить каждые 15-20 минут, пока состояние не стабилизируется.
Чтобы избежать повышения давления, беременной женщине следует соблюдать следующие рекомендации:
Если уровень артериального давления, напротив, является недостаточным, рекомендуется периодически обращаться к врачу. Пониженное давление часто сопровождается недостаточным сном, хронической усталостью, депрессивными состояниями. Поэтому женщине в положении назначают успокоительные и седативные препараты, если она подвержена стрессам.
Желательно стабилизировать режим дня, полноценно отдыхать, избегать чрезмерной физической нагрузки, ложиться и вставать в одно и то же время. Какое давление считается нормальным в данном случае – расскажет лечащий врач, который знает индивидуальные особенности организма будущей родительницы. Если показатели тонометра регулярно колеблются, женщину берут под постоянный контроль.
Чем грозит низкое плацентарное расположение?

Данный заболевание считается опасным для жизни и здоровья как ребенка, так и его матери. К наиболее серьезным опасностям относятся:
- Аборт или преждевременные роды. Вероятность такого исхода обусловлена тем, что при недостаточности плаценты матка испытывает большие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже эмоциональный стресс могут вызвать интенсивные сокращения матки, выталкивающие плод наружу. При этом вероятность такого исхода сохраняется на протяжении всего периода беременности.
- При нахождении плаценты в низком положении в начальный период беременности, возрастает вероятность некорректного расположения плода на 50%. В процессе развития в утробе матери, будущий ребенок стремится занять такую позицию, чтобы его голова минимально контактировала с окружающими предметами, включая «место ребенка». Поперечное или тазовое предлежание плода нарушает естественный ход родов и является патологическим состоянием, представляющим угрозу для самого плода и его матери.
- При низком предлежании плаценты нарушается поступление питательных веществ и кислорода к эмбриону. Хроническая и острая гипоксия вызывают необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития и в случае родов могут привести к его смерти.
- Маточные кровотечения являются опасным осложнением для женщин, страдающих от плацентарной недостаточности во время беременности. Особенно они возникают на поздних сроках, когда ребенок становится крупным и оказывает большое давление на стенки матки. В результате возможно отслоение плаценты от эндометрия. Постоянные, но незначительные кровотечения способствуют развитию анемии у матери, которая в свою очередь может привести к хронической эмбриональной гипоксии. При значительном отслоении плаценты возникает риск обширного кровоизлияния с геморрагическим шоком, что является фатальным и для матери, и для ее ребенка.
Все перечисленные осложнения придают предлежанию плаценты опасность с патологической точки зрения. Поэтому, если это обнаруживается, женщина попадает в группу лиц, находящихся в риске. Врачи разрабатывают специальную стратегию лечения в зависимости от типа патологии, которая позволяет сохранить как жизнь матери, так и ребенка.
Совершите первый шагзапишитесь на консультацию к врачу!
Запись на консультацию у медицинского специалиста
К сожалению, даже при современном уровне развития медицины специального и полностью эффективного лечения этого заболевания не существует. Врачи не располагают методами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего принимается ожидательная тактика, при которой она может самостоятельно переместиться в нормальное положение. Это происходит чаще всего, но не всегда – в таких случаях пациентке назначается лечение, направленное на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на протяжении всей беременности необходимо принимать следующие типы препаратов:
- спазмолитики — они снижают тонус матки и уменьшают вероятность выкидыша (на ранних сроках) и преждевременных родов (на поздних этапах);
- Препараты, содержащие железо, используются для компенсации анемии, возникающей из-за кровотечений, и для предотвращения кислородного голодания плода.
- Антиагреганты и вазодилататоры – это лекарства, которые препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, улучшая тем самым кровообращение в плаценте и пуповине.
- Гормональные препараты применяются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), которые обеспечивают нормальное развитие плаценты.
Кесарево сечение — это медицинская процедура, которая выполняется на поздних стадиях беременности, когда плод уже достиг определенной степени развития. Она применяется как крайнее средство для предотвращения обильных кровотечений, вызванных расслоением плаценты во время естественных родов, если она полностью или частично перекрывает родовой канал. Кесарево сечение обычно выполняется в случаях, когда эта патология сочетается с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды возможны при низком расположении плаценты во время беременности, при условии, что:
- плод имеет небольшие размеры и находится в правильной позиции (головой к родовому каналу);
- у пациентки нормальный размер таза и родовых путей, отсутствие строфорных аномалий репродуктивной системы;
- Отсутствие кровотечений, указывающих на отслоение плаценты от маточного эндометрия;
- Правильное положение, размер и состояние шейки матки, имеющей ключевую роль в процессе родов.
В некоторых случаях при естественных родах с предлежанием плаценты может потребоваться хирургическая помощь. Задача медицинских специалистов заключается в облегчении движения плода по родовым путям и снижении объема кровотечений. Не проводится медикаментозная стимуляция родов при любой форме патологии, процесс должен протекать естественным путем, не оказывая дополнительного нагрузки на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих развитию этой патологии:
- Отказ от вредных привычек — курение, употребление алкоголя и наркотических веществ;
- Профилактика или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- Ограничение физической (включая сексуальную) активности, которая создает дополнительную нагрузку на репродуктивную систему.
Современное уровень медицины позволяет своевременно обнаружить плацентарное предлежание в ранние сроки беременности и разработать эффективную стратегию для сохранения жизни ребенка. Однако, если такая возможность отсутствует или риск для матери слишком высок, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, насколько строго пациентка следовала рекомендациям врача.
