Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Серозный выпот обычно лечится консервативными методами, включая прием лекарственных препаратов для удаления лишней жидкости из организма. Кроме того, может быть назначена диета с ограничением соли и жидкости. В случаях сильного выпота, требующего дренирования, может потребоваться хирургическое вмешательство.
Следующие разделы статьи расскажут о причинах возникновения серозного выпота, симптомах и диагностике этого заболевания, а также о принципах лечения и профилактике. Кроме того, будет дан краткий обзор методов дренирования в случае необходимости хирургического вмешательства. Узнайте, как правильно управлять этим состоянием и вернуть себе здоровье.
Как лечить серозный выпот
Серозный выпот – это скопление жидкости в полости плевры. Это состояние может быть вызвано различными причинами, такими как инфекции, рак или травма. Лечение серозного выпота зависит от его причины и тяжести.

Консервативное лечение
В большинстве случаев серозный выпот можно успешно лечить консервативными методами. Для этого могут быть назначены противовоспалительные препараты, диуретики или антибиотики, в зависимости от обстановки. Процедуры дренирования также могут помочь освободиться от жидкости.
Хирургическое лечение
В некоторых случаях может потребоваться хирургическое вмешательство для удаления жидкости из плевральной полости. Это может включать в себя процедуры, такие как торакоцентез, торакоскопия или торакотомия. Эти операции помогают дренировать жидкость и улучшают состояние пациента.
Физиотерапия
После лечения серозного выпота важно поддерживать здоровье легких и плевры. Физиотерапия может помочь улучшить дыхательную функцию и уменьшить риск появления рецидивов. Регулярные упражнения и дыхательная гимнастика также могут быть рекомендованы.
Важно обратиться к врачу при первых признаках серозного выпота, чтобы начать лечение как можно скорее. Только специалист может определить оптимальный метод лечения и обеспечить наиболее эффективное восстановление.
Экссудат
Экссудат — это нормальная жидкость, которая образуется во время воспалительных процессов. Она выделяется из сосудов и скапливается в тканях и полостях. Исходно экссудат прозрачен, но при вторичной инфекции или примеси крови получает другой оттенок.
Состав экссудата в основном состоит из плазмы крови. В этой жидкости содержатся минеральные вещества, белки, эритроциты, отмершие клетки и лейкоциты, что делает ее мутной. Форма экссудата зависит от преобладающих элементов в нем.
Вместе с экссудатом выделяются активные компоненты, которые помогают очищать пораженную область и способствуют дальнейшему восстановлению тканей. Это включает иммуноглобулины, биологически активные вещества и ферменты плазмы крови.
При воспалении слизистых оболочек вначале происходит выделение серозного экссудата. Если не лечить или возникнет осложнения, и попадут инфекции, то жидкость превратится в иные формы.
Прогноз и возможные осложнения
Из-за выделения экссудата, кровоток в месте воспаления замедляется или полностью останавливается из-за сдавливания лимфатических сосудов и венул. Это является биологическим защитным механизмом, который предотвращает распространение инфекции по тканям.
Однако накопление экссудата вызывает боль из-за сдавливания нервных окончаний и образования спаек. Это приводит к нарушению функций внутренних органов, развитию патологических процессов и воспалению тканей. В некоторых случаях, при скоплении экссудата в полостях и альвеолах, развиваются перикардит, плеврит, отек легких и другие заболевания.
Пожалуйста, обратите внимание!
Информация, расположенная на данном сайте, не предназначена для самостоятельного определения диагноза и проведения лечения, и не может заменить личную консультацию специалиста-врача.
МКБ-10
J90 Плевральный выпот, не классифицированный в других рубриках
- Факторы, вызывающие серозный плеврит
- Механизм развития
- Клинические проявления серозного плеврита
- Методы диагностики
- Методы лечения серозного плеврита
- Прогноз и профилактика заболевания
- Стоимость лечения
Общие сведения
Серозный плеврит, включая геморрагический и гнойный плеврит (эмпиему плевры), является экссудативным плевритом. Фаза серозного выпота обычно является продолжением фибринозного (сухого) плеврита. Серозные плевриты в области пульмонологии различаются по причинам (инфекционные и асептические), по течению (острые, подострые и хронические) и по характеру распространения (диффузные и локализованные). Инфекционные серозные плевриты делятся по типу воспалительного возбудителя (вирусный, пневмококковый, туберкулезный и т. д.), а асептические — по основному типу патологии (онкологический, ревматический, травматический и т. д.).

Серозный выпот в плевральной полости имеет медицинское название серозный плеврит. Гнойное скопление экссудата называется эмпиемой, крови — гемотораксом, а лимфы — хилотораксом.
Обычно, серозная жидкость накапливается в плевральной полости из-за повышения гидростатического давления, снижения осмотического давления (транссудат, которое возникает при сердечной, печеночной или почечной недостаточности) или повышения давления в капиллярах из-за патологии плевры или соседней легочной ткани (экссудативный выпот).
Причины большинства случаев серозного плеврита (табл. 12, 13) могут быть выявлены при полноценном сборе анамнеза, физикальном обследовании и проведении необходимых исследований.


а) Клинические данные оцениваются. Симптомы (боль при вдохе и кашле) и признаки плеврита (шум трения плевры) часто предшествуют образованию выпота, особенно у пациентов с такими основными заболеваниями, как пневмония, инфаркт легкого или заболевания соединительной ткани.
Однако, если у пациента есть только одышка, начало заболевания может протекать без явных других проявлений, и степень одышки зависит от объема и скорости накопления жидкости. Прогностические признаки плеврального выпота можно найти в отдельной статье на нашем веб-сайте — пожалуйста, воспользуйтесь формой поиска выше.
б) Проводятся исследования.
1. При проведении рентгенологического исследования в прямой передней проекции в вертикальном положении органов грудной клетки обнаруживается класическая тень плевральной жидкости. Эта тень имеет форму изогнутой тени у основания легкого и сглаживает реберно-диафрагмальный угол, а также поднимается в направлении к лопатке. Кажется, что жидкость распространяется вдоль контура боковой стенки грудной клетки. Однако на самом деле на этом уровне жидкость окружает всю поверхность легкого, однако рентгенологическая тень образуется только там, где рентгеновский луч проходит через жидкость параллельно боковой стенке грудной клетки.
Для детектирования жидкости в органах грудной клетки при рентгенографии в прямой передней проекции требуется наличие около 200 мл жидкости. Образование рубцов и спаек в плевральной полости, которые возникли ранее, могут быть причиной формирования консолидированного плеврального выпота. Подлегочный выпот, то есть плевральная жидкость, которая накапливается под нижней долей легкого, может имитировать высокое положение купола диафрагмы. Если плевральная жидкость находится в косой щели, это может вызвать появление округлой тени, которая может быть ошибочно принята за опухоль.
Ультразвуковое исследование (УЗИ) представляет собой более точный метод определения наличия жидкости в плевральной полости по сравнению с обзорной рентгенографией органов грудной клетки. Прозрачное гипоэхогенное пространство указывает на транссудат, а наличие подвижных, взвешенных частиц свидетельствует о экссудативном выпоте. Наличие расслоения с наибольшей вероятностью свидетельствует о развивающейся эмпиеме либо о разрешающемся гемотораксе. При подозрении на злокачественную опухоль рекомендуется проведение компьютерной томографии (КТ).
2. В некоторых клинических ситуациях (например, при левожелудочковой недостаточности), до появления нетипичной для данной патологии симптоматики, не требуется получение образца жидкости из плевральной полости. В таких случаях следует назначить соответствующее лечение и затем провести повторную оценку выпота. Однако, в большинстве остальных случаев, требуется взятие материала для постановки диагноза.
Процедура аспирации содержит информацию о цвете и характере жидкости, что помогает различить эмпиему и хилоторакс. Наличие крови указывает на инфаркт легкого или злокачественную опухоль, но также может быть вызвано повреждением сосуда при пункции плевры. Биохимический анализ позволяет отличить транссудат от экссудата (см. таблицу 14), а окраска жидкости по методу Грама позволяет предположить наличие парапневмонического выпота.

Исследование цитологии плевральной жидкости является неотъемлемой частью оценки, поскольку важно узнать, какие клетки преобладают в выпоте. Низкое значение pH может свидетельствовать о инфекционной природе, а также о разрывах пищевода или поздних стадиях злокачественных новообразований.
Если проводить биопсию плевры под контролем ультразвука или компьютерной томографии, можно получить образец ткани для гистологического и микробиологического исследования. При необходимости видеоторакоскопия позволяет непосредственно видеть плевру и выполнить биопсию под визуальным контролем.
в) Методы лечения. Для снятия одышки может потребоваться процедура лечебной аспирации плевральной жидкости. Однако, не рекомендуется удалять более 1,5 литра жидкости одновременно, чтобы не вызвать отек легких. Перед установлением диагноза, необходимо оставить некоторое количество жидкости в плевральной полости, чтобы провести биопсию, когда наберется достаточный объем.
После лечения основного заболевания, которое привело к накоплению жидкости (например, сердечной недостаточности, пневмонии, ТЭДА или поддиафрагмальному абсцессу), плевральный выпот обычно проходит самостоятельно. Варианты лечения плеврального выпота при пневмонии, ТБ и злокачественных новообразованиях обсуждаются ниже.
г) Эмпиема — это когда в плевральной полости накапливается гноятся, которая может быть как жидкой, похожей на серозную жидкость, так и очень густой, так что ее нельзя достать даже иглой с широким отверстием. При цитологическом исследовании обычно находятся большие концентрации нейтрофильных лейкоцитов. Эмпиема может охватывать всю плевральную полость или только ее часть (ограниченная, или локализованная эмпиема) и обычно развивается только на одной стороне.
Вторичное поражение плевры всегда является результатом инфекции в смежном органе, обычно в легких, и чаще всего возникает в результате бактериальной пневмонии и ТБ. Более 40% пациентов с внебольничной пневмонией (ВП) также имеют плевральный выпот (парапневмонический выпот), и около 15% из них развивают вторичную инфекцию. Другие причины включают инфицирование гемоторакса после травмы или операции, разрыв пищевода и прорыв поддиафрагмального абсцесса через диафрагму.
Обе плевральные поверхности покрыты густым, тяжелым воспалительным экссудатом. Гной в плевральной полости часто находится под значительным давлением, и если не будет правильно лечить патологическое состояние, гнойные массы могут проникнуть в бронхи, вызвав образование бронхоплеврального свища и пиопневмоторакса, или пройти через стенку грудной клетки, образуя подкожный абсцесс или полость, также известную как эмпиема неизбежности — самопроизвольный прорыв гнойного содержимого за пределы париетальной плевры.
1. При наличии сильной плевральной боли в груди или постоянно повышенной температуре тела, несмотря на антибиотикотерапию, у пациента с легочной инфекцией возникает подозрение на эмпиему плевры. В некоторых случаях первичная инфекция может быть столь слабой, что проходит незаметно, и первые явные клинические признаки могут быть обусловлены именно эмпиемой. При возникновении эмпиемы системные проявления становятся более яркими (табл. 15).

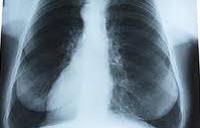
2. Исследование. При рентгенографии органов грудной клетки возможно неотличимое от плеврального выпота клиническое проявление, несмотря на наличие плевральных спаек, ограничивающих эмпиему и создающих тень в форме буквы D на внутренней поверхности стенки грудной клетки (рисунок 1). При наличии воздуха в полости (пневматоракс) вместе с гнойной жидкостью, наблюдается горизонтальный уровень жидкости, который обозначает границу раздела «воздух-жидкость».

Иллюстрация 1. Рентгенограмма органов грудной клетки, которая показывает тень, имеющую форму буквы D в средней части левого легкого, что соответствует эмпиеме. В данном случае в межреберном промежутке был установлен дренаж грудной клетки, однако накопление гноя в ограниченной полости сохранилось.
При использовании ультразвукового исследования можно определить местоположение жидкости, степень утолщения плевры, равномерное скопление экссудата или его осумкованность, наличие фибрина и участков некроза (рисунок 2). Компьютерная томография предоставляет информацию о состоянии плевры, покрытой паренхимой легкого и проходимости главных бронхов.
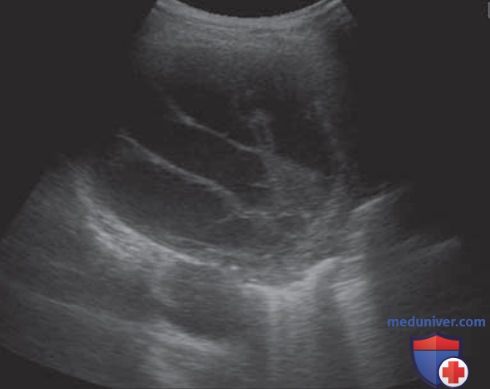
На приведенном рисунке демонстрируется результат ультразвукового исследования, на котором видно образование перегородок.
Для определения наилучшего места для проведения аспирации рекомендуется выполнить ультразвуковое исследование или компьютерную томографию (КТ) с использованием иглы с широким просветом. Если жидкость имеет густую консистенцию и содержит мутный гной, это подтверждает наличие эмпиемы. Дополнительными признаками, указывающими на эмпиему, являются концентрация глюкозы в жидкости менее 3,3 ммоль/л (60 мг/дл), активность ЛДГ более 1000 МЕ/л и pH жидкости менее 7,0 (Н + — более 100 нмоль/л).
В случае наличия густого гноя, необходимо избегать измерения pH, поскольку это может оказать негативное влияние на работу газоанализаторов крови. Во время микробиологического исследования, гной в некоторых случаях оказывается стерильным уже после начала антибактериальной терапии. Иногда бывает сложно отличить туберкулезное поражение от нетуберкулезного, в таких случаях может потребоваться проведение биопсии плевры, гистологического исследования, подробного культурального исследования и/или методов амплификации нуклеиновых кислот.
3. Возможностей для излечения. Лечение эмпиемы будет успешным только при полной устранении инфекции и закрытии полости эмпиемы, что позволит соединить внутренний и наружный листы плевры. Это может наступить, если своевременно выпрямить сдавленное легкое, удалив гной из плевральной полости. Если гной достаточно жидкий, наиболее простым способом достижения этих целей является введение широкого дренажного катетера межреберного типа в самый нижний уровень полости эмпиемы.
В случае получения мутной жидкости или содержимого гнойных полостей в первых порциях аспирата или их обнаружения при УЗИ, необходимо присоединить трубку к отсасывателю с негативным давлением (от -5 до -10 см Н2О) и регулярно выполнять промывание с использованием 20 мл изотонического раствора NaCl. Если микроорганизм, вызвавший эмпиему, идентифицирован, соответствующая антибиотикотерапия должна продолжаться в течение 2-4 недель. Если возбудитель неизвестен, рекомендуется применение эмпирической антибиотикотерапии (например, комбинация ко-амоксиклава или цефуроксима с метронидазолом). Внутриплевральное введение фибринолитических препаратов не приносит пользы.
Развитие гнойного воспаления полости эмпиемы часто останавливается, если начать лечение в ранней стадии. Однако, если межреберная трубка не справляется с удалением гноя (например, если гной густой или ограниченный), требуется хирургическое вмешательство для удаления гноя из полости эмпиемы и разрушения спаек. Если висцеральная плевра сильно утолщена и не позволяет дренировать легкое, может потребоваться хирургическая декортикация легкого. Операция также необходима при образовании бронхоплеврального свища.
Несмотря на широкий ассортимент антибиотиков, эффективных против возбудителей пневмонии, эмпиема по-прежнему остается серьезной причиной заболеваемости и смертности.
Симптомы
Обычно поражается одна из коленных суставов. Синовит может возникать внезапно, либо развиваться в течение нескольких дней, недель и даже месяцев.
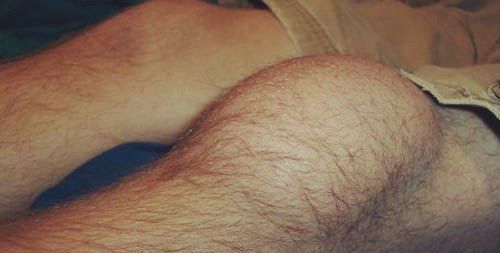
Диагноз — острый посттравматический синовит коленного сустава
Основные симптомы, которые указывают на увеличение количества синовиальной жидкости и ее накопление внутри сустава:
- Болевой синдром (боль может проявляться как в состоянии покоя, так и при активных или пассивных движениях);
- Изменение внешнего вида сустава: отек, увеличение его объема, сглаживание контуров, исчезновение анатомических особенностей, например, ямок и костных выступов;
- Кожа над суставом может оставаться неизменной, но при большом количестве жидкости она становится натянутой и блестящей, а при гнойном воспалении может приобретать цианотический оттенок или становиться красной, Возможно повышение температуры в области кожи над суставом;
- Ограничение функции сустава: из-за боли и отека пациент не может полностью выполнять нужные движения.
При наличии хронической формы синовита, в случае неосуществления соответствующих лечебных мер, происходит деформация сустава. Такое состояние приводит к устойчивому нарушению функциональности движения и ограничению трудоспособности.
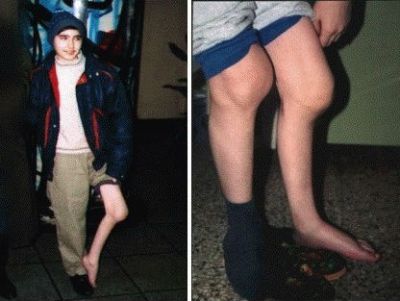
У пациента с гемофилией возникают проблемы с деформацией суставов из-за частого возникновения гемартрозов.
Методы лечения
При выборе метода лечения и тактике при наличии скопления жидкости в коленном суставе, необходимо учитывать причину развития этого нарушения и скорость появления симптомов. Синовит можно лечить как консервативными методами, так и с помощью хирургического вмешательства.
Консервативные способы
Врач назначает консервативную терапию не только для ликвидации симптома – накопления жидкости, но и для избавления от причины, вызвавшей его появление.
На пораженный сустав накладывается плотная повязка из эластического бинта или ортеза. Таким образом, устраняется подвижность в суставе, что может способствовать прогрессированию заболевания. В этой стадии лечения строго запрещены любые физические нагрузки. Также назначается строгий постельный режим.
Практически все пациенты получают лекарства из группы нестероидных противовоспалительных средств. Они устраняют боль, снижают активность воспалительного процесса и приводят к улучшению клинических симптомов, а затем к их исчезновению. При хроническом процессе могут использоваться глюкокортикостероидные противовоспалительные средства, которые вводятся непосредственно в полость больного сустава.
Если воспалительный процесс обусловлен инфекцией, обязательно назначаются антибактериальные препараты. При аллергическом процессе в лечебный план включают антигистаминные препараты. Аутоиммунные патологии, такие как ревматоидный артрит и другие, лечатся цитостатиками, кортикостероидами и другими основными противовоспалительными препаратами.
В случае возникновения гемартроза, рекомендуется применение специальных препаратов, которые способствуют остановке кровотечения. Пациентам, страдающим гемофилией, вводят недостающие факторы свертывания крови.
После того как удалось устранить признаки активного воспаления, приступают к этапу реабилитации и восстановления. Предписывается проведение лечебной физкультуры и различных физиопроцедур.
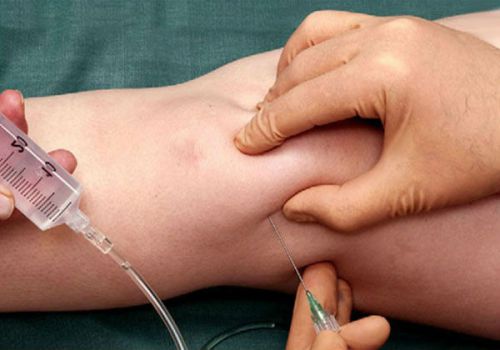
Артроцентез коленного сустава
— это инвазивная процедура, которая используется для диагностики и лечения различных заболеваний коленного сустава.
Во время артроцентеза специалист вводит иглу внутрь коленного сустава, чтобы получить образец синовиальной жидкости или провести лечение. Предварительно область обезболивается и стерилизуется.
Эта процедура является важным диагностическим инструментом, поскольку позволяет оценить состояние коленного сустава и выявить наличие воспаления, инфекции, кровотечения или подагры.
Кроме того, артроцентез может использоваться для введения лекарственных препаратов в коленный сустав. Например, глюкокортикостероиды могут быть введены для уменьшения воспаления, а гиалуроновая кислота — для смазывания сустава и улучшения подвижности.
Необходимо отметить, что артроцентез является потенциально опасной процедурой и может быть связан с риском инфекции, кровотечения или повреждения суставных тканей. Поэтому его проведение должно осуществляться только квалифицированными специалистами в соответствии со всеми необходимыми мерами предосторожности.
Если у вас возникают проблемы с коленным суставом, обратитесь к врачу, чтобы он оценил необходимость артроцентеза и выбрал наиболее подходящий подход к лечению вашего состояния.
Оперативные методики
В некоторых случаях, консервативная терапия не достигает желаемого результата. Если объем жидкости в суставе значительный и лекарственное лечение не дает эффекта, то рекомендуется применить хирургический метод. Для этой цели выполняются две процедуры:
- Артроцентез – осуществляется пункция соединения шприцем с иглой и удаление жидкости. Сразу после удаления экссудата из суставной полости, вводятся антисептики, антибиотики и противовоспалительные средства, чтобы избежать повторного скопления жидкости.
- Артроскопия – это хирургическая операция, выполняемая с использованием специальных эндоскопических инструментов. Она позволяет не только удалить жидкость, но и осмотреть сустав, выявить причину патологических симптомов.
Итоговым выводом является необходимость обнаружения причины выпота в коленном суставе для успешного проведения лечения. Только комплексная терапия может предотвратить повторение синовита и его негативные последствия. В связи с этим, при обнаружении подобной проблемы рекомендуется обязательно пройти комплексное обследование.
Как лечить серозный выпот
2.1.8. Экссудация. Общая описание и механизмы развитие
Экссудация представляет собой вывод жидкой фракции крови через сосудистую стенку в воспаленную ткань. Выпускаемая из сосудов жидкость — экссудат — пропитывает воспаленную ткань или накапливается в полостях (плевральной, перитонеальной, перикардиальной и иных).
В зависимости от особенностей клеточного и биохимического состава различаются следующие типы экссудата:
1. Серозный экссудат, практически прозрачный, отличается умеренным содержанием белка (3-5%, главным образом альбумины), низкой плотностью (1015-1020) и рН в пределах 6-7. В осадке обнаруживаются одиночные сегментоядерные гранулоциты и отшелушившиеся клетки серозных оболочек.
При воспалении серозных оболочек (например, сероз-ный плеврит, перикардит, перитонит и другие) образуется серозный экссудат. Также он может возникать при ожоговом, вирусном или аллергическом воспалении. Серозный экссудат легко рассасывается и не оставляет никаких следов, либо вызывает незначительное утолщение серозных оболочек.
Прогноз фибринозного воспаления зависит от того, где и насколько глубоко располагается процесс.
Часть масс фибрина на серозных оболочках подвергается аутолизу, а остальная часть организуется, то есть замещается соединительной тканью. Это может приводить к образованию спаек и рубцов, что нарушает функцию органа.
На слизистых оболочках происходит разрушение фибринозных пленок, которые затем отторгаются, оставляя язвы. Глубина этих язв определяется глубиной выпадения фибрина. Процесс заживления язв может быть быстрым, но в некоторых случаях (например, при дизентерии в толстом кишечнике) он может затягиваться на длительное время.
Гнойный экссудат представляет собой мутную воспалительную жидкость зеленоватого цвета. Он имеет вязкую консистенцию и содержит альбумины, глобулины, нити фибрина, ферменты, продукты протеолиза тканей и большое количество полиморфноядерных лейкоцитов, преимущественно разрушенных (гнойные тельца).
Гнойное воспаление может возникать в любых тканях, органах, серозных полостях, коже и протекать в виде абсцессов или флегмон. Скопление гнойного экссудата в полостях организма называется эмпиемой.
Разнообразные этиологические факторы могут вызвать гнойное воспаление, такие как стафилококки, стрептококки, менингококки, гонококки, микобактерии, патогенные грибы и другие микроорганизмы.
При участии анаэробов в воспалительном процессе образуется гнилостный экссудат (ихорозный), который вызывает разложение воспаленных тканей с образованием газов с неприятным запахом и грязно-зеленого экссудата.
Характер экссудата может быть геморрагическим, который зависит от проницаемости сосудов, участвующих в воспалительном процессе. Экссудат с примесью крови образуется при воспалении, вызванном высоковирулентными микроорганизмами, такими как возбудители чумы, сибирской язвы, черной оспы, токсического гриппа. Геморрагический экссудат также наблюдается при аллергическом воспалении и злокачественных новообразованиях.
Вторичная инфекция, ослабление защитных сил организма или прогрессирование злокачественной опухоли могут вызывать смешанные формы экссудата, такие как серозно-фибринозный, серозно-гнойный, серозно-геморрагический, гнойно-фибринозный и другие.
При воспалении слизистых оболочек образуется экссудат, содержащий большое количество слизи, лейкоцитов, лимфоцитов и отшелушившихся эпителиальных клеток. Этот экссудат, словно стекая по слизистой оболочке, вызывает катаральное воспаление (от греческого слова «katarrheo» — течь вниз). Такие виды воспаления включают катаральный ринит, гастрит, риносинусит и энтероколит. Характер экссудата позволяет говорить о серозном, слизистом или гнойном катаре. Обычно воспаление слизистой начинается с серозного катара, который затем переходит в слизистый и гнойный.
Экссудация является одним из признаков венозной гиперемии и одновременно определяет характер изменений в тканях в очаге воспаления.
Главной причиной экссудации является увеличение проницаемости сосудов в области воспаления. Увеличение проницаемости сосудов происходит в два этапа. Первый этап — ранний, немедленный, развивается сразу после воздействия изменяющего вещества и достигает своего максимума в течение нескольких минут.
Данная фаза происходит в результате воздействия гистамина, лейкотриена Е4, серотонина и брадикинина на венулы диаметром не более 100 мкм. Капиллярная проницаемость при этом почти не изменяется. Увеличение проницаемости на участке венул связано с сокращением эндотелиоцитов сосуда, округлением клеток и образованием межэндотелиальных щелей, через которые выходит жидкая часть крови и клетки. Вторая фаза — поздняя, замедленная — развивается постепенно в течение нескольких часов, суток и может продолжаться до 100 часов. Характерной чертой этой фазы является устойчивое увеличение проницаемости сосудов (артериол, капилляров, венул), вызванное повреждением стенки сосуда лизосомальными ферментами, активными метаболитами кислорода, простагландинами, комплексом лейкотриенов (МРС) и водородными ионами.
В процессе развития экссудации, помимо увеличения проницаемости сосудов, играет определенную роль пиноцитоз — активный процесс захвата и транспортировки мельчайших капель плазмы крови через эндотелиальную стенку. Таким образом, экссудация можно рассматривать как вид микросекреции, осуществляемой с помощью активных транспортных механизмов. Активация пиноцитоза в эндотелии микрососудов в очаге воспаления предшествует увеличению проницаемости сосудистой стенки за счет сокращения эндотелиоцитов.
Огромное значение в развитии экссудации имеют осмотический и онкотический факторы.
В тканях очага воспаления наблюдается увеличение осмотического давления, в то время как осмотическое давление крови практически не меняется. Гиперосмия тканей связана с повышением концентрации осмо-активных частиц — ионов, солей и органических соединений с низкой молекулярной массой. Факторы, вызывающие гиперосмию, включают усиленную диссоциацию солей из-за ацидоза тканей (лактатного ацидоза типа А), выход калия и сопутствующих макромолекулярных анионов из клеток, повышенный распад сложных органических соединений на более простые, мелкодисперсные соединения, а также сдавление и тромбоз лимфатических сосудов, что препятствует выводу осмотически активных частиц из очага воспаления.
Вместе с повышением осмотического давления наблюдается увеличение также онкотического давления в тканях очага воспаления, тогда как в крови онкотическое давление понижается. Причиной последнего является выход из сосудов в ткани, в основном, мелкодисперсных белков — альбуминов, а по мере увеличения проницаемости сосуда — глобулинов и фибриногена (Серов В.В., Пауков В.С., 1995).
Кроме этого, в самой ткани под воздействием лизосомальных протеаз происходит разложение сложных белковых макромолекул, что также способствует увеличению онкотического давления в тканях очага воспаления.
Фактором, способствующим выделению экссудата, является увеличение гидростатического давления в микроциркуляторном русле и площади фильтрации жидкой части крови.
Биологическое значение экссудации, как компонента воспаления, состоит в том, что вместе с экссудатом в измененную ткань выходят иммуноглобулины, активные компоненты комплемента, ферменты плазмы, кинины, биологически активные вещества, которые высвобождаются активированными клетками крови. Входя в очаг воспаления, они совместно с тканевыми медиаторами обеспечивают опсонизацию патогенного агента, стимулируют фагоцитирующие клетки, участвуют в процессах уничтожения и растворения микроорганизмов, обеспечивают очищение раны и последующее восстановление ткани. В экссудате находятся продукты обмена веществ, токсины, токсические факторы патогенности, вышедшие из кровотока, то есть очаг воспаления выполняет функцию дренажа. За счет экссудата вначале замедляется кровоток в очаге воспаления, а затем полностью останавливается при сдавлении капилляров, венул и лимфатических сосудов. Это приводит к локализации процесса и препятствует распространению инфекции и развитию септического состояния.
В то же время накопление воспалительной жидкости может вызывать интенсивные болевые ощущения из-за сдавления нервных окончаний и сосудов. В результате сдавления клеток органов и нарушения их микроциркуляции возникают нарушения функций различных органов. При накоплении воспалительной жидкости могут образовываться сращения, которые вызывают смещение, деформацию и нарушение функций различных структур. В некоторых случаях воспалительный процесс усложняется проникновением воспалительной жидкости в альвеолы, полости тела, что приводит к развитию отека легких, плеврита, перитонита, перикардита.
Исследование выпотных жидкостей. Клиническое значение
Изучение выделительных жидкостей имеет большое значение для современной лабораторной диагностики и является важным при определении патологических состояний. Полученные данные анализа выделительных жидкостей позволяют врачу получить информацию о механизме образования выделений и правильно организовать лечение, а также предсказать дальнейшее развитие заболевания.
Выпотные жидкости — это жидкости, которые образуются и накапливаются в серозных полостях организма, таких как плевральная, брюшная, полость перикарда и синовиальные полости суставов. Для проведения исследования выпотных жидкостей используется метод пункции. Плевральная пункция выполняется в восьмом или девятом межреберье, а брюшная — по средней линии живота.
Несмотря на достижения в области визуализации грудной клетки и других инструментальных методов диагностики, отличение экссудатов от транссудатов остается важным первым шагом в оценке пациентов с плевральными выпотами. В будущем усовершенствованные подходы к исследованию плевральной жидкости позволят выявить конкретные заболевания и снизить значение классификации выпотов как транссудатов и экссудатов.
Важно отличать термины «транссудат» от «экссудат»:
Транссудаты возникают в результате фильтрации сыворотки через плевральные мембраны и представляют собой результат нарушений гидростатического или осмотического давления. Большинство транссудатов возникают при явных клинических состояниях, таких как:
- Сердечная недостаточность.
- Цирроз печени с асцитом.
- Нефроз.
Наличие транссудата обычно позволяет врачам лечить основное заболевание и наблюдать за выпотом для отслеживания динамики развития заболевания.
Экссудаты – это жидкости, которые возникают в результате воспалительных процессов (например, при плеврите, перитоните, перикардите, артрите). Экссудативный выпот развивается вследствие воспалительных или злокачественных заболеваний, таких как пневмония, онкологические заболевания или туберкулез, которые увеличивают проницаемость капилляров и создают возможность для соединений с большой молекулярной массой попадать в плевральную полость. Обнаружение экссудата часто требует проведения дополнительных инвазивных тестов. Важно, чтобы врачи имели ясное представление о диагностической эффективности доступных лабораторных тестов и стратегий, используемых для классификации плевральной жидкости, поскольку это имеет значение для лечения пациентов.
Самым опасным заболеванием, при котором в плевральной полости преобладает экссудат, является эмпиема плевры и возникающие парапневмонии. Клиническим признаком эмпиемы плевры является наличие микроорганизмов в плевральной жидкости, которые можно обнаружить с помощью микроскопии или посева.
Наиболее частым механизмом развития эмпиемы является распространение инфекции от пневмонии. Парапневмония — это образование плеврального выпота, связанного с пневмонией и возникающего из-за воспаления, приводящего к увеличению проницаемости висцеральной плевры.
Таким образом, несмотря на то, что большинство случаев эмпиемы возникают из-за парапневмонии, многие парапневмонические выпоты не прогрессируют в эмпиемы, а успешно лечатся с использованием антибиотиков. Некоторые парапневмонические выпоты прогрессируют в гнойно-фиброзную стадию, при которой плевральная жидкость тенденциально сгущается и ее уровень кислотности снижается.
Эти слизистые мембраны либо являются гнойными воспалениями, либо ведут себя аналогично им. Следует отметить, что они не рассасываются без дренирования грудной клетки. В настоящее время основными микроорганизмами, ответственными за гнойное воспаление, являются анаэробные бактерии, стрептококк и грамотрицательные бактерии. В большинстве случаев острое воспаление легких, связанное с аэробными микроорганизмами, вызывает симптомы, такие как лихорадка, боль за грудиной, гнойный отхаркивание с повышенным содержанием лейкоцитов. Однако наличие или отсутствие парапневмонической жидкости обычно не определяется типом и тяжестью симптомов.
Лабораторные методы исследования плевральной жидкости.
- Оценка физико-химических свойств:
- Цвет. Трансудат — светло-желтый цвет. Экссудат — желтовато-зеленый цвет с бурым оттенком. Красно-бурый оттенок — геморрагический экссудат.
- Оптимальность Транссудаты и серозные экссудаты прозрачные Геморрагические, гнойные, хилезные экссудаты — мутные.
- Испытание Ривальта Экссудат содержит серомуцин, который дает положительное исследование Ривальта.
Микроскопический анализ высотной жидкости: Микроскопию выделений производят после центрифугирования и приготовления препаратов из осадка. Микроскопический анализ следует производить в нативных и окрашенных препаратах. В препарате можно обнаружить лейкоциты, эритроциты, клетки мезотелия, опухолевые клетки, кристаллы холестерина, нейтрофилы, лимфоциты, эозинофилы, плазматические клетки, гистиоциты, макрофаги, клетки мезотелия а также клетки злокачественных опухолей.
Экссудат
От лат. exsudo – проявляюсь на поверхности, выделяюсь, выделяю жидкость.
Экссудат (выпот) – мутная жидкость, которая образуется при проявлении жидкости из маленьких кровеносных сосудов и накапливается в тканях или полостях в результате возникновения воспалительных процессов в зубе, десне или челюсти. Нужно отличать от транссудата – прозрачной неинфицированной жидкости, которая возникает при отеках и не сопровождается болями и воспалительными изменениями серозных оболочек.
В зависимости от преобладания различных элементов в составе, экссудат может иметь различные формы:
Опасность образования экссудата заключается в том, что он оказывает давление на окружающие ткани, что может привести к нарушению их функционирования. Также при раскрытии экссудата существует возможность дальнейшего распространения инфекции вокруглующих тканей.
При правильном лечении воспалительного процесса экссудат успешно усваивается.
Экссудативный плеврит: диагностика болезни
Диагностическими и терапевтическими действиями в отношении патологий респираторной системы профессионально занимаются специалисты-пульмонологи. Обычно пациенты обращаются к врачу с жалобами на усиление клинических проявлений базовых дыхательных патологий, не подозревая о наличии плеврального выпота. Во время приема специалист проводит беседу с пациентом, выясняет информацию о характерных симптомах, изучает историю болезни и осуществляет визуальный и самостоятельный осмотр, включающий аускультацию легких при помощи фонендоскопа. Уже в этапе диагностики специалист выявляет первые признаки заболевания – респираторная недостаточность, респираторные шумы, отеки нижних конечностей и кашель. Чтобы подтвердить диагноз, необходимы результаты инструментальных и лабораторных исследований.
- Проведение анализа крови с целью выявления заразителей или признаков аутоиммунной патологии. По результатам анализа крови могут быть обнаружены такие заболевания, как системная красная волчанка или ревматоидный артрит.
- Ультразвуковая диагностика используется для исследования легких и плевры с помощью высокочастотных звуковых волн. Результаты УЗИ помогают выявить наличие жидкости в плевральной полости и оценить степень тяжести заболевания.
- Рентгенография позволяет получить снимки легких и органов грудной клетки. Анализируя полученные изображения, профессиональный врач может обнаружить различные изменения в плевральной полости, включая скопление жидкости или сужение просвета.
- Компьютерная или магнитно-резонансная томография – это методы получения высококачественных изображений органов грудной клетки. Это наиболее эффективный способ определения причины заболевания. Врач может обнаружить злокачественную опухоль, признаки пневмоторакса или другие первоначальные причины заболевания.
- Для обнаружения инфекции, злокачественного новообразования или другой патологии врач может провести биопсию плевры и легочной ткани.
- Выполняется цитологическое исследование мокроты, которая выделяется во время кашля.
- Доктор осуществляет пункцию плевральной полости, чтобы удалить жидкость из плевры пациента для последующего лабораторного анализа. Врач вводит иглу в межреберную область и забирает небольшое количество жидкости. Этот метод помогает выявить причину заболевания и облегчает симптомы.
Для определения диагноза экссудативного плеврита необходимо провести несколько исследований. Важно получить результаты как лабораторных тестов, так и рентгенографии.
Лечение и прогноз при экссудативном плеврите
Лечение сухого и экссудативного плеврита заключается в устранении основной причины заболевания. При бактериальной этиологии применяются антимикробные препараты. В случае онкологии могут назначаться стероидные противовоспалительные и противоопухолевые лекарственные средства.
Хирурги проводят малоинвазивные манипуляции для лечения экссудативного плеврита. Путем пункции межреберного пространства с последующим удалением экссудата достигается снижение симптомов и проведение лабораторной диагностики.
