Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Возможные изменения между нижней стенкой левого желудка — это рубцовые изменения, которые могут возникнуть в результате различных заболеваний. Рубцы могут привести к нарушению работы желудка и создать необходимость в дополнительном лечении.
Далее в статье будут рассмотрены причины возникновения рубцовых изменений в стенке желудка, основные симптомы и методы диагностики таких изменений, а также методы лечения и профилактики рубцовых изменений. Узнайте, как своевременно выявить и предотвратить развитие этих изменений, чтобы сохранить здоровье желудочно-кишечного тракта.
Изменения между нижней стенки левого желудка возможно рубцовые
Рубцовые изменения в нижней стенке левого желудка могут быть следствием различных факторов, таких как хронические язвы, травмы, хирургические вмешательства или воспалительные процессы. Рубцы представляют собой замену нормальной ткани соединительной тканью, которая обычно более плотная и менее функциональная.
Причины возникновения рубцовых изменений
- Язвенная болезнь желудка
- Травмы
- Хирургические операции на желудке
- Хронические воспалительные процессы
- Ожоги
Рубцы могут вызывать сужение левого желудка, нарушать его перистальтику и функционирование. Это может приводить к различным симптомам, таким как боли в эпигастральной области, диспепсия, тошнота, рвота, отрыжка, изжога и другие жалобы со стороны желудочно-кишечного тракта.
Диагностика рубцовых изменений
Для выявления рубцовых изменений в нижней стенке левого желудка необходимо провести комплексное обследование, включающее эндоскопию, ультразвуковое и радиологическое исследование. При необходимости может потребоваться биопсия ткани для более точного диагноза и определения причины рубцовых изменений.
Лечение рубцовых изменений зависит от их причины и последствий для организма. В некоторых случаях может потребоваться хирургическое вмешательство для удаления рубцовой ткани и восстановления нормальной структуры желудка. Важно своевременно обращаться к врачу при появлении любых жалоб на состояние желудочно-кишечного тракта, чтобы предотвратить возможные осложнения и сохранить здоровье.
Как проявляется дистрофия левого желудочка, ее причины и лечение
Дистрофия мышечного слоя сердца — это хроническое заболевание, имеющее много причин и проявляющееся уменьшением функциональной активности сердца, умеренной недостаточностью кровообращения и развитием характерных симптомов. Причиной этого заболевания является нарушение энергетических процессов в тканях, что приводит к уменьшению истощению стенок сердца. Это заболевание чаще всего возникает у людей, страдающих эндокринными заболеваниями, зависимостью от алкоголя или наркотиков, а также у тех, кто постоянно подвергается воздействию кардиотропных ядов. Итак, что такое дистрофия левого желудочка сердца? Какие симптомы она проявляет и какие методы лечения предлагает современная медицина?
Наиболее частая причина развития левожелудочковой дистрофии (ДЛЖ) является нарушение работы эндокринной системы, включая заболевания Иценко-Кушинга, тиреотоксикоза, повреждение хвоста поджелудочной железы с развитием инсулинозависимого сахарного диабета, изменения, связанные с климаксом, и гипотиреоз. Кроме того, существуют и другие факторы, которые увеличивают риск развития ДЛЖ:

- Функциональные нарушения работы нервной системы — нейроциркуляторная дистония;
- Нарушения работы сердца и токсическое воздействие на него: никотин, суррогаты алкоголя, соли тяжелых металлов, токсичные метаболиты при почечной или печеночной недостаточности;
- Недостаток питания или определенных витаминов;
- Клиническое ожирение;
- Анемия, включая заболевания желудочно-кишечного тракта;
- Патологические изменения паренхимы печени;
- Интенсивные физические нагрузки («спортивное сердце»);
- Заболевания дыхательных органов, сопровождающиеся недостатком кислорода;
- Недостаток калия;
- Системные заболевания кроветворной системы;
- Наблюдаются воспалительные изменения сердца, главным образом аутоиммунного характера.
У пациентов, у которых возникают рубцовые изменения левого желудочка после перенесенного инфаркта (постинфарктный фиброз), риск развития патологии повышается. Помимо этого, ишемическая болезнь сердца является провоцирующим фактором.

Патогенез
Изменения в левом желудочке сердца, которые можно назвать дистрофией, являются ранним этапом общей дистрофии миокарда. Основная причина этого процесса заключается в нарушении переноса ионов калия, кальция и натрия через мембрану клеток. Их накопление в саркоплазме препятствует полному расслаблению миофибрилл. Кроме того, происходит увеличение поглощения кальция митохондриями и активация некоторых ферментов, зависящих от кальция.
С развитием процесса снижаются дыхательные резервы митохондрий. Сначала возникает компенсаторная усиленная активность, которая позднее заменяется подавлением. Это совпадает с появлением первых симптомов патологии. Функциональная недостаточность мышцы сердца, обеспечивающей кровоток в коронарных артериях, заменяется некробиотическими изменениями в тканях.
Изменения между нижней стенки левого желудка возможно рубцовые
Сопровождаются деформацией и сужением просвета органа. Встречаются наиболее часто при язвах пилородуоденальной зоны. Рубцово-спаечные процессы в желудке могут возникнуть вследствие различных заболеваний как самого желудка (язва, гастрит, ожог, повреждение стенки инородным телом и др.), так и соседних органов (холецистит, панкреатит, перитонит). Однако наиболее часто перигастритические и рубцовые процессы наблюдаются при язве желудка, вызывая значительную деформацию и сужение его полости (канала). При расположении язвы в выходном отделе желудка или в начальной части двенадцатиперстной кишки может развиться различной степени стеноз, сопровождающийся соответствующим нарушением проходимости.
Деформации и стеноз желудка, возникающие из-за оперативного вмешательства, также могут быть связаны с рубцово-спаечным процессом. При проведении внутригрупповой дифференциальной диагностики этого процесса в желудке, следует придерживаться следующей последовательности. Важно знать, что характер и степень деформации желудка зависят в основном от местоположения и объема рубцовых изменений его стенки. Вклад перивисцерита в формирование деформации желудка является незначительным. Клинические проявления рубцово-спаечных процессов в основном связаны с нарушениями моторно-эвакуаторных функций желудка.
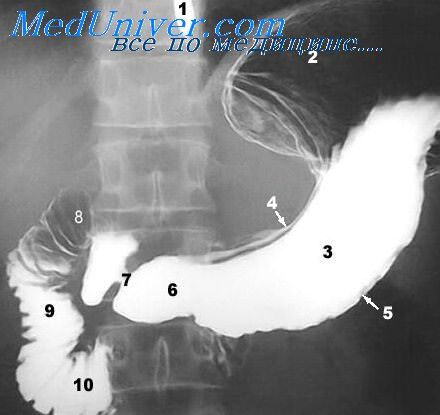
Из-за этого особое внимание следует уделять таким деформациям желудка (например, в форме песочных часов, улитки или кисета), а также стенозам, которые сильно нарушают проходимость желудка.
Умеренные рубцовые и спаечные деформации, которые не сопровождаются заметным нарушением функции желудка, значительно не влияют на клинические проявления язвенной болезни. Иногда пациенты жалуются на чувство переполнения и давления в области подложечного желудка после еды, а также на тошноту. Клиническое значение обычно приобретают явно выраженные деформации желудка или двенадцатиперстной кишки, а также стенозы пилородуоденальной зоны, которые резко нарушают функцию эвакуации желудка и сопровождаются упорной рвотой и снижением массы тела пациента.
При осмотре таких пациентов обращают внимание на активность основного (обычно язвенного) патологического процесса и степень нарушения моторно-эвакуаторной функции. Наличие длительно не поддающейся лечению язвы, например, позволяет предполагать, что будут появляться рубцовые изменения (деформация органа, стеноз) и связанные с ними функциональные расстройства. Это, безусловно, важно для определения эффективного лечения.
Причины
Преобладающий этиологический фактор поражения оболочек левого желудочка – крупноочаговый инфаркт миокарда. Формированию аневризм способствует тончение и растяжение участка стенки сердца под воздействием кровяного давления. Со временем пораженный участок выпячивается в полость перикарда. Гораздо реже (примерно в 5% случаев) аневризматическое выпячивание может быть вызвано иными причинами:
- Травмы. В некоторых случаях патология возникает в области поврежденной стенки левого желудочка после огнестрельного или колюще-режущего ранения сердца. Аневризма наблюдается в отдаленном периоде травмы после полного заживления тканей.
- Нарушения эмбриогенеза. Воздействие факторов, способных вызвать врожденные аномалии, на плод в первом триместре беременности негативно влияет на формирование структур сердца. При нарушениях развития мышечной оболочки возникают ограниченные выпячивания — дивертикулы.
- Внесердечные заболевания. Причиной может стать кардиальная форма Шагасовой болезни или тропический эндомиокардиальный фиброз. Аневризмы могут формироваться при саркоидозе в случае поражения сердца эпителиоидно-клеточными гранулемами.
- Ятрогенные повреждения. Крайне редко поражение стенки сердца может возникать при ее повреждении во время хирургического вмешательства. Ложные аневризмы (разрыв стенки, закрытый перикардом) могут возникать при операциях на клапанном аппарате.
Факторы риска
Вероятность возникновения аневризмы после инфаркта зависит от наличия определенных рисковых факторов. Главным из них является артериальная гипертензия — чем выше артериальное давление, тем сильнее оказывается механическое воздействие на участок миокарда, измененный фиброзом. Появление этой патологии способствует несоблюдение постельного режима в острой фазе после инфаркта и слишком раннее возвращение к работе. Фактором риска является также синдром Дресслера.
Механизм развития
В развитии расширения желудочка формируются две стадии: начальное расширение и последующая реконструкция. Первая фаза продолжается от нескольких дней до двух недель. Стенка теряет свою структуру, происходит быстрое разрушение коллагеновых волокон в данной области. Мышечный сегмент теряет свою способность к сокращению, в результате чего происходит его расширение и скопление под действием систолического давления, возникающего в левом желудочке.
Во время фазы последующей реконструкции сердечные сокращения и гемодинамика адаптируются к возникшему анатомическому дефекту. Нарушения системного кровотока при выступлении аневризматического выпячивания стенки левого желудочка проявляются снижением систолической и диастолической функций. В результате снижается ударный объем сердца. У большинства пациентов обнаруживаются признаки митральной регургитации.
Хирургическое лечение больного с ложной и истинной постинфарктной аневризмой левого желудочка, осложненной митральной недостаточностью
Причина смерти 10-15% пациентов с инфарктом миокарда — разрыв сердца. Это заболевание занимает третье место по частоте после первичной фибрилляции желудочков и кардиогенного шока.
У 1,5% пациентов происходит разрыв свободной стенки левого желудочка (Held A.C. et al, 1988; Reeder G.S., 1995). Разрыв стенки левого желудочка (ЛЖ) в большинстве случаев является смертельным осложнением, однако клинические наблюдения пациентов, которые пережили данное состояние, представляют значительный интерес. 36-летний пациент К. был принят в Национальный центр грудной и сердечно-сосудистой хирургии им. Святого Георгия 21.11.2007.
При поступлении пациент жаловался на одышку при незначительной физической нагрузке (ходьба менее 100 метров, подъем менее чем на 1 этаж) и нающие боли в области сердца, уменьшающиеся после приема валидола, нитроглицерина, перебои в работе сердца.
В 2001 году без предшествующей картины стенокардии пациент перенес инфаркт миокарда с образованием аневризмы левого желудочка. После этого отмечает снижение толерантности к физической нагрузке, возникновение одышки. Ежегодно проходил стационарное обследование. Значительное ухудшение, усиление одышки с осени 2007 года.
Пациент был осмотрен выездной бригадой Национального центра грудной и сердечно-сосудистой хирургии им. Святого Георгия и был направлен на оперативное лечение в срочном порядке. При осмотре у пациента было обнаружено нормостеническое телосложение и пониженное питание. При перкуссии легких был выслушан ясный легочный звук. Частота дыхания составляла 16 в минуту. При аускультации дыхание было везикулярным и проводилось над всеми отделами.
Границы относительной и абсолютной сердечной тупости сердца были расширены влево.
Тоны сердца были ритмичными. Частота сердечных сокращений составляла 90 ударов в минуту, артериальное давление — 110/80 мм рт. ст. Пульсация на магистральных периферических артериях сохранена. Язык был влажным и чистым. Живот имел правильную форму, был мягким и безболезненным при пальпации.
Симптомы раздражения брюшины не были обнаружены. Печень была увеличена на 4 сантиметра ниже реберной дуги. Селезенка не была пальпируема. Перистальтика кишечника была отчетливой. Со стороны других внутренних органов не было особенностей.
У пациента наблюдается отечность нижних конечностей. Ему было проведено полное клиническое, лабораторное и инструментальное обследование. На ЭКГ обнаружен нормальный синусовый ритм с частотой 92 удара в минуту. На ЭКГ также присутствуют признаки рубцовых изменений в передней и боковой стенках левого желудочка (рисунок 1). Рентгенологическое исследование не показало наличие свежих очаговых и инфильтративных изменений в легких.
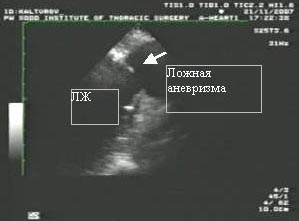
Отмечается незначительное увеличение левого желудочка (рисунок 2). Эхокардиографическое исследование показало значительное снижение глобальной сократительной способности. На эхокардиограмме видны акинезия, истончение верхушки, передней и боковой стенок левого желудочка, а также межжелудочковой перегородки. В области нижней верхушечной части левого желудочка обнаружен дефект стенки, достигающий до 15 мм с подвижным краем (рисунок 3а).
В результате проведения цветового дуплексного сканирования зарегистрировано увод крови в систолу в полость, прилегающую к нижневерхушечному сегменту левого желудочка (рис. 3б). Размеры структуры (ложная аневризма левого желудочка, обширная гематома с уводом крови из левого желудочка) составляют 100х70мм, частично тромбированные. Наблюдается митральная регургитация 2 степени. Размер левого предсердия составляет 50 мм, правого желудочка — 26 мм, конечно-диастолический размер левого желудочка — 70 мм, конечно-диастолический объем левого желудочка — 255 мл, конечно-систолический размер левого желудочка — 56 мм, конечно-систолический объем левого желудочка — 154 мл, ударный объем — 101 мл, фракция выброса — 38%.
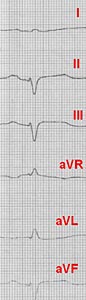 |  | Рис. 1. Изображение электрокардиограммы при поступлении. Наблюдаются изменения в виде рубцов на передне-перегородочной, передней, боковой стенках и верхушке сердца. Эти признаки указывают на хроническую аневризму. |
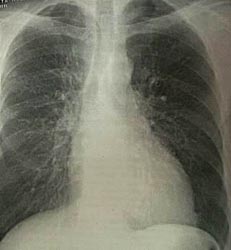 | Рис. 2. Изображение рентгенограммы органов грудной клетки. |
 а а | 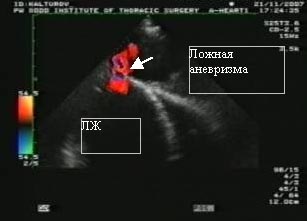 б б |
| Рис. 3. Фотографии по ЭхоКГ: а — визуализируется полость левого желудочка (ЛЖ) с полостью аневризмы (обозначено стрелкой), б — отображается поток через сообщение ЛЖ и полости ложной аневризмы с использованием цветового картирования. | |
При проведении сцинтиграфии миокарда были обнаружены признаки аневризмы в области верхушечных сегментов задней стенки левого желудочка и прилежащих отделов верхушки. Объем зоны, на которую поступает кровоснабжение, составляет 10-15%. Наблюдаются рубцовые изменения в области верхушки, верхушечных и частично средних сегментов миокарда левого желудочка, однако отсутствуют зоны с гибернированным миокардом. Общая зона поражения, включая аневризму, составляет более 40%.
Значительно снижена общая фракция выброса и составляет 25% (рис. 4).
При проведении коронарографии обнаружена окклюзия передней межжелудочковой артерии от устья, а дистальные отделы заполняются по внутрисистемным перетокам. Остальные артерии не имеют изменений. При КТ органов грудной клетки с использованием контрастного вещества выявлено образование размером 10х8 см, прилегающее к стенке левого желудочка и сообщающееся с его полостью. Контрастное вещество проникает в полость данного образования (рис. 5).
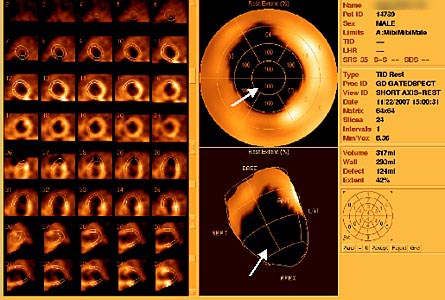 | Рис. 4. На результаты дооперационной перфузионной сцинтиграфии миокарда (однофотонная эмиссионная КТ миокарда с Tc99) указывают стрелки, показывая аперфузируемую зону. |
После проведения исследования у пациента был установлен следующий диагноз: ишемическая болезнь сердца — стенокардия напряжения III ФК, постинфарктный кардиосклероз (2001 год), истинная и ложная постинфарктная тромбированная аневризма левого желудочка. У пациента также наблюдается второй степени митральной недостаточности, НК 2б степени, хронический бронхит в ремиссии.
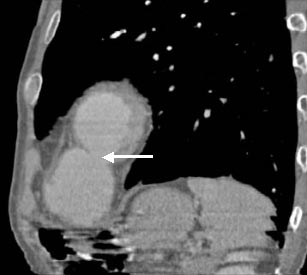 | Фиг. 5. Компьютерная томография органов грудной клетки с ангиоконтрастированием (продольная реконструкция). Стрелкой обозначен перешеек аневризматического мешка. |
Учитывая наличие аневризмы ЛЖ, симптомы стенокардии высокого класса, неэффективность консервативного лечения и угрозу разрыва аневризмы, пациенту была выполнена операция (проф. Попов Л.В.) в соответствии с медицинскими показаниями 27.11.07. Операция включала следующие процедуры: удаление ложной аневризмы ЛЖ, удаление аневризмы ЛЖ, восстановление ЛЖ с использованием синтетического материала, шунтирование передней межжелудочковой артерии с использованием маммаро-коронарного шунта, замена митрального клапана протезом «МЕДИНЖ 31» с сохранением задней створки в условиях искусственного кровообращения при нормальной температуре и остановке сердца с применением тепловой кровяной кардиоплегии.
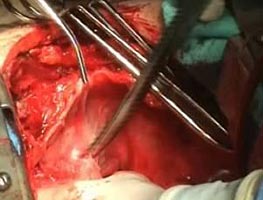
Во время операции было замечено облитерацию перикардиальной полости. После открытия грудины была выполнена частичная диссекция передней поверхности сердца. Было подключено искусственное кровообращение через канюляцию аорты и правого предсердия. Была начата искусственная кровь. Была проведена полная диссекция сердца до его верхушки (рис.) во время операции.
6а). Открыта в области верхушки проход между ложной и истинной аневризмами, размером до 1,5 см (рис. 6б). В проходе перешейка тромбов нет. Перешеек пересечен.
Далее обнаружена острым способом ложная аневризма, распространяющаяся в переднем средостении в диафрагмальную область. Проведена вентрикулотомия левого желудочка по рубцовым тканям в области передней стенки длиной до 7 см (рис. 6в). Рубцовые изменения затрагивают половину межжелудочковой перегородки, боковую переднюю стенку, верхушку, основание обеих папиллярных мышц (рис. 6г).
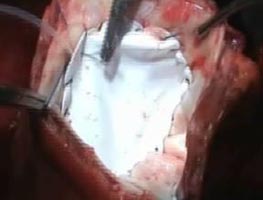
Выполнена резекция рубцовых тканей, затем произведена реконструкция левого желудочка с использованием синтетического пластика диаметром 5,5 см (рис. 6д). Левый желудочек прошит двухрядным швом на подложках (рис. 6е).
Представлено изображение иссеченной ложной аневризмы на рисунке 7. В выполнен анастомоз между левой внутригрудной артерией и передней межжелудочковой артерией в проксимальной трети «конец в бок». Сердечная деятельность восстановилась самостоятельно. Однако, при интраоперационном контроле, с использованием чреспищеводной ЭхоКГ, наблюдалось увеличение регургитации на митральном клапане до 3 степени (появление рубцовых изменений в области оснований папиллярных мышц).
Принято решение о протезировании митрального клапана. С использованием доступа через левое предсердие, в левую атриовентрикулярную позицию, был вмонтирован механический протез «МЕДИНЖ» № 31 с сохранением задней створки (рис. 8). Восстановление сердечной деятельности произошло самостоятельно.
 а а | 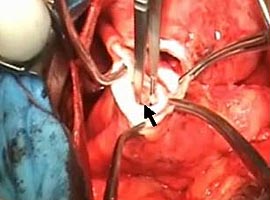 б б |
 в в | 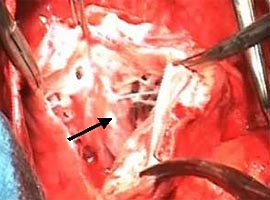 г г |
 д д | 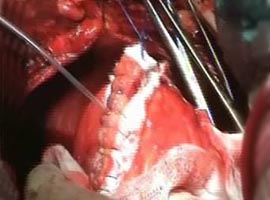 у у |
| Рис. 6. Интраоперационная картина: а — спаечный процесс в полости перикарда; б — сообщение между ложной и истинной аневризмами (указано стрелкой); в — вентрикулотомия в зоне рубцовых изменений по передней стенке; г — рубцовые изменения с передней, боковой стенок, верхушки и части межжелудочковой перегородки с переходом на папиллярные мышцы (папиллярная мышца указана стрелкой); д — реконструкция полости ЛЖ синтетической заплатой; е — ушивание стенки ЛЖ двухрядным швом на прокладках. | |
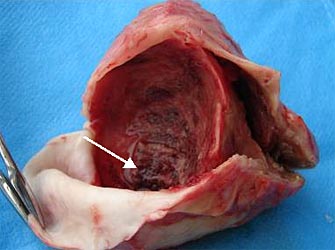 | Рис. 7. На изображении показан удаленный образовавшийся тромботический сгусток внутри аневризматического мешка (указан стрелкой). |
В послеоперационном периоде наблюдались симптомы сердечной недостаточности, которые удалось контролировать с помощью интенсивной кардиотропной терапии.
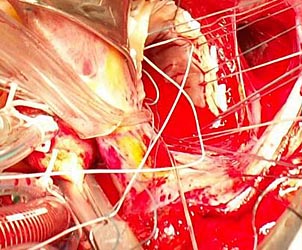 | Рис. 8. На изображении представлен этап протезирования задней створки митрального клапана механическим протезом «МЕДИНЖ» No. 31. |
При проведении контрольной ЭхоКГ отмечается увеличение общей сократительной способности мышц сердца, отсутствие жидкости в плевральных полостях и полости перикарда. Функция искусственного клапана митрального клапана удовлетворительная. Размер левого предсердия составляет 42 мм, конечно-диастолический объем левого желудочка — 144 мл, ударный объем — 105 мл, фракция выброса — 44%.
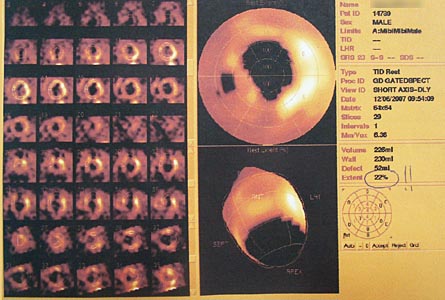 | Рис. 9. Наблюдается уменьшение объема области перфузии на результатах послеоперационной перфузионной сцинтиграфии миокарда (однофотонная эмиссионная компьютерная томография миокарда с Tc99). |
При проведении контрольной синхронизированной сцинтиграфии миокарда было обнаружено следующее: в области верхушки и верхушечных сегментов передней стенки имеются рубцовые изменения без гибернированного миокарда, которые распространяются на верхушечные сегменты боковой стенки и передней части межжелудочковой перегородки. Общая площадь поражения составляет около 20%.
Сократительная способность левого желудочка снижена: общая фракция выброса составляет 39%. Наблюдается положительная динамика, выражающаяся в уменьшении зоны гипоперфузии с 40% до 20% (рис. 9). Больной был выписан в удовлетворительном состоянии под наблюдение кардиолога по месту жительства на 12-й день после операции.
Таким образом, своевременное хирургическое вмешательство при наличии истинной и ложной аневризмы позволяет не только сохранить жизнь пациента, но и достичь хороших функциональных результатов.
Методы лечения
Для некоторых пациентов, у которых показано проведение хирургической реваскуляризации миокарда (аорто-коронарное шунтирование), требуется выполнение операции по восстановлению нормальной структуры левого желудочка.
< p >Хирургическая терапия абсолютно рекомендована для пациентов, у которых, вследствие инфаркта миокарда, произошла дисфункция левого желудочка (ЛЖ) с сегментарными нарушениями подвижности и кончиковыми сокращениями стенок и массовым увеличением объема ЛЖ исключительно свыше 80 мл/м 2 во время сокращения (систолы) и свыше 120 мл/м 2 в момент расслабления (диастолы), а В случае угрозы разрыва аневризмы и риска тромбоэмболии из полости аневризмы.</ p >
При правильном профессиональном подходе, тщательном изучении функции левого желудочка на основе данных ЭхоКГ, оценке формы и местоположения аневризмы, фракции выброса сохраняющейся (уцелевшей) части ЛЖ — операция по удалению левожелудочковой аневризмы считается вполне обоснованной, поскольку в дальнейшем восстанавливаются соответствующие размеры полости желудочка и геометрические отношения между его структурами, повышается систолическая и улучшается диастолическая функция левого желудочка.
Относительные противопоказания: экстремально высокий риск сердечной операции, недостаточное количество жизнеспособного миокарда за пределами аневризмы, значительное уменьшение фракции выброса и изначально небольшие размеры полости левого желудочка (риск развития синдрома низкого выброса).
При проведении хирургической терапии аневризмы левого желудочка производится обычный хирургический доступ к сердцу путем срединной стернотомии. Для удобства, аппарат искусственного кровообращения подключается в соответствии со стандартной схемой, а также устанавливается дренаж левого желудочка через правые верхнедолевые легочные вены. После проведения кардиоплегии осуществляется осмотр аневризмы.
Обычно участок аневризмы представляет собой истонченную рубцовую область, затягивающуюся в полость левого желудочка. Производится разрез стенки аневризмы, отступая от ее края не менее чем на 1,5 см. Необходимо удаление тромбов, находящихся в полости, причем недопустимо оставлять даже мелкие их фрагменты.
- Резекция участка левого желудочка с последующим восстановлением его геометрии.
- Шунтирование передней нисходящей артерии и других коронарных артерий.
- Митральная клапанная операция в сочетании с другими манипуляциями.
- Использование различных методик для ремоделирования и восстановления геометрии желудочка.
- Искусственное кровообращение и его окончание с последующим восстановлением сердечной деятельности.
- Применение инотропных и вазопрессорных препаратов, а также методов механической поддержки кровообращения в конце операции.
- Вмешательство по методу Кули (D. Cooley) для реконструкции стенки аневризмы включает сондирование аневризмы и отделение ее от окружающих тканей. Оставляются края ширины 3 см для обеспечения надежного герметического замыкания полости левого желудочка с использованием толстой атравматической нити из полипропилена и укрепляющих фетровых прокладок вдоль обоих краев шва. Для достижения максимальной надежности данной операции рекомендуется использование двухрядного шва. Первый ряд представляет собой матрацный шов, а второй ряд — непрерывный обвивной шов.
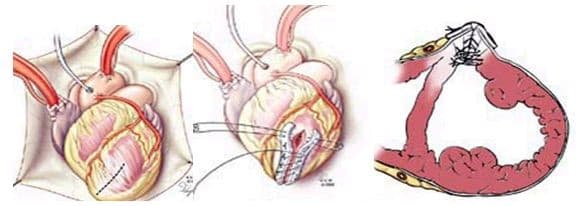
- Производится кисетная пластика по методике Жатене (Jatene). После открытия аневризмы левого желудочка на границе рубцовой ткани и жизнеспособного миокарда применяется и затягивается кисетный шов. Левый желудочек герметизируется также, как и в предыдущей методике.
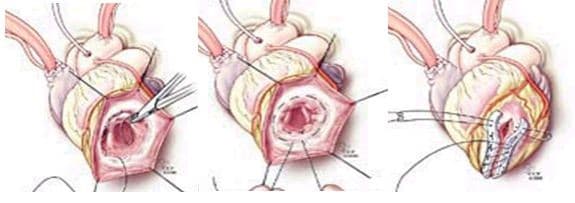
- Производится операция эндовентрикулопластики с использованием заплаты по методу Дора (V. Dor). Открывается полость аневризмы левого желудочка, выполняется удаление тромба. Затем, к эндокарду (внутренней оболочке стенки желудочка) и рубцовой ткани вокруг аневризмы, при помощи непрерывных швов, прикрепляется заплата из ксеноперикарда, которая закрывает дефект в стенке, исключает тромбогенную поверхность и сохраняет адекватный диастолический объем полости левого желудочка. Затем стенки аневризматического мешка сшиваются над заплатой.
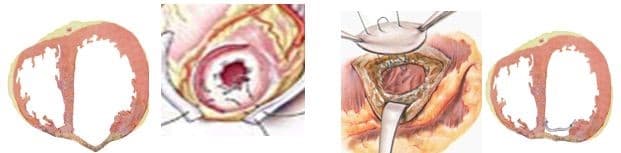
Методы лечения данной патологии постоянно совершенствуются, однако основные принципы хирургического вмешательства заключаются в стремлении уменьшить размер полости левого желудочка путем удаления нефункционального аневризматического мешка и восстановления близкой к нормальной форме левого желудочка. Вашему вниманию представлены эти принципы лечения.
УРОК 5 (Ишемия)
В настоящем уроке будет рассмотрено изменение ЭКГ, указывающее на наличие ишемии миокарда.
В основном мы сосредоточимся на ишемии левого желудочка, однако стоит отметить, что ишемия может возникать и в предсердиях и в правом желудочке, хотя это редкие случаи, выходящие за рамки курса для новичков.
Итак, мы начнем с того, что ишемия миокарда определяется анализом конечной части ЭКГ, а именно сегмента ST и зубца Т.
Определение местоположения зоны ишемии происходит путем определения целостных и измененных отведений, которые мы называем «топической диагностикой».
Осуществить «топическую диагностику» легко понять: если вы ознакомлены с размещением электродов на грудной клетке, то запомнить, какое отведение отвечает за какой участок, не составит труда. Однако, для полноты картины, начнем с исследования «топики».
КАК УСТАНОВИТЬ ОПРЕДЕЛЕНИЕ ИШЕМИИ ПО ОТВЕДЕНИЯМ
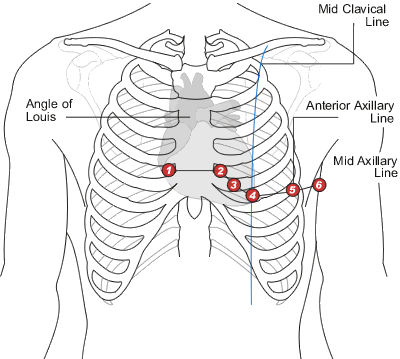
Фактически каждое отведение содержит информацию о соответствующей области сердца, к которой прилегает активный электрод.
Принимая во внимание, что все грудные отведения являются активными, можно легко представить, какое отведение ближе всего расположено к определенной области сердца.
Ознакомьтесь с рисунком:
Отведения V1-V3 наиболее близко расположены к области межжелудочковой перегородки и отражают ее состояние.
Отведение V4 находится прямо на верхушке сердца.
Отведения V5-V6 отображают состояние боковой стенки левого желудочка.
другие отведения (их нет на рисунке)
Отведения III, aVF отображают состояние нижней стенки левого желудочка, так как активный электрод расположен на левой ноге. II отведение также отвечает за эту же область.
Отведение I, aVL отображает состояние боковой стенки левого желудочка, так как активный электрод расположен на левой руке.
aVR не является информативным средством и имеет ограниченное применение. Оно в основном используется как справочное средство (как, например, при определении правильного наложения электродов).
Следовательно, если мы обнаруживаем признаки ишемии в двух (!) соседних отведениях, мы можем предположить, в какой части сердечной мышцы возникла проблема.
Далее мы рассмотрим признаки ишемии. Важно отметить, что «ишемия», «ишемическое повреждение» и «инфаркт» — это разные понятия, хотя они связаны между собой. Кроме того, границу между ишемией и инфарктом невозможно однозначно определить только по одному ЭКГ, необходимо учитывать клинические проявления. Итак, приступим к рассмотрению «признаков ишемии».