Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Затемнение на базальной стенке гайморовой пазухи носа — это симптом, который может указывать на наличие воспалительного процесса или других патологий в этой области. Это область над средней надглазничной ямкой, которая может быть видна на рентгенограмме или компьютерной томографии.
В следующих разделах статьи мы поговорим о возможных причинах затемнения на базальной стенке гайморовой пазухи, методах диагностики и лечения данного состояния. Также мы обсудим, почему важно обратить внимание на этот симптом и какие последствия могут возникнуть при его игнорировании. Если вы хотите узнать больше об этой проблеме и что делать в случае ее обнаружения, то продолжайте чтение статьи.
Что такое затемнение на базальной стенки гайморовой пазухи носа
Затемнение на базальной стенки гайморовой пазухи – это изменение, которое может быть обнаружено при проведении компьютерной томографии (КТ) пазух носа. Базальная стенка гайморовой пазухи является нижней границей пазухи и расположена близко к основанию черепа.

Причины затемнения на базальной стенки гайморовой пазухи
Затемнение на базальной стенке гайморовой пазухи может быть вызвано различными патологическими процессами, включая:
- Воспалительные заболевания пазух носа, такие как хронический синусит;
- Полипы в носу;
- Опухоли или новообразования;
- Травмы;
- Другие аномалии или изменения.
Диагностика и лечение
Для уточнения диагноза и определения необходимого лечения пациенту может быть назначено проведение КТ пазух носа. После выявления причины затемнения на базальной стенке гайморовой пазухи специалисты могут рекомендовать консервативное лечение или, в некоторых случаях, хирургическое вмешательство.
Важно помнить, что только квалифицированный врач может поставить правильный диагноз и назначить эффективное лечение. Поэтому при обнаружении затемнения на базальной стенке гайморовой пазухи необходимо обратиться к специалисту для консультации и назначения необходимых мероприятий.
Одонтогенный синусит верхнечелюстной пазухи
Мы бережно следим за качеством наших описаний, а наши врачи проходят четыре этапа отбора перед началом работы. Вашу ситуацию подробно рассмотрит специалист именно в той области, которая необходима.
Приобретите услугу расшифровки изображений
Стоимость от 1500 ₽
Заключение: У пациента наблюдается КТ-изображение синусита верхнечелюстной пазухи слева. Справа от 16, 17 зубов обнаружен одонтогенный синусит верхнечелюстной пазухи в сочетании с хроническим полипозным синуситом. В левой носовой полости наблюдается частичная резорбция бумажной пластинки и латеральной стенки. Также присутствует незначительное искривление носовой перегородки влево.
Пациент страдает от двустороннего ринита. На втором снимке и после лечения 26-27 зубов выявлена КТ-картина одонтогенного синусита левой верхнечелюстной пазухи с ухудшением в динамике. Справа от 16, 17 зубов также наблюдается одонтогенный синусит верхнечелюстной пазухи, который улучшился после лечения. Обнаружено небольшое искривление носовой перегородки влево. Ринит, в свою очередь, у пациента улучшился.
Рекомендуется срочно обратиться к врачу отоларингологу, челюстно-лицевому хирургу и стоматологу-хирургу. Необходимо выполнить КТ верхнечелюстных синусов в динамике.
Что такое затемнение на базальной стенки гайморовой пазухи носа
Вершина гайморовой полости обращена вниз, а основание — вверх и внутрь. Стенки полости могут иметь разную толщину, а самая тонкая верхняя стенка образует дно глазницы. Эта стенка состоит иногда только из фиброзного слоя периоста, который прямо контактирует со слизистой полости.
Внутренняя стенка гайморовой полости очень тонка, особенно в верхне-задней ее части, и не имеет костной основы; слизистые оболочки гайморовой и носовой полости соприкасаются здесь. Гайморова полость связана с носом через отверстие, которое расположено выше дна полости, что создает неблагоприятные условия для оттока секрета при воспалительном процессе в полости.
Отмечается низкое расположение дна гайморовой полости, что может приводить к тому, что корни первого и второго премоляра погружаются в полость, разделяя ее тонкой стенкой. Это обстоятельство способствует развитию гайморита, вызванного зубами.
Тонкая перегородка, разделяющая гайморову полость от глазницы, почти не представляет препятствия для распространения воспалительного процесса на содержимое глазницы. Это облегчается также и тем, что нижняя глазничная вена формируется из сосудистой сети, в которую впадают вены гайморовой полости. Клинически при переходе воспаления с гайморовой полости на глазницу наблюдается отек нижнего века, воспаление слизистой оболочки глазного яблока, выпячивание глазного яблока и его смещение вверх. Часто можно заметить ограничение подвижности глаза вниз. Все описанные симптомы указывают на наличие орбитального абсцесса, вызванного гайморитом, иногда при этом образуется свищ у нижнего края орбиты.
В случае острого прорыва гноя из гайморовой полости в глазницу может возникнуть флегмона глазницы, хотя также может возникнуть флегмона, которая имеет зубное происхождение и распространяется на глазницу, минуя гайморову полость. Проведение рентгенологических исследований в данных случаях помогает определить происхождение флегмоны глазницы.
Болезни гайморовой полости могут вызывать опухоли, которые проникают внутрь. В результате этого возникает экзофталм — выпячивание глазного яблока кверху. Однако стоит отметить, что экзофталм и смещение глазного яблока наблюдаются только в том случае, если опухоль проникает в глазницу через заднюю стенку нижней части. Если же опухоль разрушает переднюю стенку гайморовой полости и нижний край орбиты, то проявляется только выпячивание щеки, иногда сильный отек нижнего века. При подтягивании нижнего века можно увидеть, что глазное яблоко либо остается в своем положении и выполняет свои функции, либо смещается назад внутрь глазницы. Изменения, связанные с зрительным нервом, при заболеваниях гайморовой полости встречаются редко.
Данное поле более заметно на рентгенограмме по сравнению с другими областями. Наиболее рациональным подходом является использование третьей и четвертой проекции согласно методу В. Г. Гинзбурга. В этих проекциях оно почти полностью избавляется от плотной тени, вызванной пирамидой височной кости. Рекомендуется проводить рентгенологическое исследование гайморовой полости в сидячем положении пациента, особенно при остром воспалении, поскольку это позволяет лучше определить уровень жидкости в полости.
При воспалительных изменениях в гайморовой полости на рентгенограмме можно наблюдать различную степень затемнения полости. При остром воспалении тень имеет более нежный оттенок, а контуры пазухи ясно видны. Если острое воспаление сопровождается только набухлостью слизистой оболочки, то на рентгенограмме можно увидеть затемнение вдоль стенки полости. По мнению В. Г. Гинзбурга, этот симптом обычно наблюдается при острой эмпиеме в период выздоровления, когда выделение гноя прекращается. С. А. Спектор считает, что такое пристеночное затемнение гайморовой полости часто можно наблюдать при глаукоме.
При хроническом воспалении пазухи происходит размытие контуров, и затемнение становится более сильным. Полипозное возрастание слизистой может также давать такую же яркую тень, если полость полностью заполнена. В гайморовой пазухе часто наблюдается круглая тень, которая может быть вызвана одиночным полипом или кистой. Кисты обычно находятся на дне полости и, в основном, являются зубного происхождения. С увеличением размера киста может заполнить значительную часть гайморовой пазухи, а иногда и всю полость целиком. При поражении костной стенки и нарушении ее целостности может образоваться свищ. Однако не всегда удается обнаружить на рентгенограмме дефект кости.
При наличии неагрессивной опухоли, которая активно растет, на рентгеновских снимках мы можем заметить затемнение, утончение и выпячивание стенок полости. Остеома в гайморовой полости не является частым заболеванием. В случае злокачественной опухоли, которая проникает в соседние области, мы можем видеть разрушение костей и проникновение опухоли.
Травматическое повреждение верхней челюсти, даже при отсутствии повреждения стенок гайморовой полости, часто вызывает обширное затемнение, которое вызвано кровоизлиянием (гемосинусом). Важно быть осторожным при делании заключения, так как отек или кровоизлияние в мягких тканях вокруг гайморовой полости могут имитировать затемнение самой полости. Такое затемнение также может быть вызвано прошедшим гайморитом.
- Пансинусит — это заболевание придаточных полостей с обеих сторон, а гемипансинусит — с одной стороны. При этом на рентгенограмме можно наблюдать более или менее интенсивное затемнение пораженных полостей. Если опухоль затрагивает несколько придаточных полостей, то на рентгенограмме иногда можно обнаружить серьезные деструктивные изменения в костях окологлазничной области. Часто при этом глазные симптомы становятся важными и пациенты сначала обращаются к офтальмологу.
- Своевременное рентгенологическое исследование позволяет в таких случаях определить характер и протяженность процесса, что имеет большое значение для определения необходимости и целесообразности операции.
- Связь заболеваний придаточных полостей носа с патологией слезных путей и органов зрения
- Методика рентгенографии околоносовых синусов
- Признаки заболеваний придаточных полостей носа на рентгенограммах
- Оценка рентгенограмм лобных синусов: признаки воспаления
- Признаки опухоли лобных синусов на рентгенограмме
- Офтальмологические и рентгенологические признаки воспаления и опухоли решетчатой пазухи носа
- Признаки опухоли основной (клиновидной) пазухи носа на рентгенограмме
- Признаки воспаления гайморовых пазух носа на рентгенограмме. Диагноз пансинусита
- Связь между глазами и головным мозгом. Визуальное обнаружение внутричерепной опухоли
- Техника и методика рентгенографии черепа
Как можно увидеть гайморит на рентгене?
Ниже представлены снимки гайморита до и после проведения терапии. Результаты рентгенографии интерпретируются врачом-специалистом или рентгенологом.
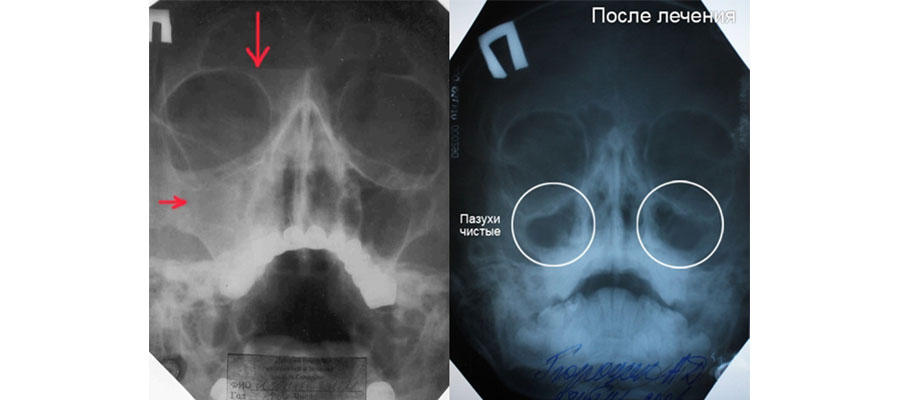
При отсутствии патологических изменений и отклонений, рентгенограмма демонстрирует следующие результаты:
- Мы видим нос, который имеет форму треугольника и является светлого оттенка. В центре носа расположена перегородка.
- Рядом с носовой полостью расположены верхнечелюстные пазухи. Они имеют форму треугольных просветлений с четкими границами.
- Носовые ходы расположены симметрично с обеих сторон носовой полости.
- Лобные пазухи находятся над глазницами. На рентгенограмме они представлены в виде различных по размеру затемнений.
Развитие патологии происходит при воспалении боковых пазух. Затем оно локализуется в области лобных долей. Это будет легко заметно по затемненным областям над глазницами и носом. Если происходит одновременное воспаление в лобных и боковых пазухах, это свидетельствует о наличии гайморита и фронтита.
При гайморите всегда проводится осмотр состояния решетчатой кости носа. В пазухах верхней челюсти часто наблюдается скопление инфильтративной жидкости. Она может быть слизистой, катаральной или гнойной.
Заметить данное явление весьма просто – жидкость будет видна в виде яркого белого участка. Это четкий признак патологии, который служит одним из оснований для окончательного диагноза
Как проводится проведение рентгеновских исследований гайморовых пазух носа?
Рентгеновское исследование носовых пазух при гайморите – это обычная диагностическая процедура. Перед проведением исследования необходимо снять все металлические предметы и съемные зубные протезы. Если у вас есть имплантаты, коронки или штифты, то об этом следует сообщить врачу-рентгенологу.
Для получения точного изображения заболевания, делается снимок носовых пазух при гайморите в нескольких проекциях:
- Подбородочная. По результатам этого снимка специалист проводит анализ фактического состояния верхнечелюстных пазух.
- Носоподбородочная. Этот снимок наглядно демонстрирует наличие воспалительного процесса в слизистой оболочке.
- Носолобная. На данной проекции можно оценить состояние решетчатого лабиринта.
Проведение обследования занимает примерно 10-20 минут, после которых врач сможет наглядно увидеть наличие или отсутствие патологии.
Рекомендуется обратиться к отоларингологу и провести динамическое КТ исследование верхнечелюстных пазух.
ОСНОВНЫЕ ИЗОБРАЖЕНИЯ С ПОЯСНЕНИЯМИ:
В результате анализа фронтального среза из КТ ВНЧС, выявлено воспаление синуса гайморовой пазухи слева (обозначено розовым кругом), с нарушением естественной вентиляции и отечностью стенок. Внутри области затемнения наблюдаются пузырьки газа или воздуха (показаны зелёной стрелкой), что может указывать на наличие бактериальной инфекции в острой стадии. В связи с этим, данный случай требует немедленного лечения. В гайморовой пазухе справа также присутствует небольшой отёк слизистой области (обозначен красными стрелками), однако пневматизация не нарушена значительно. Наличие дополнительного костного выроста (показан зелёными стрелками) приводит к образованию некоторой перегородки в гайморовой пазухе, что частично препятствует оттоку содержимого и сопровождается отёком самой перегородки. Диффузное затемнение в решётчатом лабиринте (этмоидит) имеет неровный контур и «ползущую» структуру вниз.
Не исключено наличие полипозного этмоидита. Подробнее: На представленных КТ-сканах с тремерной реконструкцией наблюдается нормальный объем верхнечелюстных пазух справа и слева.
В левой верхнечелюстной пазухе выявляется уплотнение средней плотности, имеющее неоднородную структуру, с неровными и относительно четкими контурами. Уплотнение простирается по всем стенкам пазухи и более выражено на медиальной и нижнелатеральной стенках. Пневматизация в пазухе снижена.
Крючковидный отросток слизистой оболочки демонстрирует признаки гиперплазии, деформирован и закрывает просвет между полостью носа и верхнечелюстной пазухой слева.
Уровень дна верхнечелюстных пазух ниже по сравнению с дном полости носа. Сообщение о естественном соединении с носовой полостью отсутствует. Слева стены клеток решетчатого лабиринта нечеткие, неровные, пневматизация снижена из-за множественных затемнений неоднородной структуры. Перпендикулярная пластинка решетчатой кости относительно ровная.
Справа стены верхнечелюстной пазухи не деформированы, пневматизация немного снижена из-за пристеночного затемнения, охватывающего все стены пазухи радиально, больше всего в нижнем альвеолярном отроге и в области медиальной стенки. Клетки Галлера не определяются. Крючковидный отросток проявляет признаки гиперплазии слизистой, из-за чего проход между полостью носа и пазухами закрыт.
В правой стенке решётчатого лабиринта наблюдаются неровные, нечёткие контуры, а также снижение пневматизации из-за затемнений и гиперплазии слизистой оболочки. Основные пазухи имеют относительно ровные, чёткие стенки, а пневматизация в них не нарушена. В лобных пазухах не обнаружено патологических изменений, и пневматизация остается полной.
Что касается носовых раковин, то правая нижняя раковина незначительно увеличена в размерах, а левая средняя носовая раковина имеет некоторое увеличение в размерах. Носовые ходы незначительно сужены. Левая нижняя носовая раковина также незначительно увеличена, в то время как средняя носовая раковина и носовые ходы не имеют особых особенностей. Носовая перегородка не искривлена.
Изображение рентгеновского исследования показывает наличие рентгенконтрастного материала на жевательных поверхностях и в полости корневых каналов зубов 17, 27 и 46. Зубы 38 и 48 удерживаются в положении, почти параллельном горизонтали. Структура костной ткани обеих челюстей ближе к мелкопетлистой. В разделе «Патология околоносовых пазух» доступны другие статьи.
Онлайн-консультация, расшифровка снимков и второе мнение представляют собой информационные услуги, а не медицинские. Для установления точного диагноза и назначения плана лечения рекомендуется записаться на очный прием к специалисту.
Рентгенологические проявления синуситов
Характерным признаком острого синусита является появление в просвете пазухи участков затемнения различной интенсивности и локализации.
Существуют следующие варианты рентгенологической картины:
- Пристеночное затемнение — отек и инфильтрация слизистой оболочки
- Тотальное затемнение — выраженный отек или скопление гноя
- Наличие горизонтального уровня — скопление экссудата в нижних отделах пазухи
При хроническом синусите чаще выявляются полипозные разрастания слизистой, кисты, опухолевидные образования.
Для уточнения диагноза возможно потребуется дополнительное обследование — компьютерная или магнитно-резонансная томография, а также диагностические пункции пазух.
Диагностическая пункция верхнечелюстных пазух
При подозрении на гнойное воспаление околоносовых пазух выполняется диагностическая и лечебная пункция. Показания к пункции верхнечелюстных пазух:
- Подозрение на скопление гноя или выраженный отек слизистой (тотальное затемнение верхнечелюстной пазухи)
- Отсутствие эффекта от консервативной терапии в течение 5-7 дней
- Наличие осложнений — распространение воспаления на кости, мягкие ткани орбиты и др.
Абсолютное затемнение верхней челюсти — что это значит? Это указывает на то, что весь объем пазухи заполнен патологическим содержимым, обычно гноем или значительным отеком слизистой оболочки.
Пункция используется для подтверждения диагноза, получения материала для бактериологического и цитологического исследования, а также для проведения лечебных манипуляций.
При обнаружении признаков новообразования в пазухе или неопределенности в диагнозе, рекомендуется применять компьютерную томографию в качестве более точного диагностического метода, несмотря на высокую лучевую нагрузку и стоимость исследования.
Кроме того, при подозрении на гнойную форму острого гайморита или обострение хронического гаймороэтмоидита лечебно-диагностическая пункция верхнечелюстной пазухи является одной из самых эффективных методов диагностики и лечения.
Традиционная проведение пункции верхнечелюстных пазух с применением иглы Куликовского дает возможность, прежде всего, точно определить содержимое в пазухе (слизь, гной, кровь); во-вторых, получить достоверный бактериологический анализ микрофлоры гайморовой пазухи (без примесей отделяемого из полости носа и аденоидов, мокроты), что в настоящее время является крайне важным из-за увеличившейся устойчивости микроорганизмов; и, если необходимо, провести цитологическое исследование; наконец, этот процесс механически позволяет убрать из синуса патологическое содержимое и воздействовать на слизистую оболочку различными медикаментозными препаратами, в зависимости от характера процесса (антисептики, антибиотики, кортикостероиды, протеолитические ферменты, кислород и т. д.).
Для проведения пункции гайморовой пазухи также необходимо иметь рентгенографию ППН не только для уточнения диагноза, но и для определения особенностей геометрии синуса.
Вопрос о возможных методах лечения острых и обострения хронических синуситов является весьма актуальным. Мы считаем, что в случае наличия гнойного содержимого в пазухе и симптомов интоксикации необходимо применение антибактериальных препаратов с учетом результатов бактериологического исследования.
Если медицинский специалист считает, что пациент нуждается в немедленном применении антибактериального лечения, то, исходя из того, что острые воспаления синусов как чаще всего вызываются Streptococculs pneulmoniae, Heamophiluls influlenzae и Moraxella catarralis, имеет смысл назначить лекарства второго поколения цефалоспоринов или антибиотики широкого спектра действия, такие как амоксициллин, который эффективно сосредотачивается даже в костной ткани. Среди всех форм амоксициллина предпочтительнее Флемоксин Солютаб (производство Голландия), биодоступность которого составляет 93%. Почти полная абсорбция в кишечнике обеспечивает высокую эффективность (равнозначную внутримышечным инъекциям) и снижает риск нарушения бактериальной флоры. Кроме того, таблетки Флемоксина Солютаб очень удобны в применении для детей, так как имеют приятный запах и вкус, и могут быть растворены в воде.
При наличии у пациента слизистого выделения из пазухи в приемлемом состоянии, возможно попытаться обойтись без антибиотиков и вместо этого использовать комплексные гомеопатические препараты, которые снимают отек слизистой оболочки, например циннабсин.
Необходимо быть очень осторожным в отношении назальных стероидов. При обострении гнойной формы хронического синусита назначение глюкокортикоидов, скорее всего, не будет оправданным и часто будет противопоказано. Кроме того, известно, что чрезмерное использование местных глюкокортикоидных препаратов способствует развитию микотической инфекции, которая часто встречается в наше время и трудно поддается лечению.
И последнее: мы считаем, что если есть подозрение на возможную патологию в области носовых пазух, будь то обычный синусит или злокачественный процесс, пациента следует направить к оториноларингологу, а не пытаться лечить его в рамках терапевтической практики.
Клинические проявления
Мицетома гайморовой пазухи может протекать без явных симптомов и быть случайной находкой при проведении МСКТ пазух носа по другому поводу (перед стоматологическими, офтальмологическими, неврологическими, ЛОР-операциями). Время от проникновения грибковой инфекции до появления первых симптомов мицетомы может занимать несколько лет.
Клинические проявления грибковых тел связаны с хроническим синуситом (гайморитом, сфеноидитом). При поражении только верхнечелюстной пазухи возникает давящая боль в подглазничной области и зубах. Характеризуется затрудненным носовым дыханием, периодическими выделениями из носа и постназальным затеком. Часто наблюдается зловонный насморк с слизистыми, гнойными или гнойно-геморрагическими выделениями из носа. Некоторые пациенты сообщают о нарушениях обоняния, таких как гипосмия и какосмия.
Осложнения
При мицетоме клиноводной пазухи главным признаком является головная боль различного характера (в висках, затылке), которую нельзя облегчить анальгетиками. Также пациенты часто жалуются на двоение в глазах, боль внутри глазных яблок и ухудшение зрения. К типичным ринологическим симптомам относится насморк и постоянное чувство стекания слизи по задней стенке глотки.
Развитие хронического гнойного риносинусита является наиболее частым последствием мицетомы гайморовой пазухи. Постоянное раздражение стенки глотки, вызванное постназальным синдромом, приводит к рецидивирующим фарингитам. Возможно превращение неинвазивного микоза околоносовых пазух в инвазивную форму. Грибковые образования могут вызывать разрушение костных стенок пазух, сопровождающееся развитием неврологических осложнений. Грибковая сенсибилизация может стать причиной возникновения микогенной бронхиальной астмы, астматического бронхита, бронхолегочного аспергиллеза и аллергического альвеолита.
Мы можем подозревать наличие грибкового тела в гайморовой пазухе на основе клинических и анамнестических данных. У таких пациентов часто возникают обострения хронического синусита, и антибактериальная терапия временно помогает, но после нее симптомы возвращаются. В анамнезе есть информация о стоматологических процедурах в верхней челюсти. Для подтверждения диагноза «мицетома гайморовой пазухи» необходимо провести детальное обследование у врача-оториноларинголога:
— Эндоскопия носа. Часто при ее проведении обнаруживаются односторонние воспалительные изменения в остиомеатальном комплексе. Иногда на пораженной стороне можно найти грибковые массы, выступающие в носовую полость. Однако диагностическая пункция из гайморовой пазухи не всегда позволяет получить содержимое.
- Для диагностики гайморита применяется лучевая методика. Компьютерная томография (КТ) позволяет выявить снижение пневматизации гайморовых пазух, утолщение их стенок или слизистой оболочки, а также наличие шаровидных образований различной плотности (дрозды грибов и кальцинаты) в просвете синусов. Дополнительно может быть применена магнитно-резонансная томография (МРТ) гайморовых пазух.
- Для лабораторной диагностики гайморита используется микроскопическое и культуральное исследование содержимого патологической полости носа (ППН). Эти методы позволяют определить вид грибкового возбудителя, вырастить культуру грибков на питательных средах. Также проводится гистологический анализ материала, полученного при операции. В некоторых случаях могут быть назначены дополнительные серологические и аллергологические тесты для уточнения диагноза.
Дифференциальная диагностика
При подозрении на мицетому необходимо исключить заболевания гайморовой пазухи инфекционного, аллергического, опухолевого происхождения:
- хронический полипозный риносинусит;
- аллергический грибковый синусит;
- инвазивный грибковый синусит;
- мукоцеле придаточных пазух;
- инвертированная синоназальная папиллома.

Компьютерная томография парагнатальных пазух. Мицетома левой верхнечелюстной пазухи
Мицетома — грибковое заболевание, которое может развиваться в различных частях тела, включая верхнечелюстные пазухи. При использовании комьютерной томографии для исследования парагнатальных пазух, было обнаружено наличие мицетомы в левой верхнечелюстной пазухе.
Частые вопросы
Каковы основания для проведения рентгенографического исследования гайморовых пазух?
Назначение рентгенографического исследования гайморовых пазух может быть обусловлено подозрением на наличие синусита, полипозного риносинусита, опухолей, травмы или других патологических состояний гайморовых пазух.
Как проходит рентгенографическое исследование гайморовых пазух?
Во время рентгенографического исследования гайморовых пазух предлагается пациенту принять определенную позицию, обычно с наклоном головы назад. Затем врач проводит съемки, используя рентгеновские лучи, которые проникают через голову и фиксируются на пленке или цифровом изображении.
Какие ограничения или побочные эффекты могут быть связаны с рентгенографическим исследованием гайморовых пазух?
Изучение гайморовых пазух с использованием рентгеновского исследования является относительно безопасной процедурой, однако она может оказаться нежелательной для беременных женщин из-за негативного воздействия рентгеновских лучей на развивающийся плод. В редких случаях возможны аллергические реакции на введение контрастного вещества во время рентгенографии с применением контраста.
Полезные рекомендации
СОВЕТ №1
Перед проведением рентгенографического исследования гайморовых пазух необходимо выполнить предварительные меры. Важным рекомендуемым действием является очищение носовых проходов от слизи и промывание носа раствором соли. Это способствует получению более ясного изображения пазух и улучшает качество проводимого исследования.
СОВЕТ №2
При проведении рентгенографического исследования гайморовых пазух крайне важно придерживаться правильной позиции пациента. Рекомендуется сидеть в вертикальном положении и наклонить голову назад, таким образом обеспечивая вертикальное расположение гайморовых пазух. Это способствует получению наиболее точных и информативных рентгеновских снимков.
СОВЕТ №3
При проведении рентгенографического исследования гайморовых пазух имеет важное значение сотрудничество со стороны пациента. Рекомендуется максимально расслабиться и не перемещаться во время процедуры, чтобы полученное изображение было четким и неискаженным. Особую важность представляет следование указаниям, предоставленным медицинским персоналом, а также своевременное сообщение о возникших ощущениях или проблемах в процессе исследования.
