Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
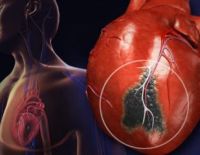
«Вероятно, старый перегородочный инфаркт миокарда говорит о том, что в прошлом у пациента произошло сердечное происшествие, которое привело к некрозу ткани сердца. Это состояние требует внимательного наблюдения и оказания медицинской помощи.
В следующих разделах статьи мы рассмотрим причины возникновения инфаркта миокарда, симптомы и диагностику этого заболевания, методы лечения и профилактики. Также мы узнаем, как влияет старый инфаркт на работу сердца и какие меры можно принять для улучшения состояния пациента. Приглашаем вас к обзору полной информации и рекомендаций по данной теме.»
Что это значит вероятно старый перегородочный инфаркт миокарда
Старый перегородочный инфаркт миокарда — это состояние, когда часть сердечной мышцы была повреждена из-за недостаточного кровоснабжения. Этот тип инфаркта миокарда происходит в результате окклюзии коронарного сосуда, что приводит к некрозу сердечной ткани и образованию рубца.

Признаки старого перегородочного инфаркта миокарда
Один из основных признаков старого перегородочного инфаркта миокарда — это изменение электрокардиограммы (ЭКГ). На ЭКГ можно увидеть характерные изменения, указывающие на прошедший инфаркт. Кроме того, пациент может испытывать типичные симптомы инфаркта, такие как боль в груди, одышка, слабость и аритмия.
Диагностика и лечение
Для диагностики старого перегородочного инфаркта миокарда могут быть использованы различные методы, включая ЭКГ, эхокардиографию, коронарографию и другие. Лечение этого состояния может включать прием лекарств, реабилитацию, а также хирургические вмешательства в некоторых случаях.
Важно помнить, что старый перегородочный инфаркт миокарда является серьезным состоянием, которое требует постоянного наблюдения со стороны врачей и соблюдения рекомендаций по лечению и профилактике осложнений.
Инфаркт задней стенки сердца
Инфаркт задней стенки сердца является серьезным заболеванием, при котором происходит гибель клеток и тканей задней части сердца. Процесс некроза начинается, когда поступление крови к сердцу прекращается на протяжении 20-30 минут. У отдельных пациентов может возникать образование отложений из фибрина, вызывающих острую форму инфаркта миокарда задней стенки левого желудочка. Основной причиной развития этой патологии считаются естественные возрастные изменения, происходящие в организме после достижения 45-летнего возраста.
Помимо возрастных изменений, недостаточная физическая активность может привести к возникновению инфаркта миокарда задней стенки. Регулярные кардиотренировки оказывают положительное воздействие на организм. В результате таких тренировок происходит временное расширение сосудов и разложение скоплений жиров. У людей, которые не занимаются физическими упражнениями, эти скопления продолжают накапливаться. Кроме того, факторы, влияющие на развитие инфаркта данного типа, включают:
- Гипертензия. Повышенное кровообращение приводит к утолщению тканей сердца и потере эластичности сосудов. С увеличением толщины стенок сердца органу требуется больше кислорода для нормального функционирования. Обеспечение этого становится сложным для организма, и сердце страдает от истощения.
- Курение. Никотин сужает артерии и капилляры, что приводит к недостатку кислорода в сердце.
- У людей с нормальным индексом массы тела часто отмечается высокий уровень холестерина в крови. Причиной этому является наследственная склонность к скоплению жиров, которые образуют тромбы внутри сосудов, питающих сердце.

Мужчины чаще подвергаются инфарктам по сравнению с женщинами из-за различий в функционировании гормональной системы. Люди, страдающие от сахарного диабета, также находятся в группе риска. Стресс является еще одним фактором, способствующим осложнениям. Постоянное нервное напряжение на работе или дома может привести к развитию инфаркта.
Инфаркт задней стенки миокарда проявляется симптомами, схожими с другими типами приступов. Человек испытывает интенсивную боль за грудью, которая может распространяться на левую ногу или лопатку. Другими симптомами этого заболевания являются:
- Нарушение ритма сердца;
- Дрожание рук;
- Избыточное потоотделение;
- Слабость.
Заднебазальный инфаркт миокарда характеризуется менее яркими проявлениями по сравнению с другими формами данного заболевания. Это представляет основной риск для пациента. Острое начало приступа проходит без неприятных ощущений. Для выявления данного вида инфаркта требуется использование дополнительного оборудования при проведении электрокардиографии. Атипичные симптомы могут придать ему сходство с гастритом.

Диагностика данного заболевания представляет себя сложную процедуру. Обычная ЭКГ может выявить признаки стенокардии. Поэтому при подозрении на данный тип инфаркта назначаются комплексные анализы. Если заднюю стенку сердца поражает всего лишь 30%, симптомы могут оставаться незаметными. Пациент может даже не обратиться к кардиологу до следующего приступа. Врачи обращают внимание на следующие аспекты во время обследования:
- Длительность недомогания. Пациенты обычно могут точно указать дату и время первого приступа инфаркта.
- Реакция организма на нитроглицерин.
- Усиление боли в конкретной позиции.
- Временные интервалы между болезненными приступами. Боль при инфаркте длительная.
Диагностика должна быть всесторонней. Без нее невозможно поставить точный диагноз.
В начале терапии медики устраняют причину, вызвавшую нарушение питания стенки сердца. Обычно пациентам назначаются препараты и инъекции, которые разрушают тромбы. Кроме того, пациентам выписываются препараты, сокращающие поврежденную площадь сердца. Эти средства включают:
- Анальгетики, которые облегчают боль. Также, в эту группу входит нитроглицерин.
- Препараты, стабилизирующие сердечный ритм.
- Бета-адреноблокаторы, которые снижают нагрузку на сердце и позволяют уменьшить его потребность в кислороде.
Также, успешные результаты показала терапия пациентов при помощи влажного воздуха. Несмотря на все новшества в лечении после инфаркта, наиболее эффективным способом предотвратить сужение сосудов является установка стента.
Инфаркт задней стенки является наиболее опасным. У многих пациентов проявления симптомов отсутствуют, поэтому они осознают приступ только поздно. В самых тяжелых случаях возможно разрывание сердца. Это связано с медленным образованием рубцовой ткани или поражением всей стенки сердца. Часто возникает аритмия желудочков.
Тромбоэмболия также представляет одно из основных осложнений, сопровождающих инфаркт. Жировой тромб отсоединяется от кровеносного сосуда и попадает в одну из артерий, снабжающих сердце, что ведет к поражению не только сердца, но и других органов.
Прогноз может быть положительным или отрицательным, в зависимости от результатов исследования. Пациенты с незначительным некрозом имеют более легкое восстановление. Если поражено более 30% тканей, процесс реабилитации может затянуться. Чтобы предотвратить повторные приступы, пациенту придется отказаться от вредных привычек. Также необходимо нормализовать индекс массы тела, режим дня и режим питания.
Часто задаваемые вопросы
В начальный период пациенту будет необходимо избегать физической активности, даже если он ранее занимался профессиональным спортом. Также ему регулярно придется посещать медицинские обследования. При незначительном повреждении тканей процесс восстановления может продлиться примерно год.
Что такое инфаркт задней стенки сердца?
Инфаркт задней стенки сердца представляет собой патологическое состояние, характеризующееся некрозом тканей задней стенки сердца в связи с ограниченным кровоснабжением. Это заболевание может быть вызвано артериальной блокадой одной из коронарных артерий, которые обеспечивают сердце кровью.
Какие симптомы сопровождают инфаркт задней стенки сердца?
Типичными проявлениями инфаркта задней стенки сердца являются боли в области груди, которые могут иррадиировать в левую руку, шею, челюсть или спину. Возможно также появление ощущения сдавления в груди, затруднения дыхания, тошноты, рвоты, повышенного потоотделения и слабости. Важно отметить, что симптомы могут отличаться у разных людей и иметь менее выраженное проявление у некоторых пациентов.
Как диагностируется инфаркт задней стенки сердца?
Для определения инфаркта задней стенки сердца необходимо провести анализ симптомов и медицинской истории пациента, выполнить физическое обследование и дополнительные исследования. Для этого используются такие методы, как ЭКГ, кровные тесты на наличие маркеров повреждения сердечной мышцы, а также коронарография — исследование, которое позволяет визуализировать артерии сердца с помощью контрастного вещества.
МКБ-10
<p>Острый инфаркт миокарда (ОИМ) — это серьезное нарушение кровоснабжения сердечной мышцы. ОИМ часто возникает из-за блокировки артерий, которые отвечают за поставку кислорода и питательных веществ в сердце. Это состояние требует немедленного вмешательства медицинского специалиста, так как прерывание кровотока в сердце может привести к угрожающим жизни осложнениям, включая некроз (гибель) сердечной мышцы. Основными симптомами ОИМ являются острая боль в груди, которая может распространяться на левую руку, шею, челюсть или спину, ощущение давления или пережимания в груди, одышка, слабость, головокружение и потеря сознания. Если у вас возникли подобные симптомы или у вас есть подозрение на ОИМ, немедленно обратитесь к врачу или вызовите скорую помощь для получения экстренной медицинской помощи.</p>

- Причины
- Факторы риска
- Консервативное лечение
- Хирургическое вмешательство
Общие характеристики
Бессимптомная форма — это наиболее распространенный вариант необычного клинического течения острых поражений сердечной мышцы. Этот вариант инфаркта составляет 20-25% от всех атипичных случаев. Такой тип инфаркта часто встречается у пациентов, страдающих сахарным диабетом (38-50%), имеющих выраженный кардиосклероз, а также повторные повреждения миокарда. У людей старше 70-75 лет наблюдается увеличение частоты безболевого течения болезни. Хотя безболевой инфаркт обычно диагностируется у мужчин, смертельные случаи чаще встречаются у женщин.

Ишемическая кардиомиопатия: причины, симптомы и лечение
Ишемическая кардиомиопатия, также известная как безболевой инфаркт миокарда, является серьезным заболеванием сердечно-сосудистой системы. Оно возникает из-за недостаточного кровоснабжения сердечной мышцы, что приводит к повреждению ткани и нарушению ее функционирования.
Это состояние может возникнуть из-за различных факторов, таких как атеросклероз, тромбоз, спазмы коронарных артерий и другие. В результате ограниченного кровотока, происходит нарушение поступления кислорода и питательных веществ в миокард, что может привести к инфаркту миокарда.
Симптомы ишемической кардиомиопатии могут варьироваться от легких до тяжелых. В некоторых случаях, пациенты могут не испытывать боли в груди или других характерных симптомов. Это связано с тем, что инфаркт миокарда происходит без боли, что делает его особенно опасным.
Диагностика и лечение ишемической кардиомиопатии требует специализированного подхода со стороны врача. Обычно используются методы, такие как электрокардиография, коронарография и магнитно-резонансная томография, чтобы определить причину заболевания и оценить степень повреждения сердечной мышцы.
Лечение ишемической кардиомиопатии может включать применение лекарственных препаратов, изменение образа жизни, а также хирургическое вмешательство в некоторых случаях. Целью лечения является восстановление нормального кровоснабжения сердечной мышцы и улучшение ее функции.
Важно обратиться к врачу при появлении каких-либо симптомов, связанных с сердечной деятельностью, таких как одышка, слабость, неправильный ритм сердца или боли в груди. Раннее обращение за помощью поможет предотвратить серьезные последствия и способствовать эффективному лечению ишемической кардиомиопатии.
Первопричины перегородочного инфаркта миокарда
Часто заболевание возникает в результате патологий или хронических заболеваний. Основным внешним и внутренним признаком болезни является уменьшение кровоснабжения мышцы. Как уже упоминалось ранее, при ишемической болезни сердца некоторая часть мышечной ткани отмирает. Здоровая оболочка замещается рубцами и перестает функционировать должным образом.
- Избыточная потребность миокарда в кислороде. Коронарные артерии обладают резервом, который позволяет им расширяться во время сильного возбуждения и прилива адреналина. Однако, если этот механизм нарушен, миокард не получает достаточного кровоснабжения. Именно такое несоответствие и приводит к инфаркту.
- Артерии сужаются, что приводит к уменьшению притока крови к сердцевой мышце. Это может вызвать развитие ишемии, которая проявляется в стенокардии. Если сужение артерии было вызвано спазмом, то эластичность артерии и нормальный просвет возвращаются. В худшем случае стенка сосуда может утолщаться, что приводит к прогрессивному сужению.
- Тромбоз. Часто причиной уменьшения притока крови к сердцу является образование тромба в сосудах. Тромб или эмбол перемещается с кровью к сердцу. Даже здоровая артерия может быть повреждена. В результате мышечная ткань одного из важнейших органов начинает быстро отмирать.
Эти три механизма являются основными причинами развития глубокого перегородочного инфаркта. Изменения, вызванные указанными нарушениями, приводят к серьезным патологическим состояниям в короткие сроки.
Основным источником кровоснабжения миокарда сердца являются коронарные артерии. Нарушения в их функционировании могут быстро привести к негативным последствиям.
Патологические отклонения в работе сердечно-сосудистой системы
Рассуждение о причинах развития патологических изменений в артериях связано с тромбозом и их сужением.
- воспалительный процесс в артериях;
- наличие атеросклероза;
- открытые травмы грудной клетки;
- свертываемость крови, которая слишком высока;
- эмболия;
- недостаток кровоснабжения сердечной мышцы со стороны артерий;
- последствия операций на сердце с негативным исходом;
- аномалии артерий.
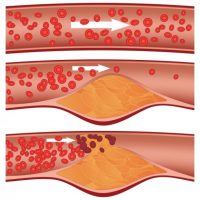
Главной причиной развития инфаркта миокарда справедливо считается атеросклероз. Данное заболевание поражает значительную часть населения. В современном обществе проблема ожирения особенно остро выделяется в связи с распространением быстрого питания. Курение и сидячий образ жизни Выступают факторами риска при атеросклерозе.
Атеросклероз — это заболевание, при котором артерии заполняются атеросклеротическими отложениями. Эти отложения приводят к сужению просвета сосуда, через который кровь поступает к сердцу, что в конечном итоге может привести к инфаркту. Если проблема обнаружена вовремя, она может быть легко устранена путем хирургического вмешательства. Одной из причин атеросклероза является отложение жировых клеток, что также приводит к утолщению стенок артерий.
Особую роль в развитии сердечных заболеваний играет наследственная предрасположенность. По наследству можно передать аномалии, склонность к образованию тромбов и атеросклеротических отложений.
Нельзя не отметить травмы, которые вызывают прямые повреждения быстро уничтожающихся тканей мышечного органа. Однако закрытые ранения также могут быть опасными: они могут быть причиной контузии мышечной стенки сердца, в результате которой кровь временно покидает сосуды, прилегающие к органу.
Инфаркт миокарда
Определение
Инфаркт миокарда (далее ИМ) представляет собой процесс, в результате которого происходит некроз (омертвление) определенной области сердечной мышцы, вызванный недостаточностью кровоснабжения данной области и сопровождающийся специфическими клиническими проявлениями.
Причины возникновения инфаркта миокарда
Сердце, представляющее собой полый орган, образованный мышцей и имеющий форму конуса, имеет три слоя стенок. Внутренний слой представлен эндокардом, покрывающим внутренние полости сердца и формирующим клапаны сердца. Средний слой – миокард – состоит из мышечной ткани и является основным слоем сердца. Внешний слой называется перикардом.
Диагностика инфаркта миокарда
Определение инфаркта миокарда происходит на основании клинических проявлений, а также путем лабораторных и инструментальных методов исследования. Важными методами диагностики являются ЭКГ, эхокардиография и кардиологическое обследование.
Симптомы инфаркта миокарда
Клиническая картина инфаркта миокарда включает такие симптомы, как острая боль в груди, которая может распространяться на левую руку, шею или челюсть, одышку, гипертонию, потливость, бледность кожи и снижение артериального давления.
Способы лечения инфаркта миокарда
Лечение инфаркта миокарда включает проведение неотложных мероприятий, таких как обеспечение покоя и облегчение боли, а также проведение медикаментозной, инструментальной или хирургической терапии. Целью лечения является восстановление нормального кровоснабжения сердечной мышцы и предотвращение развития осложнений.
Человеческое сердце состоит из четырех камер: двух предсердий и двух желудочков. Кровь из тканей самого сердца и из всех частей тела (через верхние и нижние полые вены) поступает в правое предсердие. Левое предсердие наполняется четырьмя легочными венами, которые транспортируют артериальную кровь из легких. Венозная кровь из правого желудочка попадает в легкие через легочный ствол.
Артериальная кровь из левого желудочка поступает в аорту, которая распределяет ее по сосудам великого круга кровообращения. Коронарные артерии обеспечивают поступление кислорода к сердечной мышце.
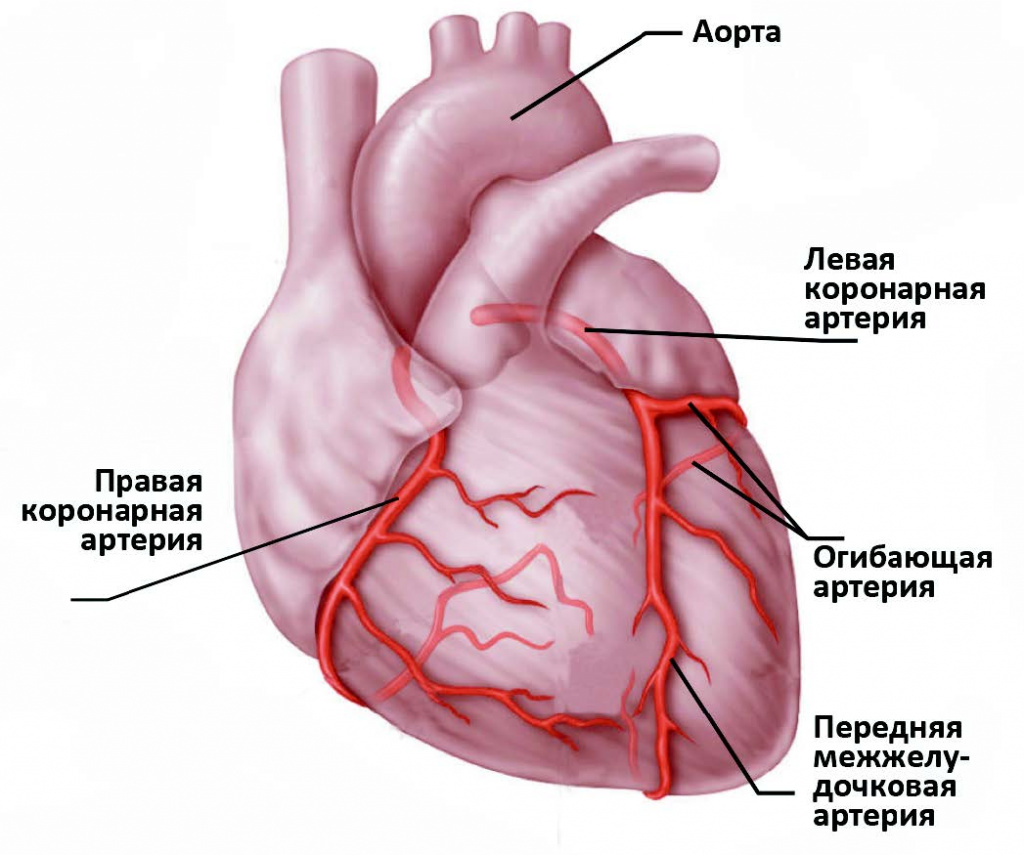
Сердечная мышца очень чувствительна к недостатку поступления крови (дефициту кислорода). При закупорке крупной коронарной артерии и отсутствии эффективного альтернативного кровотока через другие сосуды, в пораженной области через 30 минут начинается гибель мышечных клеток сердца — кардиомиоцитов.
Нарушение кровообращения из-за атеросклеротического поражения коронарных артерий в 97-98% случаев имеет главное значение в возникновении инфаркта миокарда.
Атеросклероз может поражать как одну коронарную артерию, так и все три. Степень и протяженность сужения артерии могут быть разными. При повышении артериального давления, склерозированный внутренний слой сосуда (эндотелий) легко повреждается, кровь проникает внутрь атеросклеротической бляшки, активируется свертывание крови и образуется тромб, который может частично или полностью заблокировать сосуд.
Локализация образования тромбов
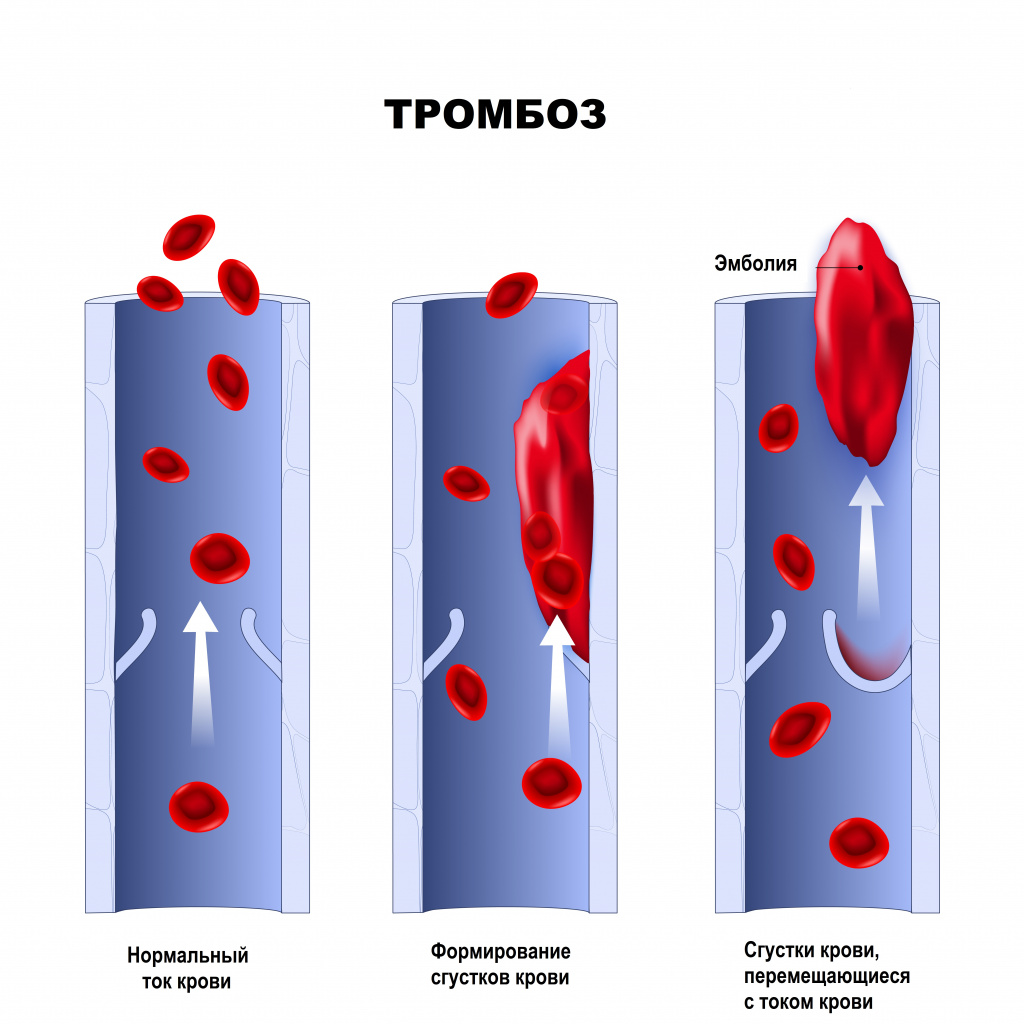
- в области разрушения уязвимой (неустойчивой) атеросклеротической бляшки;
- на повреждении (эрозии) эндотелия коронарной артерии, которое может быть локализовано не только на поверхности атеросклеротической бляшки;
- в месте незначительного сужения коронарной артерии, где нарушение гемодинамики не играет большой роли.
Тромбоз коронарной артерии может проявляться полной или неполной закупоркой стенки сосуда. Тромб, который образуется ближе к центру коронарной артерии, имеет свойство перемещаться с кровотоком дальше к стенке сосуда и приводить к образованию мелких участков некроза и/или способствовать расширению уже образовавшегося участка некроза. Особую роль в развитии инфаркта миокарда играет сокращение коронарных артерий, как при наличии атеросклероза, так и при отсутствии изменений в сосудах.
Развивающийся некроз миокарда может иметь различные размеры, а некроз, проникающий через все слои сердца (трансмуральный), может вызвать разрыв миокарда.
Появление очагов некроза в миокарде сопровождается изменением размера, формы и толщины стенки сердца, а неповрежденный миокард подвергается увеличенной нагрузке и гипертрофии с увеличением объема и массы.
Такие сопутствующие состояния, как анемия, воспаление, инфекция, лихорадка, метаболические или эндокринные нарушения (в частности, гипертиреоз), могут вызвать или усугубить ишемию миокарда.
К факторам риска развития инфаркта миокарда относятся:
- гиперлипидемия (нарушение нормального соотношения липидов в крови);
- курение,
- сахарный диабет,
- артериальная гипертензия,
- абдоминальное ожирение,
- Факторы, связанные с психосоциальными причинами (стресс, депрессия и т.д.),
- Низкая уровень физической активности,
- Несбалансированное питание и употребление алкоголя.
Классификация сердечного инфаркта
I. Актуальный сердечный инфаркт.
- Актуальный трансмуральный инфаркт передней стенки сердца.
- Актуальный трансмуральный инфаркт нижней стенки сердца.
- Актуальный трансмуральный инфаркт сердца других уточненных локализаций.
- Актуальный трансмуральный инфаркт сердца неуточненной локализации.
- Актуальный сердечный инфаркт неуточненный.
- Повторный инфаркт передней стенки сердца.
- Повторный инфаркт нижней стенки сердца.
- Повторный инфаркт сердца другой уточненной локализации.
- Повторный инфаркт сердца неуточненной локализации.
- Гемоперикард.
- Аномалия интератриальной перегородки.
- Аномалия интервентрикулярной перегородки.
- Разрыв сердечной стенки без наличия кровоизлияния в перикарде.
- Разрыв сухожильной струны.
- Разрыв папиллярной мышцы.
- Тромбоз левого предсердия, ушка предсердия и левого желудочка.
- Прочие осложнения острого инфаркта миокарда.
- Коронарный тромбоз без развития инфаркта миокарда.
- Синдром Дресслера — постинфарктный склероз.
- Другие формы острой ишемической болезни сердца.
- Неуточненная острая ишемическая болезнь сердца.
Признаки инфаркта миокарда
При сердечном приступе, который возникает из-за нарушения кровоснабжения пораженного участка сердца, накапливаются вещества обмена веществ, которые раздражают рецепторы сердечной мышцы и коронарных сосудов, что проявляется сильной болевой реакцией. Большой болевой приступ вызывает увеличение выброса адреналина и норадреналина корой надпочечников.
Боль является основным симптомом типичного протекания сердечного приступа. Она возникает за грудиной и иногда может распространяться на левую руку, левое плечо, горло, нижнюю челюсть и область подложечки.
Симптомы данного болевого состояния значительно превосходят обычный приступ стенокардии как по его силе, так и по продолжительности. Принятие нитроглицерина не облегчает боль. Продолжительность болевого синдрома может варьировать от 1 часа до нескольких суток. Иногда инфаркт миокарда сопровождается резкой слабостью, головокружением, головной болью, рвотой и потерей сознания. Пациент выглядит бледным, губы синеют, и наблюдается повышенная потливость.
В первые сутки развития инфаркта миокарда может быть зарегистрирована тахикардия (ускоренное сердцебиение), нарушения ритма и повышение температуры до 37-38℃.
В 30% случаев, инфаркт миокарда в первые часы своего развития может проявляться нетипично.
Основные клинические варианты включают:
- Астматический — имеет схожие симптомы с приступом бронхиальной астмы (присутствует одышка, затрудненное дыхание, чувство нехватки воздуха);
- Гастралгия — проявляется болями в области желудка, распространяющимися в область за грудиной. Могут наблюдаться отрыжка, икота, тошнота, частая рвота, вздутие живота;
- Аритмия — возникают нарушения сердечного ритма, которые представляют опасность для жизни;
- Церебральный — характеризуется нарушением кровообращения в мозге (проявляется тошнота, головокружение, нарушение сознания с последующим обмороком);
- Бессимптомный — инфаркт миокарда без характерного приступа боли. При неправильном соблюдении постельного режима и отсутствии адекватного лечения прогноз неблагоприятный.
Существуют определенные критерии для диагностики инфаркта миокарда:
- Клиническая картина инфаркта миокарда;
- ЭКГ данные, свидетельствующие о наличии инфаркта миокарда;
- обнаружение новых участков сердечной мышцы с нарушенным кровообращением или сниженной сократимостью сердечной мышцы с использованием инструментальных исследований;
- выявление тромбоза коронарных артерий с использованием ангиографии.
определение уровня биохимических маркеров повреждения кардиомиоцитов в крови;
№ 157 Кардиоспецифичные белки
Тропонин-I, высокочувствительный (Troponin-I, high sensitivity, hs-TnI) Синонимы: Тн I вч; сердечный Тн I вч; сТн I вч. Tn I hs; cardiac-specific troponin I, high sensitivity; cTn I hs. Краткая характеристика определяемого вещества (Тропонин) Тропонины – маленькие белки
Лечение инфаркта
Для достижения оптимального результата, лечение инфаркта миокарда рекомендуется начинать как можно скорее. Основные мероприятия проводятся непосредственно после госпитализации и до завершения основной диагностики:
- Устраняют боль — используют лекарственную терапию с применением различных препаратов — от нитроглицерина (подъязычно, внутривенно) до инъекций морфина;
- Восстанавливают кровообращение — применяют тромболитическую терапию, препараты для разжижения крови, препараты для предотвращения свертывания крови.
В соответствии с результатами обследования, дальнейшая терапия направлена на профилактику и лечение аритмий, кардиогенного шока и сердечной недостаточности. Назначается прием препаратов против аритмии, средств от спазмов, успокоительных препаратов, адреноблокаторов и т.п.
Первая помощь при инфаркте
При обнаружении симптомов прединфарктного состояния или инфаркта, первое, что необходимо сделать — вызвать «скорую помощь»:
- — номер медицинской службы;
- 112 — единый номер экстренных служб.
Эти номера действуют для мобильных и стационарных телефонов.
До прибытия кардиобригады:
- отведите пострадавшего от физической нагрузки;
- уложите его в постель, слегка подняв голову;
- разрешите стесняющую одежду — расстегните ворот блузки/рубашки, ремень, снимите узкую обувь;
- Сделайте все возможное для успокоения человека — проведите с ним разговор, предложите ему выпить воды;
- Если аспирин не вызывает отрицательной реакции, дайте ему 1-2 таблетки для замедления роста тромба;
- Обеспечьте доступ свежего воздуха в помещение — откройте окна и двери;
- Контролируйте артериальное давление и пульс, ожидая прибытия скорой помощи;
- Если потеря сознания, приступайте к сердечно-легочной реанимации.
Важно! При повышенном артериальном давлении, если пострадавший принимает нитроглицерин, поместите таблетку под язык. Если пациент не использовал данный препарат ранее и при низких значениях артериального давления, использование нитроглицерина может значительно снизить давление.
