Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Сниженная эхогенность на УЗИ молочной железы с ЦДК свидетельствует о наличии кистозно-диффузных изменений в ткани. Это может быть связано со структурными особенностями груди, гормональным дисбалансом или даже определенными заболеваниями.
Далее в статье будут рассмотрены возможные причины сниженной эхогенности, методы диагностики и лечения ЦДК молочной железы, а также рекомендации по профилактике данного заболевания. Узнайте, как правильно следить за здоровьем молочных желез, чтобы избежать серьезных проблем в будущем.
Что означает сниженная эхогенность на УЗИ молочной железы с ЦДК
Сниженная эхогенность на ультразвуковом исследовании молочной железы с цистодеструктивными изменениями может указывать на наличие жидкости в полости кисты или опухоли. Это означает, что образование в железистой ткани имеет более низкую плотность, чем окружающие ткани, что обусловлено наличием жидкости.
Причины сниженной эхогенности на УЗИ молочной железы с ЦДК
Сниженная эхогенность может быть связана с различными факторами, такими как:
- Наличие кисты в молочной железе, заполненной жидкостью;
- Опухоль с жидкостью внутри, например, доброкачественная кистаденома;
- Кровотечение в опухоли;
- Воспалительные процессы.
Сниженная эхогенность сама по себе не является специфичным признаком для диагностики определенного заболевания. Для установления точного диагноза требуется комплексное обследование, включая клинические данные, другие виды диагностики и консультацию специалистов.
Ультразвуковое исследование при раке молочной железы
Среди факторов риска развития злокачественных опухолей молочных желез на первом месте стоят искусственный аборт, гинекологические заболевания и генетическая предрасположенность. До проведения ультразвукового исследования можно столкнуться с различными жалобами, которые часто связаны с ограниченными уплотнениями в груди и могут быть выявлены при самостоятельном ощупывании. Часто пациенты, обратившие внимание на увеличение лимфатических узлов, также жалуются на наличие местных уплотнений, которые часто сопровождаются болезненностью.
Перед проведением ультразвукового исследования проводится визуальный осмотр, включающий оценку цвета кожи, наличие «апельсиновой корки», морщинистость кожи над измененной областью и втяжение соска. Обычно асимметричное покраснение кожи молочной железы у молодой женщины в период лактации указывает на острый мастит, а синюшный оттенок кожи с морщинистостью у женщины в менопаузе может быть признаком инфильтративной формы рака. Втяжение соска может быть связано как с дисфункцией мышцы вокруг соска, так и с опухолью в задней части сосковой зоны. Местное стягивание кожи в верхнелатеральном квадранте часто является результатом инфильтративной формы рака молочной железы с вовлечением кожи в процесс.
Перед выполнением УЗИ, тактильное исследование молочных желез и регионарных лимфатических зон имеет значимое значение для обнаружения или обоснованного подозрения на наличие объемного образования в них. При пальпации у приблизительно 60% женщин структура железы не соответствует фазе менструального цикла или возрасту женщины, при этом наблюдаются клинические проявления диффузного фиброаденоматоза. Часто пальпируются увеличенные подмышечные лимфатические узлы. Над измененными участками кожа может быть неэластичной, если опухолевый процесс охватывает предмаммарную зону. В настоящее время в Красноярске ультразвуковая диагностика и рентгеновская маммография являются основными методами инструментальной диагностики опухолей молочных желез. У различных пациентов один или другой метод может иметь приоритет, но их сочетанное использование повышает эффективность диагностики. Например, к неоспоримым преимуществам рентгеновской маммографии в обнаружении злокачественных опухолей могут относиться:
- исследование большой грудной железы с избыточным количеством жировой клетчатки;
- возможность обнаружения непальпируемых структур;
- визуализация скоплений микрокальцинатов и локальных структурных изменений без наличия солидных компонентов;
- диагностика маленьких внутрипротоковых раков при использовании дуктографии.
Основными недостатками рентгеновской маммографии являются:
- ограничение применения у женщин до 35 лет, беременных и кормящих грудью;
- затруднительная диагностика плотных патологий, состоящих из железистой ткани, так как маленькие опухоли не всегда обнаруживаются при раке, а также сложности в дифференциальной диагностике узловых форм дисгормональных гиперплазий и рака молочной железы у молодых женщин;
- Невозможность точно отличить кисту от твердых образований;
- Особая сложность различения узловых форм дисгормональных гиперплазий и рака грудной железы.
Неинвазивность, возможность повторного исследования молочной железы в любом возрасте, высокое разрешение современных высокочастотных датчиков для изучения рентгенологически «плотных» желез, использование допплеровских методов и эластографии являются преимуществами УЗИ перед рентгеновской техникой. Ультразвуковая маммография включает:
- Исследование в серошкальном режиме для обнаружения и оценки местных нарушений структуры;
- Оценку степени просачивания крови в измененных участках с помощью допплеровских методик;
- Если требуется, то проводится тонкоигольная пункционная биопсия под ультразвуковым контролем, с последующим гистологическим исследованием полученного материала;
- В случае сомнений проводится динамическое исследование с коротким временным интервалом.
Метод УЗИ для обнаружения рака молочной железы
В ходе УЗИ исследования молочных желез в городе Красноярске мы часто сталкиваемся с распространенным злокачественным новообразованием, которое называется раком. Это заболевание является основным диагностическим критерием для отличия от доброкачественных изменений в молочной железе.
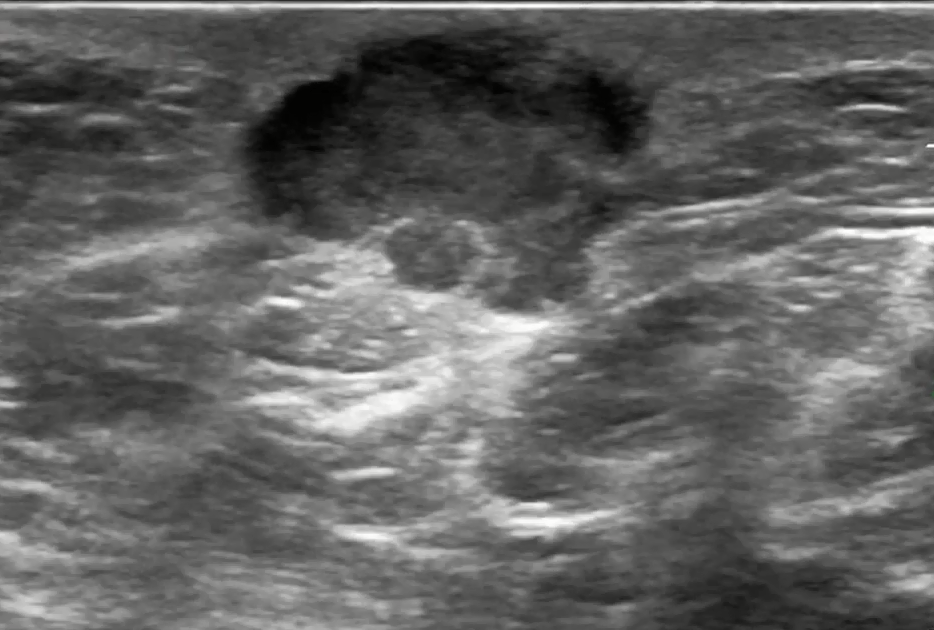
Когда возникают подозрения на наличие злокачественной опухоли в молочной железе при ультразвуковом исследовании, необходимо оценить следующие характеристики: контуры опухоли, структура, местоположение, количество, размеры и форма опухоли, а также дополнительные акустические эффекты. Также необходимо оценить состояние протоков и окружающих тканей, включая изменения на коже и наличие сосудистой сети. По нашим данным, наиболее характерными признаками злокачественной опухоли в грудной железе являются: неровные контуры с нечеткими границами в более чем 60% случаев и равномерное распределение форм (амебообразная, округлая или неправильная) в одной трети случаев.
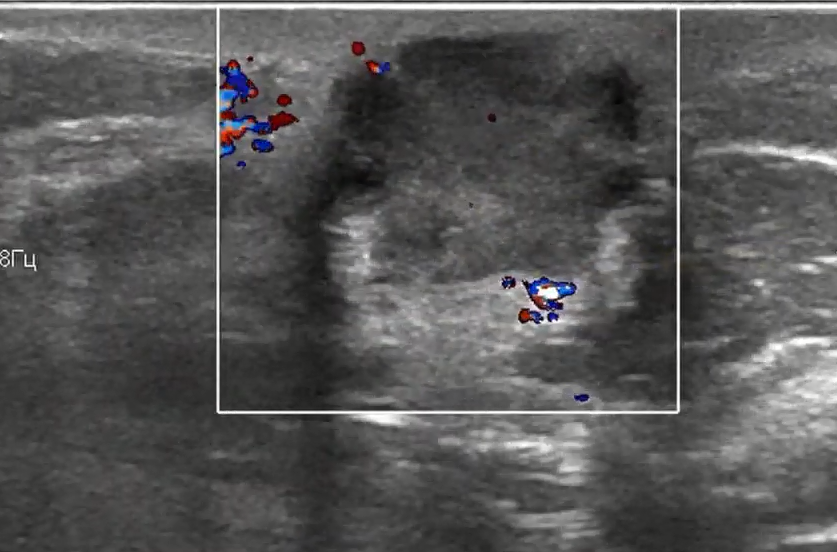
На ультразвуковом изображении опухоль чаще имеет неопределенную ориентацию (60%), чем вертикальную (30%) или горизонтальную (10%). В двух третях случаев внутренняя структура опухоли является однородной с гипоэхогенностью, а в одной трети случаев — неоднородной. Локальная компрессия не меняет форму опухоли в 80% случаев, но может изменять состояние кожи над опухолью в половине случаев. В 75% ультразвуковых исследований можно обнаружить беспорядочное распределение цветных сосудистых сигналов внутри опухоли. Самой характерной локализацией рака грудной железы является верхний наружный квадрант, где образования регистрируются при ультразвуковом исследовании в 50% случаев. Это связано с большой концентрацией млечных протоков в этой области. Злокачественные опухоли также могут располагаться в следующих квадрантах: задний сосковый район — 17%, верхние внутренние квадранты — 15%, нижний наружный квадрант — 10%, нижний внутренний квадрант — 5%.
Существуют диффузная (отечно-инфильтративная) и узловая формы рака грудной железы. Отекно-инфильтративная форма рака возникает из-за проникновения опухолевых клеток в лимфатические сосуды грудной железы. Эта форма может развиться при любом виде рака грудной железы и имеет неблагоприятный прогноз.
Внешние проявления отечно-инфильтративной формы включают покраснение и уплотнение кожи, которая становится похожей на лимонную корку. При УЗИ молочных желез можно обнаружить утолщение кожи, повышение эхогенности жировой клетчатки и видимость сети низкоэхогенных, параллельных и перпендикулярных трубчатых структур (расширенных и инфильтрированных лимфатических сосудов). На УЗИ можно также заметить изменения с повышением эхогенности паренхимы грудной железы, с неопределенностью ее внутреннего состава. Дистальные акустические тени могут скрывать образования, которые находятся ниже. Ультразвуковая картина отечно-инфильтративной формы рака молочной железы очень похожа на диффузную форму мастита. Диффузную или отечно-инфильтративную форму рака грудной железы также называют маститоподобной. В таких случаях УЗИ может показывать схожую картину смешанной формы мастита. При этом кожа железы будет умеренно утолщена, зона поражения будет большой, неправильной формы, часто с пониженной эхогенностью и иногда кистозными изменениями. При диффузной форме рака цветное и энергетическое допплеровское картирование позволяет выявить хаотически расположенные сосудистые сигналы во всех квадрантах пораженной грудной железы на фоне расширенных лимфатических сосудов. Узловая форма рака грудной железы при УЗИ может проявляться в виде одного или нескольких узлов. Размеры опухоли зависят от скорости роста и времени обнаружения. Существуют два варианта узловой формы рака грудной железы на ультразвуке — опухоли с четкими контурами и экспансивным ростом и опухоли плохо отграниченные (склерозные или звездчатые) с инфильтративным типом роста. При экспансивном типе роста опухоль имеет правильную овальную или круглую форму с четкими или размытыми контурами. Опухоль проникает в окружающие ткани, что вызывает их сжатие и деформацию, но не разрушение.
В процессе ультразвуковых исследований, при округлых и овальных формах опухолей, контуры обычно имеют однородную гладкую структуру. Овальная форма обычно характеризуется четкими границами. Когда опухоль имеет округлую форму и ее размеры не превышают 3 см, также наблюдаются четкие границы. Однако, при увеличении размеров опухолей, четкость границ может быть неравномерной, и в некоторых срезах может быть сложно визуализировать контуры из-за акустической тени или нечеткой дифференциации края опухоли. При нажатии на опухоль с экспансивным ростом, ее форма может немного измениться, и возможно появление симптома «соскальзывания» или смещения образования относительно окружающих тканей. Это явление не наблюдается при сжатии инфильтрирующих форм рака. При ультразвуковом исследовании опухоли, наиболее часто встречающаяся ориентация — неопределенная (60%), менее часто — вертикальная (30%), и еще реже — горизонтальная (10%), которая характерна только для опухолей с овальной формой. На рентгеновской маммограмме узловая форма рака грудной железы представлена в виде неправильной формы с нечетким контуром. При изучении эхогенности опухолей было обнаружено, что наиболее часто наблюдается однородная структура. При ультразвуковом исследовании необходимо помнить, что акустически гомогенная ткань опухоли молочной железы всегда имеет более низкую эхогенность по сравнению с окружающей паренхимой. При этом неоднородность внутри опухоли становится заметной по мере увеличения ее размеров. Так, для опухолей размером до 4 см характерна однородная структура, а для опухолей размером более 5 см — неоднородная структура. Типичные формы хорошо отграниченных раков грудной железы включают медуллярный, муцинозный, папиллярный, протоковый рак и саркому. На ультразвуковом исследовании видно, как эти опухоли сжимают окружающие ткани в процессе своего роста, но они практически не вызывают или вызывают минимальные фиброзные изменения окружающих тканей. На УЗИ молочной железы структура опухоли может варьировать от наличия участков некроза, фиброза, кальцинатов до опухолевых сосудов. С помощью эхографии трудно отличить эти хорошо отграниченные раки от доброкачественных солидных образований. Медуллярный рак, являющийся специфическим типом протокового рака, характеризуется высокой степенью клеточной дифференцировки. Он может наблюдаться в любом возрасте. В характерных случаях опухоль содержит крупные клетки с атипичными ядрами и частыми митозами. Эти клетки располагаются близко друг к другу без образования железистых структур и окружены воспалительной инфильтрацией.
Показания и противопоказания к УЗИ молочных желез
С целью профилактики, осмотры с использованием ультразвука проводятся женщинам в возрасте до 40 лет один раз в три года. В возрасте от 40 до 50 лет, если ультразвуковое исследование продолжает использоваться в качестве скрининга, его следует проходить ежегодно, а после 50 лет — дважды в год. Обследование может быть проведено внепланово в следующих случаях:
— Обнаружение образований и уплотнений в молочной железе самостоятельно или во время визита к врачу.
— Травмы.
— Воспалительные процессы, такие как отек, покраснение, патологическое отделяемое и боль.
— Состояние после эндопротезирования железы.
— Увеличение подмышечных лимфатических узлов.
— Болевой синдром.
— Канцерофобия (с целью нормализации психологического состояния пациентки).
Подозрительные или неясные результаты маммографии, необходимость проведения дополнительного обследования.
Следует отметить, что ультразвуковое исследование (УЗИ) необходимо проводить и мужчинам при обнаружении вышеуказанных симптомов. Несмотря на незначительное развитие молочных желез у мужского пола, существует возможность развития рака, абсцедирования и гинекомастии.
Абсолютно нет противопоказаний к процедуре, поскольку она не повреждает кожу и не представляет опасности для организма. Ультразвук полностью безопасен, в отличие от рентгеновского излучения. Сонографию можно проводить у всех пациентов по необходимости. Относительным противопоказанием является наличие свежих повреждений или воспалительных процессов на коже груди. Кроме того, результаты исследования могут быть неточными, если его проводить в неподходящий день цикла.
Что показывает УЗИ груди
При ультразвуковом осмотре в режиме бета (черно-белое изображение) оцениваются:
- толщина кожи и подкожной клетчатки;
- состояние и диаметр протоков молочной железы;
- состояние пространства за грудной железой;
- состояние окружающих лимфатических узлов;
- структура железистого треугольника.
Метод цветного допплеровского картирования (изображение с цветной кодировкой, определение скорости и направления кровотока) может показать состояние сосудов, симметрию сосудистого рисунка молочных желез и окружающих лимфатических узлов. Также этот метод используется для определения степени проникновения новообразований сосудами. Это позволяет делать предварительные выводы о их природе.
Главные ультразвуковые параметры
При проведении ультразвукового исследования, врач анализирует несколько параметров, основными из которых являются эхогенность, структура и контуры органа.
Изображение на экране ультразвукового аппарата состоит из пикселей — точек, каждая из которых имеет свой оттенок серого цвета из 1024 возможных. Интенсивность оттенка зависит от силы отраженных ультразвуковых лучей. Органы с большей плотностью хорошо отражают волны и становятся источниками интенсивного звука. В связи с этим, ультразвуковые волны почти без изменений возвращаются на сенсор датчика.
Данное явление схоже с эффектом эха в горных районах. В случае сильного отражения, изображение принимает светло-серый или белый оттенок, а при слабом отражении — темно-серый цвет, приближающийся к черному. Основываясь на цветовой характеристике полученного изображения, врач определяет состояние органов и тканей.
Разновидности отражательности тканей
Существуют различные разновидности отражательности:
- изоэхогенность – нормальная (ткани и органы на УЗИ отображаются в сером цвете);
- гипоэхогенность – сниженная (объекты тёмного цвета, ближе к чёрному);
- гиперэхогенность – повышенная (пиксели окрашены в белые или светло-серые оттенки);
- анэхогенность – отсутствие отражательности, то есть структуры чёрного цвета.
По природе окраски органа различают гомогенность (однородный цвет) и гетерогенность (неравномерное окрашивание органа). Например, на УЗИ печени ультразвуковое изображение здоровой печени будет гомогенным, а печени, поражённой циррозом, будет гетерогенным. Таким образом, однородность цвета является показателем нормального состояния органа.
Структура здорового органа, как правило, однородна. Если имеются какие-либо включения или неоднородность структуры, то врач тщательно исследует эти изменения. В некоторых случаях неоднородность структуры выявляют путем чередования гипо- и гиперэхогенных участков, при котором наблюдается особый «пестрый» рисунок.
Важным параметром УЗИ являются контуры органов и образований. В норме силуэт должен быть ровным, четким. В случае с органом отклонение от нормы может свидетельствовать о воспалительном процессе в нем, а с образованием – о его злокачественности. У раковой опухоли края будут кривыми, у доброкачественного новообразования — ровными.
Симптоматика
Опухоль в молочной железе долго не вызывает неприятных ощущений у женщины. Выявить такое заболевание можно только при помощи ультразвукового и дополнительного дуплексного картирования молочной железы. При прогрессировании опухоли возникает некоторая грубость в области груди, которую можно обнаружить при пальпации.
Также к симптомам опухоли относятся:
- покраснение кожи
- болезненность груди
- ощущение напряжения молочной железы
- жжение
- изменение формы груди
- появление выделений из соска
Иногда выраженность симптомов зависит от фазы менструального цикла. При инфицировании повышается температура тела, увеличиваются лимфоузлы и усиливается боль.
Диагностика
Определение очагового образования поможет высококвалифицированный врач. Специалист проведет пальпацию груди и направит на соответствующие исследования. Необходимо пройти анализы на уровень эстрогенов, тиреотропные гормональные вещества и пролактин.
Обязательным этапом является УЗИ молочных желез и половых органов. Также может назначаться маммография, МРТ и доплеросонография. При подозрении на злокачественную опухоль проводится биопсия. Производится забор биоматериала для гистологического исследования в лаборатории.
Иногда при обнаружении патологии назначается исследование на онкомаркер СА-15-3. Дополнительно проводится дифференциальная диагностика.

Относительно железистой ткани, ее структура представляет собой группу маленьких желез. Они находятся в долек груди. В каждом участке присутствуют каналы, на конце которых находятся небольшие выпячивания — альвеолы.
Большое количество протоков составляет сложную структуру организма для производства и оттока молока. Женские железы меняются в течение жизни — они активно растут во время подросткового возраста. Молочная железа функционирует под влиянием определенных веществ. Во время гормональных изменений, таких как менструация и беременность, грудь женщины увеличивается в размере и становится более чувствительной.
Во время и после менструации данная железа проходит разнообразные изменения. Во второй фазе менструального цикла происходит активный рост альвеол под воздействием гормона прогестерона. Однако в конце цикла малоразвитые альвеолы исчезают.
Длительное выделение прогестерона после зачатия способствует созреванию также и легочных альвеол. При окончании беременности женский организм вырабатывает пролактин, который влияет на состояние органических структур. Тело готовится к грудному вскармливанию. Он регулирует выделение грудного молока гормоном окситоцином.
На функционирование железистой ткани напрямую влияет работа щитовидной железы, гипофиза, надпочечников и гармональная совместимость. При отсутствии определенных гормонов их уровень в организме должен быть повышен.
В процессе старения происходят различные изменения составляющих молочной железы. Вероятность возникновения патологий может увеличиваться в период менопаузы и после нее. У женщин прекращается выработка определенных гормонов, и толщина слоев изменяется.
Заболевания молочной железы, связанные с железистой тканью
Патологические изменения слоев возникают при следующих заболеваниях:
- Эндометриоз
- Миома матки
- Поликистоз яичников
- Опухоли матки или яичников
- Эндокринные расстройства
Пластидная гиперплазия развивается в результате регулярных стрессов, травм груди и продолжительной лактации. Самое распространенное заболевание — гипертрофия железистой ткани молочной железы. Часто молочные железы подвержены мастопатии. Внутри молочной железы могут развиться кисты, опухоли, доброкачественные и злокачественные образования.

Гиперплазия железистой ткани
Патология характеризуется ростом структур груди и нарушением гормонального баланса. Генетическая предрасположенность и негативные факторы способствуют развитию данного заболевания. Болезнь может возникнуть после повреждения груди, нервного истощения, стресса или приема гормональных препаратов. Иногда выделяют патологию, связанную с работой с опасными химическими веществами. Толщина плотной ткани может увеличиваться в связи с возрастными гормональными изменениями в организме.
Основными симптомами этого заболевания являются:
- Болевые ощущения в молочной железе
- Наличие узелков в железистой ткани
- Покраснение и отечность груди
- Выделение жидкости из соска
Диффузная форма гиперплазии проявляется без ярко выраженных симптомов, поэтому диагностика этого заболевания представляет значительные трудности. Обычно данное состояние обнаруживается при плановом обследовании женщины. Гипертрофия желез может поражать мальчиков и мужчин, однако ее распространенность среди мужчин значительно ниже.
В соответствии с МКБ-10 данное заболевание классифицируется под номером 60.
Патологическое обследование иногда выявляет опухоли различного размера и подвижности. Происходит активный рост и утолщение тканей. Гипертрофическая боль может умеренно проявляться в подмышечной впадине или плече. Наблюдаются нарушения менструального цикла и изменения структуры железы.
В медицине гиперплазия подразделяется на несколько типов:
- Дисгормональная — возникает на фоне гормональных нарушений.
- Эпителиальный — сопровождается изменениями эпителия.
- Бугристый — присутствуют узлы.
- Диффузный — характеризуется наличием зернистых, небольших опухолей.
- Фиброзный — участки пораженной ткани срастаются с окружающими тканями и обладают компактностью.
- Кистозные — диагностируются как множественные, так и одиночные кисты.
- Пластичность — происходит разрастание тканей в молочных протоках.
- Стромальный — имеется доброкачественная опухоль, состоящая из фиброзно-мышечной ткани.
- Атипичный — наблюдается гипертрофия как в железистой, жировой, так и в эпителиальной тканях. Это диагностируется как предраковое состояние.

Железистая мастопатия
Симптомами заболевания являются резкая боль внутри груди, дискомфорт и ощущение тяжести. Иногда боль распространяется до подмышек. Возможно выделение или гной из соска. Мастопатия отличается наличием железистой гиперплазии. На фотографиях можно увидеть изменения в железистой ткани.
Пальпируя грудь, можно обнаружить шишку различного размера.
Медицина выделяет следующие формы заболевания:
- Железисто-фиброзный тип — характеризуется наличием мягких уплотнений.
- Железисто-кистозный тип — в груди образуются кисты.
- Фиброзно-аденоматозный тип — новообразование сопровождается разрастанием органических структур.
Причинами заболевания являются наследственная предрасположенность, нарушения работы эндокринной системы, дисбаланс гормонов, травмы. Чаще всего мастопатия развивается у женщин старше сорока лет. Они способствуют возникновению болезни неправильной половой жизни, нарушений психоэмоционального состояния, дефицита или избытка йода в организме. Достаточно часто это заболевание выявляется после многократных выкидышей.
При эндокринной мастопатии можно прощупать образования, которые расположены близко к железистым тканям груди. Их преобладание, а также увеличенная чувствительность груди говорят о серьезной патологии. Это доброкачественные кистозные опухоли или небольшие новообразования. При аденоматозной форме обнаруживаются характерные узловатые образования, расположенные глубоко внутри груди. Лимфатические узлы обычно не поражаются.
В случае диссеминированной мастопатии, пломбы в груди являются небольшими и распределены по всей поверхности железы. Кистозная мастопатия — это состояние, при котором образуются небольшие капсулы, наполненные жидкостью. Когда размеры кист увеличиваются, они оказывают давление на нервные окончания и вызывают дискомфорт в груди. Также существует смешанная форма этого заболевания, при которой возможно преобладание заполненных жидкостью кист.
Подготовка и особенности проведения ультразвукового исследования молочных желез
Процедура ультразвукового исследования груди не требует осмотра полостей и внутренних органов, поэтому нет ограничений в плане приема пищи, питья или принятия лекарств. Перед процедурой важно, чтобы тело было чистым, и на коже не было никаких косметических средств, которые могут повлиять на передачу ультразвуковых волн.

Важно учесть выбор срока исследования, основываясь на фазе менструального цикла. Требуется выбрать такой период, когда грудь менее подвержена воздействию гормонов и ее ткань менее плотна, что позволяет достичь лучшей визуализации. Наиболее оптимальным временем является период с 8 по 14 день месячного цикла. В случае нерегулярных месячных и предсказать следующий цикл затруднительно, исследование проводится в любой день. Также, в случае срочных показаний, например при наличии травмы или острого воспаления, УЗИ проводится в любой период.
Проведение ультразвукового исследования (УЗИ) не вызывает дискомфорта у пациентки. Пациентка раздевается до талии и ложится на спину, при необходимости врач может попросить ее повернуться на бок для более детального осмотра определенной области. Кожа груди и подмышечной области обрабатывается специальным гелем, который улучшает контакт с датчиком и облегчает его скольжение по телу. Во время исследования также осматриваются подмышечные лимфатические узлы.
Датчик передвигается по груди и направляет ультразвуковые волны на различные участки. Затем датчик воспринимает отраженные волны и передает их на цифровой анализатор. Полученное изображение проецируется на экране. По степени отражения волн мы можем судить о структуре груди: плотные ткани отражают больше волн и выглядят светлыми или белыми на изображении, в то время как менее плотные ткани отражают меньше волн и имеют более темный или черный вид.
Среднее время обследования составляет около 10 минут, однако, при необходимости дополнительной визуализации, продолжительность процедуры может увеличиться до 20-25 минут.
Какова рекомендуемая частота проведения обследования?

В силу полной безопасности для организма процедуры ультразвукового исследования, её можно проводить сколько угодно раз без опасений. И точнее говоря — столько раз, сколько требуется согласно назначению врача, если имеется патология в области груди.
Здоровым женщинам для профилактики достаточно одного исследования в год, а тем, кто входит в группу риска по раку (непроизводившие детей, не грудничавшие, старше 50 лет) необходимо проходить обследование каждые 6 месяцев.

