Проекция поджелудочной железы на переднюю брюшную стенку соответствует области верхней средней части живота. Это обеспечивает визуализацию железы, расположенной глубоко в брюшной полости, что усложняет диагностику заболеваний, связанных с ней.
Основные анатомические ориентиры для ее определения включают уровень Th12, L1 и L2, где поджелудочная расположена между задней стенкой живота и желчным пузырем. При пальпации или УЗИ врач реагирует на возможные боли и аномалии в этой области.
Топографо-анатомические характеристики поджелудочной железы
Поджелудочная железа имеет паренхиматозное строение и отличается удлиненной, тонкой формой. Она разделяется на дольки и обладает серовато-розовым оттенком.
Орган находится в брюшной полости, располагаясь за желудком и плотно прилегая к 12-перстной кишке. Его ориентировочное положение поперечное. Чтобы точно определить его месторасположение у взрослого человека, следует обратить внимание на первый и второй поясничные позвонки.
В норме у взрослых поджелудочная железа характеризуется следующими размерами:
- длина от 14 до 22 см;
- ширина (головка) от 3 до 9 см;
- толщина от 2 до 3 см. В среднем вес органа составляет от 70 до 80 граммов.
Головка органа проецируется на позвоночник в области позвонков от 12 в грудном отделе до 4 в поясничном. Тело располагается между Т-12 и L-3, а хвост находится на уровне Т-11 до L-2.
Анатомия органов брюшной полости
Брюшная полость ограничена сверху диафрагмой, снизу – малым тазом, сзади – поясничными позвонками и мышцами, а спереди и сбоку – мышечной стенкой живота.
Внутри этой полости находятся такие органы, как желудок, тонкая и толстая кишка, печень, поджелудочная железа, селезенка, почки, надпочечники, мочеточники, сосуды и нервы. Внутреннее пространство выстлано брюшной фасцией, к которой примыкает брюшина.
Брюшина состоит из двух листков:
- Париетальный листок – покрывает стенки брюшной полости.
- Висцеральный листок – покрывает внутренние органы.
Между листками брюшины располагается брюшная полость. Переходя с стенок на органы или между органами, брюшина образует дубликатуры, синусы, где располагаются петли тонкой кишки, а также углубления и карманы. Соединившись с передними и задними стенками живота, брюшина переходит на диафрагму и печень, образуя венечную и серповидную связки, а также правую и левую треугольные связки печени.
В области ворот печени передний и задний листки брюшины соединяются и переходят на желудок и 12-перстную кишку как печеночно-желудочные и печеночно-двенадцатиперстные связки, которые находятся между воротами печени, малой кривизной желудка и верхним отделом двенадцатиперстной кишки, формируя малый сальник.
Большой сальник представляет собой длинную складку, свисающую спереди поперечной ободочной кишки и петель тонкой кишки, выполняя функцию фартука. Он состоит из четырех листков брюшины, между которыми находится жировая клетчатка.
Задняя пластинка большого сальника направляется к задней стенке брюшной полости и расщепляется. Один из листков охватывает заднюю стенку брюшины, а другой соединяется с поперечной ободочной кишкой, образуя брыжейку поперечной ободочной кишки.
Отношение внутренних органов брюшной полости к брюшине может быть различным:
- Мезоперитонеальное – органы покрыты брюшиной с трех сторон (восходящая ободочная кишка, нисходящая ободочная кишка, средняя часть прямой кишки, мочевой пузырь).
- Экстраперитонеальное (забрюшинное) – органы покрыты брюшиной лишь с одной стороны (почки, надпочечники, поджелудочная железа, часть двенадцатиперстной кишки).
- Интраперитонеальное (внутрибрюшинное) – органы окружены брюшиной со всех сторон (желудок, тонкая кишка, слепая кишка, червеобразный отросток, поперечная ободочная кишка, сигмовидная кишка, верхняя часть прямой кишки, селезенка, печень, маточные трубы, матка).
Кровоснабжение органов брюшной полости осуществляется за счет ветвей брюшного отдела аорты (чревный ствол, верхние и нижние брыжеечные артерии, средние надпочечные, почечные, яичковые или яичниковые артерии). Одной из особенностей кровоснабжения является наличие развитой коллатеральной сети и множества сосудистых анастомозов. Отток крови из непарных органов происходит через воротную вену и печень; парные органы дренируются непосредственно в нижнюю полую вену.
Лимфа из лимфатических узлов, расположенных в брюшной полости, собирается в поясничные и кишечные стволы, которые образуют цистерну грудного протока.
Иннервация органов живота осуществляется через чревное нервное сплетение и его ответвления (аортальное, верхние и нижние брыжеечные, желудочные, печеночные, почечные и другие сплетения), в состав которых входят ветви блуждающих нервов, предоставляющие парасимпатический эффект, а также симпатические и висцеросенсорные нервные волокна.
Физиология абдоминальной боли.
Абдоминальная боль: механизмы и способы диагностики
Существует два типа рецепторов, которые участвуют в восприятии абдоминальной боли: висцеральные ноцицепторы и окончания чувствительных нервных волокон.
Висцеральные ноцицепторы можно разбить на три класса болевых рецепторов:
- высокопороговые механорецепторы, которые реагируют лишь на сильные раздражители, такие как мышечные спазмы;
- ноцицепторы, которые активируются при слабых раздражениях;
- немые ноцицепторы, реагирующие на повреждение ткани.
В полых органах болевые рецепторы находятся в их мышечной и серозной оболочках, в паренхиматозных – в капсуле. Брыжейка и париетальная брюшина обладают чувствительностью к болевым воздействиям, в то время как висцеральная брюшина и большой сальник таковой не имеют.
При повреждении тканей в области болевых рецепторов происходит накопление алкогенов (периферических медиаторов боли), которые инициируют болевую реакцию и повышают чувствительность ноцицепторов к дальнейшим раздражителям. К ним относятся тканевые алкогены (интерлейкины, простагландины, аденозинтрифосфорная кислота (АТФ), молочная кислота и другие) и алкогены, постоянно находящиеся в крови (брадикинин и каллидин).
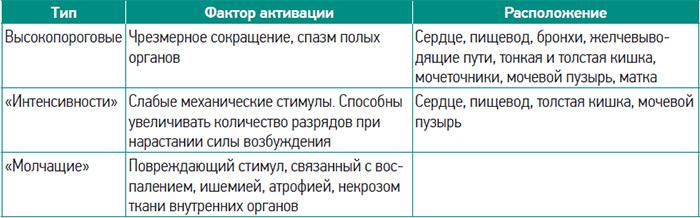
Таблица 2. Разновидности висцеральных ноцицепторов
Полученный болевой импульс по афферентным нервным волокнам через задние корешки поступает в спинной мозг и устанавливает синаптическую связь с нейронами второго порядка.
Передача возбуждения происходит по двум видам ноцицептивных волокон. Затем афферентные импульсы передаются по спиноталамическом и спиноретикулярном путям к ядрам таламуса и ретикулярной формации, где формируется синаптическая связь с нейронами третьего порядка, направляющимися в кору головного мозга, лимбическую систему и лобные доли.
Таким образом, восприятие болевого импульса индивидуально и зависит от интенсивности активации болевых рецепторов.
Активность передачи импульсов по гладкомышечным волокнам полых органов ЖКТ зависит от уровня внутриклеточного Ca2+, что вызывает сокращение мышечных волокон и определяет моторные функции. Нейрогенные регуляторы, такие как ацетилхолин, связываясь с М-холинорецепторами, приводят к значительному сокращению мышц. В то же время серотонин, активируя рецепторы на клетках-эффекторах, может вызывать как расслабление, так и сокращение мышечных волокон. Выделены несколько подтипов рецепторов 5-МТ1-4, среди которых 5-МТ3 и 5-МТ4 изучены наиболее подробно. Показано, что связывание серотонина с 5-МТ3 provoляет расслабление, а с 5-МТ4 – сокращение мышечного волокна.
Регулирующие пептиды тахикинов, такие как субстанция Р, нейрокинин A и B, усиливают двигательную активность миоцитов как за счет прямой активации, так и через выделение ацетилхолина, что ведет к повышению моторики. Взаимодействие эндогенных опиатов с μ- и δ-опиоидными рецепторами миоцитов также оказывает стимулирующее воздействие.
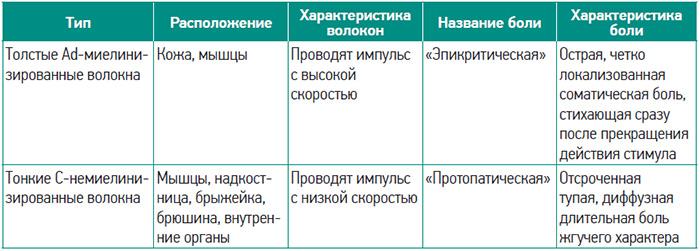
Таблица 3. Виды ноцицептивных волокон
При взаимодействии с κ-рецепторами происходит замедление моторики пищеварительного тракта. Эти эндогенные пептиды и медиаторы участвуют в механизмах снижения абдоминальной боли, т. е. обладают антиноцицептивным действием.
Среди них можно отметить:
- Глава 1. Введение
- Глава 2. Анатомия органов брюшной полости
- Глава 3. Характеристика болевого синдрома
- Глава 4. Классификация болевого синдрома
- Глава 5. Механизмы возникновения абдоминальной боли
- Глава 6. Алгоритм обследования ребенка с болями в животе
- Глава 7. Хирургические аспекты болей в животе
- Глава 8. Хроническая рецидивирующая боль в животе
- Глава 9. Психогенная боль в животе
- Глава 10. Ложноабдоминальная боль
- Глава 11. Врачебная тактика при боли в животе
- Глава 12. Фармакотерапия абдоминальной боли
Методы исследования
Ультразвуковое исследование органов брюшной полости следует проводить утром на голодный желудок после ночного перерыва, однако в экстренных ситуациях это можно делать в любое время. Обычно специальной подготовки не требуется, но у пациентов с избыточным весом или выраженным метеоризмом осмотр может быть затруднен.
Для снижения влияния кишечного газа на результаты исследования рекомендуется за 2-3 дня до процедуры придерживаться диеты с низким содержанием клетчатки и исключить продукты, вызывающие газообразование. Дополнительно можно принимать карболен и ферментные препараты (фестал, дигестал). Очистительные клизмы не обязательны. При экстренном обследовании или после приема пищи следует помнить о вероятности обнаружения в желудке или кишечнике дополнительных включений из-за наличия содержимого в их просвете.
Процедура эхографии проводится, когда пациент находится в горизонтальном положении на спине, на левом или правом боку, а также сидя или стоя. При этом желательно следовать следующему порядку: начальные исследования проводят с верхней части живота, используя продольные срезы. Датчик располагается в области эпигастрия по средней линии, что позволяет увидеть левую долю печени и находящуюся за ней брюшную аорту.
После этого датчик перемещают влево, исследуя оставшуюся часть левой доли. Затем следует перемещение датчика вправо по правому подреберью вплоть до передней аксилярной линии.
Таким образом, получается визуализировать плавный переход от левой доли к правой, область круглой связки печени, хвостатую и квадратную доли, нижнюю полую вену, правую долю печени, печеночные вены, портальную вену, желчный пузырь и правую почку. Затем повторяют продольные срезы, перемещая датчик обратно к средней линии. Далее осуществляют сканирование в поперечном направлении: трансдьюсер устанавливается на уровне мечевидного отростка, после чего выполняют последовательные срезы, двигаясь от мечевидного отростка до пупка и обратно. В этом положении можно увидеть левую долю печени, желудок, поджелудочную железу, аорту, нижнюю полую вену, чревный ствол, верхнюю брыжеечную артерию и селезеночную вену.

Схема 1. Алгоритм проведения ультразвукового исследования органов брюшной полости (продольное сканирование):
а) — сканирование от средней линии живота влево;
б) — сканирование от левой передней аксилярной линии к правой передней аксилярной линии;
в) — сканирование от правой передней аксилярной к средней линии.
Исследование проводится без задержек дыхания, что в итоге помогает сформировать общее представление о расположении органов верхней части брюшной полости и выявить основные отклонения от нормы.

Схема 2. Алгоритм проведения ультразвукового исследования органов брюшной полости (поперечное сканирование):
а) — сканирование от мечевидного отростка до пупка;
б) — сканирование от пупка вверх к краниальному направлению.
Затем проводится углубленное обследование органов с задержкой дыхания в момент глубокого вдоха. При изучении печени и желчного пузыря трансдьюсер устанавливают параллельно реберной дуге, используя небольшие углы наклона для осмотра всей печени и желчного пузыря. В случае выраженного метеоризма возможно исследование через межреберные промежутки справа, если пациент находится на левом боку. Это помогает избежать помех от газов в кишках. Эхографию поджелудочной железы начинают с поперечных срезов, переходя к продольным. Селезенку исследуют, когда пациент лежит на правом боку, устанавливая датчик перпендикулярно реберной дуге.
Для оценки желудочно-кишечного тракта сначала проводят продольные срезы по всему животу с переходом слева направо и обратно, затем поперечные срезы сверху вниз и тоже обратно. Исследования желудка и кишечника должны включать обе плоскости — поперечную и продольную.
Ультразвуковое обследование почек выполняется как с задней стороны (поперечные и продольные срезы), так и с передней стороны (в положении на спине) и с боковых сторон (лежа на правом и левом боку). Лучше всего это делать при задержке дыхания во время глубокого вдоха. Для оценки подвижности или опущения почек эхография производят в положении пациента сидя или стоя.
Следует строго придерживаться описанного алгоритма при ультразвуковом исследовании органов брюшной полости и почек, так как системный анализ полученных эхограмм позволяет провести детальное обследование, свести к минимуму возможные ошибки и собрать необходимую информацию. Имейте в виду, что качество исследования в большой степени зависит от внимательности врача, поэтому спешка здесь недопустима.
Печень
Ультразвуковая диагностика печени может проводиться в любое время без предварительной подготовки. Обычно обследование осуществляется в трех плоскостях (продольной, поперечной и косой) с правого подреберья и эпигастрии. В процессе исследования важно оценить положение, форму, контуры, размеры, структуру и эхогенность паренхимы, сосудистую сетку в целом и отдельные сосуды, протоковую систему, а Влияние окружающих органов на качество изображения печени. Точность выявляемых изменений возрастает при регулярном динамическом наблюдении.

Схема 3. Положения датчика при сканировании печени:
- 1-3 — субкостальное сканирование
- 4 — продольное сканирование
- 5 — поперечное сканирование
- 6-7 — интеркостальное.
Эхография печени и диагностика патологий поджелудочной железы
В норме большая часть печени располагается справа от позвоночника, а меньшая — слева, достигая левой парастернальной линии. Контуры печени ровные, у неё четкие очертания, капсула хорошо видна как гиперэхогенная структура, окружающая паренхиму. Нижний край печени в норме не выходит за пределы реберной дуги. Общепринятыми являются измерения косого вертикального размера правой доли (не превышающего 13-15 см) и толщины левой доли (до 5 см). Структура печени представляется в виде мелкозернистого изображения, состоящего из многочисленных мелких точечных и линейных фрагментов.
Отличительной чертой печеночных вен является их радиальное расположение, «отсутствие» стенок и возможность проследить мелкие ветви до периферии органа. Портальная вена формируется в результате слияния верхнебрыжеечной и селезеночной вен.
Наилучшее изображение портальной вены достигается при косом сканировании через правое подреберье. В норме её диаметр не должен превышать 13-15 мм.
Печеночная артерия видна в области ворот печени как трубчатая структура с небольшим диаметром (до 4-6 мм). Внутрипеченочные желчные протоки могут быть визуализированы лишь начиная с долевых, и их диаметр небольшой (не более 1 мм).
Результаты исследований

Рис. 1. Эхографическая картина нормальных левой и правой долей печени.
Диагностика и лечение патологий
Выяснение жалоб, анамнеза заболевания и физический осмотр пациента играют значительную роль в диагностическом процессе. Лабораторные и функциональные исследования помогают подтвердить диагноз.
Лабораторные тесты могут быть неинформативными при наличии кист, псевдокист и доброкачественных образований, однако их проведение необходимо для исключения воспалительных процессов. При остром панкреатите или обострении хронической болезни могут наблюдаться:
- в клиническом анализе крови — признаки воспаления;
- в биохимических анализах — повышение уровня диастазы и щелочной фосфатазы.

Функциональные исследования помогают выявить патологии, такие как конкременты, кисты, отеки и опухоли. Для этого в первую очередь используется УЗИ органов брюшной полости — доступный метод для установления причин изменений в поджелудочной железе и оценки наличия осложнений.
В случае неопределенности могут назначаться:
- рентгенография;
- МРТ;
- КТ;
- ЭФГДС;
- ЭРХПГ.
Лечение зависит от выявленной патологии и состояния пациента. В случае значительного увеличения головки поджелудочной железы и ярких клинических проявлений инициируется госпитализация и, при необходимости, экстренное хирургическое вмешательство. После этого назначается комплексная терапия:
- спазмолитики;
- обезболивающие;
- ингибиторы протонной помпы;
- заместительная ферментная терапия.

Также назначается симптоматическое лечение, которое подбирается индивидуально в зависимости от состояния пациента.
Диета и профилактика
Лечение патологий невозможно без соблюдения диеты. При серьезных формах заболевания назначается диетический стол № 5, исключая жирную, острую и жареную пищу, а также алкоголь. Основу рациона должны составлять каши и нежирное мясо.
Профилактика включает ведение здорового образа жизни, правильное питание и отказ от вредных привычек. Соблюдение таких принципов способствует поддержанию хорошего здоровья и качества жизни.
