Лечение дефекта межжелудочковой перегородки зависит от его размера и симптомов. Медикаментозная терапия может применяться для улучшения функции сердца и предотвращения осложнений. В некоторых случаях может потребоваться хирургическое вмешательство для закрытия дефекта.
У пациентов с маленькими дефектами и отсутствием симптомов обычно назначают наблюдение и регулярные консультации у кардиолога. Важно следить за своим здоровьем, принимать все назначенные препараты и соблюдать рекомендации врача для предотвращения осложнений и обеспечения хорошего качества жизни.
- Медикаментозная терапия: включает в себя прием препаратов для уменьшения нагрузки на сердце, улучшения функции миокарда и предупреждения осложнений.
- Хирургическое вмешательство: операция на открытом сердце, при которой создается искусственное отверстие в межжелудочковой перегородке для улучшения кровоснабжения.
- Пункционная кардиопластика: новый метод лечения, который позволяет делать дырку в перегородке без операции на открытом сердце.
- Эндоваскулярное вмешательство: более консервативный метод лечения, при котором используются катетеры и специальные устройства для закрытия дефекта.
- Регулярное наблюдение и консультации кардиолога: важное условие для эффективного лечения и предотвращения осложнений.
Способы лечения дефекта межжелудочковой перегородки
Врожденный дефект межжелудочковой перегородки довольно распространен и составляет до 30% всех случаев пороков сердца. Этот дефект может проявляться в любой части межжелудочковой перегородки, обычно он бывает перимембранозным (расположенным у трехстворчатого клапана) или мышечным (окруженным мышцами). Легче всего оценивать их в зависимости от размеров дефекта.
Маленькие дефекты межжелудочковой перегородки обычно имеют диаметр менее 3 мм, что примерно соответствует размеру аортального клапана.
Клинические особенности небольших дефектом межжелудочковой перегородки
Обычно отсутствуют жалобы. Физические признаки: можно заметить дрожание у нижнего края грудины, низкий парасистолический шум у нижнего левого края грудины, тихий второй тон над лёгочной артерией.
Рентгенография грудной клетки показывает норму. ЭКГ также в норме. ЭхоКГ демонстрирует точную анатомию дефекта и позволяет оценить гемодинамические эффекты с использованием допплеровской ЭхоКГ.
Управление пациентами с дефектом межжелудочковой перегородки (ДМЖП). Большинство таких дефектов закрываются самостоятельно и это подтверждается исчезновением шумов, нормализацией ЭКГ при последующих обследованиях у педиатра или педиатра-кардиолога и нормальной картиной на эхокардиограмме.
В период нахождения ДМЖП в организме, предпринимаются усилия по предотвращению возникновения бактериального эндокардита. Это достигается путем поддержания правильной гигиены полости рта и проведением антибиотикопрофилактики перед удалением зубов или другими хирургическими процедурами, сопровождающимися кровотечением.
Дефект межжелудочковой перегородки – это серьезное состояние, которое требует внимательного наблюдения и компетентного лечения. Чаще всего данный дефект может быть обусловлен генетическими факторами или различными патологиями сердца.
Одним из методов лечения дефекта межжелудочковой перегородки является хирургическое вмешательство. В случаях, когда дефект слишком большой или вызывает серьезные нарушения в сердечной деятельности, может быть необходимо провести операцию для закрытия дефекта.
Кроме хирургического вмешательства, существуют консервативные методы лечения дефекта межжелудочковой перегородки. Врач может назначить лекарственную терапию для улучшения сердечной функции и уменьшения нагрузки на сердце.
Важно помнить, что каждый случай дефекта межжелудочковой перегородки уникален, и подход к лечению должен быть индивидуализированным. Лечение этого состояния должен проводить только квалифицированный кардиолог или кардиохирург.
Изолированный дефект межжелудочковой перегородки (ДМЖП)
Перфорация межжелудочковой перегородки — наиболее распространенный врожденный порок сердца. Этот дефект, то есть отверстие в перегородке между правым и левым желудочками, может быть единственным нарушением нормального развития сердца, и в этом случае он считается изолированным дефектом, или частью более сложного порока, например, тетрады Фалло.
В этом разделе будет рассматриваться только изолированные дефекты. Межжелудочковая перегородка — это мощная мышечная структура, которая образует внутренние стенки как правого, так и левого желудочка, составляя примерно 1/3 их общей площади. Она также участвует в процессе сокращения и расслабления сердца на каждом цикле, так же как и другие части стенок желудочков.
У фрукта она формируется из трех компонентов. На 4-5 неделе беременности все эти компоненты должны точно соответствовать друг другу и соединиться, как в конструкторе Лего. Если по каким-либо причинам этого не происходит, образуется отверстие или дефект в перегородке.
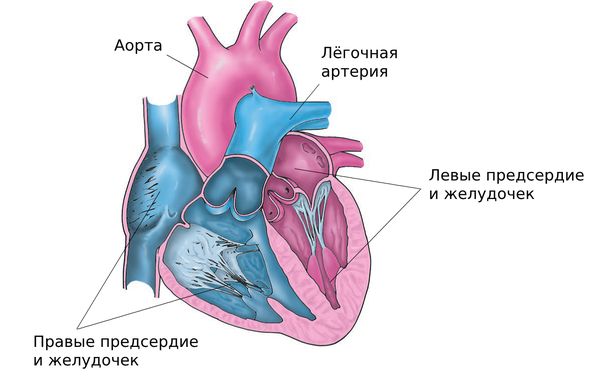
Давайте поговорим о различных типах дефектов. Они могут быть «типичными», то есть наиболее часто встречающимися, и занимать участок верхней части перегородки. Они могут быть мышечными, то есть располагаться ближе к верхушке, и, наконец, высокими, под клапанами легочной артерии, единичными или множественными (то есть больше одного). Рассмотрим наиболее частый и «хороший» вариант.
Малыш появился на свет с нормальным весом, полностью вынашиваемым и, конечно, очень милым. Но еще в роддоме вам сказали, что он имеет «шум в сердце». Если в медицинском учреждении есть возможность провести эхокардиографию и посоветоваться с детским кардиологом — необходимо обратиться к ним, чтобы выяснить, в чем причина этого шума, насколько это важно и как это может повлиять в будущем.
Предположим, что на ультразвуковом исследовании был обнаружен дефект, и диагноз уже поставлен. Однако ребенок выглядит здорово, хорошо питается, набирает вес, не болеет ничем, и, на самом деле, ни вас, ни его ничто другое не беспокоит, кроме шума в сердце. Помните: чем громче шум, тем меньше дефект. Это ситуация, которая отлично описывается названием известной пьесы Шекспира «Много шума из ничего».
Иногда этот шум можно даже почувствовать, если положить ладонь на левую сторону грудной клетки ребенка. Но чтобы успокоиться, нужно быть уверенным, что шум связан только с небольшим дефектом межжелудочковой перегородки и ни с чем другим. Для этого вам нужно наблюдаться у детского кардиолога и делать ЭКГ и УЗИ каждые три месяца.
В большинстве случаев, около 65-75%, эти аномалии обычно закрываются сами по себе, спонтанно, и если не возникают дополнительные симптомы, то можно спокойно ждать 4-5 лет и даже больше. Однако, если ребенок достиг школьного возраста и остается без симптомов, вам все же могут предложить операцию.
Дело в том, что при заболевании ребенка каким-либо детским инфекционным заболеванием или даже при обычном удалении порченого зуба при наличии аномалии межжелудочковой перегородки возможно развитие эндокардита, то есть воспалительного процесса внутренней оболочки сердечных камер. И, хотя такая вероятность очень мала — всего 1-2% случаев, но она все же существует.
Если речь идет о дефекте, то его закрывают скорее из профилактических, а не клинических соображений, и пока никто не доказал, что это необходимо. Однако, прежде чем согласиться на операцию, пожалуйста, не обижая никого, узнайте, какой опыт имеется в лечебном учреждении, куда вы обратились, какие результаты операций там достигнуты, а также какова степень риска.
Поскольку состояние ребенка почти нормальное, а риск любого вмешательства всегда существует, необходимо спокойно взвесить все. Мы далеки от того, чтобы призывать вас отказаться от операции.
И никогда не говорите ребенку, что у него больное сердце. Не отказывайте ему в физических упражнениях, не делайте его «инвалидом». Слишком много «поддержки» и запретов могут негативно сказаться на его развитии. Но это уже другая тема, которая не касается только ДМЖП.
Большие дефекты — это уже серьезная проблема. Сразу после рождения кровь из левого желудочка делится на две части — одна идет в аорту, а другая через дефект. В результате правые отделы сердца и сосуды легких наполняются лишней кровью из-за дефекта.
Одними из ключевых показателей данного процесса являются давление в легочной артерии и величина сброса. Эти данные можно получить сегодня при помощи УЗИ и, конечно же, зондирования полостей сердца. Увеличение давления в малом круге свидетельствует о развитии легочной гипертензии — самого серьезного последствия большого сброса крови слева направо. Внешне все начинает приходить в норму.
Для компенсации активизируются различные механизмы: увеличивается мышечная масса желудочков, адаптируются сосуды легких, изначально принимая в себя излишний объем крови, а затем утолщая стенки артерий и артериол, делая их более плотными и менее упругими. Этот период является опасным, поскольку состояние ребенка может казаться клинически улучшившимся, но это улучшение обманчиво, и момент для оперативного вмешательства может быть пропущен.
При длительном сохранении данной ситуации — в течение нескольких месяцев или лет, давление в правом и левом желудочках начинает сравниваться во все фазы сердечного цикла, и через дефект уже не происходит сброс. В какой-то момент давление в правом желудочке может превысить давление в левом, и тогда начнется так называемый «обратный сброс», при котором венозная кровь будет поступать в артериальную систему через дефект межжелудочковой перегородки — в большой круг кровообращения.
Пациент приобретает цвет «синюшности». Мы представили эту ситуацию, чтобы понимать, что порок, такой как дефект межжелудочковой перегородки, который можно легко и безопасно закрыть на ранних стадиях, превращается в порок, при котором закрытие теряет свой смысл, и операция уже нецелесообразна. Следует отметить, что здесь речь идет только о крупных дефектах или случаях, когда имеется несколько отверстий в перегородке. К счастью, такие ситуации встречаются значительно реже, чем в большинстве случаев.
На что же надо обращать внимание, чтобы вовремя избежать такого развития событий?
Все вышеизложенное касается лишь дефектов межпредсердной перегородки, которые проходят абсолютно бессимптомно у вполне здоровых (в целом) детей без каких-либо других признаков сердечной недостаточности. Что же стоит обратить внимание при данном дефекте? Основным показателем в период новорожденности является недостаток веса.
Допустим, у грудного ребенка плохой аппетит, и из-за этого недостаточно прибавляет в весе. Его аппетит в норме, но из-за одышки ему трудно сосать, при этом это его основная и довольно тяжелая задача. Он много плачет, потому что никогда не чувствует сытости. У более старших детей на этом фоне происходят частые простуды, которые становятся длительными и могут обернуться воспалением легких.
В случае применения лекарственной терапии симптомы могут исчезнуть или значительно уменьшиться. Однако, если ничего не меняется, если размеры сердца увеличиваются, а размеры дефекта на УЗИ остаются неизменными, необходимо обратиться к хирургам. В течение первых нескольких месяцев жизни даже большие дефекты межжелудочковой перегородки могут уменьшиться или закрыться самостоятельно.
Если состояние ребенка не улучшается, нельзя дожидаться, так как ситуация может прогрессировать до тех пор, пока операция станет бесполезной. Лучшие результаты хирургического вмешательства достигаются при устрании больших ДМЖП у детей в возрасте до двух-двух с половиной лет, когда у ребенка имеются признаки сердечной недостаточности. В этом случае все процессы еще обратимы.
Сердце быстро осознает, что теперь ему значительно легче, чем прежде. Оно быстро уменьшается в размерах, и кровоток в обоих кругах становится нормальным. После операции ребенок почти здоров, и нет никаких оснований считать его членом так называемой «группы инвалидов детства», как это иногда делают в медицинских учреждениях.
Он может все, и скоро забудет о том, что произошло с ним, кроме рубца на груди, ничего не напомнит. Итак, вам предложат операцию, которая уже необходима и абсолютно обоснована. Только она излечит ребенка и уберет постоянное чувство угрозы для его жизни. Хирург, который будет проводить операцию, расскажет вам, о чем идет речь в вашем случае, и что он собирается предпринять.
Выполнение операции по устранению дефекта межжелудочковой перегородки может усложниться техническими трудностями, такими как необходимость закрытия нескольких дефектов. В случае редкой ситуации, хирург обязательно даст вам все необходимые объяснения, и важно попытаться понять информацию, задать правильные вопросы и сохранить спокойствие.
Операция устранения дефекта межжелудочковой перегородки относится к открытым вмешательствам, так как требуется вскрытие полостей сердца и применение искусственного кровообращения. Дефекты межжелудочковой перегородки могут быть закрыты путем наложения швов или, чаще, с использованием заплатки из синтетического или обработанного биологического материала, который быстро интегрируется с собственной тканью сердца.
Сегодня используются и методы рентгеновской хирургии для закрытия дефектов. Однако это не всегда возможно, так как зависит от анатомического местоположения дефекта и квалификации рентгеновского хирурга. Традиционная операция по поводу дефектов межпредсердной перегородки является одной из наиболее распространенных и хорошо отработанных в хирургии врожденных пороков сердца, и ее результаты отличные. Поэтому, при наличии показаний, сомневаться не стоит.
Радикальную операцию можно сделать не всегда. При очень большом дефекте у ребенка с низким весом, истощенном, с признаками сердечной недостаточности, которая не поддается консервативному лечению, сама операция с искусственным кровообращением может быть опасной, особенно, если речь идет о детях в раннем возрасте.
Снижение давления в системе легочной артерии достигается путем установки манжетки на артерию выше ее клапанов, что приводит к сужению просвета на половину. Это позволяет выравнять давление в правом и левом желудочках, уменьшая объем самого сброса.
Искусственное препятствие кровотоку дает желаемый гемодинамический результат. Вторая операция проводится через несколько месяцев, без задержек на несколько лет, даже если состояние ребенка не представляет опасности.
Тем не менее, послеоперационный период после проведения операции по сужению легочной артерии представляет собой серьезный вызов для детей. Их организм тяжело переносит такое вмешательство, поэтому сейчас основной целью является одномоментная радикальная коррекция порока. Даже тяжелобольные дети восстанавливаются быстрее после радикальной коррекции порока, и все угрожающие их жизни симптомы постепенно исчезают.
Операция по сужению легочной артерии считается «вспомогательной». Ее проведение необходимо там, где нет возможности безопасно выполнить радикальную коррекцию и обеспечить детей должным уходом. Последний этап лечения состоит в удалении этой манжеты и закрытии дефекта.
Чтобы избежать большого риска, операция по устранению врожденного порока сердца должна проводиться при условии искусственного кровообращения. Особенно эффективна такая операция, когда прошло небольшое количество времени с момента диагностики. Важно отметить, что ДМЖП часто сопровождается сердечной недостаточностью и может привести к необратимой легочной гипертензии.
Хирургическое вмешательство является единственным способом лечения этого порока и его последствий. Оно должно быть выполнено своевременно и безопасно. Операция может быть плановой или срочной, но почти никогда не экстренной. В ряде случаев возможно разделение операции на два этапа с интервалом от 6 до 12 месяцев.
Если у ребенка начали проявляться признаки «обратного сброса» при изолированном ДМЖП, это говорит о том, что время было потеряно. При современных методах обследования нельзя оправдать такие осложнения, и часть ответственности лежит на вас, так как вы не заметили или не захотели заметить упущенный момент.
Для лечения дефекта МЖП пациенты должны обратиться к кардиологу или кардиохирургу. Эти специалисты обладают опытом и знаниями для диагностики и выбора наилучшего метода лечения в каждом конкретном случае.
Основные направления лечения
Профилактика болезни
В определенных случаях возможно предотвратить дефект МЖП или снизить риск его возникновения. Это может включать в себя:
- Поддержание здорового образа жизни, включая правильное питание и физическую активность.
- Правильное ведение беременности и избегание факторов риска, таких как курение, алкоголь и некоторые лекарства.
- Генетическое консультирование для семей с историей врожденных пороков сердца.
Причины ДМЖП
Наиболее часто дефект межжелудочковой перегородки возникает из-за нарушений в эмбриональном развитии и формируется у плода в период закладки органов. Поэтому этому дефекту часто сопутствуют другие аномалии сердечного развития: открытый артериальный проток (20%), дефект межпредсердной перегородки (20%), коарктация аорты (12%), стеноз устья аорты (5%), аортальная недостаточность (2,5—4,5%), недостаточность митрального клапана (2%), и реже — аномальный дренаж легочных вен, стеноз легочной артерии и другие.
В 25-50% случаев дефект межжелудочковой перегородки сочетается с пороками развития в несердечной области — синдромом Дауна, аномалиями почек, расщелиной твердого неба и заячьей губой.
Вредное воздействие на организм плода в первом триместре беременности, такие как различные заболевания беременной (вирусные инфекции, эндокринные расстройства), употребление алкоголя и лекарств, облучение, а также различные осложнения беременности (сильные токсикозы, угроза выкидыша и т. д.), могут привести к нарушению развития плода. Также существуют данные об унаследованной природе дефекта межжелудочковой перегородки. Приобретенные дефекты межжелудочковой перегородки могут возникнуть как осложнение инфаркта миокарда.
Мышечный отдел межжелудочковой перегородки состоит из трех частей: приточной, трабекулярной и отточной (инфундибулярной). Эта структура играет важную роль в сокращении и расслаблении сердца вместе с другими стенками желудочков. У плода межжелудочковая перегородка полностью формируется к 4-5-ой неделе эмбрионального развития. В случае неправильного развития формируется дефект в структуре перегородки, что приводит к нарушениям гемодинамики из-за передачи давления из левого желудочка с высоким давлением в правый с низким давлением.
Сразу после рождения и установления нормального кровотока в большом и малом кругах кровообращения из-за наличия дефекта в перегородке между желудочками сердца происходит смешение крови, которое зависит от размеров дефекта. При небольшом объеме просачивающейся крови давление в правом желудочке и легочных артериях остается стабильным или незначительно увеличивается. Но при большом объеме крови, протекающей через дефект в малом круге кровообращения и возвращающейся в левые отделы сердца, происходит увеличение объема и давления в желудочках.
Значительное увеличение давления в малом круге кровообращения в случае больших дефектов в перегородке между желудочками способствует развитию легочной гипертензии. Увеличение сосудистого сопротивления в легких приводит к переходу крови из правого желудочка в левый (обратный шунт), что вызывает артериальную гипоксию (синдром Эйзенменгера).
Опыт кардиохирургов показывает, что для эффективного закрытия дефекта межжелудочковой перегородки необходим сброс крови слева направо. Важно учитывать гемодинамические параметры (давление, сопротивление и объем сброса) при планировании операции.
Одним из распространенных заблуждений о лечении дефекта межжелудочковой перегородки является утверждение, что он может быть вылечен только хирургическим путем. На самом деле, существуют и консервативные методы лечения, такие как медикаментозная терапия и рекомендации по изменению образа жизни.
Другим распространенным заблуждением является мнение о том, что дефект межжелудочковой перегородки всегда представляет угрозу для жизни пациента. На самом деле, большинство случаев этого дефекта не требуют срочного хирургического вмешательства и могут быть успешно контролируемы другими методиками лечения.
Также встречается заблуждение о том, что дефект межжелудочковой перегородки не может быть обнаружен у взрослых людей или причиняет только детям. На самом деле, этот дефект может быть обнаружен в любом возрасте и требует своевременного и комплексного подхода к лечению в зависимости от индивидуальных особенностей каждого пациента.
Классификация
Оценка размера дефекта межжелудочковой перегородки осуществляется путем сравнения его абсолютной величины с диаметром аортального отверстия: маленький дефект — 1-3 мм (болезнь Толочинова-Роже), средний — примерно 1/2 диаметра аортального отверстия, большой — равен или превышает его диаметр.
С учетом расположения дефекта выделяют:
- перимембранозные дефекты межжелудочковой перегородки — 75% (приточные, трабекулярные, инфундибулярные) расположены в верхней части перегородки под аортальным клапаном, могут закрываться самостоятельно;
- мышечные дефекты межжелудочковой перегородки – 10% (приточные,трабекулярные) — расположены в мышечном отделе перегородки, далеко от клапанной и проводящей системы;
- Дефекты межжелудочковой перегородки, расположенные выше наджелудочкового гребня (мышечного пучка, отделяющего полость правого желудочка от его выносящего тракта), их самопроизвольно не закрываются, составляют 5% всех дефектов.
В современной кардиологической практике используются различные системы классификации дефектов межжелудочковой перегородки, охватывающие различные типы и формы данного состояния. Самым распространенным среди кардиохирургов является Классификация базы данных и номенклатуры врожденной кардиологической хирургии. Она основана на местоположении патологической щели и включает несколько разновидностей данной аномалии.
- Множественные отверстия. Они обнаруживаются в 5-7% клинических случаев, чаще всего у людей азиатского происхождения. Иногда наблюдается связь с аортальным клапаном.
- Субаортальный дефект. Аномальное отверстие располагается в мембранной части перегородки. Это наиболее распространенная патология, выявляемая у 70% пациентов.
- Дефект мышечной части межжелудочковой перегородки имеет различные подразделения в зависимости от его местоположения: апикальный (верхний), передний, средний и задний. Эти виды дефектов выявляются в 20% клинических случаев.
- Подаортальный дефект является самым сложным и не закрывается самостоятельно по мере роста ребенка, поэтому требует хирургического лечения. Выявляется такая патология редко, не чаще, чем в 5% случаев.
- Отсутствие межжелудочковой перегородки.
По размеру дефекты классифицируются по сравнению с диаметром просвета аорты и подразделяются на:
- мелкие (меньше 1/4 диаметра аорты); негативные симптомы могут появиться как в раннем возрасте, так и во взрослом;
- средние (меньше 1/2 диаметра аорты); первые признаки болезни проявляются в возрасте от 1 до 3 месяцев.
- Большие артерии имеют такой же диаметр, как и аорта; заболевание проявляется сразу после рождения ребенка.
Патология может возникать как отдельное заболевание или быть частью сложных пороков.
Симптомы
Время до проявления первых отрицательных признаков ДМЖП сердца зависит от направления аномального сброса крови и ее объема. В большинстве случаев небольшие отверстия в нижних отделах МЖП не влияют на развитие ребенка, и младенцы чувствуют себя хорошо. Единственным признаком небольшого дефекта межжелудочковой перегородки обычно являются незначительные шумы в сердце.
Признаки малого дефекта межжелудочковой перегородки не представляют опасности для пациента. Тем не менее, если отверстие в перегородке большое, то симптомы могут проявиться через год после рождения. У матери появляются затруднения при кормлении: у ребенка возникает одышка, из-за чего он вынужден делать паузы для вдоха. Это может привести к недоеданию ребенка и его повышенной беспокойству.
Дети с большими дефектами межжелудочковой перегородки отличаются от здоровых младенцев по следующим признакам:
- они страдают сильным потоотделением;
- их кожа бледная или мраморная, а у пальцев рук и ног часто появляется цианоз (небольшая синюшность);
- они отстают в физическом развитии.
Лечение дефекта межжелудочковой перегородки
Если у эмбриона обнаружат дефект межпредсердной перегородки, то можно отложить лечение до года, потому что есть вероятность, что проблема решится сама собой. В остальных случаях необходимо провести лечение.
В кардиологическом центре ФНКЦ ФМБА взрослым (старше 18 лет) с ДМЖП проводят лечение медикаментами или операцией. Медикаментозное лечение может проводиться амбулаторно или под наблюдением специалистов в терапевтическом отделении нашего Центра. Выбор препаратов зависит от тяжести поражения перегородки и наличия сопутствующих заболеваний. Могут назначаться бета-блокаторы и препараты, уменьшающие нагрузку на сердце. Конкретные препараты и их дозировку определяет лечащий врач-кардиолог.
Избавиться от ДМЖП радикально можно при помощи операции. Самым безопасным и наименее травматичным методом считается эндоваскулярная коррекция. Через катетер в сердечную мышцу вводится специальное устройство (окклюдер), которое закрывает дефект пластинкой, со временем дефект зарастает. После операции пациента переводят в отделение интенсивной терапии на 24 часа для наблюдения, на следующий день отпускают домой. Постоперационной реабилитации не требуется — происходит быстрое восстановление и возвращение к обычной жизни.
Второй метод – пластика дефекта. Операция проводится на открытом сердце с помощью вскрытия грудной клетки. Перед началом процедуры пациента подключают к аппарату искусственного кровообращения. Сердце разрезают и дефект ушивают с помощью заплаты из искусственного материала или собственного перикарда, который фиксируют швами по краям дефекта.
Более травматичный метод требует более длительной реабилитации (примерно месяц). Если ДМЖП произошло во время острого периода инфаркта миокарда, то хирургическое лечение проводят в первые сутки или в подостром периоде, что является более безопасным вариантом.
Симптомы заболевания и диагностика
Симптомы дефекта межжелудочковой перегородки зависят от его размера. Маленький дефект может быть беспроблемным и не влиять на рост и развитие ребенка. При большом размере дефекта могут возникнуть признаки сердечной недостаточности: затрудненное дыхание, недостаточный набор веса, повышенная усталость и так далее. Без лечения может возникнуть опасное осложнение — синдром Эйзенменгера. При наличии дефекта межжелудочковой перегородки при аускультации можно услышать грубый шум в сердце.
Для выявления заболевания используется рентгенография органов грудной клетки, которая показывает увеличение сердца и легочного сосудистого рисунка. Также может быть проведена электрокардиограмма, выявляющая гипертрофию желудочков. Однако в случае небольших дефектов эти методы исследования не всегда дают точные результаты, так как показатели могут быть в пределах нормы. Основной метод диагностики ДМЖП — это эхокардиография, которая предоставляет полезные анатомические и гемодинамические данные, помогающие установить диагноз.
Размер дефекта определяется в сравнении с диаметром аорты, их подразделяют на большие, средние и малые. При малых дефектах симптомов заболевания не проявляется. Однако большие дефекты требуют хирургического вмешательства.
Дефект межжелудочковой перегородки может возникать как отдельное заболевание, так и в составе других пороков сердца.
Единственным способом лечения этой патологии является хирургическое вмешательство. Ранее оперативное лечение состояло только в пластике дефекта межжелудочковой перегородки при использовании искусственного кровообращения и разрезании грудной клетки. Сегодня при благоприятной анатомии возможно проведение эндоваскулярного метода лечения (через бедренные сосуды) или трансвентрикулярного метода (через небольшой разрез на работающем сердце).
Диагностика при ДМЖП
Ультразвуковые исследования могут выявить ДМЖП еще на этапе внутриутробного развития и подтвердить диагноз после рождения ребенка. В случае необходимости могут быть проведены инвазивные методы обследования, недоступные во время внутриутробного развития. В дополнение к осмотру врача, также проводятся:
- электрокардиография, результат которой может быть нормальным или показывать признаки перегрузки правых отделов сердца. Иногда увеличение размеров может влиять на проводящую систему, что приводит к развитию аритмии и отражается на ЭКГ
- эхокардиография, позволяющая оценить размеры ДМЖП, особенности кровотока в полостях сердца и состояние всех его отделов
- Для уточнения предыдущих результатов и определения местоположения дефекта на перегородке необходимо провести цветное дуплексное сканирование. Это имеет важное значение для выбора методики закрытия дефекта и материалов, используемых при этом.
- Применение катетера, введенного через периферические сосуды, для зондирования сердца назначается в случае, если после других методов исследования остаются неясности.
Нередко необходимость проведения всех этих методов не возникает. Опытные специалисты часто получают все необходимые данные уже после нескольких диагностических тестов.
После обследования может быть принято решение о проведении хирургического лечения в следующих случаях:
- ДМЖП слишком велика, имеются и быстро нарастают признаки сердечной недостаточности. Опасно затягивать в таких случаях.
- по истечении времени наблюдения у ребенка ДМЖП не уменьшается
Обычно хирургическое лечение ДМЖП проводится одномоментно и заключается в устранении патологического соединения между желудочками. Однако иногда ребенок находится в тяжелом состоянии, и радикальная операция для него слишком рискованна. В этом случае ему назначают консервативную терапию для борьбы с сердечной недостаточностью и для «разгрузки» правых отделов сердца.
При первом этапе хирургического лечения проводится неплотное перевязывание ствола легочной артерии для сужения ее просвета. Это помогает снизить давление в малом круге кровообращения в течение нескольких месяцев. После улучшения состояния ребенка на втором этапе выполняется радикальная операция.
Современный подход к хирургическому лечению дефекта межжелудочковой перегородки включает радикальное закрытие отверстия между желудочками с использованием традиционной открытой операции с искусственным кровообращением, рентгенхирургическое малоинвазивное вмешательство или гибридную операцию, объединяющую элементы двух первых методов.
Каждое из лечений имеет свои показания и предпочтительно в определенных клинических ситуациях. Решение о выборе процедуры принимается коллегиально с учетом всех обстоятельств. Варианты лечения включают в себя:
- Традиционная торакотомическая операция с вскрытием грудной клетки и подключением аппарата искусственного кровообращения. Продолжительность около 6 часов и требует довольно длительной реабилитации. Но позволяет одновременно устранить другие аномалии сердца и ликвидировать ДМЖП при любом расположении дефекта. В зависимости от положения и размеров его ушивают или накладывают «заплату» из тканей сердечной сумки (перикарда) пациента или синтетического материала.
- Рентгенхирургическая эндоваскулярная (внутрисосудистая) операция показана в шести случаях из десяти. Может быть выполнена, если ДМЖП – единственный порок сердца у ребенка, дефект расположен не ближе нескольких миллиметров от края перегородки, и вес пациента не менее 5 кг. У совсем маленьких детей настолько узкие сосуды, что не позволяют ввести в них катетер и доставить с его помощью к сердцу окклюдер для закрытия дефекта. Это синтетическое приспособление подбирается в соответствии с размером и расположением дефекта, доставляется в катетере к месту назначения в сложенном виде и там расправляется, перекрывая патологический кровоток. В течение полугода, пока окклюдер врастает в окружающие ткани, небольшое просачивание крови сохраняется, но оно не имеет существенного значения. А через шесть месяцев отверстие оказывается уже герметично закрытым, и ребенок становится практически здоровым.
- Гибридные операции проводятся совместно кардиохирургом и эндоваскулярным хирургом. Они выполняются у маленьких детей, у которых сосуды слишком узки для катетера, при работающем сердце и без использования искусственного кровообращения. Кардиохирург открывает грудную клетку и делает прокол в сердце для катетера. Затем эндоваскулярный хирург вводит катетер и устанавливает окклюдер, как при эндоваскулярной операции.
Преимуществом крупных зарубежных клиник в лечении ДМЖП является их высокий уровень технического оборудования и богатый опыт высококвалифицированных кардиохирургов, которые работают в этой области десятилетиями и осваивают новые методики сразу по мере их появления. Именно здесь созданы все условия для успешного проведения любого вида операций — открытых, рентгенхирургических или гибридных радикальных операций по устранению патологического межжелудочкового сообщения.
