Лечение подошвенного апоневроза, как правило, включает комплексный подход, направленный на облегчение боли и восстановление функции стопы. В начале курса может быть рекомендовано уменьшение физической нагрузки, использование ортопедических стелек и специальных обувных вставок, которые помогут перераспределить нагрузку на стопу.
Дополнительно, эффективны физиотерапевтические процедуры, такие как ультразвук и магнитотерапия, а также упражнения на растяжение и укрепление мышц ног. В более сложных случаях может потребоваться применение нестероидных противовоспалительных препаратов или инъекций кортикостероидов для снятия воспаления и боли.
- Подошвенный апоневроз — воспаление фасции стопы, вызывающее боль в области пятки.
- Основные методы лечения включают покой, ледяные компрессы и противовоспалительные препараты.
- Физическая терапия и специальные упражнения помогают укрепить мышечный корсет и улучшить гибкость.
- Ортопедические стельки и подошвы могут помочь снизить нагрузку на фасцию.
- В тяжелых случаях рассматриваются инъекции кортикостероидов или хирургическое вмешательство.
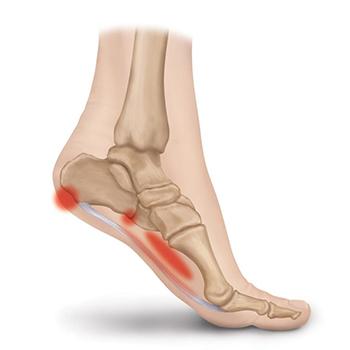
Подошвенная пяточная боль
Дискомфорт в области подошвы пятки может быть обусловлен различными нарушениями, такими как синдром пяточной боли, поражение плантарной фасции, уменьшение объема жировой подушки, стрессовое повреждение (перелом) кости пятки, проксимальный и дистальный плантарный фасцит, плантарный фиброматоз, тендинит длинного сгибателя большого пальца, опухоли костей пятки, сжатие нервов или травмы.
Наиболее распространенной причиной этой боли является воспаление проксимальной части плантарной фасции. Это распространенное состояние может развиваться в любом возрасте, но чаще всего наблюдается у людей в возрасте от 40 до 60 лет и у мужчин и женщин встречается одинаково. В 15% случаев оба стопы могут быть затронуты. К частым причинам относятся увеличение физической активности, длительное стояние, недавнее увеличение массы тела и ожирение.
Область вокруг подошвенной верхушки пятки состоит из гладкой кожи, которая накрывает фиброзно-жировую подушку, под которой располагается плантарная фасция.
Кожа и жировая подушка приспособлены для трения и ударов. Плантарная пяточная подушка — пористая, пронизанная сеткой с фиброэластичными перегородками и содержит подкожный жир. Наиболее глубокая часть перегородок сливается с глубокими фиброзными структурами, которые лежат на подошвенной верхушке пятки. Поверхностная часть перегородки смешивается с поверхностной фасцией.
Такое анатомическое строение позволяет поглощать ударные нагрузки, действующие при приземлении пятки, состоящие до двух весов тела. У взрослых пяточная подушка имеет толщину около 18 мм, часто немного большую у мужчин. Она со временем атрофируется, особенно при ревматоидных заболеваниях и патологиях периферических сосудов.
Плантарная фасция (или плантарный апоневроз) представляет собой плотную многослойную неэластичную фиброзную структуру, состоящую преимущественно из коллагена первого типа. Ее форма треугольная, с вершиной, обращенной к проксимальному отрезку стопы. Вершина начинает свое существование (исходит) от медиального участка бугристости пяточной кости, где более глубокие волокна объединяются с пяточным периостом.
Более поверхностные волокна плантарной фасции сливаются с дистальной частью ахилла. От этой точки прикрепления апоневроз идет дистально, становясь постепенно шире и тоньше, прикрепляясь к плантарной пластинке на подошвенных вершинах метатарзальных головок.
На уровне метатарзофаланговых суставов плантарная фасция делится на пять пучков, каждый из которых в свою очередь подразделяется на поверхностные и глубокие части:
Поверхностные пучки направляются вертикально к глубоким слоям дермы плантарной области, которые покрывают метатарзофаланговые суставы. Глубочайшие слои каждого из пяти пучков разделяются на медиальную и латеральную порции, охватывающие оболочки сухожилий сгибателей пальцев и впечатывающиеся в дорсальный периост на уровне проксимальных фаланг. Это позволяет плантарной фасции находиться под напряжением при сгибании или разгибании пальцев в плюснефаланговых суставах, накапливая потенциальную энергию и способствуя механизму лебедки на завершающей стадии опоры: Центр тяжести сдвигается вперед при переносе массы тела через стопу, происходит ре-супинация стопы, что приводит к разгибанию плюснефаланговых суставов. Увеличение напряженности в плантарной фасции подталкивает подошвенные вершины метатарзальных головок к нижнему проксимальному углу пяточной кости, что способствует увеличению высоты продольного свода и превращает стопу из подвижного адаптера в ригидное состояние.
Патология
Частое и постоянное натяжение плантарной фасции приводит к воспалению, отеку и болевым ощущениям, особенно в месте ее прикрепления к медиальной части бугра.
• Нормальная пронация связана со снижением высоты медиального продольного свода и относительным удлинением стопы.
• Чрезмерная пронация является формой компенсации варусного положения задней части стопы, мобильной плоскостопием и аномалиями нижних конечностей. При избыточной пронации, относительное удлинение стопы во время переноски веса создает постоянное напряжение на плантарной фасции на протяжении всей фазы опоры, увеличивая её растяжение.
• Недостаточная пронация происходит в случаях некомпенсированного варуса заднего отдела стопы и фиксированной полой стопы. Отсутствие нормальной пронации в середине фазы опоры означает, что плантарная фасция находится под постоянным напряжением весь период опоры из-за механизма лебедки.
• Ожирение усиливает предрасположенность к повышенному напряжению в месте прикрепления фасции, усиливая влияние патомеханических факторов и увеличивая компрессионные нагрузки на жировую подушку пятки.
• Уменьшение толщины и упругости подушки с возрастом, при сосудистых и ревматических заболеваниях ведет к болям и образованию шпоры или биомеханических аномалий.
Считается, что повторяющиеся чрезмерные нагрузки возникают в процессе ходьбы или стояния, что вызывает изменения в фасции, проявляющиеся в виде острого или хронического воспалительного процесса. Когда воспаление затрагивает всю фасцию, ставится диагноз плантарный фасцит, в случае если затронута только пятка – диагностируется пяточная боль. Хроническое воспаление может включать некроз коллагена, ангиофибробластную дисплазию (активное образование локальной фиброзной ткани и кровеносных сосудов), хондроидную метаплазию (изменение структуры ткани на хрящевую) и, возможно, кальцификацию, особенно в месте прикрепления. В некоторых случаях, первая ветвь латерального плантарного нерва, известная как нерв Бакстера, может подвергаться сжатию фиброзной тканью.
Там, где воспаление затрагивает периост медиальной части пяточного бугра, возникает энтезопатия (внедрение связки или фасции в костную поверхность называется энтензис).
Натяжение пяточного периоста со стороны короткого сгибателя пальцев и проксимальной части плантарного апоневроза активирует образование новой костной ткани, что приводит к формированию шпоры. В начале своего формирования пяточная шпора вызывает значительный дискомфорт, но со временем становится асимптоматичной, поскольку давление на плантарный апоневроз уменьшается. Примерно 16% пациентов со шпорой не испытывают боли, в то время как 50% людей с болями в пятке не имеют шпор.
Постепенное усиление болей в медиальной части пятки, часто иррадиирует в медиальную часть свода. В анамнезе нет травмы. Боль описывается как сильная или острая, усиливается при переносе веса, особенно с утра. Обычно боль постепенно уменьшается при ходьбе, усиливаясь к вечеру, возвращается после отдыха или периода без нагружения весом.
Такой парадокс болевого синдрома объясняется совокупностью действия воспалительного отека и внезапного напряжения на воспаленной плантарной ткани при переносе нагрузки. Постепенное уменьшение начальной боли во время ходьбы связано с рассасыванием отека, что происходит за счет «массажного» эффекта ходьбы.
При осмотре часто выявляется тугость ахилла, вследствие близости анатомической связи пяточного сухожилия и подошвенной фасции. Врач может вызвать боль, вызывая растяжение подошвенной фасции одной рукой посредством пассивного разгибания, или дорсифлексии , пальцев в плюснефаланговых суставах, при этом пальпируя вдоль медиального пучка плантарной фасции пальцем другой руки от дистальной части к проксимальной. Исследователь нажимает непосредственно на начало плантарного апоневроза с медиальной стороны пяточного бугра. Пациент отмечает боль в этом месте.
Дифференциальная диагностика синдрома пяточной боли.
• Деформация (растяжение) стопы или плантарный фасцит без пяточной боли, когда боль первично поражает медиальный пучок плантарной фасции продольного медиального свода, а затем уже подошвенную вершину пятки
• Плантарный пяточный бурсит, при котором наблюдается отек и воспаление в центре подошвенной области пятки.
• Перелом пятки, в анамнезе тяжелая травма, явный отек, гематома, деформация всей пяточной области
• Невропатия вследствие сжатия (ущемления), приводящее к отраженной боли в пятке. Волокна корешка нерва S1 могут травмироваться соседними позвонками.
• Серонегативное воспаление при заболеваниях суставов: синдром Рейтера, псориатическая артропатия, анкилозирующий спондилит; для этих синдромов характерна сильная пяточная боль, формирование больших болезненных шпор.
• Серопозитивные ревматические заболевания: в одном из 50 случаев ревматоидного артрита наблюдается плантарная энтезопатия и пяточные боли.
Для лечения подошвенного апоневроза я рекомендую начать с консервативных методов. В первую очередь, важно снизить нагрузку на ноги, что может включать использование ортопедических стелек, которые помогут перераспределить давление на стопу. Также полезно применять специальные обувные вставки, которые обеспечивают дополнительную амортизацию и поддержку свода стопы. Это особенно важно для людей, которые много времени проводят на ногах или занимаются спортом.
Физиотерапия играет ключевую роль в процессе реабилитации. Я часто советую своим пациентам пройти курс ультразвуковой терапии или лазерного лечения, которые способствуют уменьшению воспаления и ускорению заживления тканей. Кроме того, занятия лечебной физкультурой, направленные на укрепление мышц стопы и голени, могут значительно снизить дискомфорт и предотвратить рецидивы. Не менее эффективны растяжки икроножных мышц и подошвенной фасции, которые помогут улучшить гибкость и снизить напряжение в области подошвы.
В более запущенных случаях, когда консервативные методы не приносят облегчения, я могу рекомендовать инъекции кортикостероидов для снижения воспаления и болезненности. Если и такое лечение оказывается неэффективным, следует рассмотреть возможность хирургического вмешательства. Операция может включать пересечение фасции или удаление раздражающих изменений в участках, где фасция привязана к пяточной кости. Важно помнить, что выбор метода лечения должен быть индивидуальным и основан на клинической картине, а также общем состоянии пациента.
Причины подошвенного фасциита
- Существует несколько гипотез, объясняющих причины и патогенез плантарного фасциита:
- 1 Множественные микроповреждения в месте прикрепления фасции к пяточной кости из-за увеличенной нагрузки.
- 2 Повторяющиеся сжатия свода стопы и самой пятки, приводящие к образованию шпоры, защищающей пяточную кость от перелома.
- 3 Структурные изменения коллагеновых волокон плантарной фасции, происходящие спонтанно.
- 4 Укорочение и натяжение подошвенного апоневроза, что ведет к повышению высоты продольного свода при разгибании пальцев в момент отталкивания от твердой поверхности.
- Факторы риска:
- Малоподвижный образ жизни. Недостаток физической активности приводит к повышенному риску.
- Профессиональные особенности. Танцоры и бегуны чаще сталкиваются с плантарным фасциитом из-за повышенной нагрузки на связки стопы.
- Плоскостопие или высокий свод стопы нарушают равномерное распределение нагрузки.
- Ношение неудобной обуви. Использование обуви, не соответствующей размеру, приводит к сжатию и перегрузке фасции.
- Постоянная ходьба и стояние на жестком основании, а также бег по неадаптированным покрытиям, как каменистая местность или асфальт.
- Ожирение. Избыточная масса тела приводит к излишней нагрузке на стопы.
- Беременность. Увеличение массы тела ведет к неправильному распределению нагрузки на стопы.
- Сахарный диабет. Точные механизмы влияния диабета на плантарную фасцию не известны, но у людей с этим диагнозом фасциит встречается чаще.
- Боль является основным признаком плантарного фасциита:
- 1 Она может быть жгучей или ноющей.
- 2 Проблемы возникают по утрам, когда человек встает с кровати, боль постепенно снижается в течение дня.
- 3 Локализуется в области пятки, может распространяться на внутреннюю поверхность стопы. При плантарном фасциите дискомфорт со стороны правой или левой ноги постепенно уходит после 10-15 минут ходьбы, но может вернуться после длительного отдыха.
- 4 Болевые ощущения усиливаются при отталкивании пяткой и подушечками пальцев ног под большой нагрузкой, при беге и быстрой ходьбе.
- 5 Внезапное появление отека и резкой боли в стопе может свидетельствовать о разрыве подошвенной фасции и требует срочного обращения к врачу.
Диагностика подошвенного фасциита
Диагностика тендинита начинается с первичной консультации травматолога-ортопеда. Врач уточняет жалобы, где и когда возникает боль, что ее провоцирует и уменьшает. Затем он собирает анамнез: имеются ли хронические заболевания, какие были перенесены операции, травмы, какие препараты принимает пациент, присутствует ли в его жизни активный спорт. Специалист оценивает походку, осматривает ягодичные области и бедра на предмет повреждений, деформаций, отека.
При пальпации области бедер врач может определить болезненные участки, напряжение мышц, щелчки или другие звуки при движении в тазобедренном суставе.
Специалист проводит специальные диагностические тесты, которые позволяют понять, чем вызвана боль: патологией тазобедренного сустава, позвоночника, нерва или сухожилий мышц.
- Рентгенография тазобедренного сустава при подозрении на его патологическое состояние или травму.
- МРТ сустава с целью обследования состояния околосуставных мягких тканей.
- МРТ пояснично-крестцового отдела позвоночника при подозрении на межпозвонковую грыжу.
- УЗИ тазобедренного сустава для оценки целостности связок, сухожилий и мышц, а также для выявления отека или воспалительных процессов.
- КТ сустава для более углубленного исследования костных структур.
Причины возникновения
Единственной доказанной причиной воспаления подошвенной фасции является периодическая микротравматизация, вызванная неосторожными движениями стопы. Вероятность дистрофических изменений в плантарной зоне возрастает под воздействием нескольких факторов:
— избыточный вес;
— принадлежность к женскому полу;
— ежедневная продолжительная ходьба по твердой поверхности либо работа в положении стоя;
— ношение обуви без поддержки (сланцы, чешки);
— застой кровообращения в нижних конечностях;
— плоскостопие;
— частое ношение тяжестей.
Подошвенный фасциит часто диагностируется у танцоров, спортсменов и бегунов.
Симптомы и признаки
Заболевание проявляется при существенном нарушении амортизационной способности стопы и выражается следующими симптомами:
— Появление боли в пятке, которая может варьироваться от резкой, мешающей ступить на ногу, до тупой и постоянной;
— усиление болевых ощущений при возникновении нагрузки;
— Болевые ощущения в пятке могут возникать после длительного сидения или нахождения в горизонтальном положении;
— затруднения при подъеме по лестнице.
Как диагностируется Подошвенный фиброматоз?
Дифференциальная диагностика проводится с учетом следующих заболеваний:
- Посттравматическая неврома;
- Фибросаркома;
- Опухоль синовиальной природы.
Ортопеды используют МРТ (магнитно-резонансная томография) для визуализации измененной подошвенной фасции.
С помощью МРТ врач сможет установить форму, размеры и глубину повреждения апоневроза.
Ваш врач должен быть осведомлен о вашем образе жизни, какие препараты Вы принимаете, симптомах и истории болезни семьи. Все это поможет поставить правильный диагноз.
Лечение подошвенного фиброматоза
Способ лечения зависит от величины и положения фиброматоза, а также от того, вызывает ли он болевые ощущения.
Когда подошвенные узелки маленькие они практически не вызывают боли, лечение, как правило, состоит из подбора обуви или стелек для облегчения прямого давления.
Если при ходьбе возникает боль, и традиционные методы не помогают, может потребоваться хирургическое вмешательство для удаления фиброматоза. К сожалению, даже после операции наблюдается возможность рецидивов, так как части апоневроза могут снова образовать рубцы.
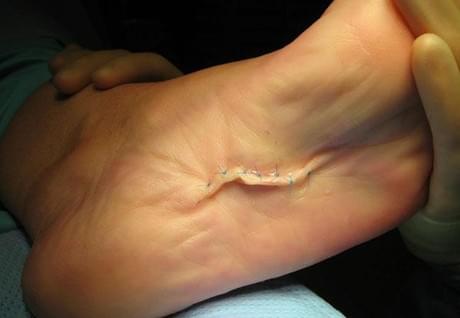
Осложнения после хирургического удаления могут включать:
- Деформация пальцев стопы в виде молотка;
- Плоскостопие.
Решение о необходимости операции принимается с учетом всех плюсов и минусов. Обычно операция проводится в клинике или специализированном хирургическом центре.
Пациента, как правило, увозят домой в этот же день. Вам нужно будет использовать костыли или ходунки в течение 1-2 недель после операции или специальную послеоперационную обувь. Это нужно чтобы исключить риск кровотечения и образования гематом.
Плантарный фасциит
Плантарный фасциит представляет собой воспаление мягких тканей, не связанное с инфекцией, в области прикрепления подошвенного апоневроза (фасции) к пятке.
Плантарный фасциит – самая частая причина болей в области пятки. Патология похожа на пяточный болевой синдром. Характеризуется сильной или умеренной болью в подошвенной части внутреннего свода.
Обстоятельства и механизмы развития плантарного фасциита.
Причина воспаления плантарного фасциита – натяжение связки , которая поддерживает свод стопы. Частые повторные натяжения этой связки приводят к появлению в ней мелких разрывов. Это приводит к появлению боли и отека.
Развитие этого состояния связано с раздражением надкостницы пятки под нагрузкой, образованием микронадрывов в подошвенной фасции в месте её соединения, что приводит к воспалению. При накоплении кальция в данном участке может образоваться остеофит — пяточная шпора.
Способствующими факторами развития плантарного фасциита являются:
— избыточная пронация стопы при ходьбе;
— слишком высокий или плоский свод стопы;
— частое ходьба, бег или продолжительное стояние на твердых поверхностях;
— ношение неудобной или сношенной обуви;
— напряжение ахиллова сухожилия или мышечной массы голени.
Биомеханические аномалии предрасполагают к чрезмерному напряжению вдоль медиальной части стопы, вместе с ожирением и длительным стоянием приводят к хроническому воспалению медиального пучка плантарной фасции.
Основной признак плантарного фасциита — это боль в области стопы при передвижении. Обычно дискомфорт усиливается при первых шагах, после того как пациент встал с постели утром или после длительного сидения.
Постепенно увеличивается дискомфорт или боль вдоль медиального пучка подошвенной фасции.
Боли усиливаются утром при нагрузке и после продолжительного отдыха, могут распространяться в центральную область пятки или к плюснефаланговым суставам.
Боль может стать упорной и постоянной, особенно к концу дня. Боль может усилиться при поднятии на носочки, при пальпации медиального пучка большим пальцем при дорсифлексии большого пальца.
Для диагностики плантарного фасциита используются клинические данные, собранные врачом в ходе обследования стопы пациента, а также его жалобы и ответы на вопросы.
Медиальный пучок легко пальпируется как тугая мягкая струна. Воспаление не всегда очевидно. Могут поражаться одна или обе стопы.
Для подтверждения диагноза выполняется рентгеновское исследование.
Диффдиагноз включает синдром болей в пятке, плантарный фиброматоз, маршевый перелом и дисфункцию сухожилия задней большеберцовой мышцы.
Ночные боли в стопе могут указывать на другое заболевание — синдром тарзального канала.
Лечение непростое, т. к. пациент может иметь симптомы уже в течение нескольких месяцев пока, наконец, получит лечение.
Полностью обеспечить покой активному пациенту невозможно, поэтому решение проблемы требует времени. Восстановление может занять длительный период, и возникают «хорошие» и «плохие» дни. Обычно требуется длительная комбинированная терапия, которая может занять 6-9 месяцев.
Лечение плантарного фасциита обычно комплексное. Нельзя сказать, что эффективен какой-либо один метод лечения. Для облегчения болей в стопе можно порекомендовать следующие меры:
• Регулярный отдых для стопы. Важно давать отдых, когда появляется боль. Следует избегать длительной ходьбы или стояния на твердых поверхностях.
• Массаж льдом может помочь уменьшить боли и отек в стопах. Кроме того, можно принять обезболивающие: ибупрофен, напроксен или аспирин.
• Подбор удобной обуви. Для профилактики болей рекомендуется использовать подушечки или вставки, которые стоит вставлять в обе подошвы, даже если боль ощущается только с одной стороны.
• Биомеханические нарушения корригируются с помощью функциональных (разгружающих,) индивидуальных ортопедических стелек или антипронаторных вставок (например кобра), вальгусных подушечек, медиального пяточного клина, наложенногой прямо на стопу или прикрепленного к стельке.
• Лечение основных заболеваний, таких как гипотиреоз.
• Ультразвук 2-3 раза в неделю до 6 недель.
• Ежедневная «тройная терапия» может быть полезной формой домашней физической терапии, особенно в сочетании с антипронаторными стельками.
1. Контрастные ванны (вначале стопы помещаются в теплую воду до 45-48 градусов на 10 минут; затем в холодную воду со льдом на 1 мин; затем в теплую воду на 2 мин, в холодную на 1 мин; продолжать 30 мин., заканчивать холодной водой).
2. Затем следует пятиминутная гимнастика для пальцев. Пациент пытается переместить чайное полотенце под стопами. Полотенце располагается на полу перед стопами, и пациент с помощью пальцев, сгибая их в суставе, перемещает его под подошвенной частью стоп.
3. В конце пациент 5 минут катает холодный цилиндр (бутылка с водой) под медиальным сводом стопы.
Если перечисленные меры не приносят результата, может потребоваться более интенсивное лечение, включая инъекции стероидных препаратов в воспаленный участок в сочетании с местными анестетиками и другие терапевтические подходы.
* Повреждение плантарной пластины
Плантарная пластина – это жесткая прямоугольная структура из фиброзной и хрящевой ткани, которая покрывает подошвенную часть плюснефаланговых суставов (ПФС). Она формируется из нижней части подошвенного апоневроза и капсул ПФС. Пластина имеет слабую фиксацию на начальной подошвенной поверхности шеек плюсневых костей и крепится более надежно к основаниям проксимальных фаланг, снижая нагрузку на подошвенные части подобных суставов и стабилизируя пальцы.
Плантарная пластинка работает, как приложение (дополнение) дистальной части плантарной фасции и играет роль в механизме лебедки, оказывая сопротивление переразгибанию в ПФС. Потеря связи в плантарной пластинке вызывает образование молоткообразных пальцев. Когда происходит повреждение пластинки возле I-го пальца, возникает turf toe, это характерно для молодых энергичных спортсменов.
Причины и механизмы пациентного состояния.
Плантарная пластинка находится под сильным действием растягивающих сил при отрыве пальцев. Слабость в любом месте прикрепления пластинки предрасполагает к хроническому переразгибанию пальцев в ПФС и к постепенному истончению и даже повреждению пластинки.
Из-за нестабильности ПФС может возникнуть спонтанный вывих в суставе, особенно во втором ПФС. В некоторых случаях рана характеризуется разрывом капсулы сустава, что ведет к выливанию синовиальной жидкости в окружающие ткани с развитием острого воспаления. При уклонении поврежденных пальцев вбок происходит повреждение коллатеральных связок.
Повреждение или истончение пластинки от II-й до V-й пфс более часто происходит у женщин. Это связано с большой нагрузкой на передний отдел при переносе веса и усиленной гиперэкстензией в ПФС из-за ходьбы на каблуках, что предрасполагает к дисфункции пластины. Это связано так же с длинной II-й и короткой I-й плюсневыми костями, воспалительными артропатиями, СД, возрастной дегенерацией и биомеханическими аномалиями. У спортсменов так же это развивается из-за повторяющейся гиперэкстензии, вызывающей удлинение и истончение подошвенного апоневроза и капсулы сустава.
Второй ПФС наиболее часто подвержен повреждениям. У обследуемого наблюдаются хронические боли в области второго ПФС, умеренные отеки как подошвенной, так и тыльной стороны. Прогрессивная деформация в виде молотка или поперечная деформация второго пальца становятся заметными.
Проявления повреждения пластины могут иметь различные формы от относительно умеренной локальной метатарзалгии до сильного резко болезненного воспаления и синовита ПФС и сухожилий флексоров, что взывает функциональные нарушения.
Чаще всего у пациента наблюдается прогрессирующий подвывих или явный вывих второго пальца, а Воспаление соответствующего ПФС, которое, как правило, появляется внезапно во время ходьбы в области основания пальца и соответствующего сустава. Смещение проксимальных фаланг приводит к изменению направления нагрузки сухожилий сгибателей и формированию молоткообразной деформации пальцев с их отклонением в поперечной плоскости.
Диагностика и диффдиагноз.
Положительный тест на вертикальный стресс позволяет поднять поврежденные пальцы в ПФС в тыльную сторону при стабилизации соответствующей плюсневой кости. Сдвиг более чем на 2 мм пальца по отношению к головке плюсневой кости указывает на повреждение пластинки.
Повреждение внутри пластинки и, как результат, вытекание синовиальной жидкости из сустава можно увидеть при артрографии сустава. На МРТ повреждение выглядит как повышение интенсивности сигнала внутри и вокруг пластинки с нарушением непрерывности связей в пластинке, синовит ПФС, сухожильного влагалища и гиперэкстензия проксимальных фаланг.
Дифференциальная диагностика: необходимо исключить синовиты, связанные с ревматоидным артритом, травмированные подвывихи пальцев, остеохондрит головки плюсневой кости, стрессовые переломы и подошвенную неврому пальцев.
Может быть консервативным или оперативным.
• Консервативное: применение кинезиотейпа для коррекции правильного выравнивания пальцев в ПФС, использование подошвенных подушечек для увеличения дорсифлексии плюсневой кости и плантарной флексии пальца в ПФС, индивидуальные ортопедические стельки для устранения биомеханических нарушений и выравнивания пальцев, что снижает давление на болезненные ПФС.
Необходимо заметить, что подушки или ортезы, выкроенные для пораженного ПФС, могут усугубить проблему. Обеспечивая неограниченную плантарную флексию плюсневой кости, увеличивается дорсифлексия проксимсальной фаланги в ПФС через вертикальную тягу межкостных и червеобразных мышц. Деформация пальцев будет усиливаться, и вероятность полного повреждения плантарной пластинки будет повышаться.
• Упражнения для растяжения внутренних мышц стоп следует выполнять в ранний период после острого воспаления.
• Упорные боли могут быть облегчены препаратами NSAIDs (narcotics analgesics alpha generics), и /или внутрисуставными инъекциями гидрокортизона. Необходимо отметить, что гидрокортизон может в будущем ослабить пораженные ткани.
Если консервативные методы не дают результатов, назначается операция.
Симптомы
Основными проявлениями патологии являются возникновение припухлости и жжения в стопе, зачастую постепенно перерастающие в острую боль с полной невозможностью наступать на пораженную ногу (особенно по утрам), а также уплотнения на подошве, что впоследствии может привести к деформации конечности. Кроме того, если в пяточной области параллельно с воспалением происходит отложение солей кальция, то там может произойти образование костного нароста – остеофита (в просторечии называемого «шпорой»), являющегося прямым следствием заболевания, а также одной из главных причин появления болезненности в этой области.
Причины плантарного фасциита разнообразны. Наиболее значительными считаются избыточный вес, проблемы с осанкой и прочие факторы, вызывающие перенапряжение стопы, продолжительное удержание ноги в одном и том же положении, возрастные изменения в тканях подошвы, и плоскостопие, которое может быть врожденным или развиться из-за неправильного формирования стопы и чрезмерных нагрузок.
Патология прогрессирует постепенно. Если не начать лечение вовремя, то в пораженной плантарной фасции, подвергающейся перегрузке, могут произойти дегенеративные изменения (микроразрывы) и даже надрыв фасции, в связи с чем воспаление будет прогрессировать, а в местах повреждения начнётся образование рубцовой ткани. Это, в свою очередь, уменьшит эластичность апоневроза, приведёт к отёкам лодыжек, застою крови и лимфы, нарушит биомеханику стопы в целом.
Виды плантарного фасциита:
Дистальные. Боль охватывает всю стопу, при этом ярче всего ощущается в пальцах ног.
Проксимальный. Болезненные ощущения локализуются в области пятки.
Передние. Дискомфорт возникает в области подушечки пальца и со временем распространяется до пятки.
Узловой. Другое название – болезнь Леддерхоза. При этой форме на апоневрозе подошвы образуются узелки, являющиеся причиной её утолщения.
Двусторонние. При данной форме заболевания воспаление фасции наблюдается одновременно на обеих стопах.
Как лечат подошвенный фасциит
В отличие от артроза колена или голеностопа, подошвенный фасциит хорошо поддается лечению. Речь идет о полном излечении, при условии комплексного подхода. Ортопеды и ревматологи применяют ударно-волновую терапию, методы декомпрессии для снижения нагрузки, кинезиотейпирование и назначают другие процедуры, чтобы восстановить функциональность стопы.
Что такое пяточная шпора и какие методы лечения существуют? Рассказ известного доктора Евдокименко:
Советы тем, у кого диагностировали подошвенный фасциит
Комплексное лечение не будет быстрым, поэтому в этот период для вас важно соблюдать ряд правил и обезопасить стопу от дальнейшего разрушения. Итак, к чему готовиться и с чем смириться?
- «Сбавьте темп». Временно вы не сможете заниматься так активно, как раньше. Прогулки не принесут удовольствия, занятия спортом станут трудной задачей, как и поездки. На данный момент важно сосредоточиться на лечении, чтобы избежать ухудшения состояния.
- Не игнорируйте симптомы. При появлении болей в пятке важно обратиться к врачу. В противном случае они могут стать хроническими, что затруднит лечение.
- Сосредоточьтесь на поддержке свода стопы. Не следует лечить только область пятки, где возникает боль. Главная задача — обеспечить правильную амортизацию стопы, а уже потом переходить к лечебным мерам. Постарайтесь подобрать соответствующие ортопедические стельки и использовать их постоянно, чтобы нога адаптировалась к новым условиям.
- Откажитесь от длительных прогулок. Велосипед — более безопасная альтернатива, так как вращение педалей менее нагружает стопу. Также можно заниматься растяжкой и выполнять силовые упражнения, не опираясь на стопу.
- Научитесь выполнять особый массаж. Для массажа стоп отлично подойдут маленькие мячики или специализированные роликовые массажеры. Это поможет уменьшить дискомфорт.
- Применяйте эластичные бинты и компрессионные чулки. Проконсультируйтесь с ортопедом, чтобы узнать, какие из них подходят именно вам с учетом вашей специфики заболевания.
- Ходите на носочках. Этот метод будет полезен тем, кто встает в ночь в туалет, так как после продолжительного сидения или лежания пятка становится особенно чувствительной.

Не стоит заниматься самолечением при подошвенном фасциите – это может привести к нежелательным последствиям.
Подошвенный фасциит хорошо поддается лечению, но моментального излечения ожидать не стоит. Придется пересмотреть свой образ жизни, поменять обувь, запастись ортопедическими стельками, пройти курс процедур. Пока не прошло воспаление, имеет смысл перейти на растительную пищу, ведь в мясо содержатся вещества, усиливающие воспалительные процессы. Хорошо снять боль помогает охлаждение стоп, но не стоит увлекаться самолечением. Доверьтесь специалисту – он поможет вам вернуться к привычному образу жизни!
Опыт других людей
Анна, 32 года, менеджер по продажам: «Когда у меня возникли проблемы с подошвенным апоневрозом, я долго искала, чем его лечить. Я начала с домашних методов — делала холодные компрессы и специальные упражнения для растяжки. Также приобрела ортопедические стельки. Это немного помогло, но настоящие изменения произошли после визита к врачу. Он назначил физиотерапию и массаж, что значительно облегчило мои боли.»
Игорь, 45 лет, инженер: «Ещё пару месяцев назад я не знал, что такое подошвенный апоневроз. После долгих часов на ногах я стал чувствовать ужасную боль в пятке. Я решил не отягощать себя медикаментами и начал с простых методов — теплых компрессов и массажа стопы. Но лучше всего мне помогли термические процедуры в физиотерапевтическом кабинете. Врач рекомендовал также домашние упражнения и занятия на растяжку. Теперь о боли практически не вспоминаю.»
Мария, 27 лет, преподаватель: «Я столкнулась с подошвенным апоневрозом после активных тренировок по танцам. К счастью, мне посоветовали обратиться к ортопеду. Он рекомендовал мне средства для облегчения боли, такие как противовоспалительные гели, а также дополнительные упражнения на растяжку мышц ног. Я также начала использовать массажные мячики для стоп, что помогло снизить напряжение. В сочетании со стельками это привело меня к значительному улучшению.»
Вопросы по теме
Можно ли использовать альтернативные методы лечения подошвенного апоневроза?
Да, альтернативные методы лечения могут быть полезны при подошвенном апоневрозе. Некоторые пациенты сообщают об улучшениях после использования таких методов, как иглоукалывание, массаж стоп и растяжка мышц. Однако важно помнить, что эти методы не заменяют традиционное медицинское лечение и должны использоваться только в качестве дополнения к основному курсу терапии. Перед их применением рекомендуется проконсультироваться с врачом.
Как долго нужно лечить подошвенный апоневроз, чтобы увидеть улучшения?
Продолжительность лечения подошвенного апоневроза может варьироваться в зависимости от индивидуальных особенностей пациента и тяжести состояния. У большинства людей улучшения могут проявляться в течение нескольких недель при соблюдении рекомендованного плана лечения, включая физическую терапию и использование специальных стелек. Однако в некоторых случаях может потребоваться несколько месяцев для достижения полного выздоровления. Важно соблюдать терпение и следовать рекомендациям специалиста.
Какие факторы могут усугубить подошвенный апоневроз?
Существует несколько факторов, которые могут усугубить симптомы подошвенного апоневроза. В первую очередь, избыточный вес и недостаток физической активности могут увеличить нагрузку на фасцию стопы. Неправильная обувь, особенно туфли на высоком каблуке или обувь с недостаточной поддержкой, также могут способствовать ухудшению состояния. Кроме того, занятия спортом без надлежащей разминки и растяжки могут привести к дополнительным травмам и усиливающим болям. Избегая этих факторов, можно снизить риск обострения проблемы.
