Для лечения выраженных нарушений бронхиальной проходимости применяются бронходилататоры, которые расслабляют гладкую мускулатуру бронхов, улучшая их проходимость. Эти препараты могут быть как короткого, так и длительного действия в зависимости от клинической ситуации.
Кроме того, важно учитывать необходимость дренажа и очищения бронхов, что может потребовать использования муколитиков или физиотерапевтических процедур, таких как бронхолебедение. В сложных случаях может потребоваться госпитализация и более агрессивные методы лечения.
- Оценка степени нарушения бронхиальной проходимости и причины патологии.
- Использование бронхолитиков для расширения бронхов и улучшения дыхания.
- Применение кортикостероидов для уменьшения воспаления и отека.
- Физиотерапевтические методы, такие как ингаляции и дыхательные упражнения.
- Лечение сопутствующих инфекций и аллергических реакций.
- В тяжелых случаях возможно применение механической вентиляции.
Чем лечить выраженные нарушения бронхиальной проходимости
Острый бронхобоструктивный синдром (БОС) является наиболее распространённым клиническим проявлением бронхиальной астмы (БА) и хронической обструктивной болезни легких (ХОБЛ), который требует неотложного медицинского вмешательства. Оба заболевания, БА и ХОБЛ, встречаются довольно часто, а БОС, несмотря на разнообразные клинические, функциональные и цитоморфологические особенности, является характерным для этих патологий.
В лечении БОС, возникающего при БА и ХОБЛ, основными медикаментами выступают ингаляционные бронходилататоры и глюкокортикостероиды (ГКС). Ингаляционные короткодействующие бронходилататоры (КДБД) применяются в условиях обострения, при риске его возникновения, а также как симптоматическая терапия при БА и ХОБЛ [1, 2]. Согласно рекомендациям Global Strategy for Asthma Management and Prevention (GINA), необходимость использования препаратов для неотложной помощи («по требованию») является показателем контроля БА (контролируемая, частично контролируемая и неконтролируемая формы), что подчеркивает важность диагностики острого БОС и правильного выбора средств для неотложной помощи [1]. Частота необходимости применения ингаляционных КДБД при остром БОС фактически является индикатором уровня контроля БА.
Актуальность быстрой диагностики и соблюдение стандартов оказания неотложной помощи при БОС у пациентов с БА подтверждается данными многопрофильного наблюдательного исследования НИКА, в котором участвовали 240 специалистов из 12 городов и 26 медицинских учреждений по всей России [3]. По данным исследования ГфК, несмотря на доступность комбинированной терапии с применением ингаляционных ГКС и длительно действующих бронходилататоров как основного лечебного метода (64% в составе базисной терапии), только у 23% из 1000 обследованных больных уровень полного контроля БА был достигнут в соответствии с критериями GINA [3]. Поэтому в России остаётся актуальным вопрос о симптоматической терапии при БА.
У больных ХОБЛ ингаляционные КДБД назначаются при обострении заболевания и составляют неотъемлемую часть неотложной терапии [2, 4]. Обострения болезни, к сожалению, нередко являются характерной чертой течения ХОБЛ, а их частота наряду с постбронходилатационной величиной объема форсированного выдоха в 1–ю сек (ОФВ1) определяют объем базисной терапии и риск обострений заболевания (низкий или высокий) [2, 4]. Во всех случаях обострения ХОБЛ, независимо от тяжести обострения и причин его вызвавших, назначаются (если не применялись ранее) ингаляционные бронхолитические лекарственные средства (ЛС), или увеличивается их доза и/или кратность приема [3–5]. Необходимость назначения бронхолитических препаратов больным с обострением ХОБЛ и увеличения их разовой и суточной дозы связана со способностью бронходилататоров улучшать бронхиальную проходимость дыхательных путей. Даже ее небольшое улучшение у больных с обострением ХОБЛ приводит к снижению сопротивления дыхательных путей, уменьшению работы дыхания и, в итоге, к улучшению клинических симптомов.
Выбор бронхолитических средств и способ их применения зависит от степени тяжести обострения ХОБЛ, что обычно коррелирует с интенсивностью клинических симптомов при стабильном течении заболевания. Так, у пациентов с лёгкой и средней степенью ХОБЛ (I–II стадии по GOLD 2010) обострение чаще всего сопровождается увеличением одышки, кашля и объёма мокроты, что позволяет лечить их амбулаторно. В противоположность этому, у больных с тяжёлым течением ХОБЛ (III–IV стадии по GOLD 2010) обострение может приводить к развитию острой дыхательной недостаточности, что требует интенсивной терапии в стационаре. Важно отметить, что большинство пациентов с обострением ХОБЛ может получить лечение в амбулаторных условиях. Представляем ключевые принципы амбулаторного лечения при обострении ХОБЛ [2, 4]:
I. Бронходилататоры короткого действия:
• повышение дозы и/или частоты приёма бронходилататора (β2-агонисты короткого действия, фиксированная комбинация краткодействующего β2-агониста и антихолинергического препарата (АХП));
• при монотерапии β2-агонистами короткого действия можно добавлять АХП до улучшения состояния пациентов;
• предпочтение отдается комбинированным бронходилататорам короткого действия (фиксированная комбинация короткодействующего β2-агониста и АХП).
II. Глюкокортикостероиды:
• 30–40 мг/сут преднизолона или аналогичного системного ГКС, или небулизированная суспензия будесонида в дозе 2-4 мг/сут на протяжении 10-14 дней.
III. Антибиотики (при I и II типах обострений по классификации Anthonisen): β-лактамы, макролиды, комбинированные β-лактам/ингибитор β-лактамаз, респираторные фторхинолоны.
Список и описание короткодействующих бронхолитических средств, используемых при обострении ХОБЛ, представлен в таблице 1.
Рекомендации по диагностике и лечению БА и ХОБЛ определяют место ингаляционных КДБД в терапии этих заболеваний, и необходимость их применения при остром БОС не вызывает сомнений у врачей.
В практической деятельности врача-интерниста нередко возникают трудности в диагностике впервые развившегося БОС и выборе лекарственной терапии. Одной из причин впервые развившегося БОС является острый бронхит (ОБ) или дебют БА. При всей банальности диагноза ОБ данное заболевание является диагнозом исключения. Клинические проявления ОБ нередко имеют симптомы, сходные с симптомами других заболеваний. Вот почему диагностика ОБ предполагает исключение иных острых и хронических заболеваний, которые сопровождаются БОС. Дифференциальная диагностика ОБ с наиболее вероятными заболеваниями, при которых имеется кашель, отражена в таблице 2.
Предварительный диагноз бронхообструктивного синдрома ставится методом исключения, основываясь на анамнезе и клиническом состоянии пациента [6]. Наиболее распространённым симптомом является кашель. Если его продолжительность превышает 3 недели, то можно говорить о персистирующем, либо хроническом кашле (что не совпадает с понятием «хронический бронхит»), что требует дифференциальной диагностики.
Диагноз бронхообструктивного синдрома устанавливают при возникновении острого кашля, продолжающегося не более 3 недель (независимо от наличия мокроты), при отсутствии признаков пневмонии или хронических заболеваний лёгких, которые могут вызвать кашель [6]. Бронходилататоры показаны пациентам с бронхообструктивным синдромом при интенсивном кашле (уровень доказательности A). В трех рандомизированных контролируемых исследованиях (РКИ) продемонстрирована эффективность бронходилатирующей терапии на 50% у больных с данным синдромом [7].
Таким образом, БОС рассматривается как универсальный синдром, не только при наиболее распространённых хронических обструктивных заболеваниях (БА и ХОБЛ), но и при других состояниях, сопровождающихся БОС, что требует дифференциальной диагностики (табл. 2).
Логично предположить, что синдром, являющийся типичным для таких заболеваний, как БА и ХОБЛ и встречающийся при ОБ и целом ряде других заболеваний, требует стандартного подхода при назначении симптоматической терапии.
На текущий момент доказано, что при оказании неотложной помощи пациентам с БОС, основными средствами симптоматической терапии являются КДБД, в числе которых ингаляционные краткодействующие β2-агонисты и АХП. По своему бронхолитическому эффекту эти препараты практически не имеют различий.
Преимущество β2-агонистов перед АХП состоит в более быстром начале действия. Механизм их действия осуществляется посредством увеличения уровня внутриклеточного циклического аденозинмонофосфата, что приводит к расслаблению гладкой мускулатуры бронхов и улучшению проходимости дыхательных путей.
В большинстве случаев причиной обострения БА и ХОБЛ бывает вирусная инфекция. Вирусные инфекции также играют основную роль в развитии бронхообструктивного синдрома [8]. Вирус гриппа или аденовирус за счёт выделяемого фермента нейраминидазы нарушает сбалансированный механизма М-холинергического действия.
Цель медикаментозного лечения при остром БОС заключается в блокировке M1- и M3-рецепторов аэрозолем АХП ипратропия бромида. Ипратропия бромид нейтрализует поствирусную и бактериальную гиперреактивность путём подавления накопления гистамина в клетках. В то же время, ипратропия бромид блокирует воздействие ацетилхолина на высвобождение лейкотриена B4, снижает активность нейтрофилов и обладает противовоспалительным действием.
При рассмотрении методов неотложной помощи при остром БОС, фиксированная комбинация краткодействующего β2-агониста с АХП имеет явное преимущество по сравнению с монотерапией любым из описанных средств.
В течение многих лет в сотнях клиник РФ, на станциях скорой медицинской помощи, на дому и в здравпунктах при оказании неотложной помощи больным с БОС врачи применяют фиксированную комбинацию короткодействующего β2-агониста фенотерола и АХП ипратропия бромида (Беродуал®). Лекарственный препарат выпускается в виде дозированного бесфреонового аэрозольного ингалятора (ДАИ Беродуал® Н) или раствора для небулайзерной терапии во флаконах (Беродуал®). В метаанализе, проведенном на основании 10 РКИ, показано, что комбинированная терапия по сравнению с монотерапией симпатомиметиками привела к большему приросту ОФВ1, пиковой объемной скорости выдоха и снижению риска госпитализации на 27% [8].
На современном этапе основой симптоматической терапии БОС при БА и ХОБЛ является препарат Беродуал®. Одним из подтверждений значимости данного препарата в качестве основного средства симптоматической терапии является его значительное преимущетво над другими бронхолитическими средствами в списке льготного лекарственного обеспечения для пациентов с БА и ХОБЛ в Свердловской области. На рисунках 1 и 2 показаны соотношения потребления симптоматических лекарств в рамках программ обеспечения необходимыми препаратами (ОНЛП) и регионального льготного обеспечения (РЛО) в Свердловской области в 2012–2013 годах.
Представленные данные свидетельствуют о значительном преобладании использования препарата Беродуал® в программе ОНЛП (71,6% в 2013 году) и в рамках РЛО (52,6% в 2013 году).
Таким образом, на основании представленных данных можно утверждать, что фиксированная комбинация короткодействующего β2-агониста фенотерола и АХП ипратропия бромида (Беродуал®) является обоснованным и универсальным средством неотложной помощи при остром БОС как у пациентов с БА и ХОБЛ, так и в других клинических сценариях, требующих дифференциальной диагностики.
По какой причине развивается бронхообструктивный синдром?
В качестве наиболее вероятных причин развития комплекса симптомов необходимо выделить инфекционные, вирусные, воспалительные заболевания и аллергические реакции организма. Бронхообструктивный синдром могут спровоцировать заболевания сердечно-сосудистой системы, болезни органов дыхания, патологии желудочно-кишечного тракта, психологические расстройства.
В зависимости от характера развития и этиологии бронхообструктивный синдром делится на несколько типов: аллергический, иммунный, аспирационный, инфекционный, обтурационный, ирритативный, гемодинамический, эндокринный, неврогенный и токсический. С точки зрения продолжительности и проявлений синдром может быть острым (внезапным), затяжным и постоянным. Острый бронхообструктивный синдром длится не более двух недель, затяжной — свыше двух недель, тогда как постоянный вид характеризуется возникновением приступов более трёх раз в год. Также синдром может оцениваться по степени тяжести: лёгкой, умеренной (средней) и тяжёлой.
Симптомы бронхообструктивного синдрома
Клинические проявления синдрома зависят от его разновидности. Например, в аллергической форме отмечаются внезапные приступы кашля, хрипы при дыхании, одышка и чувство паники. Аспирационная форма сопровождается рвотой, усилением кашля в положении лежа и приступами удушья.
При первых же симптомах бронхоаденита обращайтесь за помощью к пульмонологу. Диагностика бронхообструктивного синдрома включает анализ крови, кожные пробы и серологическое исследование. Среди наиболее информативных методов инструментальной диагностики могут назначаться электрокардиограмма, бронхоскопия, бронхографическое исследование, сцинтиграфия легких, ангиопульмонография, а также компьютерная и магнитно-резонансная томография, рентгенография. Применение перечисленных методов диагностики позволяет точно выявить причины возникновения бронхообструктивного синдрома.
Профилактика
Профилактика острого обструктивного бронхита аналогична мерам по предотвращению гриппа и ОРВИ. Основные действия — это ежегодные прививки против гриппа, особенно в холодное время года. В межсезонье важно минимизировать риски переохлаждения и избегать общения с теми, кто уже болен.
Чтобы снизить вероятность обострений хронического обструктивного бронхита, необходимо в первую очередь устранить внешние факторы, способствующие его возникновению. К ним относятся курение, запыленность на производстве и работа в условиях горной отрасли. Прививки от гриппа нужно делать ежегодно, а вакцинация против пневмонии для пациентов с хроническим обструктивным бронхитом выполняется раз в пять лет.
Важными элементами профилактики считается лечение на специальных респираторных курортах. Они есть в нашей стране – Крым. В Германии (Бад Райхенхалл), южное побережье Франции, побережье Италии. Основная задача пациента находящегося на курорте — активные физические упражнения на свежем воздухе.
При выраженных нарушениях бронхиальной проходимости первым шагом в лечении является устранение основной причины, которая может быть связана с аллергическими реакциями, инфекциями или обструктивными заболеваниями легких. Важно использовать бронхорасширяющие препараты, такие как бета-2 адреномиметики, которые помогают снизить спазм бронхов и улучшить их проходимость. Эти препараты могут применяться как в виде ингаляторов, так и в виде небулайзеров, что обеспечивает быстрое действие и минимизирует системные побочные эффекты.
Кроме того, необходимо учитывать возможность применения кортикостероидов, особенно в случаях, когда воспаление играет ключевую роль в обструкции. Эти медикаменты помогают уменьшить отек и воспаление слизистой оболочки бронхов, что способствует улучшению дыхательной функции. Возможно использование как ингаляционных, так и системных кортикостероидов, в зависимости от тяжести состояния пациента и клинической ситуации.
Также настоятельно рекомендую обратить внимание на поддерживающую терапию, включая бронхолитические капли и физические методы, такие как дыхательная гимнастика. Эффективным дополнением к медикаментозному лечению являются физиотерапевтические процедуры, например, с применением ингаляций с растворами солей или муколитиков, которые способствуют разжижению мокроты и её лучшему выведению. Этот комплексный подход позволит значительно улучшить бронхиальную проходимость и качество жизни пациентов с данными нарушениями.
Симптомы обструктивного бронхита
Обструктивный бронхит отличается от формы, не сопровождающейся обструкцией, тем, что возникает затруднение дыхания. Легкие кажутся склеенными изнутри, и попытки откашлять мокроту не приносят облегчения и не устраняют чувство тяжести в груди.
Симптомы острого обструктивного бронхита
При инфекционном поражении болезнь обычно проявляется четким синдромом интоксикации, включая серьезную слабость, повышение температуры и боли в мышцах, а также расстройства работы кишечника.
К основным симптомам острого обструктивного бронхита относятся:
- приступообразный кашель, который может быть с мокротой или без нее, и усиливается в положении лежа, особенно ночью;
- затрудненное дыхание и ощущение сдавленности в груди;
- одышка;
- свистящие хрипы при выдохе;
- высокая температура (до 38,5 °C);
- головные боли;
- слабость и общее недомогание;
- озноб;
- диарея и частые позывы к дефекации.
Симптомы хронического обструктивного бронхита
Хронический обструктивный бронхит отличается от острого длительностью течения и менее выраженными симптомами. Синдром интоксикации (высокая температура, головная боль, озноб, расстройства стула) часто отсутствует.
Хронический обструктивный бронхит проявляется следующими симптомами:
- постоянный кашель с выделением мокроты, в некоторых случаях — с кровью, и свистящее дыхание;
- одышка при физической активности;
- ощущение нехватки воздуха в покое, особенно при значительном поражении легких;
- повышенная потливость;
- слабость и общее недомогание;
- снижение выносливости;
- усталость;
- возможное повышение температуры до 37,5 °C.
Диагностика обструктивного бронхита
Диагностику обструктивного бронхита проводит терапевт или пульмонолог.
Сначала врач соберет анамнез, выспрашивая о наличии хронических заболеваний и о текущих симптомах.
Если кашель, а также чувство заложенности в легких сохраняется более трех месяцев, специалист может уточнить информацию о курении, наличии аллергий и профессии, так как эти факторы могут способствовать ухудшению состояния из-за постоянного вдыхания дыма или аллергенов.
После этого последует осмотр, в ходе которого врач ощупает лимфоузлы и прослушает легкие с помощью стетоскопа. При необходимости будет измерен уровень кислорода в крови с использованием пульсоксиметра.
Ещё пациента могут попросить пройти спирометрию — исследование, которое позволяет измерить объём лёгких и скорость движения воздуха в различных состояниях.
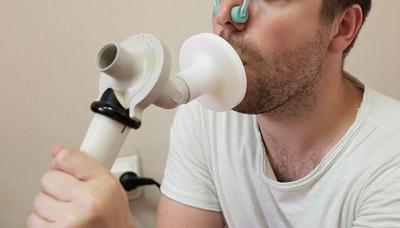
Спирометрия — это метод, позволяющий измерить объем воздуха в легких и скорость его токов.
Для оценки общего состояния пациента врач назначит общий и биохимический анализ крови. Полученные данные помогут выявить наличие воспалительного процесса, его тяжесть и продолжительность, а также оценить влияние заболевания на другие органы.
Степени тяжести
Существует четыре степени выраженности обструкции:
- Легкая обструкция. Признаки — свистящие хрипы при аускультации, отсутствие одышки в покое и ясный цвет кожи. Параметры внешнего дыхания немного изменены, газовые показатели могут оставаться в пределах нормы. Состояние пациента обычно стабильное.
- Средняя обструкция. Хрипы слышны на расстоянии, появляются признаки одышки даже в покое, цвет губ и носа может измениться. Параметры ФВД снижаются.
- Тяжелая обструкция. Состояние пациента ухудшается, дыхание становится шумным и затрудненным, наблюдается цианоз.
Осложнения
Неправильная или несвоевременная терапия бронхообструкции приводит к тяжелым легочным и внелегочным осложнениям.
Для диагностики обструктивного бронхита применяют следующие методы:
- сбор анамнеза;
- анализ мокроты;
- рентгенография, КТ, МРТ;
- бронхоскопия;
- аллергологическое обследование;
- общий анализ крови;
- серологические исследования;
- спирометрия с бронхолитической пробой.
Если есть подозрение на муковисцидоз у ребенка, назначают тест на определение уровня хлоридов в поте.
Диагностика
Диагностика начинается с тщательного сбора информации о жалобах и анамнезе. Аускультация легких с помощью стетоскопа является важным методом, позволяющим услышать наличие хрипов — как сухих, так и влажных. Кроме осмотра врача, могут быть назначены дополнительные исследования:
- рентгенография органов грудной клетки;
- спирометрия;
- общий анализ крови;
- биохимический анализ крови для оценки воспалительных маркеров;
- бактериологическое исследование мокроты и тест на чувствительность к антибиотикам;
- КТ или МРТ легких для оценки изменений в органах.
После того как диагноз установлен, врач должен объяснить, как предотвратить обострения обструктивного бронхита, и назначить необходимое лечение.
Лечение
Лечение обструктивного бронхита должно быть комплексным. Для уменьшения синдрома обструкции применяются бронходилятаторы — препараты, способствующие расслаблению и расширению бронхов, что облегчает дыхание и устраняет одышку. Предписываются также средства, разжижающие мокроту и облегчающие кашель.
Если подтверждена бактериальная причина бронхита, необходим курс антибиотиков, который не даст инфекции перерасти в воспаление легких. Антигистаминные (противоаллергические) препараты используются, если обструкция вызвана аллергическим компонентом.
Для предотвращения обострений хронического бронхита необходимо в первую очередь отказаться от курения и работы в условиях сырья или загрязненного воздуха. Важную роль играет адекватная реакция местного иммунитета на вирусные и бактериальные инфекции. В условиях неблагоприятного воздействия внешней среды местный иммунитет может ослабевать, что снижает защитные функции организма против инфекций. Для укрепления местного иммунитета дыхательных путей могут быть использованы иммуностимуляторы.
ИРС®19 — это препарат, обладающий местным иммуностимулирующим эффектом и состоящий из смеси 18 бактериальных лизатов. Он выпускается в форме назального спрея и воздействует прямо на слизистую носа, которая является входными воротами для вирусов и бактерий в дыхательный тракт.
ИРС®19 активирует иммунные клетки носовой слизистой и начинает действовать сразу после нанесения. В сочетании с обычной симптоматической терапией, ИРС®19 способен вдвое сократить продолжительность симптомов. Этот препарат подходит для лечения и профилактики заболеваний дыхательных органов у взрослых и детей с трехлетнего возраста.
Опыт других людей
Мария, 34 года, рассказала о своем опыте лечения бронхиальной проходимости: «Я долго страдала от бронхита и часто мучилась от одышки. В клинике мне прописали ингаляции с беродуалом и мастер-мед, а также бронхолитики. Поначалу было трудно, но я заметила улучшение уже через несколько дней. Важно не забывать про чистый воздух и регулярные прогулки. Также мне посоветовали заниматься дыхательной гимнастикой, что тоже дало положительный эффект.»
Дмитрий, 42 года, описал свои методы борьбы с проблемами дыхания: «У меня хронический обструктивный бронхит, поэтому я часто использую ингаляторы и принимаю противовоспалительные препараты. Мой врач рекомендовал обратиться к пульмонологу для более глубокого обследования. Также я стал заниматься спортом, это помогло мне укрепить легкие и увеличить бронхиальную проходимость. Кроме того, я бросил курить, так как это однозначно ухудшало моё состояние.»
Елена, 28 лет, поделилась своим опытом: «После перенесенной простуды у меня начались проблемы с дыханием. Врач назначил мне курс солевых ингаляций и муколитики, чтобы разжижать мокроту. Я старалась пить много жидкости и делать упражнения для дыхания, чтобы помочь организму. Через пару недель состояние заметно улучшилось, и теперь я регулярно проверяю легкие, чтобы предотвратить повторение проблемы.»
Вопросы по теме
Каковы причины выраженных нарушений бронхиальной проходимости?
Выраженные нарушения бронхиальной проходимости могут быть вызваны различными факторами. Наиболее распространенными являются хронические заболевания легких, такие как хронический бронхит и астма, которые приводят к воспалению и отеку бронхиального дерева. Другие причины включают инфекции дыхательных путей, попадание инородных тел, аллергические реакции и заболевания, такие как стеноз или опухоли, которые могут механически сужать просвет бронхов. Курение, загрязнение окружающей среды и профессиональные вредности также значительно повышают риск развития данных нарушений.
Как быстро улучшить бронхиальную проходимость при сильном кашле?
При сильном кашле, связанном с нарушением бронхиальной проходимости, важно применить комплексный подход. Во-первых, можно использовать ингаляции с бронходилататорами, которые помогают расширить бронхи. Также эффективными будут отхаркивающие средства, такие как препараты на основе гвайфенезина, способствующие разжижению и выведению мокроты. Увлажнение воздуха и обильное питье способствуют улучшению состояния дыхательных путей. Не забывайте о необходимости консультации с врачом, который определит наиболее подходящие способы лечения в вашем конкретном случае.
Какие дыхательные упражнения могут помочь улучшить бронхиальную проходимость?
Дыхательные упражнения играют важную роль в лечении нарушений бронхиальной проходимости. Одним из эффективных методов является техника диафрагмального дыхания: следует вдохнуть через нос, позволяя животу выпирать, затем медленно выдохнуть через рот, сжимая живот. Это способствует оптимизации вентиляции легких и уменьшению застоя секрета. Также полезны упражнения с удлиненной выдохом, которые помогают улучшить эластичность легочной ткани и способствуют лучшему очищению бронхов. Регулярное выполнение дыхательных практик может значительно повысить качество дыхания и общее самочувствие.
