Лечение злокачественной аритмии требует комплексного подхода, включая медикаментозную терапию, катетерную абляцию и возможное хирургическое вмешательство. Выбор конкретного метода зависит от типа аритмии, её причин и общего состояния пациента.
Основные цели лечения — устранение симптомов, коррекция ритма сердца и профилактика осложнений, таких как тромбообразование и сердечная недостаточность. Важно, чтобы лечение проводилось под наблюдением кардиолога и с учетом индивидуальных особенностей пациента.
- Диагностика: Проведение ЭКГ, холтеровское мониторирование и другие методы для определения типа аритмии.
- Медикаментозное лечение: Применение антиаритмических препаратов для контроля сердечного ритма и предотвращения тромбообразования.
- Электрофизиологическое исследование: Определение источника аритмии и проведение катетерной абляции для ее устранения.
- Имплантация кардиостимулятора: Установка устройства для поддержания нормального сердечного ритма при тяжелых формах аритмии.
- Хирургическое вмешательство: В редких случаях может потребоваться операция на сердце для коррекции структурных повреждений.
Аритмия сердца – что это такое, и как лечить?
Аритмия сердца – это расстройство, которое связано с нарушением последовательности, ритма и частоты сокращений сердца. Эта патология может возникнуть как в результате заболеваний самого сердца, так и из-за проблем в функционировании других органов и систем. Неконтролируемые нарушения сердечного ритма представляют собой серьезную угрозу, так как могут привести как к тяжелым осложнениям для здоровья, так и к летальному исходу. Поэтому крайне важно незамедлительно приступить к лечению аритмии при первых проявлениях этого состояния, не откладывая на потом, так как повторные эпизоды вполне возможны!
- Ишемическая болезнь сердца
- Травмы
- Хирургические вмешательства
- Сердечные пороки
- Миокардит и другие заболевания
Существуют и другие факторы, не связанные с сердцем, которые могут спровоцировать нарушения ритма.
- Употребление напитков и продуктов с высоким содержанием кофеина
- Потребление энергетических напитков
- Чрезмерное употребление алкоголя
- Регулярное курение
- Стрессы и эмоциональные перегрузки
- Нарушения обмена веществ
- Грибковые инфекции
- Интенсивные физические нагрузки
- Инфекционные болезни
- Климактерический период
- Патологии головного мозга
В большинстве случаев удается быстро определить причины аритмии, что позволяет начать лечение без задержек. Однако в некоторых случаях факторы, приводящие к этой патологии, остаются неизвестными. Такие ситуации принято обозначать термином идиопатические.
Классификация
Сегодня специалистами выделено несколько видов аритмий:
- Синусовая тахикардия. Данная форма проявляется частотой сердечных сокращений более 90 ударов в минуту. Пациенты ощущают дискомфорт, они чувствуют, как учащается биение сердца, и некоторые описывают это состояние как «сердце выскакивает из груди».
- Синусовая аритмия. При этом нарушении сердечные сокращения происходят с неправильной периодичностью. Чаще всего такая форма аритмии наблюдается у детей и подростков.
- Синусовая брадикардия. Характеризуется частотой пульса ниже 55 ударов в минуту и может проявляться даже у совершенно здоровых людей в спокойном состоянии или во сне.
- Мерцательная аритмия. Для этого состояния типичен частый ритм с учащением сердечных сокращений до 240 ударов в минуту. Пациенты испытывают слабость, обильное потоотделение, и некоторые из них во время приступов могут ощущать предобморочное состояние.
- Пароксизмальная тахикардия. В этом случае частота сокращений может достигать 140-220 ударов в минуту. Приступ начинается внезапно и также быстро проходит.
- Экстрасистолия. Характеризуется преждевременными сокращениями сердечной мышцы, в ходе которых пациент может ощущать замирания или резкие толчки в области сердца.
Злокачественная аритмия требует оперативного и тщательно продуманного подхода к лечению. В первую очередь, необходимо установить точный диагноз и определить причину аритмии. Клинические рекомендации подразумевают использование как консервативного, так и хирургического лечения. Антиаритмические препараты, такие как бета-адреноблокаторы и лидокаин, часто назначаются для контроля сердечного ритма и снижения частоты приступов. Однако их эффективность может варьироваться в зависимости от сопутствующих заболеваний и индивидуальных особенностей пациента.
В некоторых случаях, если медикаментозная терапия оказывается неэффективной, может потребоваться более инвазивное вмешательство. Катетерная абляция является современным методом, который позволяет устранить провоцирующие аритмию участки сердца. Этот метод показывает высокую эффективность и минимальный риск осложнений. Важно, чтобы процедура проводилась высококвалифицированным специалистом в условиях соответствующей медицинской базы, что существенно повышает шансы на успешный исход.
Не менее важным аспектом является профилактика рецидивов злокачественной аритмии. Контроль риска, связанного с хроническими заболеваниями, такими как артериальная гипертензия и диабет, играет ключевую роль. Также необходимо активное наблюдение за состоянием пациента после лечения: регулярные электрокардиограммы, мониторинг уровня электролитов и консультации с кардиологом помогут предотвратить повторные эпизоды аритмии и поддержать качество жизни пациента на высоком уровне.
Фибрилляция предсердий и рак молочной железы
Фибрилляция предсердий (ФП) является одним из наиболее часто встречающихся типов аритмии, который увеличивает риск сердечно-сосудистой смертности, связывая его с возможными инсультами и тромбоэмболиями, а также может привести к сердечной недостаточности и ухудшению качества жизни. За последние двадцать лет фибрилляция предсердий стала всё более распространенной, особенно среди пациентов с онкологическими заболеваниями. Исследования, опубликованные в European Heart Journal, показывают, что у женщин с диагнозом рака молочной железы (РМЖ) в течение первого года возрастает риск развития этой аритмии по сравнению с женщинами без РМЖ.
В работе проводился анализ смертности, связанной с ФП после диагнозом РМЖ. В исследовании рассматривались данные 85 423 женщин старше 66 лет, у которых был диагностирован рак молочной железы с 2007 по 2014 год. В течение года после установки диагноза ФП развилась у 4% пациенток, в то время как лишь у 2% здоровых женщин без данного диагноза возникла эта патология.
Результаты также показали, что у женщин, у которых развилась фибрилляция предсердий в первый год после установки диагноза РМЖ, риск смерти от сердечно-сосудистых заболеваний увеличивался в три раза.
ФП чаще наблюдалась у пациенток, которым не выполняли хирургическое вмешательство или лучевую терапию в качестве первичной помощи, по сравнению с теми, кто получил эти методы лечения: 23,5% против 10,4% и 66,5% против 52,3% соответственно. Хотя наибольший риск фибрилляции предсердий наблюдался у женщин, не проходивших хирургию, более сложные операции, такие как мастэктомия (полное удаление груди), имели большую вероятность, чем менее инвазивные процедуры, такие как лампэктомия (удаление опухоли вместе с небольшим количеством окружающих тканей).
Интересно, что у женщин, прошедших брахитерапию, при которой радиоактивные семена помещают в опухоль или рядом с ней, риск развития фибрилляции предсердий был вдвое ниже, чем у женщин, получавших внешнее лучевое облучение.
Частота фибрилляции предсердий была выше у пациентов с более запущенной стадией заболевания во время диагностики (15% для стадии IV), чем у женщин на ранних стадиях РМЖ (6%). Высшая частота ФП наблюдалась в первые 60 дней после установления диагноза РМЖ.
Доктор Авируп Гуха, доцент медицины в Университете Кейс Вестерн Резерв в Кливленде, штат Огайо, старался подчеркнуть: «Несмотря на рост числа женщин, выживших после рака молочной железы, связано с увеличением сердечно-сосудистых проблем, которые препятствуют достижению оптимальных исходов. Хотя фибрилляция предсердий у людей без онкологических заболеваний ассоциируется с неблагоприятным прогнозом, информация об исходах этого состояния после диагностики РМЖ до сих пор была ограничена.»
«Наше исследование предоставило несколько идей. Тем не менее, два наиболее серьезных вывода заключаются в том, что мерцательная аритмия после диагностики рака молочной железы увеличивает смертность от проблем с сердцем и кровеносными сосудами, и что тяжесть рака является сильным фактором риска развития мерцательной аритмии».
Когда исследователи рассмотрели пациенток, у которых уже была фибрилляция предсердий перед диагнозом РМЖ, они не выявили значительного увеличения риска смерти от различных заболеваний в течение года после постановки диагноза. Примерно 85% пациенток остались в живых через год, в то время как выживаемость среди женщин с ФП, возникшей после установления диагноза РМЖ, составила лишь 62%. После корректировки на различные факторы, такие как возраст, сопутствующие заболевания, индекс массы тела и тип рака молочной железы, женщины, у которых была фибрилляция предсердий в течение первых 30 дней после постановки диагноза, в два раза чаще умирали от каких-либо заболеваний в течение года по сравнению с теми, у кого ФП имелась ранее.
Данное исследование не может точно указать механизмы, которые могут способствовать повышенному риску развития фибрилляции предсердий или смерти, однако возможные факторы включают хирургические вмешательства, химиотерапию, воспалительные процессы и нарушения в нормальном функционировании организма на фоне рака. Исследователи предполагают, что наличие более поздних стадий рака может влиять на состояние сердца.
«Будущие исследования могут включать в себя изучение следующих вопросов: может ли введение сердечно-сосудистых препаратов всем новым пациентам с раком молочной железы снизить риск фибрилляции предсердий и смерти? Должны ли эти пациенты находиться под наблюдением для исключения фибрилляции предсердий? Может ли проспективное исследование показать, что определенные методы лечения рака и их продолжительность в первые один или два месяца после постановки диагноза рака могут быть связаны с повышенной вероятностью фибрилляции предсердий?» — сказал доктор Гуха.
«Важно отметить, что у пациенток с уже существующей фибрилляцией предсердий не наблюдается повышения риска смерти после установки диагноза рака молочной железы по сравнению с теми, у кого фибрилляции предсердий не было.
Симптомы аритмии сердца у взрослых
Симптоматика нарушений сердечного ритма у мужчин и женщин не имеет значительных отличий. В общем, проявления этого состояния зависят от конкретного типа аритмии и ее влияния на сердечно-сосудистую функцию.
Пациенты часто жалуются на ощущение сердцебиения, «остановки» сердца, резкие толчки, сбои в ритме, а также дискомфорт в области груди. Эти симптомы иногда сопровождаются чувством нехватки воздуха, слабостью, головокружением и болями в груди. Некоторые формы аритмии могут вызывать обмороки. В ряде случаев нарушения ритма проходят бессимптомно и выясняются случайно, чаще всего во время проведения ЭКГ.

Классификация аритмий
Поскольку причины, патогенез, симптомы и прогнозы аритмий очень разные, их единая классификация затруднена. Нарушения ритма сердца классифицируют по разным параметрам.
По месту возникновения:
- Синусовые аритмии;
- Атриовентрикулярные;
- Предсердные;
- Желудочковые.
Исходя из частоты и регулярности сердечных сокращений:
- Брадикардия – пульс ниже 60 ударов в минуту;
- Тахикардия – ЧСС превышает 90 ударов в минуту;
- Экстрасистолия – внеочередные сокращения сердца;
- Мерцательная аритмия – хаотичные сокращения отдельных волокон миокарда.
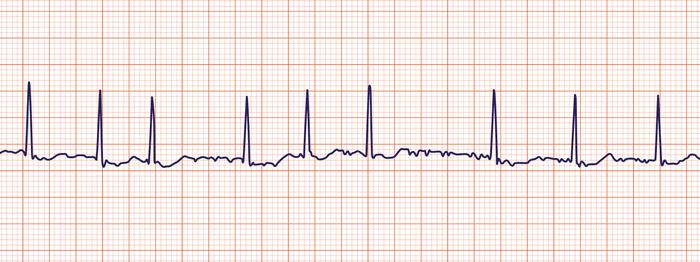
Мерцательная аритмия на ЭКГ
На основе электрофизиологических характеристик нарушений ритма:
- Нарушение генерации электрического импульса;
- Нарушение проводимости внутри сердца;
- Изменения автоматизма;
- Комбинированные аритмии.
Существует также классификация Биггера (J.T. Bigger), согласно которой аритмии делятся на доброкачественные и злокачественные. Под «злокачественностью» подразумевается риск внезапного летального исхода. Классификация Биггера включает три типа аритмий:
- Доброкачественные – желудочковые экстрасистолы у людей без органической патологии сердечно-сосудистой системы;
- Потенциально злокачественные – желудочковые экстрасистолы у пациентов с органическими поражениями сердца;
- Злокачественные – пароксизмы желудочковой тахикардии у пациентов с органическими заболеваниями сердца и сосудов.
Аритмия
Аритмия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сердце – это мышечный орган, выполняющий функцию насоса, который обеспечивает непрерывное движение крови по сосудам, создавая импульсы определенной частоты, что приводит к активизации и сокращению миокарда. Обычно сокращения различных отделов сердца происходят последовательно: сперва сокращаются предсердия, затем желудочки.
В правом предсердии находится главный генератор сердечного ритма – синусовый узел, который у здорового взрослого человека регулирует частоту сердечных сокращений в диапазоне 60–80 ударов в минуту.
Помимо синусового узла генерировать импульсы и задавать ритм могут другие участки миокарда, но у здорового человека они не вызывают аритмий за счет адекватной работы синусового узла.

Сердце имеет способность к проводимости, что означает быстрое распространение импульсов по миокарду, необходимое для синхронной работы всех клеток сердечной мышцы.
Сердечная аритмия представляет собой состояние, при котором нарушается нормальный ритм сердца, процесс генерации импульсов и их проведения. Некоторые аритмии могут считаться нормой в зависимости от возраста, однако большинство из них указывают на наличие патологий и требуют внимательного наблюдения и лечения.
Разновидности сердечных аритмий
Аритмии делятся на тахиаритмии (с увеличенной частотой сокращений выше 80–90 ударов в минуту) и брадиаритмии (с пониженной частотой ниже 60 ударов в минуту) в зависимости от частоты сердечных сокращений.
Что касается локализации патологии, аритмии делятся на наджелудочковые (суправентрикулярные), когда аномальный источник ритма находится в предсердиях или атриовентрикулярном узле, и желудочковые, когда источник ритма располагается в желудочках.
Одна из важнейших классификаций сердечных аритмий основывается на непосредственной причине ее развития.
- Аритмии, вызванные нарушениями в образовании импульсов, с функционированием синусового узла, например, синусовая аритмия, синдром слабости синусового узла и т.д. Статистические данные показывают, что синусовая аритмия (СА) встречается у 33,9-34,5% населения, синусовая брадикардия (СБ) – у 7,1-12,8%, синусовая тахикардия (СТ) – у 4,9-9,8%.
- Аритмии, возникающие из-за изменений автоматизма латентных водителей ритма, например, замещение ритма сердца.
- Аритмии, связанные с аномальной циркуляцией импульса в миокарде, например, экстрасистолия, мерцательная аритмия (фибрилляция предсердий), трепетание предсердий.
- Нарушения проводимости импульсов по миокарду:
- блокады, такие как атриовентрикулярная блокада и блокада правой ножки пучка Гиса;
- преждевременные возбуждения желудочков – за счет прохождения импульсов через дополнительные проводящие пути, например, синдром Вольфа–Паркинсона–Уайта.
Отдельно рассматривается дыхательная аритмия, которая обычно встречается у маленьких детей и заключается в учащении сердечных сокращений при вдохе и их замедлении при выдохе.
Причины аритмий могут быть как кардиальные, так и вне cardiac. Например, некоторые из них связаны с конституцией самого сердца, а другие вызваны внешними факторами.
К сердечным причинам аритмий относятся врожденные и приобретенные пороки сердца, последствия перенесенного инфаркта миокарда, воспалительные изменения тканей сердца (кардиты), опухоли сердца, кардиомиопатии (изменения нормальной ткани миокарда) и т. д. К изменениям в структуре миокарда могут привести длительно текущие заболевания эндокринной системы, артериальная гипертензия, алкоголизм и др.

К внесердечным факторам можно отнести состояния, способствующие нарушениям ритма без структурного ущерба сердечной ткани: изменения иннервации сердца, электролитные дисбалансы (калия, магния, кальция) при заболеваниях почек, надпочечников, паращитовидных желез, а также при длительных рвотах или диарее, интоксикациях и других нарушениях метаболизма.
- Ишемическая болезнь сердца, где недостаток кровоснабжения может приводить к кислородному голоданию миокарда, а также последствия перенесенного инфаркта миокарда.
- Долгосрочная артериальная гипертензия.
- Виды кардиомиопатий, такие как гипертрофическая, рестриктивная, дилатационная (включая алкогольную) и аритмогенная дисплазия правого желудочка, которые связаны с изменениями структуры миокарда и нарушением его функций.
- Пороки сердца, например, аортальная недостаточность, митральный стеноз.
- Врожденные аномалии сердца, проявляющиеся симптомами, включая аритмии уже в детстве.
- Врожденные нарушения проводящей системы, такие как дополнительные пучки при синдроме Вольфа–Паркинсона–Уайта.
- Воспалительные заболевания миокарда (кардиты, миокардиты).
- Острые и хронические заболевания почек, изменяющие электролитный баланс и структуру ткани миокарда, в том числе хронические болезни, такие как гломерулонефрит и острое почечное повреждение.
- Эндокринные нарушения, включая гипотиреоз, гипертиреоз и дисфункцию надпочечников.
- Опухоли сердца и других органов.
Если причина аритмии внесердечная, пациента направляют к другим специалистам, таким как эндокринолог, невролог или нефролог. В случае подозрений на системные ревматические заболевания необходимо наблюдение у ревматолога.
Диагностика и обследования при аритмии
Определить наличие аритмии врач может при жалобах пациента на перебои в работе сердца, ощущение «замерзания» сердца, обмороки или одышку. Диагностика включает внимательный сбор истории болезни, оценку сердечно-сосудистой системы (выслушивание сердца с помощью стетоскопа, прощупывание пульса, измерение артериального давления и т. д.). На основе клинических исследований врач делает выводы о состоянии пациента и может назначить дополнительные лабороторные или инструментальные обследования:
- электрокардиографию (ЭКГ) в 12 отведениях;
ЭКГ за 5 минут – это быстрая, безболезненная и информативная процедура, позволяющая оценить функциональные возможности сердца.
Хирургические методы

К хирургическим методам обычно переходят при тяжелых и устойчивых аритмиях, против которых неэффективны антиаритмические лекарственные препараты. С помощью хирургических методов можно либо полностью прекратить аритмию, либо уменьшить частоту и тяжесть ее приступов.
Существуют различные хирургические методы лечения:
- Открытая кардиохирургия.
- Малоинвазивные операционные вмешательства.
- Имплантация кардиостимуляторов или кардиовертера.
Последние два метода являются более современными и часто применяемыми на практике, и мы остановимся на них более подробно.
Малоинвазивные хирургические процедуры:
- Радиочастотная абляция;
- Криодеструкция;
- Лазерная деструкция;
- Ультразвуковая деструкция и другие.
В основе всех этих методов лежит деструкция, или разрушение очага проводящей системы сердца, который генерирует «неправильные» электрические импульсы. С целью разрушения этого очага применяют низкие температуры, лазерное или ультразвуковое излучение. Но самым современным способом является радиочастотная деструкция, или аблация, при которой на патологический очаг воздействуют высокочастотной электрической энергией. Все эти операции проводятся эндоскопически – с помощью тонких проводников, в которые помещено все необходимое оборудование. Они вводятся через небольшие разрезы и не требуют широкого доступа к сердцу, как при классических кардиохирургических операциях.
Имплантация электрокардиостимулятора осуществляется в случаях, когда синусовый узел, отвечающий за нормализацию частоты сердечных сокращений, становится менее активным, и у пациента развивается угроза жизни от брадикардии (замедленных сердечных сокращений). Прибор может, по мере необходимости, генерировать импульсы, позволяя сердцу работать в нормальном ритме.
Современные кардиостимуляторы устанавливаются быстро и с минимальным вмешательством. Пациенты быстро восстанавливаются после операции и могут вести активный образ жизни.
Имплантация кардиовертера-дефибриллятора проводится больным с жизнеугрожающей фибрилляцией желудочков. Это устройство постоянно следит за сердечным ритмом пациента и при возникновении фибрилляции вырабатывает электрический заряд, который позволяет восстановить нормальный ритм. Прибор по своим размерам похож на электрокардиостимулятор, также устанавливается под кожей в области ключицы, связывается с сердцем тонкими электродами.
Кардиоверсия
Кардиоверсия – это специальный метод восстановления сердечного ритма для пациентов с определенными типами аритмий. Она проводится планово в условиях кардиореанимации. Под местной анестезией к сердцу пациента подводится электрический заряд определенной частоты с помощью дефибриллятора, что способствует восстановлению контроля синусового узла над сердечным ритмом. Процедура осуществляется под постоянным контролем ЭКГ.

Если вам диагностирована «пароксизмальная наджелудочковая тахикардиия», стоит знать несколько приемов, позволяющих остановить приступ аритмии без медикаментов. Эти методы называются вагусными, поскольку они направлены на активизацию блуждающего нерва, который замедляет сердечные сокращения.
Итак, приступ наджелудочковой тахикардии можно остановить следующими способами:
1. Опустите лицо в холодную воду.
2. Глубоко вдохните, задержите дыхание и сильно натяните.
3. Выпейте стакан воды одним глотком.
4.Закрыть глаза и надавить пальцами на глазные яблоки с наружных сторон.
Если данные методы не дают результата, следует принять предписанное врачом антиаритмическое средство, а в случае необходимости вызвать скорую помощь.
Большой арсенал средств лечения аритмии позволяет полностью избавить пациента от этого заболевания либо значительно облегчить его течение. Хотя аритмию, как и многие другие болезни, все же легче предупредить, чем лечить.
Мерцательная аритмия лечится!
Мерцательная аритмия — это не окончательный приговор, её можно успешно лечить в большинстве случаев. Задачи лечения фибрилляции предсердий заключаются в:
- устранении симптомов аритмии для повышения качества жизни пациента;
- предотвращении развития сердечной недостаточности;
- профилактике тромбоэмболических осложнений.
Лекарственная терапия
Для восстановления нормального ритма сердца на первом этапе лечения применяются медикаменты:
- препараты для лечения аритмии (восстановление ритма);
- средства для контроля частоты сердечных сокращений;
- бета-адреноблокаторы для регулирования частоты и силы сердечных сокращений, а также артериального давления;
- антикоагулянтная терапия, способствующая разжижению крови и снижению риска тромбообразования;
- метаболическая терапия, помогающая улучшить питание и обменные процессы в сердечной ткани, как дополнительное лечение.
Во время приема медикаментов больным нельзя выполнять физические нагрузки, поднимать тяжести. Крайне не рекомендуется менять климат, поскольку это может спровоцировать нарушение сердечного ритма. Пожилым пациентам нельзя перегреваться на солнце или, наоборот, переохлаждаться.
Электрическая кардиоверсия
Если медикаментозное лечение оказывается неэффективным, пациенту может быть назначена электрическая кардиоверсия, позволяющая прекратить приступ аритмии с помощью разряда дефибриллятора в синхронизации с ЭКГ. Эта процедура помогает восстановить нормальный ритм сердца.
Радиочастотная катетерная абляция⁷
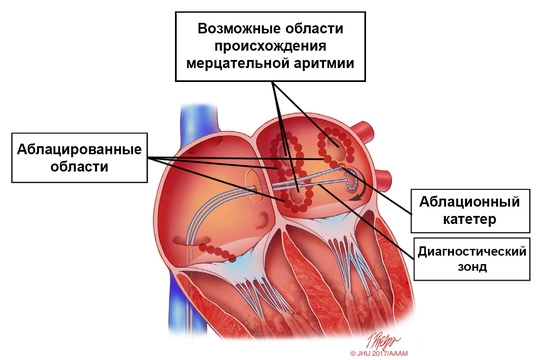
Метод хирургического вмешательства при различных формах нарушений сердечного ритма с использованием катетеров играет ключевую роль. Главная концепция этой техники заключается в разрушении участка, ответственного за аритмию, с помощью радиочастотного излучения (существуют также методы ультразвуковой, лазерной и криоабляции).
Преимущества радиочастотной катетерной абляции
- Высокая эффективность. Концентрированное воздействие высокочастотного электрического тока на аритмогенные участки сердца позволяет минимизировать повреждение здоровых тканей, способствуя рубцеванию и естественной регенерации миокарда.
- Небольшие риски. Процедура осуществляется с использованием эндоваскулярного катетера через маленькие проколы в крупных венах или артериях, применяя минимально инвазивные технологии. Она контролируется рентгеновским оборудованием, что существенно снижает вероятность осложнений.
- Максимальный комфорт и безопасность для пациента во время процедуры.
Катетерная абляция является немногоинвазивным методом, осуществляемым с использованием передовых компьютерных технологий и под рентгеновским контролем. После процедуры восстанавливается нормальный сердечный ритм, а источник аритмии, на который было оказано воздействие, не сможет далее распространять свое влияние.
Клиника «Конфратернитет» оснащена по современным европейским стандартам, электрофизиологическая лаборатория и новейшее оборудование позволяет проводить весь спектр малоинвазивных операций по лечению мерцательной аритмии.
Прощай, аритмия!
«После катетеризации сердца уже через несколько дней можно вернуться к привычной жизни, так как это минимально инвазивная процедура. Если вмешательство проводилось через запястье, необходимо заботиться о месте пункции на протяжении нескольких дней. В случае, если пункция была сделана в паху, не рекомендуется поднимать тяжести в течение 5 дней. После абляции ритм восстанавливается и сохраняется на продолжительное время, в результате чего симптомы мерцательной аритмии ослабляются и практически исчезают, что положительно сказывается на жизни пациентов».
Как изменить образ жизни
Лечение мерцательной аритмии не ограничивается лишь лекарственными или хирургическими методами; необходимо также избавиться от вредных привычек и начать вести здоровый образ жизни.
Прислушайтесь к рекомендациям врачей:
- Следите за своим весом и стремитесь избавиться от лишнего.
- Откажитесь от курения, спиртных напитков и тонизирующих препаратов, а также от переедания.
- Соблюдайте сбалансированное питание.
- Увеличивайте физическую активность и занимайтесь умеренной спортом.
- Консультируйтесь с эндокринологом для контроля состояния щитовидной железы.
- Регулярно следите за хроническими заболеваниями.
- Избегайте стрессов и эмоциональных перегрузок.
Чтобы поддерживать хорошее здоровье, важно регулярно обращаться к лечащему врачу и кардиологу, следовать их рекомендациям и назначениям.
Опыт других людей
Александр, 45 лет: «Когда мне поставили диагноз ‘злокачественная аритмия’, я был в шоке. Врачи рассказали о различных подходах к лечению, включая медикаментозную терапию и, в частности, применение антиаритмиков. Также я прошел через кардиоверсию, которая помогла нормализовать ритм сердца. Я активно занимался спортом и изменил свой рацион — это тоже оказало положительное влияние на мое состояние.»
Екатерина, 38 лет: «После того как у меня обнаружилась злокачественная аритмия, я начала искать информацию о лечении. Врачи рекомендовали антикогулянты и постоянное наблюдение у кардиолога. Я также нашла группу поддержки, где общалась с людьми, столкнувшимися с подобной проблемой. Это помогло мне не только преодолеть психологические трудности, но и узнать о новых методах, включая инвазивные процедуры.»
Дмитрий, 50 лет: «Я сталкивался с злокачественной аритмией несколько лет назад и прошел через множество процедур. Мне назначили бета-блокаторы и рекомендуемую диету. В важный момент мне сделали абляцию, что позволило значительно улучшить качество жизни. Я также начал регулярно заниматься йогой, что помогло мне как в физическом, так и в эмоциональном плане.»
Вопросы по теме
Можно ли излечиться от злокачественной аритмии без операции?
В некоторых случаях возможно лечение злокачественной аритмии без хирургического вмешательства. К примеру, медикаментозная терапия может включать антиаритмические препараты, которые помогают контролировать ритм сердца и предотвращают приступы. Однако эффективность такого лечения зависит от конкретного случая, вида аритмии и общего состояния пациента. Важно помнить, что при наличии угрозы для жизни или серьезных сердечно-сосудистых нарушений операция может стать единственным вариантом. Поэтому обязательно следует консультироваться с кардиологом и следовать рекомендациям по лечению.
Какова роль пациентов в управлении своим состоянием при злокачественной аритмии?
Пациенты играют ключевую роль в управлении своим состоянием при злокачественной аритмии. Они должны быть активными участниками процесса лечения, что включает в себя соблюдение назначенной терапии, регулярное наблюдение и информирование врача о любых изменениях в состоянии. Также важно поддерживать здоровый образ жизни: правильно питаться, избегать стрессов и физических перегрузок, что может существенно снизить риск приступов. Кроме того, пациенты должны быть осведомлены о своем заболевании, чтобы понимать симптомы и знать, когда обращаться за медицинской помощью.
Какие инновационные методы используются в лечении злокачественной аритмии?
В последние годы разработаны несколько инновационных методов лечения злокачественной аритмии. Одним из них является радиочастотная абляция, которая позволяет разрушать участки сердца, вызывающие аномальные ритмы, с помощью высокочастотной энергии. Также активно исследуются методы, основанные на использовании генетической терапии и клеточных технологий, которые могут изменить механизм возникновения аритмии на молекулярном уровне. Другой перспективный подход — использование имплантируемых кардиовертеров-дефибрилляторов (ИКД), которые позволяют автоматически контролировать и исправлять опасные нарушения ритма.
