Длинный цервикальный канал у женщин может быть нормальным анатомическим вариантом, однако в некоторых случаях может вызывать ряд проблем, таких как затруднение в родах или повышение риска инфекций. Лечение включает наблюдение и, при необходимости, применение методов, способствующих изменению состояния шейки матки, например, хирургическое вмешательство или использование специальных медпрепаратов для улучшения её состояния.
Важно, чтобы лечение назначалось только квалифицированным врачом после комплексного обследования. Женщинам с длительным цервикальным каналом рекомендуется регулярное медицинское наблюдение, чтобы выявить возможные осложнения и вовремя их предотвратить.
- Длинный цервикальный канал может вызывать сложности при родах и повышать риск осложнений.
- Диагностика включает ультразвуковое исследование и гинекологические осмотры.
- Лечение может включать наблюдение, физические упражнения и гормональные препараты.
- В некоторых случаях требуется хирургическое вмешательство, такое как конизация или шейкоровая операция.
- Важно регулярно консультироваться с врачом для оценки состояния и корректировки лечения.
Лечение заболеваний цервикального канала шейки матки
В нашей клинике оказывают помощь пациенткам, сталкивающимся с различными заболеваниями женской области. В числе прочих проблем, врачи часто выявляют патологии шейки матки, такие как полипы, кисты и воспаления. Главная задача половых органов – это репродуктивная функция, поэтому так важно, чтобы любые болезни не приводили к бесплодию или сбоям в менструальном цикле.
Таким образом, каждая женщина должна проходить регулярные профилактические осмотры, как минимум раз в год. Гинекологи нашей клиники помогут выявить проблему и назначить лечение на ранних стадиях. Чем быстрее будет диагностировано заболевание, тем больше возможностей его успешно вылечить и избежать хронической формы.
Внутренние женские половые органы находятся в области малого таза и включают шейку матки, которую видно при осмотре в зеркалах, тело матки и придатки (яичники и маточные трубы), расположенные в малом тазу. От матки отходят маточные трубы, а по бокам находятся яичники. Шейка матки может иметь цилиндрическую или коническую форму.
Природа продумала, как защитить женский организм от инфекций, поступающих из влагалища, и как удерживать беременность во время вынашивания. Шейка матки как раз является одним из тех «инструментов», обеспечивающих сохранение беременности и защиту от патогенных микроорганизмов. Внутри шейки находится цервикальный канал.
В цервикальном канале имеются два сужения: внутренний и наружный зев. Наружный зев можно оценить во время гинекологического осмотра. У нерожавших женщин зев имеет точечную форму, тогда как у тех, кто рожали или делали аборт, он щелевидный. Внутренний зев доступен для осмотра только при помощи специальной процедуры – гистероскопии, которая проводится по установленным показаниям.
Цервикальный канал служит связующим звеном между внешними и внутренними половыми органами. Инфекция может проникнуть через него из влагалища и распространиться в брюшную полость. Во время родов шейка матки сокращается, и через расширенный цервикальный канал рождается ребенок, который вместе с каналом и влагалищем составляет родовые пути.
Внутренний слой цервикального канала выстлан эпителием, который вырабатывает слизь. Эпителий зависит от гормонов и секретирует различные вещества в зависимости от фазы менструального цикла. По состоянию слизи в цервикальном канале в середине цикла врач может определить “симптом зрачка”, который указывает на овуляцию.
Во время беременности эпителий в цервикальном канале образует густую слизь, формируя защитную пробку, отхождение которой сигнализирует о начале родов. При осмотре шейки матки врач обращает внимание на её гладкость и светло-розовый цвет, что свидетельствует об отсутствии патологий. Он также изучает границу между эпителиями шейки и цервикального канала.
Если граница эпителия смещена или имеется эрозивная поверхность, врач описывает расположение и размеры выявленной патологии. Кроме визуального осмотра врач может провести пробу Шиллера с окрашиванием слизистой шейки матки йодсодержащим раствором, а также пробу с уксусной кислотой.
Проводится также кольпоскопия – это осмотр шейки матки через специальный аппарат с увеличением. Во время постменопаузы, а Во время беременности и после родов шейка матки может изменяться. В период менопаузы слизистая истончается, уменьшает выработку секрета, что приводит к сухости во влагалище.
Каждый год врачу необходимо проводить у женщин соскобы на онкоцитологию специальной щеткой из цервикального канала и с поверхности шейки матки для раннего обнаружения онкологических и предонкологических заболеваний. При беременности шейка матки может приобретать синеватый оттенок, что является нормальным физиологическим процессом. Цервикальный канал не подвержен циклическим изменениям, связанным с менструацией, лишь в период овуляции увеличивается количество выделяемой слизи.
Патологии цервикального канала шейки матки
- Цервицит – воспаление цервикального канала шейки матки, которое может быть диагностировано после исследования образцов. Если цервицит длительно не лечить, возможны сращения или закрытие канала. Лечение заключается в применении противовоспалительной терапии и местного лечения шейки и влагалища.
- Полипы – это доброкачественные образования, зачастую возникающие на фоне воспалительного процесса. Их рост может быть связан с гормональными изменениями или травмами шейки во время родов или аборта. Врачи нашей клиники удаляют полипы хирургическим методом и назначают сопутствующее лечение. После гистологического исследования назначается адекватная терапия.
- Сужение или искривление цервикального канала может быть выявлено при УЗИ малого таза, когда врач изучает длину и проходимость канала, описывает невидимую часть шейки матки. Если есть подозрение на сужение или частичное закрытие канала, врач может предложить осмотр с использованием оптического гистероскопа. В случае лечения бесплодия с применением ВРТ, все особенности строения цервикального канала должны быть учтены. При необходимости производится бужирование канала, разрезаются сращения, проводится противовоспалительная терапия.
Про патологию видимой части шейки матки читайте в разделе Кольпоскопия.
Если в цервикальном канале шейки матки находятся патологии, врач обязательно назначит дополнительные обследования: анализы на урогенитальные инфекции, соскоб на онкоцитологию (ПАП-тест) для выявления ранних стадий рака, кольпоскопию, биопсию и другие процедуры.
Важно внимательно следить за своим здоровьем и при первых симптомах дискомфорта обращаться к гинекологу. Специалисты нашей клиники обладают значительными знаниями и опытом, поэтому они помогут провести правильную диагностику и предложат эффективное лечение.
История пациента. В клинику обратилась пациентка Марина, 65 лет, с жалобами на изменения характера выделений из половых путей. За последние 2 месяца выделения стали необычного желтоватого цвета, появился неприятный запах.
В беседе с Мариной наш врач узнал, что последний раз она была на осмотре у гинеколога 10 лет назад: ее ничего не беспокоило, и она не чувствовала необходимости обратиться к врачу. При осмотре «в зеркалах» врач обнаружила эрозию эпителия шейки матки вокруг наружного зева, несколько кист на шейке и усиление сосудистого рисунка.
Проба Шиллера оказалась отрицательной: изменённый участок шейки не окрасился йодом, что указывает на наличие патологического изменения. Непосредственно после этого был взят соскоб на онкоцитологию, проведена расширенная кольпоскопия, по результатам которой было принято решение о биопсии пораженного участка шейки матки. Материал, полученный при биопсии, отправили на гистологическое исследование, которое показало признаки хронического воспаления (цервицита) и единичные атипичные клетки. Дополнительно назначили противовоспалительную и антибактериальную терапию на основании результатов мазка на флору и бактериологического посева. Спустя месяц при контрольном осмотре не было выявлено патологических изменений на шейке матки, а неприятные выделения прекратились.
Правильная диагностика и своевременное лечение позволили выявить предраковый процесс на ранней стадии и предотвратить его развитие в злокачественное заболевание, избавив пациентку от дискомфорта и улучшив её качество жизни!
Длинный цервикальный канал у женщин может вызывать ряд проблем, в том числе трудности с зачатиями и повышенные риски при беременности. В таких случаях важно проводить тщательную диагностику, чтобы определить не только длину канала, но и его функциональные характеристики. Я рекомендую обратиться к гинекологу, который сможет провести УЗИ или микробиологическое исследование для выявления возможных патологий или инфекций.
Лечение длинного цервикального канала может включать как медикаментозные, так и хирургические методы. В первую очередь, назначаются противовоспалительные препараты и гормональные средства для нормализации гормонального фона и уменьшения воспалительного процесса. Если же есть анатомические особенности, такие как лишняя длина канала, может рассматриваться вариант хирургического вмешательства для коррекции формы шейки матки.
Помимо этого, важно помнить о необходимости регулярного наблюдения и контроля за состоянием. Если женщина планирует беременность, врач может рекомендовать меры по предотвращению преждевременных родов, такие как установление серклажей или других поддерживающих мероприятий. В любом случае, индивидуальный подход и консультация с опытным специалистом являются ключевыми факторами для успешного лечения данной патологии.
Симптомы стеноза цервикального канала
Стеноз цервикального канала проявляется снижением объема кровянистых выделений при менструации или полным прекращением месячных. Нарушение физиологически нормального оттока крови из полости матки сопровождается болевыми ощущениями в нижней зоне живота, которым присущ схваткообразный, циклический характер.
Боли могут иррадиировать в область паха, поясницы или крестца. Женщина может жаловаться на общее недомогание. Также могут наблюдаться выделения с кровью с неприятным запахом между менструациями. Это чаще происходит после полового акта, но также может возникнуть и спонтанно. Половые контакты могут сопровождаться дискомфортом и болями.
Из-за возможного скопления крови в матке и увеличения её размеров могут возникать трудности с опорожнением кишечника и мочевого пузыря. Часто женщины с стенозом эндоцервикса сталкиваются с бесплодием из-за невозможности прохождения сперматозоидов в полость матки. В постменопаузе стеноз цервикального канала обычно протекает без явных клинических проявлений и может быть выявлен случайно во время профилактического осмотра у гинеколога.
Проведение лечебных мероприятий при стенозе цервикального канала показано в случае наличия женского бесплодия и при нарушении естественного оттока менструальной крови. В остальных случаях, при условии, что патологическое состояние не сопровождается характерной симптоматикой, квалифицированные гинекологи придерживаются выжидательной тактики: рекомендуется динамическое наблюдение, при котором пациентка через каждые полгода должна посещать врача для профилактического осмотра и ультразвукового мониторинга.
Лечение стеноза эндоцервикса комбинирует консервативные и хирургические методы. Один из современных способов лечения – это цервикальное бужирование.
Операция проводится под наркозом (в редких случаях используется местная анестезия) и длится не более 30 минут. В процессе вмешательства в эндоцервикс вводятся специальные бужи, диаметр которых превышает анатомическую ширину структуры.
Манипуляцию проводят в течение нескольких недель (продолжительность лечения определяется в каждом случае индивидуально), при этом через установленные промежутки времени производится замена используемого бужа на более крупный. Бужирование обеспечивает растяжение тканей, что позволяет достичь исчезновение стеноза. Данный вид вмешательства противопоказан в период беременности, при остром воспалении органов репродуктивной системы, плохой свертываемости крови и обострением патологий сердечно-сосудистой системы. Также бужирование не проводится в случае, если причиной возникновения стеноза эндоцервикса выступает онкологический процесс.
Кроме бужирования, назначается медикаментозная терапия, основная часть которой состоит из антибактериальных и противовоспалительных средств, направленных на устранение текущих воспалительных процессов и борьбу с патогенными микроорганизмами. До получения результатов лабораторных исследований (микробиологического анализа и определения чувствительности к антибиотикам) применяются антибиотики широкого спектра действия. Затем при необходимости схема терапии может быть откорректирована. Женщинам в предклимактерическом периоде назначается заместительная гормонотерапия для нормализации гормонального баланса в организме.
При значительном сужении цервикального канала рекомендуется реканализация – хирургическое расширение эндоцервикса, восстанавливающее его нормальную проходимость. В современных медицинских учреждениях эту операцию проводят с использованием радиоволновых или лазерных методов.
Одним из более серьезных вмешательств, выполняемых при стенозе эндоцервикса, является конизация шейки матки. В процессе этой операции удаляют пораженную стеклянную часть тканей цервикального канала, которая затем подвергается гистологическому анализу. Конизация может выполняться с использованием различных методик: лазерной, радиоволновой, петлевой (электроконизация) или традиционной ножевой, хотя последние являются менее предпочтительными из-за повышенной травматичности и возможности осложнений. Этот метод способствует восстановлению нормальной проходимости эндоцервикса.
Для лечения стеноза цервикального канала нередко прибегают к помощи трахеопластики – пластика шейки матки. Операция проводится под общим наркозом и выполняется одним из четырех способов: радиоволновой, лазерный, хирургический, диатермохирургический. Способ вмешательства определяется врачом индивидуально в каждом клиническом случае, исходя, прежде всего, от степени патологического процесса. Операция позволяет восстановить нормальное функционирование шейки матки и избавиться от аномального сужения ее канала.
Если причиной стеноза эндоцервикса являются неоплазии, то их удаление осуществляется с помощью гистероскопии.
Прогноз и профилактика стеноза цервикального канала
Прогнозирование при стенозе цервикального канала в значительной мере определяется причиной заболевания, сроками его диагностики и адекватностью лечения. В общем, своевременное выявление стеноза, а также правильно подобранные лечебные мероприятия могут привести к полному восстановлению проходимости эндоцервикса и способствовать репродуктивной функции женщины.
Меры профилактики заболевания сводятся к следующему:
- своевременное выявление и качественное лечение инфекций интимной области и воспалений половых органов;
- регулярные профилактические осмотры у гинеколога;
- избежание абортов и использование надежных методов контрацепции;
- отказ от случайных половых контактов;
- ограничение частоты спринцеваний, особенно с использование агрессивных растворов;
- осуществление здорового образа жизни, предотвращение переохлаждения и стрессов.
Что такое шейка матки? Норма и патология. Цервикальный канал. Эрозия шейки матки
Влагалищная часть шейки матки protrudes в область влагалища и именуется влагалищной частью шейки, а верхняя часть, находящаяся выше влагалища, называется надвлагалищной частью шейки. Во время гинекологического осмотра именно влагалищная часть шейки матки доступна для визуального анализа. На влагалищной части можно наблюдать наружный зев, который представляет собой отверстие, соединяющее влагалище с цервикальным каналом, продолжая путь в полость матки. Цервикальный канал открывается в матку через внутренний зев.
Рис.1: 1 — устье маточной трубы; 2, 5, 6 — маточные трубы; 8, 9, 10 — яичники; 13 — полость матки; 12, 14 — кровеносные сосуды; 11 — круглая связка матки; 16, 17 — стенка влагалища; 18 — наружный зев шейки матки; 15 — влагалищная часть шейки матки; 19 — цервикальный канал; 20 — шейка матки.
Рис.2: 1 — матка (дно матки); 2, 6 — полость матки; 3, 4 — передняя поверхность матки; 7 — перешеек матки; 9 — цервикальный канал; 11 — передний свод влагалища; 12 — передняя губа шейки матки; 13 — влагалище; 14 — задний свод влагалища; 15 — задняя губа шейки матки; 16 — наружный зев.
Слизистая оболочка цервикального канала состоит из эпителиальных клеток и соединительнотканной пластины, которая располагается под эпителием и представляет собой фиброзную соединительную ткань. Слизистая оболочка образует множество складок. Внутри цервикального канала располагаются разветвленные железы.
Эпителий как слизистой оболочки, так и железы состоит из высоких цилиндрических клеток, отвечающих за выработку слизи. Этот эпителий называется цилиндрическим. Под влиянием гормональных изменений в организме женщины, возникающих на протяжении менструального цикла, наблюдаются циклические колебания в клетках эпителия цервикального канала. В период овуляции происходит усиление секреции слизи и изменение ее качественных характеристик. В некоторых случаях железы шейки матки могут быть закупорены, что приводит к образованию кист (наботовых фолликулов или кист наботовых желез).
Влагалищная часть шейки матки покрыта многослойным плоским эпителием. Этот же тип эпителия выстилает стенки влагалища. Область перехода от цилиндрического эпителия цервикального канала к многослойному плоскому эпителию шейки называется переходной зоной. Временами эта зона может смещаться, позволяя цилиндрическому эпителию покрывать часть влагалищной части шейки. В подобных случаях говорят о псевдоэрозиях (многослойный плоский эпителий, нормальный для влагалищной части, имеет розовато-серый оттенок, в то время как цилиндрический эпителий — ярко-красный, что и создает термин «эрозия» или «псевдоэрозия»).
Осмотр врача
Осмотр шейки матки проводится на гинекологическом кресле в положении пациентки для гинекологического осмотра. После осмотра наружных половых органов во влагалище вводится гинекологическое зеркало и обнажается шейка матки. С шейки матки ватным тампоном удаляется избыток слизи и бели. Осмотр шейки матки обычно не проводится в период менструации и в период лечения местными влагалищными формами лекарственных препаратов.
Состояние шейки матки в норме

Шейка матки гладкая, с розоватым оттенком; слизистая секреция прозрачная. Центральное отверстие — наружный зев шейки матки — округлой или овальной формы у нерожавших женщин и щелевидной у многорожавших. Медицинские процедуры не требуются. Рекомендуется ежегодное профилактическое обследование с ПАП-мазком.
Внешний вид шейки матки в постменопаузальный период:

Шейка матки у женщин в постменопаузе становится атрофичной. Медицинские процедуры не требуются. Рекомендуется ежегодное профилактическое обследование с ПАП-мазком.
Эктопия (эритроплазия)

Нормальные физиологические изменения шейки матки во время беременности и в послеродовом периоде. Необходимости в проведении медицинских процедур нет.
Измененная шейка матки

Рекомендуется проведение дополнительных исследований (анализ на урогенитальные инфекции, ПАП-мазок, кольпоскопия, биопсия шейки матки) для уточнения диагноза и принятия решения о лечении.

Цервицит

Воспаление в шейке матки. Рекомендуется провести анализ на урогенитальные инфекции, назначить противовоспалительную терапию с последующим осмотром шейки и выполнением ПАП-мазка.

Хронический цервицит

Хронический воспалительный процесс в шейке матки с формированием кист наботовых желез. Наботовы железы (наботовы фолликулы) образуются при закупорке выводных протоков желез шейки матки и накоплении в них секрета. Это может стать причиной формирования кист и локального выпячивания поверхности шейки матки. Рекомендуется обследование на урогенитальные инфекции, проведение противовоспалительной терапии, ПАП-мазка, кольпоскопии.
Полип в цервикальном канале

Это доброкачественное образование. Его появление может быть связано с хроническими воспалительными процессами, травмами шейки матки или гормональным дисбалансом. Рекомендуется провести ПАП-мазок и кольпоскопию. Полип нужно удалить, комбинируя это с лечением сопутствующих заболеваний.
Кроме указанных нарушений, во время осмотра врач может выявить доброкачественную опухоль шейки матки (например, папиллому); гипертрофию шейки; деформации; покраснения шейки (гиперемию); простую эрозию (которая не кровоточит при прикосновении); опущение матки; аномальный цервикальный секрет (с неприятным запахом; грязного или зеленоватого цвета; либо белое казеозное отделяемое, смешанное с кровью).






Изменения на шейке матки, способные указывать на наличие злокачественных процессов (например, эрозия шейки матки, которая кровоточит или рыхлая при прикосновении, с неровной поверхностью). Эрозия шейки матки представляет собой дефект слизистой, возникающий чаще всего в результате воспалительных процессов или травм. Рак шейки матки также должен рассматриваться как возможный диагноз. Для дальнейшего обследования и решения по терапии пациентка направляется к онкогинекологу.
Помимо простого осмотра шейки матки для получения дополнительной информации в ряде случаев проводится осмотр после обработки шейки матки 3-5% раствором уксусной кислоты.
Лечение
Бужирование цервикального канала используется в различных медицинских ситуациях для поддержания и улучшения здоровья женщин. Основной задачей этой процедуры является обеспечение доступа к полости матки, что необходимо для выполнения других гинекологических манипуляций, таких как выскабливание, биопсия или лечение различных заболеваний.
Когда необходимо детальное обследование или лечение полости матки, бужирование может сочетаться с другими методами. Например, оно может применяться на подготовительном этапе к хирургическим вмешательствам, таким как удаление полипов или фиброидов, что позволяет врачу эффективно проводить операции внутри матки.
Также бужирование применяется при лечении аномалий шейки матки, таких как стенозы или сужения, которые могут препятствовать нормальному течению беременности или вызывать болевые симптомы. Процедура может помочь в коррекции этих проблем, обеспечивая оптимальные условия для здоровья матки и влагалища.
Важно отметить, что решение о необходимости бужирования принимается исходя из конкретной медицинской ситуации пациентки, и его проводит врач с учётом проведённой диагностики и анализа необходимости вмешательства.
Врачи
Процедура бужирования цервикального канала может быть проведена различными специалистами, в зависимости от конкретных медицинских показаний и целей процедуры. Среди врачей, которые могут участвовать в этом процессе, можно выделить:
- Гинеколог: Это специалист, занимающийся женским здоровьем и обычно проводящий бужирование цервикального канала. Гинеколог может назначить эту процедуру для диагностики, лечения или подготовки к другим гинекологическим вмешательствам.
- Акушер-гинеколог: Этот врач занимается вопросами женского репродуктивного здоровья, включая процесс беременности и родоразрешения. Акушер-гинеколог может также осуществлять бужирование, что связано с акушерскими аспектами, например, расширение шейки матки в ходе беременности.
- Онколог-гинеколог: Специалист, который ориентирован на диагностику и лечение онкологических заболеваний женских репродуктивных органов. Бужирование может применяться для диагностики или терапии опухолевых образований.
- Репродуктивный эндокринолог: Врач, занимающийся проблемами, связанными с беременностью, репродуктивными расстройствами и эндокринной системой женского организма. Бужирование может быть назначено для диагностики или коррекции заболеваний, связанных с беременностью и репродуктивной функцией.
В каждом конкретном случае врачи могут сотрудничать и консультироваться друг с другом, чтобы обеспечить комплексный и эффективный подход к заботе о здоровье пациента.
Почему удлиняется шейка матки?
Первичное удлинение
Первичное гипертрофическое удлинение шейки матки — это довольно частое следствие воспалительных процессов в тканях шейки, происходящих под воздействием инфекций (например, хронический цервицит, кольпит и другие), а также из-за эрозии или травм, которые могли появиться в результате операций или родов.
Из-за воспалительного процесса происходит закупорка железистых протоков, что приводит к трансформации их содержания и образованию кист (ретенционных пузырей). Со временем эти кисты увеличиваются в размерах и начинают разрушать окружающие ее ткани. В результате этого возникают образования, называемые яичками набот. Их размер может немного превышать величину горошины.
Увеличение шейки может вызывать неприятные ощущения и затруднения в интимной жизни. Иногда шейка удлиняется настолько, что выходит за пределы половой щели. Растянутые ткани становятся уязвимыми к травмам, что может привести к кровотечениям. При асимметричном удлинении шейка может искривляться.
Вторичное удлинение
Вторичная гипертрофия возникает при нарушении положения матки (опущении, смещении), крупных миомах и фибромиомах, расположенных близко к шейке, хроническом эндометрите и эндометриозе (заболеваниях, связанных с разрастанием маточных тканей).
В данной ситуации удлиненная шейка матки изменяется компенсаторно, увеличиваясь параллельно с маткой, но после излечения основного недуга возвращается к нормальному состоянию. Если затянуть с лечением, в стенках цервикального канала могут образоваться кисты, и патология станет более выраженной.
Что чувствует женщина при удлинении шейки матки
Симптоматика зависит от стадии заболевания.
- Первая стадия — незначительное удлинение, без болезненных ощущений. Гипертрофия становится заметной только при проведении гинекологического обследования.
- Вторая стадия — шейка удлинена, но не выступает из половой щели. Появляется чувство инородного тела во влагалище, которое усиливается при движении и интимной близости. Признаки включают кровянистые выделения, обильные влагалищные выделения, тупую боль внизу живота. Если процесс переходит на тело матки, к симптомам добавляются боли в области крестца и поясницы. Начинаются обильные кровотечения, что может привести к анемии. Признаки анемии — это бледность кожных покровов, слабость и головокружения.
- Третья стадия — матка выходит за пределы половой щели, наружный зев располагается на уровне половых губ.
При визите к врачу пациентки думают, что у них произошло маточное опущение или выпадение, но при осмотре оказывается, что дно органа находится на месте, а вот длина шейки превышает 3-4 см.
Для уточнения диагноза назначается ультразвуковое исследование матки и кольпоскопия (осмотр специальным прибором — кольпоскопом) с забором мазков на флору и онкологические клетки. Эти исследования помогают уточнить диагноз, оценить размеры и расположение отдельных участков матки, исключая внематочную беременность в области шейки.
Гипертрофия шейки всегда ведет к бесплодию и нарушениям менструального цикла.
Цервикальный канал шейки матки: основные патологии
Очень часто в клинику обращаются женщины, жалующиеся на усиленные выделения из половых путей, неприятный запах выделений, а Выделения с кровью после полового акта.
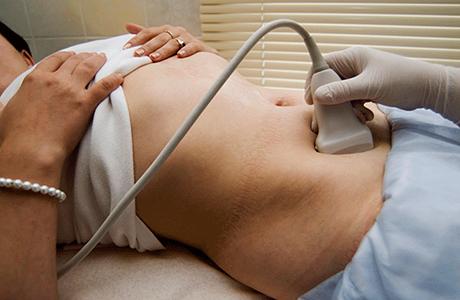
Женщины очень часто приходят в клинику с жалобами на обильные выделения из влагалища, неприятный запах и выделения с присутствием крови после полового акта. При осмотре врач чаще всего видит только внешний зев цервикального канала и шейку матки.
Опираясь на результаты микробиологического анализа и осмотра с использованием зеркал, врач может диагностировать следующие патологии:
- Цервицит — это воспаление цервикального канала. Диагностика устанавливается по результатам анализа мазка. Если цервицит надолго не лечить, это может привести к сращению стенок или полной непроходимости канала. Лечение цервицита включает в себя местное воздействие на шейку и влагалище, а также противовоспалительную терапию.
- Полипы — доброкачественные образования, возникающие от воспалительных процессов. Их образование и рост в цервикальном канале могут быть вызваны гормональными сбоями, травмами во время родов или аборта. Полипы требуют хирургического удаления, и всегда необходимо дальнейшее гистологическое исследование. После их удаления назначается необходимая терапия.
- Сужение или искривление цервикального канала — при ультразвуковом исследовании врач оценивает длину и направление канала. В случае подозрения на сужение или искривление, назначается исследование с использованием оптического гистероскопа. При лечении бесплодия с применением вспомогательных репродуктивных технологий обязательно учитываются анатомические особенности цервикального канала при инсеминации или переносе эмбрионов. При необходимости может быть выполнено бужирование канала или рассечение синехий, что также требует противовоспалительной терапии.
Если у врача появится подозрение на патологию цервикального канала, будет назначено дополнительное обследование. К ним могут относиться анализы на различные урогенитальные инфекции, кольпоскопия, ПАП-мазок, биопсия и другие исследования. Пап-мазок позволяет выявлять онкологические изменения на ранних стадиях.
Имейте в виду, что любой человек должен следить за своим здоровьем. Необходимо обращаться к врачу при любых неприятных и беспокоящих вас симптомах. Женщины должны регулярно проходить осмотр у гинеколога, так как ряд заболеваний, представляющих опасность, могут протекать бессимптомно.
При своевременной диагностике заболеваний лечение проходит быстрее и эффективнее. Наши специалисты обладают богатым опытом и квалификацией; они точно определят вашу проблему и назначат подходящую терапию. Вы можете быть уверены в своем здоровье.
Опыт других людей
Елена, 34 года: «Я узнала о длинном цервикальном канале во время планирования беременности. Доктор объяснил, что это может повлиять на зачатие, и предложил опыты с препаратами для улучшения состояния. После прохождения медикаментозного курса, я заметила улучшение. В итоге, спустя несколько месяцев, мне удалось забеременеть, и я считаю, что лечение пошло мне на пользу.»
Алексей, 29 лет: «Когда моя девушка столкнулась с проблемой длинного цервикального канала, мы сначала испугались. Она прошла обследование, и врачи рекомендовали ей пробовать физиотерапию. Я поддерживал ее в этом, помогал с посещением процедур. В результате, дело пошло на поправку, и мы оба стали спокойнее относиться к этому вопросу, так как теперь знали, что есть способы решения проблемы.»
Мария, 25 лет: «Проблема с длинным цервикальным каналом у меня выявилась во время гинекологического осмотра. Врач посоветовал проводить регулярные проверки и проконсультироваться с эндокринологом, так как это могло быть связано с гормональными сбоями. Я начала следить за своим состоянием и, после некоторых изменений в образе жизни, результаты улучшились. Теперь я понимаю, что важно не игнорировать подобные вопросы и своевременно обращаться к врачам.»
Вопросы по теме
Какой образ жизни необходимо вести женщинам с длинным цервикальным каналом?
Женщинам с длинным цервикальным каналом рекомендуется вести здоровый образ жизни, включая регулярные занятия физической активностью, сбалансированное питание и отказ от вредных привычек. Также важно следить за состоянием репродуктивной системы и регулярно посещать гинеколога для профилактических осмотров. Это позволит выявить возможные патологии на ранних стадиях и принять меры по их лечению.
Какие методы диагностики помогают выявить длину цервикального канала?
Для оценки длины цервикального канала используются различные методы диагностики. Основными из них являются ультразвуковое исследование (УЗИ) и магнито-резонансная томография (МРТ). УЗИ позволяет получить представление о состоянии шейки матки и ее канала, а МРТ дает более детализированные изображения, особенно в сложных клинических ситуациях. При необходимости также могут быть назначены дополнительные обследования для исключения других патологий.
Сколько времени требуется для восстановления после лечения длинного цервикального канала?
Время восстановления после лечения длинного цервикального канала зависит от выбранного метода терапии и индивидуальных особенностей пациентки. Например, после хирургического вмешательства восстановление может занять от нескольких недель до нескольких месяцев. Важными факторами являются общее состояние здоровья женщины, наличие сопутствующих заболеваний и соблюдение рекомендаций врача по послеоперационному уходу. В любом случае, регулярные консультации со специалистом помогут контролировать процесс восстановления и избежать возможных осложнений.
