Лечение нарушения проходимости мелких бронхов обычно начинается с применения бронхолитиков, которые помогают расслабить бронхиальные мышцы и улучшить поток воздуха. Важно также использовать противовоспалительные препараты, такие как кортикостероиды, чтобы уменьшить воспаление в дыхательных путях.
Дополнительно хорошими практиками являются физиотерапия и ингаляционная терапия с использованием муколитиков, которые способствуют разжижению и выведению мокроты. В некоторых случаях может потребоваться назначение антибиотиков при наличии бактериальной инфекции.
- Определение нарушений проходимости мелких бронхов и их клинические проявления.
- Использование бронходилататоров для улучшения проходимости и уменьшения бронхоспазма.
- Применение противовоспалительных препаратов, включая кортикостероиды.
- Физиотерапия и дыхательная гимнастика для укрепления дыхательной системы.
- Коррекция сопутствующих заболеваний, таких как аллергия и инфекционные процессы.
- Общие рекомендации по образу жизни и профилактике обострений.
Лечение обструктивного бронхита у взрослых

Обструктивный бронхит представляет собой воспалительное состояние бронхов, при котором наблюдается сужение их просвета из-за отека или спазма, а также накопления густой слизи. Это состояние негативно сказывается на вентиляции легких, проявляясь симптомами, такими как влажный кашель, одышка и свистящее дыхание. В отличие от других вариантов бронхита, в этой ситуации лечение чаще включает спазмолитики, гормональные препараты и дополнительные средства.
Острый обструктивный бронхит зачастую развивается у детей раннего возраста, в то время как хроническому заболеванию больше подвержены взрослые. Во втором случае часто наблюдаются сопутствующие нарушения, то есть речь уже идет о хронической обструктивной болезни легких.
Механизм развития и причины обструктивного бронхита
Острые формы обструктивного бронхита чаще всего вызваны респираторно-синцитиальными вирусами, вирусами гриппа, парагриппа, аденовирусами и риновирусами. Наибольшей восприимчивостью к заболеванию отличаются дети младшего возраста, особенно те, кто часто страдает от ОРВИ и имеет ослабленный иммунитет или предрасположенность к аллергическим реакциям.
Хронический обструктивный бронхит, в свою очередь, возникает под воздействием таких факторов, как:
- курение, в том числе пассивное (вдыхание табачного дыма);
- негативные условия труда: контакт с химическими веществами или загрязненные условия на производстве;
- аллергические реакции и т.д.
Стоит отметить, что мужчины чаще подвержены этому заболеванию. К прочим факторам риска относят занятие работой в сельском хозяйстве, металлургической или железнодорожной промышленности, а В офисах, связанных с печатью на лазерных принтерах.
Начало болезни сопряжено с воспалением мелких и средних бронхов и окружающих тканей. В результате этого нарушается деятельность ресничек бронхиального эпителия, происходят изменения в слизистых, и одни клетки начинают замещать другие. Секрет, образующийся при этом, задерживается, засоряя мелкие бронхи, что приводит к проблемам с вентиляцией легких.
Развиваются бронхоспастические реакции, измененные слизистые оболочки отекают, слизи становится больше, наступает спазм гладкой мускулатуры. Чем отличается бронхит от обструктивного бронхита, так это тем, что в первом случае проходимость бронхов не нарушена, а есть лишь воспалительный компонент болезни.
При лечении нарушений проходимости мелких бронхов я всегда придерживаюсь комплексного подхода, который включает как медикаментозные, так и немедикаментозные методы. Важно учитывать индивидуальные особенности пациента, такие как наличие сопутствующих заболеваний и общее состояние здоровья. Основными группами препаратов, которые я использую, являются бронходилятаторы, которые помогают расслабить гладкую мускулатуру бронхов и улучшить проходимость. Особенно эффективен ингаляционный способ доставки лекарств, который позволяет избежать системных побочных эффектов.
Кроме медикаментозной терапии, я акцентирую внимание на физиотерапевтических процедурах, таких как ингаляции, которые способны облегчить дыхание и улучшить слизоотделение. Я рекомендую использовать ингаляции с солевыми растворами, а также препараты на основе муколитиков, которые помогают разжижать и выводить мокроту. Это особенно актуально при наличии кашля с трудноотделяемой вязкой мокротой, поскольку способствует восстановлению нормальной проходимости бронхов.
Не менее важным аспектом является коррекция образа жизни пациента. Я обычно советую своим пациентам избегать факторов, способствующих обострению состояния, таких как курение и загрязнённый воздух. Регулярные физические нагрузки и дыхательная гимнастика могут существенно помочь в укреплении дыхательной системы и улучшении её функциональных возможностей. Поэтому важно активно вовлекать пациентов в процесс самоуправления своим здоровьем, предоставляя им информацию о пользе этих мероприятий.
Причины
Согласно некоторым данным, около 40% летальных исходов, связанных с раком легких, обусловлены локально-регионарными процессами, что означает наличие злокачественных опухолей, которые распространились на соседние ткани и регионарные лимфатические узлы. В США ежегодно около 80 тысяч пациентов получают лечение от злокачественных обструкций дыхательных путей. Около 20–30% пациентов с опухолями легких испытывают осложнения, связанные с бронхиальной обструкцией: ателектаз (спадение легкого), одышку, гипоксемию (снижение уровня кислорода в крови), кровохарканье, пневмонию (воспаление легких) и синдром дистресса (состояние, угрожающее жизни, вызванное воспалением легочной ткани).
Причины бронхиальной обструкции при онкологических заболеваниях можно классифицировать на четыре группы:
- Первичные злокачественные опухоли бронхов — встречаются довольно редко, чаще всего это плоскоклеточные карциномы и аденоидно-кистозные карциномы.
- Прорастание опухоли из соседнего органа в стенку бронха — часто это рак легкого, но также может включать рак гортани, пищевода или щитовидной железы.
- Метастазы — рак молочной железы, толстой кишки, почки, щитовидной железы и другие злокачественные опухоли могут метастазировать в дыхательные пути; это явление относительно редкое — около 2% случаев.
- Сдавление бронха извне злокачественными образованиями, находящимися, например, в легких, пищеводе или щитовидной железе.
В зависимости от расположения опухоли, выделяют три типа злокачественной бронхиальной обструкции:
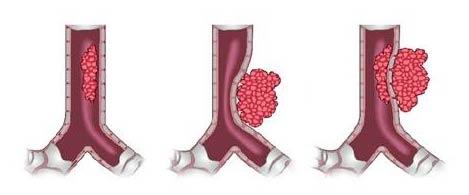
- Эндолюминальная (внутрипросветная) — опухоль, расположенная в стенке бронха.
- Экстралюминальная (внепросветная) — злокачественное образование в соседнем органе, оказывающее давление на бронх.
- Смешанная — сочетание вышеперечисленных вариантов.
Симптомы бронхиальной обструкции при раке
В легких случаях бронхиальная обструкция проявляется кашлем и одышкой только при физической активности. Иногда эти проявления могут стать первыми сигналами о наличии онкологического заболевания, и пациенты обращаются к терапевту, которому долго не удается поставить точный диагноз. Часто таких пациентов неправильно лечат от иных болезней, таких как бронхиальная астма или хроническая обструктивная болезнь легких (ХОБЛ), что в первую очередь настораживает врачей.
В более серьезных ситуациях кашель и одышка беспокоят пациентов даже в состоянии покоя. К этому могут присоединяться иные симптомы:
- кровохарканье — в мокроте, которую откашливает пациент, присутствуют следы крови;
- осиплость голоса;
- дискомфорт и боли в области груди;
- ортопноэ — пациенту легче дышать в сидячем положении, а в лежачем — тяжелее;
- дисфагия — трудности и дискомфорт при глотании;
- в крайних случаях может развиться асфиксия — удушье.
Иногда злокачественная бронхиальная обструкция не вызывает симптомов, и ее выявляют случайно во время компьютерной томографии.
Как сильно злокачественная опухоль должна перекрыть дыхательные пути, чтобы появились симптомы?
На этот вопрос не существует однозначного ответа. Чаще всего «выраженная бронхиальная обструкция» определяется состоянием, когда диаметр бронха оказывается на 50% меньше нормы. Упоминается, что обструкция трахеи начинает проявляться симптомами при уменьшении ее просвета до 8 мм во время нагрузок и до 5 мм в состоянии покоя, однако эти данные не подтверждены научными исследованиями.
Важно учитывать, что скорость потока воздуха зависит не только от диаметра дыхательных путей. Также имеют значение состояние дыхательных мышц, лёгких, эластичность грудной стенки. Важен темп возникновения обструкции, который зависит от скорости роста злокачественной опухоли. Если пациент испытывает сильный стресс или страх, то он может сложнее переносить одышку. К тому же сопутствующие заболевания сердца и других систем тела могут существенно влиять на состояние пациента.
Для правильной оценки состояния пациента и подбора адекватной терапии врачу необходимо учитывать множество факторов.
Причины
Появление этого заболевания, как правило, обусловлено проникающими в организм человека патогенными микроорганизмами и их воздействием. Зачастую, как лечить обструктивный бронхит, интересуются пациенты, перенесшие ангину, ОРВИ, грипп. Также развитию заболевания способствуют такие факторы:
- ослабленный иммунитет;
- периодические заболевания верхних дыхательных путей;
- недостаток полезных веществ в организме;
- неполноценное питание или чрезмерно строгие диеты;
- частые эмоциональные и психические нагрузки.
Также одной из распространенных причин возникновения патологии считается наличие аллергий. У людей, имеющих предрасположенность к таким реакциям с детства, риск развития заболеваний органов дыхания значительно выше, чем у тех, кто аллергией не страдает.
Множество курильщиков иногда задумываются о том, как лечить обструктивный бронхит. Никотин и смолы в табачных изделиях отрицательно сказываются не только на состоянии легких, но и на всей системе дыхания в целом. Заболевание часто затрагивает людей, чья работа связана с продолжительным пребыванием в запыленных помещениях или с контактом с токсичными химическими веществами, выделяющими ядовитые пары.
Следует упомянуть, что в группу риска входят не только работники металлургической отрасли, шахтеры и строители, но и офисные работники. Это связано с тем, что многие устройства, с которыми они взаимодействуют, могут также негативно сказаться на здоровье бронхов и легких. К примеру, принтеры, как правило, используют краску, которая выделяет пары; регулярное вдыхание этих паров может привести к серьезным последствиям для здоровья.
Обструкция у детей

Бронхиальная обструкция характеризуется затрудненным дыханием, удлиненным выдохом и свистящими хрипами. Это не отдельное заболевание, а симптом, который может проявляться при разных состояниях здоровья. Наиболее распространенные причины обструкции — обструктивный бронхит, бронхиальная астма; реже она возникает при гастроэзофагеальном рефлюксе, наличии инородного тела в бронхах, муковисцидозе и других заболеваниях.
По исследованиям, к трем годам каждый третий ребенок испытывает хотя бы одну бронхообструкцию. Как правило, к 13–14 годам такие случаи проходят сами по себе.
В основе развития бронхообструктивного синдрома лежит несколько механизмов:
- спазм гладких тканей стенки бронха;
- отеки стенок бронха;
- выделение вязкой слизи в просвет бронха (мокроты).
В результате происходит сужение дыхательных путей, что проявляется в затруднении дыхания, одышке, малопродуктивном кашле и иногда свистящих хрипах. Структура дыхательных путей у детей такова, что при воздействии триггеров обструкция возникает чаще, чем у взрослых.
Факторы, вызывающие бронхообструкцию, можно классифицировать на две главные группы:
- Вирусные инфекции. Обострения возникают на фоне ОРВИ, при этом у ребенка могут наблюдаться такие симптомы, как насморк, кашель, повышение температуры.
- Мультитриггерные обструкции. Провоцирующими факторами могут быть вдыхание табачного дыма, резких запахов, физическая активность. При этом симптомы ОРВИ отсутствуют.
Обратитесь к врачу, если у ребенка при очередной вирусной инфекции появляются следующие симптомы:
- настойчивый кашель;
- затрудненное дыхание;
- учащенное дыхание;
- свистящие хрипы.
На приеме доктор сможет оценить степень выраженности бронхиальной обструкции и предложить соответствующую терапию. Как правило, она включает ингаляции специальными лекарственными препаратами — бронхолитиками.
Большинство случаев бронхообструкции поддаются лечению в домашних условиях — для этого нужен компрессорный небулайзер. Тем не менее, в тяжёлых формах может требоваться госпитализация и более интенсивная терапия, включающая введение глюкокортикостероидов (гормонов) и подачу кислорода.
Распространенные мифы о бронхообструкции
Не всегда это необходимо. Действительно, случаи рецидивирующей бронхообструкции могут указывать на потенциальное развитие бронхиальной астмы, и врач обязательно учтет этот момент, чтобы вовремя провести дополнительные исследования. Тем не менее, частота вирусно-индуцированных обструкций с возрастом уменьшается, и у большинства детей они исчезают к 13–14 годам.
2. Возможно, не был завершен курс лечения, и нужно начинать прием антибиотиков?
Нет. Антибиотики эффективны только при бактериальных инфекциях. Если таковых нет, их применение нецелесообразно. Нельзя беспричинно давать ребенку мощные медикаменты.
3. Может, проблемы с иммунитетом и нужны иммуномодуляторы?
Нет. Научные исследования не подтверждают наличие полезных эффектов у данной группы препаратов. Это лишь трата времени и финансов, к тому же существует риск аллергических реакций.
4. Могут ли помочь антигистаминные лекарства?
Нет. Применение противоаллергических средств не способствует улучшению состояния при обструктивном бронхите.
5. Может ли помочь физиотерапия?
Нет никаких доказательств, подтверждающих эффективность физиотерапии в лечении обструктивного бронхита.
6. Доктор предложил гармоны. Это может быть опасно для моего ребенка.
Важно понимать, что опасения родителей относительно побочных эффектов глюкокортикостероидов (например, синдром Кушинга, увеличение веса, ломкость костей, преждевременное половое созревание) связаны с длительным приемом системных форм этих препаратов, которые попадают в кровь (через пероральный прием, инъекции в мышцы или вены). Ингаляционные препараты, которые могут быть назначены при определенном порядке и частоте бронхообструкций, действуют локально. Они поступают непосредственно в легкие, и процент их попадания в кровь крайне мал, что не может вызвать эти побочные эффекты.
7. Что делать, если бронхообструкции продолжают проявляться?
При определенной частоте обострений обструктивного бронхита врач может направить пациента к пульмонологу (специалисту по заболеваниям дыхательных путей). Пульмонолог может предложить проведение дополнительных исследований, например, функциональных тестов дыхания. На основе результатов этих тестов, а также анализа частоты и выраженности эпизодов бронхообструкции, специалист сможет подтвердить диагноз бронхиальной астмы и решить вопрос о необходимости назначения ингаляционных кортикостероидов на длительный срок. В некоторых случаях, если пациент из-за возраста или индивидуальных особенностей не может правильно выполнить такое исследование, препараты могут назначаться на пробной основе с последующей оценкой их эффективности в течение одного-двух месяцев.
Своевременное обращение к врачу позволит правильно поставить диагноз и подобрать подходящую терапию.
Современная тактика лечения
При бронхоэктазе применяется современная антибиотикотерапия класса макролидов для подавления патогенной флоры и β2-агонисты для снятия спазмов мелких бронхов. Эффективны также муколитики, которые помогают разжижать слизь и способствуют её выведению. Для контроля воспалительных процессов при бронхоэктазе рекомендованы гормональные препараты. Для активизации защитных механизмов организма в схему лечения включаются иммуностимуляторы.
Основной процедурой консервативного лечения бронхоэктаза является санация бронхиального древа (удаление гнойной мокроты с последующим введением антибиотиков). При наличии признаков нехватки кислорода назначают кислородотерапию. Пациенту также рекомендован комплекс упражнений, способствующих эвакуации мокроты, и вибрационный массаж грудной клетки. Для общего укрепления организма полезно:
- высококалорийное питание — около 3000 ккал в день;
- диетотерапия — питание, богатое необходимыми нутриентами;
- витаминотерапия.
Учитывая необратимость процесса, а также безперспективность консервативного лечения, хирургическое вмешательство считается единственным радикальным способом лечения бронхоэктазов, его объем зависит от их распространенности.
Реабилитация, профилактика, возможные риски
Важная составляющая комплексной реабилитации при бронхоэктатической болезни — коррекция образа жизни. Пациенту необходимо гулять на свежем воздухе, бросить курить и избегать пассивного курения, придерживаться сбалансированного рациона, заниматься физкультурой, регулярно делать дыхательные упражнения.
Важно состоять на диспансерном учете у пульмонолога, посещать профилактические приемы с установленной врачом частотой и, при необходимости, проходить курсы физиотерапии. Комплексная профилактика включает своевременное лечение респираторных заболеваний и закаливание.
При отсутствии адекватной терапии бронхоэктатическая болезнь может привести к хроническим бронхитам, лёгочной и сердечной недостаточности, легочному сердцу, а также бронхиальной астме. Это сказывается на работоспособности и качестве жизни пациентов. Крайне важно обратиться к врачу вовремя для достижения длительной устойчивой ремиссии.
Статья была проверена экспертом
Основные виды лечения
Целями терапии при ХОБ являются:
- уменьшение интенсивности симптомов;
- снижение частоты обострений;
- предотвращение прогрессирования заболевания;
- снижение уровня смертности.
Лечение всех стадий хронического бронхита у взрослых проводится комплексно с использованием как медикаментозных препаратов, так и немедикаментозных методов.
Медикаментозное лечение
При хроническом обструктивном бронхите медикаментозное лечение включает применение следующих групп препаратов:
- бронхолитики короткого действия;
- бронхолитики длительного действия;
- кортикостероиды.
При тяжелом течении ХОБ применяются комбинации этих средств. Лекарства вводятся в форме ингаляторов, чтобы активные компоненты попадали непосредственно на слизистую бронхов.
Если бронхит сопровождается инфекциями дыхательных путей, к лечению добавляют противовирусные и антибактериальные препараты, для очищения бронхов от секретов используются отхаркивающие средства.
Антигистаминные препараты показаны при выраженном отеке слизистых и частых приступах удушья. Витамины назначаются по необходимости.
Немедикаментозные методы лечения
Из немедикаментозных способов на первый план выходит отказ от курения. Это самый эффективный метод замедления прогрессирования ХОБ.
Для облегчения отказа от никотиновой зависимости рекомендуется использовать препараты, предназначенные для этого — жевательную резинку, таблетки, пластыри.
Пациентам с ХОБ любой степени тяжести рекомендуется регулярная физическая активность. Уровень нагрузки устанавливается индивидуально в зависимости от состояния. Ежедневно проводятся дыхательные упражнения, а также общеукрепляющие тренировки.
Из-за дефицита массы тела у многих пациентов назначается соответствующее питание. Калорийность рациона расчитывается с учетом массы тела и степени тяжести заболевания. Рекомендуется разбивать прием пищи на 5-6 небольших порций в течение дня.
Обучение пациентов должно включать:
- избежание факторов, способствующих обострению;
- поддержание здорового образа жизни;
- ограничение физической нагрузки;
- правильное использование ингаляторов.
Всем пациентам с ХОБ рекомендована регулярная вакцинация против гриппа и пневмококковой инфекции.
Лечить хронический обструктивный бронхит иногда приходится и при помощи хирургического вмешательства. Оно показано пациентам с выраженными необратимыми изменениями в бронхах, легких.
В данном случае может понадобиться удаление пораженной части легкого или всего органа с последующей трансплантацией.
Народные средства
Лечение хронического обструктивного бронхита может включать народные средства, хотя они служат лишь дополнительной терапией. Эти методы могут помочь в разжижении и выведении мокроты, а В укреплении организма.
- Отвар из корней первоцвета имеет отхаркивающее действие. Корни измельчают, на одну чашку воды добавляют столовую ложку сырья. Смесь доводят до кипения, варят 10 минут, затем охлаждают и процеживают. Полученный отвар принимают в течение дня.
- Отвар девясила помогает разжижать густую бронхиальную слюну. Одну ложку сухой травы заливают стаканом воды, доводят до кипения, настаивают и процеживают. Принимают по 50 мл три раза в день.
- Лук с медом обладает отхаркивающими и противовоспалительными свойствами. Одну большую луковицу измельчают в блендере и смешивают с 50 мл жидкости меда. Настаивают 10-12 часов и принимают по чайной ложке перед едой.
Народные средства не являются решением всех проблем, связанных с хроническим бронхитом. Их следует применять только в сочетании с основной терапией, предварительно обсудив это с врачом.
Особенности заболевания у детей
Хронический обструктивный бронхит диагностируют у детей очень часто — в первые три года жизни им болеют 20% малышей.
Диагностические критерии аналогичны тем, что используются для взрослых — кашель с выделением мокроты и одышка, возникающие не реже трех раз в год в течение двух и более лет.
Развитие ХОБ у детей связано с несовершенством иммунной системы и частыми простудами. Воспаление бронхиального дерева может быть вызвано:
- респираторными вирусами;
- аденовирусом;
- цитомегаловирусом;
- микоплазмами;
- грибками.
Аллергия на домашнюю пыль, шерсть животных и пыльцу растений может способствовать возникновению обструкции. У детей часто наблюдается сочетание хронического бронхита с аллергическим ринитом и конъюнктивитом.
Первые проявления хронического бронхита у детей могут появиться уже в возрасте 2-3 лет. Заболевание начинается с симптомов ОРВИ — повышения температуры, общего недомогания, кашля и насморка.
Через несколько дней может развиться обструкция дыхательных путей. Частота дыхания резко увеличивается, выдох становится длительным и затрудненным, при дыхании возникают свисты.
Кашель приступообразный, мучительный. Мокрота с кашлем отходит плохо. Бледность кожи быстро переходит в синюшность, это связано с недостатком кислорода. Нередко наблюдается увеличение шейных лимфоузлов.
У детей младше шести месяцев ХОБ часто осложняется бронхиолитом с острым приступом бронхиальной обструкции.
Полное перекрытие просвета бронхов вызывает тяжелую дыхательную недостаточность, что требует срочной госпитализации.
Лечение хронического обструктивного бронхита у детей также должно быть комплексным, включающим соблюдение щадящего режима — правильное питание, достаточное количество жидкости, исключение аллергенов.
Из лекарственных средств используют:
- бронхолитики;
- кортикостероиды;
- отхаркивающие препараты;
- антигистаминные средства;
- спазмолитики.
Антибактериальные и противовирусные медикаменты назначаются только в случае возникновения вторичной инфекции. Для облегчения проходимости дыхательных путей рекомендуется проводить щелочные ингаляции.
Бронхоспастический синдром у взрослых
Бронхообструктивные заболевания, сокращенно именуемые ХОЗЛ, по определению Всемирной организации здравоохранения, представляют собой не полностью обратимые нарушения в проходимости бронхиального дерева. Клинические проявления бронхообструктивного синдрома у взрослых схожи с детскими, однако у взрослых они развиваются медленнее и сопровождаются необратимыми изменениями в различных органах и системах.
Бронхит с бронхообструктивным синдромом у взрослых негативно сказывается на качестве жизни и может привести к инвалидизации.
Что такое бронхоспазм
Бронхоспазм представляет собой патофизиологический механизм, при котором происходит сужение просвета бронхов разных диаметров. Основой данного механизма является измененная реактивностьbronchial walls, отек слизистой оболочки, увеличение выработки слизи и её замедленное выделение из бронхов.
Патогенез
Развитие бронхитического синдрома зависит от причины, вызвавшей его: это может быть как патогенный микроорганизм (бактерия или вирус), так и аллерген, получаемый в результате дыхания или через пищу, а также определенные химические вещества на вредных производствах.
Осознание патогенеза бронхообструктивного синдрома у взрослых позволяет врачу своевременно и эффективно диагностировать заболевание и предотвратить его дальнейшее развитие.
При каких заболеваниях бывает синдром бронхиальной обструкции
Список нозологических форм, которые сопровождаются развитием бронхоспазма, достаточно обширный. Наиболее часто он наблюдается при:
- грипп и ОРВИ;
- респираторная аллергия и бронхиальная астма;
- аллергические реакции немедленного типа;
- профессиональные заболевания, связанные с работой в вредных условиях (силикоз, металлокониозы);
- хронический бронхит.
Существует риск резкого ухудшения дыхательной функции, поэтому пациентам с любым из вышеперечисленных заболеваний нужна как экстренная, так и плановая помощь.
Дифференциальная диагностика
Симптоматика хронического обструктивного бронхита менее выражена, чем при остром течении; она развивается постепенно. Основные жалобы пациента остаются прежними: кашель и, позже, одышка. Кашель преимущественно беспокоит по утрам, мокрота выделяется в небольшом объеме и с трудом. В течение дня кашель обычно становится менее интенсивным, хотя полных дней без кашля у пациента практически не бывает.

На ранних стадиях заболевания одышка появляется лишь при значительных физических нагрузках. При усугублении заболевания одышка начинается даже при обычной активности, что существенно ухудшает качество жизни пациента.
Дифференциальная диагностика бронхообструктивного синдрома основывается на результатах опроса и осмотра больного, результатах лабораторного и инструментального обследования. Важно также знание предрасполагающих факторов, способствующих формированию ХОЗЛ, среди которых наиболее значимы:
- длительное курение (активное и пассивное), так как человек, находясь в прокуренной комнате, получает почти такие же дозы никотина, как и курящий;
- трудовая деятельность на вредных производствах (химическая, угольная, текстильная отрасли), предполагающая ежедневное длительное дыхание загрязненного воздуха;
- неблагоприятная экологическая ситуация;
- злоупотребление алкоголем;
- наследственная предрасположенность (может быть определена при создании генетического паспорта).
Для исключения неопластических заболеваний и туберкулеза следует проводить специальные тесты и рентгенографию легких (включая томографию).
Лечение
Лечение бронхообструктивного синдрома у взрослых делится на экстренную (при обострении) и плановую (в период ремиссии).
Терапия в стадии обострения включает:
- исключение провоцирующих факторов (смена рабочего места, отказ от вредных привычек);
- применение антибиотиков широкого спектра после выполнения бактериологического анализа мокроты;
- муколитики и отхаркивающие средства, такие как бромгексин, амброксол или ацетилцистеин, которые способствуют разжижению мокроты и улучшению ее выведения;
- ингаляции с использованием паровой ванночки или небулайзера с раствором соды, минералки «Боржоми» и эуфиллина;
- для устранения спазмов бронхов используют холинолитики (атровент) или бета-адреномиметики (сальбутамол);
- для повышения эффекта бронхолитиков часто комбинируют их с ингаляционными формами глюкокортикостероидов.
В период ремиссии пациентам рекомендуется отдых в курортной зоне с морским, горным или лесным климатом, а также физиотерапевтические процедуры.
При внезапном возникновении одышки, цианоза или других признаков дыхательной недостаточности следует срочно обратиться в ближайшее медицинское учреждение.
Лечение
Для лечения ЗБО можно применять химиотерапию и терапию лучевую. Этот выбор характерен для случаев, когда бронх сужен незначительно, легкие симптомы и очаг заболевания высокочувствителен к химиопрепаратам и облучению.
Другие методы лечения связаны с хирургическими манипуляциями, направленными на восстановление проходимости бронха. Для этого используются:
- Микродебридер – вращающееся лезвие, внедренное в жесткий бронхоскоп, применяемое для лечения злокачественных образований трахеи и верхних частей бронхов;
- Лазерное оборудование. Оно одновременно уничтожает опухолевую ткань и патогенные микроорганизмы, останавливая кровотечение. Эффективно в сочетании с лучевой терапией;
- Аргоновые плазменные технологии. Предоставляют высокую точность действий при минимальных потерях крови;
- Стентирование. Процедура, при которой расширяется просвет бронха для облегчения дыхания;
- Фотосенсибилизатор – вещество, которое накапливается в злокачественных клетках и активируется после введения бронхоскопа, уничтожая патогены;
- Электрический ток;
- Низкие температуры.
Иногда для удаления новообразования применяется жесткий бронхоскоп.
Как уже упоминалось, злокачественные образования бронхов зачастую диагностируются на поздних стадиях, поэтому указанные манипуляции в основном имеют паллиативный характер. Основная цель такого лечения — улучшение состояния пациента.
Для полного удаления опухоли применяют радикальную операцию.
Прогноз
Необходимость в устранении или снижении злокачественной обструкции бронхов крайне актуальна, поскольку опухоли значительно снижают продолжительность жизни. Медицинская практика показывает, что пациенты с подобными диагнозами часто живут не более нескольких месяцев.
Паллиативное лечение не только продлевает жизнь, но и улучшает общее состояние пациента, что способствует повышению качества его жизни.
В клинике интегративной онкологии Onco.Rehab доступны все современные методы лечения онкологических заболеваний!
Опыт других людей
Мария, 32 года, домохозяйка: «Когда у моего сына диагностировали нарушение проходимости бронхов, мы сразу обратились к врачу. Он рекомендовал ингаляции с физраствором и препаратом Беродуал. Мы также начали использовать отхаркивающие средства, чтобы облегчить дыхание. Главное — не затягивать с лечением, и всегда следить за состоянием ребенка.»
Александр, 45 лет, инженер: «Я сталкивался с проблемами дыхательных путей, и после консультации с врачом начал принимать лекарства, которые расширяют бронхи. Особенное внимание уделял физическим упражнениям и дыхательной гимнастике, что, по моему мнению, тоже очень важно для восстановления проходимости бронхов. Кроме того, периодически делаю ингаляции с ментоловыми маслами, что помогает облегчить состояние.»
Екатерина, 28 лет, преподаватель: «У меня были легкие проблемы с бронхами из-за аллергии. Врач порекомендовал использовать ингаляции с водой и щелочью, а также пить противоаллергические препараты. Я заметила, что если соблюдать режим и исключить аллергены, это значительно облегчает дыхание. Осенью и весной стараюсь делать профилактические ингаляции, чтобы избежать проблем.»
Вопросы по теме
Что такое нарушенная проходимость мелких бронхов и как её диагностировать?
Нарушенная проходимость мелких бронхов – это состояние, при котором происходит затруднение или блокировка airflow в мелких дыхательных путях, что может быть вызвано воспалением, отёком, спазмом или наличием слизи. Для диагностики данного состояния врачи обычно используют такие методы, как физикальное обследование, рентгенография грудной клетки, спирометрия и бронхоскопия. Эти методы помогают оценить степень проходимости и выявить возможные причины проблемы.
Какие народные средства могут помочь при нарушении проходимости бронхов?
Некоторые народные средства могут оказать поддержку при нарушении проходимости бронхов. Например, ингаляции с эфирными маслами, такими как масло эвкалипта или мяты, могут помочь облегчить дыхание. Чай из корня имбиря и меда также может способствовать разжижению слизи. Однако важно помнить, что такие средства следует использовать дополнительно к основному лечению и после консультации с врачом.
Каковы симптомы нарушенной проходимости мелких бронхов?
Симптомы нарушенной проходимости мелких бронхов могут включать затрудненное дыхание, кашель (иногда с выделением слизи), свистящее дыхание и чувство тяжести в груди. У некоторых пациентов также могут наблюдаться частые простуды и респираторные инфекции. Если человек испытывает эти симптомы, важно обратиться к врачу для получения точного диагноза и адекватного лечения.
