Кальцинаты в головном мозге представляют собой участки отложения кальция, которые могут возникать по различным причинам, включая старение, воспаление или травмы. Их наличие само по себе не всегда приводит к головной боли, однако при определенных условиях они могут вызывать дискомфорт или усиливать существующие симптомы.
Лечение головной боли, связанной с кальцинатами, часто зависит от основной причины проблемы. Обычно рекомендуется комплексный подход, который может включать медикаментозную терапию для облегчения болевого синдрома, физиотерапию и коррекцию образа жизни. Важно проконсультироваться с неврологом для определения наилучшей стратегии лечения, особенно если боли становятся хроническими или усиливаются.
- Определение кальцинатов: Кальцинаты в головном мозге представляют собой отложения кальция, которые могут быть связаны с различными нейропатологиями.
- Связь с головной болью: Наличие кальцинатов может вызывать головные боли и другие неврологические симптомы.
- Диагностика: Для диагностики используют МРТ или КТ для выявления кальцинатов и определения их влияния на здоровье пациента.
- Лечение: Варианты лечения могут включать медикаментозную терапию, физиотерапию и, в некоторых случаях, хирургическое вмешательство.
- Профилактика: Важно проводить регулярные медицинские обследования для раннего выявления возможных отклонений в состоянии мозга.
Что такое очаги глиоза в головном мозге? При каких заболеваниях видны образования в белом веществе?
При повреждениях в мозговых структурах может произойти утрата ключевых навыков, связанных с речью, письмом и чтением.
Хотя глиоз не считается отдельным заболеванием, данные изменения в мозговой ткани могут привести к значительным проблемам в жизни человека.
Глиоз белого вещества мозга – что это?
Этот процесс является серьезным морфофизиологическим нарушением патологической природы, которое развивается в мозговых тканях под влиянием определённых неблагоприятных экологических факторов, наносящих вред.
Этот процесс сопровождается значительным разрастанием рубца, образованного на травмированном участке, на котором погибли нейроны.
В медицине такую рубцовую ткань именуют нейроглией.
Термин «нейроглия» обозначает дополнительные тканевые элементы мозга, составляющие примерно 30% от его общего объёма. Основная задача нейроглии заключается в защите нейронов от внедрения патогенных микробов и различных повреждений. Кроме того, она производит необходимые вещества и участвует в обменных процессах.
Если происходит травма или инфекционное воздействие на нейронные клетки, уровень нейроглии увеличивается. В областях, где нейроны погибли, формируется рубцовая ткань.
Тем не менее, нейроглия предотвращает это образование, действуя как своеобразный проводник.
Главная проблема заключается в том, что нейроглия не способна функционировать наподобие естественной нервной ткани. Это в свою очередь вызывает серьезные проблемы со здоровьем.
На МРТ головного мозга четко видно наличие участков глиоза.
Среди симптомов повреждений мозговых тканей можно выделить:
- Хроническое чувство усталости, сопровождающееся внезапными приступами переутомления даже в спокойном состоянии.
- Длительные и интенсивные головные боли, часто сопровождающиеся головокружениями, тошнотой, боязнью света и рвотой.
- Резкие изменения артериального давления, включая различные стадии артериальной гипертензии.
- Эпилептические припадки и судороги. При наличии большого очага поражения могут возникать и неврологические признаки.
- Проблемы с координацией движений, что может обусловить травмы разной степени тяжести.
- Нарушения в работе кратковременной и долговременной памяти.
- Появления слуховых и обонятельных галлюцинаций.
- Невозможность подробно выражать свои мысли как устно, так и письменно из-за образования очага в зоне мозга, отвечающей за речь.
- Сильные перепады настроения, которые могут сопровождаться агрессией, депрессивными состояниями и полной апатией.
Кальцинаты в головном мозге представляют собой отложения кальция, которые могут формироваться в различных участках нервной ткани. Их наличие может быть связано с рядом причин, включая старение, сосудистые изменения или высокое кровяное давление. Важно отметить, что кальцинаты не всегда вызывают головные боли, однако в некоторых случаях они могут быть сопряжены с дискомфортом. Первым шагом в решении этой проблемы является точная диагностика. Я обычно рекомендую провести магнитно-резонансную томографию (МРТ), чтобы определить, действительно ли кальцинаты являются причиной болевого синдрома.
Если кальцинаты выявлены и подозреваются в их влиянии на головную боль, следует рассмотреть комплексный подход к лечению. В зависимости от индивидуального состояния пациента, подход может включать медикаментозную терапию, направленную на снятие болевого синдрома, а также меры по улучшению общего состояния сосудов. Анальгетики и противовоспалительные препараты могут помочь снизить интенсивность боли, но важно понимать, что они не воздействуют на сами кальцинаты. Кроме того, полезными могут быть физиотерапия и массаж, которые помогают улучшить кровообращение и снять напряжение мышц шеи и головы.
Наконец, управление стрессом и изменение образа жизни также играют важную роль в устранении головной боли, связанной с кальцинатами. Я обращаю внимание пациентов на необходимость нормализации режима сна, регулярного физического активности и сбалансированного питания. В некоторых случаях могут быть рекомендованы консультации с психологом или психотерапевтом, так как психоэмоциональное состояние влияет на восприятие боли. Важно помнить, что подход к лечению должен быть индивидуальным, поэтому регулярные консультации с врачом помогут скорректировать терапию в зависимости от динамики состояния пациента.
Причины заболевания

Учитывая редкость болезни, причины по которым синдром развивается, точно не выяснены до настоящего времени. Установлено, что основное влияние на развитие синдрома Фары имеют патологические изменения щитовидной или других эндокринных желез, которые расположены на задней поверхности щитовидной железы.
Существует спорная, но тоже имеющая право на существование, гипотеза о генетической предрасположенности к заболеванию. Кальцификация базальных ганглиев может быть следствием родовой травмы. Периодически данное заболевание наблюдается у пациентов с синдромом Дауна, а также у людей, подвергнувшихся облучению головы или отравлениям, например, свинцом.
Данная болезнь может проявляться в любом возрасте, однако мужчины подвержены ей чаще. В зоне риска находятся лица с признаками церебрального кальциноза, страдающие гипопаратиреозом, а также пожилые люди с незначительной кальцификацией сосудов.
Про базальные ядра профессионально:
Клиника и симптомы
Определение заболевания Фара усложняется неясностью клинической картины. Часто болезнь протекает без симптомов. Даже если у пациента наблюдаются некоторые признаки синдрома, он может и не осознавать их. Аномальное накопление кальция в мозговых областях может проявляться следующими симптомами:
- Нарушения двигательной активности;
- Снижение умственных способностей, вплоть до слабоумия;
- Спастические параличи;
- Головные боли;
- Проблемы с движением глаз;
- Дизартрия;
- Судорожные проявления.
Если возникает синдром Фара с паркинсонизмом, его симптомы могут быть следующими:

- Тремор;
- Постоянная напряжённость мышц;
- Шаркающая походка;
- Лицо, застывшее как маска;
- Непроизвольные движения пальцев, которые имитируют скатывание таблеток.
Эти симптомы наблюдаются на поздних стадиях заболевания. Могут также проявляться редкие признаки аномалий черепа, глаукомы, пигментного ретинита и расстройств эндокринной системы (гипопаратиреоз).
Формы нарушения — их симптоматика

Общим для любой нейродегенеративной болезни является медленно прогрессирующая гибель нервных клеток, но проявляться она может в разных формах и разновидностях.
Чаще всего проявляется паракинсонизм, который сопровождается повышенной мышечной ригидностью. Неполадки в паращитовидной железе, как первичные, так и возникшие после операций, могут изменить выработку паратгормона, что, в свою очередь, повышает уровень фосфора в крови и снижает уровень кальция.
Эти нарушения могут проявляться в виде тремора, дистонии, дискинезии или непроизвольных мышечных судорог в лице, конечностях или туловище.
Следующими по распространенности можно назвать нарушения основных функций мозга, которые проявляются ослаблением памяти, чрезмерно сильной реакцией на различные события в жизни человека.
Связь этой болезни с нарушением нормального обмена кальция может иметь неврологические проявления, сопутствующие мышечным спазмам, проявляющиеся В психических расстройствах, изменении походки и сильных болях.
Синдром Фара часто диагностируется на фоне таких заболеваний, как токсоплазмоз, заражение свиным цепнем, эхинококкоз. Редкие случаи связаны с туберозным склерозом Бурневилля.
Как диагностировать
Болезнь Фара головного мозга долго может развиваться бессимптомно. Иногда очаги отложения кальция обнаруживают случайно по результатам визуализации. Врач в ходе консультации спрашивает больного о жалобах. Общий осмотр помогает выявить характерные двигательные и когнитивные последствия поражения церебральных структур.
Поставить диагноз возможно только с помощью специализированных исследований. Необходимо исключить другие заболевания с схожей клинической картиной, такие как болезнь Паркинсона или деменция.
Компьютерная томография. Обнаружить болезнь Фара по результатам КТ проще, так как данный метод позволяет точно определить размер и местоположение патологических образований.
Магнитно-резонансная томография. Хотя при болезни Фара МРТ хуже показывает кальцификаты, данный метод помогает оценить степень повреждений мозговых тканей.
Ультрасонография щитовидной и паращитовидных желез. Визуализация этих органов дает возможность исключить их поражение.
УЗИ сосудов головы и шеи. Визуализация сосудистой системы в реальном времени позволяет исключить ишемические процессы.
ПЦР-тест. Поскольку некоторые инфекционные агенты могут поражать мозг и вызывать избыточное накопление кальция, иногда необходимо проводить такое исследование.
В клиниках ЦМРТ специалисты в области лучевой диагностики точно выявляют очаги поражения церебральных структур по результатам МРТ.
Как бороться с патологией?

Так как первопричина заболевания Фара пока не установлена, лечение сводится к смягчению симптомов. Назначается медикаментозная терапия, направленная на улучшение обмена веществ и метаболизма — препараты выбираются индивидуально врачом.
Если наблюдаются симптомы, связанные с паркинсонизмом, назначаются препараты, используемые при болезни Паркинсона. Для уменьшения частоты эпилептических приступов применяются современные противосудорожные средства. Дополнительный эффект можно получить от регулярных занятий лечебной физической культурой, водотерапией и тренировками когнитивных навыков.
Заболевание является хронической формой дегенеративных процессов, протекающих в головном мозге, полностью излечиться от которого пока не представляется возможным. Если вовремя заняться симптоматическим лечением, сохранить удовлетворительное состояние больного можно на долгие годы. Бессимптомное течение патологии практически не сказывается на здоровье и самочувствии больного. Аномалия в таких случаях обнаруживается случайным образом при диагностировании иного заболевания методом компьютерной томографии мозга головы.
Не существуют профилактических мер, позволяющих предотвратить болезнь Фара, потому что причина этой аномалии всё ещё не выяснена.
Используемая литература
- Величко М. А. Синдром Фара при гипертонической болезни // Клиническая медицина. — 1993.
- Пономарев В. В. Болезнь Фара: клиническая картина и подходы к лечению // Журнал неврологии и психиатрии. — 2004.
- Федулова М. В. Болезнь Фара, выявленная при судебно-медицинской экспертизе // Судебно-медицинская экспертиза. — 2006.
Симптомы болезни Фара
Первыми симптомами заболевания обычно становятся быстрая утомляемость, неуклюжесть, неустойчивая походка и изменения в речевой активности. Пациенты жалуются на неожиданные насильственные движения и спазмы во сне.
Обызвествление в головном мозге проявляется рядом гиперкинезов, среди которых можно выделить:
- Атетоидные движения — непроизвольные ритмичные движения небольшой амплитуды, чаще в кистях, реже — в ногах;
- Хореоатетоз — сочетание извивающихся движений конечностей с резкими и беспорядочными;
- Торсионная дистония — ротационные спазмы туловища и проксимальных отделов рук и ног.
У взрослых отмечаются проявления вторичного паркинсонизма:
- Сжатие лицевых мышц (амимия);
- Замедленные движения (брадикинезия);
- Шаркающая походка;
- Тремор конечностей.
Проявления паркинсонизма часто сопровождаются нарушением координации, слабостью в конечностях, повышением рефлекторных реакций и непроизвольными движениями глаз (нистагм).
Возможны проблемы с речью, глотанием и потеря контроля над мочеиспусканием.
Для ювенильной формы болезни Фара характерны припадки эпилепсии.
Кальцификация серпа головного мозга и окружающих его тканей приводит к ухудшению памяти — как на происходящие события, так и на давние воспоминания. Замедляется мыслительный процесс, теряется концентрация, снижается способность к анализу и размышлению.
Умственные способности могут прогрессирующе снижаться, что у детей может приводить к олигофрении, а у взрослых — к деменции. Тем не менее, у некоторых пациентов интеллект может сохраняться.
Агишев Дамир Адгемовичврач – невролог • Стаж 35 лет
Запишитесь на консультацию в онлайн-формате, если у вас или ваших близких проявляются аналогичные симптомы. Наши специалисты помогут понять причины этих симптомов, подберут соответствующую клинику для диагностики, а также, при необходимости, предоставят своё объективное мнение.
Диагностика болезни Фара
Наиболее информативным и достоверным способом выявления болезни Фара является компьютерная томография. Этот метод позволяет детально рассмотреть каждое место обызвествления и его размер.
С помощью МРТ кальцинаты не так хорошо видны, но данный метод дает возможность оценить степень и наличие нейродегенеративных изменений.
Чтобы подтвердить диагноз болезни Фара, проводятся следующие исследования:
- биохимический анализ крови;
- анализ крови на уровень паратгормона;
- УЗИ щитовидной и паращитовидных желез;
- транскраниальная допплерография;
- ПЦР-тестирование.
Результаты биохимического анализа крови позволяют определить уровень железа, фосфора, кальция и натрия, т.е. электролитов. При нормальных показателях можно исключить нарушение обмена веществ, которое влияет на накопление кальцинаций в серпе (фальксе) мозга и подкорковых ганглиях.
Нормальные уровни паратгормона свидетельствуют об отсутствии таких состояний, как гипопаратиреоз и псевдогипопаратиреоз, которые в большинстве случаев приводят к кальцификации.
ПЦР-тесты выявляют различные инфекции, на фоне которых может развиваться болезнь Фара. Например, токсоплазмоз и цитомегаловирус.
Окончательный диагноз ставится после того, как исключаются патологии сосудов, эндокринные расстройства, инфекции и некоторые врожденные заболевания.
КТ покажет болезнь Фара

При данной болезни не наблюдается четкой связи между уровнем кальцификации и неврологическими нарушениями.
Компьютерная томография демонстрирует гиперденсивные очаги (локусы повышенной плотности), связанные с симметричным двусторонним отложением кальция в:
- в базальных ганглиях;
- в зубчатых ядрах мозжечка;
- в таламусе;
- в субкортикальном белом веществе;
- в коре больших полушарий и других областях головного мозга;
- в сосудах — мелких артериях и артериолах.
Широкое обызвествление наблюдается крайне редко. Интенсивность кальцинированных участков на снимках отражает уровень содержания кальция. Считается, что для появления симптомов общая площадь кальцинированных областей должна составлять не менее 3,9 см³.
Для диагностики болезни Фара важны следующие факторы:
- неврологическая симптоматика;
- уровни кальция, натрия, фосфора, железа и паратгормона в крови, при нормальных значениях исключаются обменные расстройства и гипопаратиреоз, сопровождающийся кальцификацией;
- данные УЗИ и радиоизотопного исследования щитовидной железы;
- результаты транскраниальной допплерографии для оценки сосудов головного мозга, так как хроническая церебральная ишемия может быть одной из причин кальцификации;
- обнаружение микроорганизмов, вирусов и паразитов в ликворе, включая ПЦР-тесты.
Кальцинаты на КТ мозга
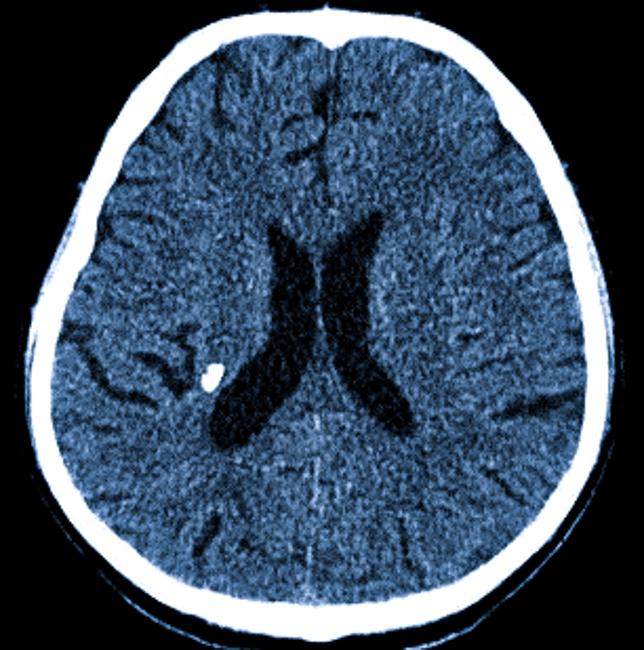
Единичные кальцинаты являются довольно частыми находками на КТ.
Очаги скопления кальцинатов различной локализации и размеров могут встречаться при ряде состояний:
- Эндокринные расстройства, связанные с недостаточной функцией щитовидной железы;
- Инфекции, такие как краснуха, цистицеркоз, токсоплазмоз, цитомегалия, туберкулез;
- Ангиопатии, включая атеросклероз и амилоидоз сосудов мозга;
- Туберозный склероз;
- Болезнь Галлервордена-Шпатца, при которой происходит отложение железа в базальных структурах и наблюдаются похожие клинические проявления.
Кальцинаты могут быть обнаружены на фоне возрастных изменений в головном мозге, нарушений уровня витамина D, после облучения, а также при болезнях Паркинсона и Альцгеймера, токсическом воздействии свинца, кобальта, метотрексата или угарного газа.
Кальцификация базальных ганглиев
К базальным ганглиям относятся хвостатое ядро, бледный шар и скорлупа. Эти структуры делятся на группы: хвостатое ядро и скорлупа образуют Striatum, а бледный шар и скорлупа – чечевицеобразное ядро, которое в свою очередь вместе с хвостатым формирует Corpus Striatum.
Причины кальцификации базальных ядер:
- Идиопатические: возрастные изменения, болезнь Фара;
- Токсические: отравление угарным газом, свинцом, микроангиопатия при нарушении минерального обмена, терапия антикольвунсантами;
- Инфекционные: туберкулема, СПИД, нейроцистицеркоз;
- Врожденные: синдром MELAS;
- Метаболические расстройства: гипопаратиреоз, псевдогипопаратиреоз.
Кальцинаты любого рода можно выявить с помощью КТ, в то время как МРТ головного мозга чаще используется для уточнения диагноза. Несмотря на это, мы настоятельно рекомендуем проводить МРТ, поскольку она предоставляет дополнительно ценную информацию. В Санкт-Петербурге стоит выбирать места, где соблюдается комплексный подход к диагностике.
Кальцинаты, связанные с возрастом, составляют около 1% от всех заболеваний, идиопатическая природа или нарушения минерализации часто сопровождаются деменцией.
Болезнь Фара проявляется между 40 и 50 годами, процесс двухсторонний, захватывает бледный шар, хвостатое ядро, чечевицеобразное ядро, зрительный бугор и зубчатое ядро (в мозжечке). Нередко сопровождается кальцификацией шишковидной железы. На МРТ головного мозга сигнал низкий на МРТ томограммах обоих типов взвешенности.

КТ демонстрирует болезнь Фара.

КТ диагностика болезни Фара.

МРТ головного мозга при болезни Фара.
При отравлении окисью углерода страдают участки бледного шара с двух сторон и дает низкий сигнал при МРТ, в отличие от отравления свинцом, дающим высокий сигнал на Т2-зависимых МРТ .

МРТ в случаях отравления угарным газом.

МРТ при свинцовом отравлении.
Туберкулемы при МРТ головного мозга имеют характерный вид “мишеней”. Они возникают как следствие гематогенного заноса инфекции из легких и сочетаются с менингитом. При МРТ головного мозга с введением контрастного вещества они могут контрастироваться.

При СПИДе наблюдается двустороннее поражение, которое может быть выявлено на ранних стадиях болезни.
Нейроцистицеркоз – это паразитарная инфекция, при которой цисты хорошо отображаются на МРТ головного мозга. Данная патология не демонстрирует тенденции к симметрии поражений.

МРТ головного мозга. Нейроцистицеркоз
При гипопаратиреоидизме на МРТ головного мозга можно наблюдать более значительное поражение, которое затрагивает также субкортикальные области.
Опыт других людей
Анна, 28 лет, специалист по PR: «Я долго мучилась от головной боли, которая возникала из-за кальцинатов в головном мозге. Врач посоветовал пройти курс физиотерапии и назначил препараты для улучшения мозгового кровообращения. Я также обратила внимание на свою диету и начала принимать больше омега-3 жирных кислот, что также помогло снизить частоту головных болей. Из общего общего состояния стало заметно легче, но периодически боли все еще возвращаются.»
Игорь, 35 лет, IT-специалист: «У меня были проблемы с кальцинатами, и головные боли меня реально беспокоили. Я решил, что нужно найти комплексный подход к лечению. Врач назначил мне курс массажа и рекомендовал занятия йогой для расслабления. В дополнение к этому, я начал принимать препараты, прописанные доктором. Постепенно боли начали утихать, но периодические дискомфорты всё равно случаются. Я стараюсь соблюдать режим и не перегружать себя стрессом.»
Елена, 40 лет, преподаватель: «Когда у меня начались частые головные боли, я была крайне обеспокоена и пошла к неврологу. Выяснили, что это связано с кальцинатами. Врач порекомендовал мне пройти курс лечения в стационаре, где я получала капельницы и физиотерапию. Также мне предложили регулярно заниматься физкультурой и следить за эмоциональным состоянием. С тех пор головные боли стали намного реже, но я продолжаю следить за своим здоровьем.»
Вопросы по теме
Какие альтернативные методы лечения кальцинатов в головном мозге могут помочь при головной боли?
Альтернативные методы лечения кальцинатов в головном мозге, которые могут помочь при головной боли, включают в себя физиотерапию, иглотерапию, ароматерапию и йогу. Эти методы направлены на улучшение общего состояния, снижение напряжения и улучшение кровообращения, что может способствовать уменьшению боли. Однако важно помнить, что перед началом использования альтернативных методов следует проконсультироваться с врачом для оценки их безопасности и эффективности в вашем конкретном случае.
Каковы возможные причины появления кальцинатов в головном мозге и как они могут быть связаны с головной болью?
Кальцинаты в головном мозге могут образовываться по различным причинам, включая старение, воспалительные заболевания, инфекционные процессы, а также травмы головы. Эти образованные отложения могут давить на окружающие ткани, что в свою очередь может вызывать головную боль. Важно разобраться в причинах кальцинатов, чтобы назначить адекватное лечение, а иногда могут потребоваться дополнительные исследования, такие как МРТ или КТ.
Могут ли кальцинаты в головном мозге самостоятельно исчезнуть, и как это повлияет на головные боли?
Кальцинаты в головном мозге, как правило, не исчезают самостоятельно. Их наличие часто остается постоянным, однако это не всегда означает наличие симптомов, таких как головная боль. Поскольку кальцинаты могут быть связаны с другими медицинскими состояниями, их устранение может потребовать медикаментозного или хирургического вмешательства. Изменения в кальцинатах могут повлиять на динамику головной боли, но лучше всего обсудить с врачом возможные шаги для лечения, основанные на индивидуальных потребностях и состоянии здоровья пациента.
