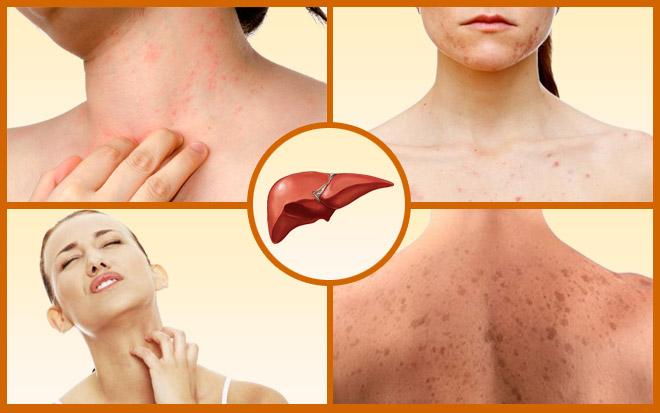
Красные большие пятна на животе, связанные с проблемами печени, могут быть признаком различных заболеваний, таких как цирроз или гепатит. Важно обратиться к врачу для диагностики, так как лечение зависит от причины появления этих симптомов. Самолечение может усугубить ситуацию.
В зависимости от диагноза, терапия может включать медикаментозное лечение, изменение диеты, а также использование народных средств. Regenerating the liver and overall improvement of the body can contribute to better skin condition and reduction of visible symptoms. Однако для достижения положительного эффекта необходимо строго следовать рекомендациям специалиста.
- Красные пятна на животе могут указывать на заболевания печени или другие проблемы со здоровьем.
- Важно обратиться к врачу для проведения диагностики и выяснения причины появления пятен.
- Лечение зависит от основного заболевания; может включать медикаментозную терапию и изменение образа жизни.
- Рекомендуется соблюдать диету, избегать алкоголя и следить за состоянием печени.
- Профилактика включает регулярные медицинские обследования и контроль за здоровьем печени.
Кожные покровы при циррозе печени: внешние признаки заболевания на коже
Цирроз печени представляет собой серьезное заболевание этого жизненно важного органа. Приблизительно 25% пациентов с данным недугом имели склонность к злоупотреблению спиртными напитками. Степень тяжести патологии зависит от качества диагностики. Чем быстрее будет начато лечение цирроза, тем оптимистичнее будет прогноз. Следовательно, знание основных признаков этого заболевания имеет большое значение.
Кожные покровы подвергаются изменению своей структуры при циррозе печени.
Цирроз печени — это постоянное, тяжелое заболевание, которое характеризуется поражением здоровых клеток и ведет к необратимым изменениям здоровья, когда здоровая ткань заменяется соединительной и образованием мертвых участков. Без своевременного лечения переход от начальных стадий к органной недостаточности может занять от 3 до 5 лет. Основная опасность этой болезни заключается в слабо выраженных симптомах. На ранних стадиях заболевание может не проявляться вовсе.
- Криптогенный: протекает бессимптомно, часто встречается на фоне наследственных или аутоиммунных заболеваний, а также из-за неправильного питания;
- Билиарный: проявления симптомов нестабильные. Причины могут быть наследственными, аутоиммунными, или связаны с врожденными аномалиями других органов, застойными процессами в желчных путях, кистами и опухолями;
- Вирусный: симптомы имеют четкую стабильность. Цирроз печени нередко вызывается вирусами гепатита.
- Токсический: развивается из-за частого контакта с химическими веществами, чрезмерного употребления алкоголя и наркотиков;
- Циркуляторный: формируется в результате венозного застоя.
Кожные признаки цирроза
Кожа это то что мы едим и пьем, по сути зеркало образа жизни. Любая сыпь, рана, пятно, зуд, образование или изменение цвета — это всё последствия сбоев в работе печени.
Внешние проявления цирроза печени:
- Первым и наиболее заметным признаком является холестаз — зуд кожи. Чаще всего начинает чесаться лицо и руки, а затем зуд охватывает всё тело;
- Кожа при циррозе теряет свой блеск и меняет цвет;
- На любых участках тела могут появляться наросты диаметром до 5 мм;
- Венозные сетки чаще всего образуются на лице и ногах;
- Ладони и кисти рук могут покраснеть;
- Увеличивается количество пигментных пятен;
Эти признаки обычно проявляются на более поздних стадиях заболевания.
Цвет кожи
В зависимости от стадии развития оттенок кожи меняется, с желтого цвета до красного. Это происходит благодаря повышению уровня билирубина. С ухудшением состояния железы, выброс билирубина в кровь увеличивается и цвет кожи становится красным.
Зуд
Зуд, который становится невыносимым, является первым звоночком о развитии цирроза. При этом на пораженной области отсутствуют какие-либо кожные высыпания. Этот симптом проявляется по всему телу, со временем охватывая все большую площадь.
При расчёсывании кожи нарушается липидный барьер, что делает ткани более тонкими, что способствует образованию трещин. Проникновение инфекции может вызвать появление незаживающих язв.
Пятна на коже
При нажатии на любую область кожи возникает белый след, который вскоре исчезает. Пигментные образования начинают увеличиваться по всей коже.
Природа грязных, серых пятен объясняется поражением пищеварительной системы и желчных путей. Красные пятна, следствие употребления алкоголя, который привёл к циррозу печени. Основная локализация в нижней части тела.
Высыпания
Сыпь на теле может свидетельствовать о стадии заболевания и его причинах. Например, мелкие красные высыпания, похожие на аллергическую реакцию, могут указывать на инфекцию. Печеночные бляшки появляются на последних этапах болезни и напоминают небольшие ожоги. При нажатии они могут разрываться, оставляя красное пятно.
Сосудистые изменения
Цирроз влияет на работу кровеносной системы, что приводит к нарушениям структуры сосудов. Тонкие стенки не выдерживают давления и лопаются. Таким образом появляются высыпания, образования в виде маленьких паучков или сеток. Локализация таких паучков в одном месте, ещё один показатель заболевания.
Красные большие пятна на животе могут быть показателем различных заболеваний, связанных не только с печенью, но и с другими органами. Прежде всего, важно установить причину появления таких изменений на коже. Одной из основных причин может быть цирроз печени или другие патологии, которые приводят к нарушению функции печеночных клеток и, как следствие, к изменениям в состоянии кожи. Я рекомендую обратиться к врачу для диагностики, так как самолечение может быть опасным.
Лечение красных пятен зависит от основного заболевания, которое их вызывает. Однако я настоятельно советую не заниматься самолечением и не использовать народные методы без предварительной консультации со специалистом. В некоторых случаях могут потребоваться медикаменты для улучшения функций печени, такие как гепатопротекторы и противовоспалительные средства. Также важно скорректировать диету, исключив жирные, жареные и острые блюда, что поможет облегчить состояние.
Кроме того, стоит обратить внимание на образ жизни. Регулярные физические нагрузки, отказ от алкоголя и курения, а также управление стрессом могут значительно улучшить общее состояние здоровья и помочь в лечении по назначению врача. Придерживаясь этих рекомендаций и проходя регулярные обследования, можно добиться положительных результатов и улучшить качество жизни.
Клиническая картина цирроза печени
Клинические проявления алкогольного цирроза зависят от степени повреждения клеток печени, активности патологического процесса и наличия функциональных нарушений в работе органа, а также от развития портальной гипертензии.

Первыми признаками заболевания являются такие симптомы, как:
- недостаток сил,
- утрата аппетита,
- боли в правом подреберье,
- вздутие живота,
- диспепсия, проявляющаяся сменой запоров и поносов;
Боли могут усиливаться после приема пищи, особенно если она жирная, или при физической активности.
Осмотр выявляет темную пигментацию кожных покровов, связанную с отложением меланина. У некоторых больных появляются сосудистые «звездочки» и ладонные эритемы.
С увеличением стадии заболевания меняются размер и консистенция печени.
На начальной стадии заболевания клиническая картина цирроза печени сопровождается увеличением печени. По мере прогрессирования печень уплотняется, а размер ее, наоборот, может уменьшиться.
Постепенно добавляются признаки портальной гипертензии:
- увеличение селезенки,
- варикозное расширение вен пищевода и геморроидальных вен,
- асцит, который указывает на печеночную недостаточность.
Цирроз печени нередко осложняется геморрагическим синдромом, который характеризуется периодически возникающими массивными кровотечениями из расширенных вен пищевода и желудка, из носа и десен, у женщин — маточными кровотечениями. Наблюдаются кровоизлияния в кожу. Результатом кровотечений может стать печеночная кома.
При анализе крови у примерно 50% пациентов с алкогольным циррозом выявляется повышенный уровень билирубина, гипоальбуминемия, гипергаммаглобулинемия, реже наблюдается анемия, лейкопения, тромбоцитопения, увеличение скорости оседания эритроцитов.
Для того чтобы установить нарушение выделительной функции печени, больному вводят внутривенно бромсульфалеин и вофавердин, которые при наличии патологии задерживаются в крови. При сканировании печени выявляется снижение накопления радиоактивных препаратов (бенгальского розового, золота).

На заключительной стадии заболевания могут проявляться кахексия и полигиповитаминоз.
Клиническая картина при циррозе печени после вирусного гепатита больные предъявляют жалобы на:
- боли в правом подреберье и области подложечной,
- общая слабость,
- потеря веса,
- бессонница,
- диспепсия,
- сниженная работоспособность.
В период обострения заболевания проявляются не только боли в животе, но и желтуха, асцит, повышенная температура тела, а также печеночная недостаточность, которая может развиться без предшествующей портальной гипертензии. У некоторых пациентов наблюдается увеличение печени и селезенки.
При билиарном циррозе происходит закупорка внутрипеченочных и внепеченочных желчных протоков (холестаз).
При длительном холестазе кожа может приобретать зеленоватый оттенок. Кроме того, у больных выражены механическая желтуха, зуд, склонность к кровоточивости, остеопороз, кал становится бледным, но полностью не обесцвечивается.
При осмотре на коже больных обнаруживаются расчесы, на лице, шее, верхней части туловища — сосудистые «звездочки», на веках, локтях, ладонях и подошвах — желтые пятна (ксантомы).
Печень может увеличиться и становится более плотной, на поздних стадиях также наблюдается значительное увеличение селезенки в результате портальной гипертензии.
При дифференциальном диагнозе различных типов цирроза обращают внимание на преобладающие симптомы: при алкогольном циррозе. К ним, относятся признаки портальной гипертонии, при циррозе после вирусного гепатита — признаки печеночной недостаточности, при билиарном циррозе — механическая желтуха, кожный зуд, лихорадка, характерные изменения картины крови.
Пациент с циррозом печени должен полностью исключить одни спиртные напитки. Рекомендуется употреблять отварное мясо и рыбу. В период обострения болезни необходимы покой и психическое спокойствие.
Длительность течения цирроза печени составляет в среднем 3-5 лет, а у больных с билиарным циррозом достигает 10 лет и более. Заболевание носит выраженный прогрессирующий характер.
Наиболее частые причины смерти пациентов с циррозом печени, независимо от его типа, включают желудочно-кишечные кровотечения и осложнения, связанные с печеночной недостаточностью, такие как печеночная кома. Кома возникает на фоне тяжелого разрушения печеночной ткани, что сопровождается ее дистрофическими изменениями, жировой инфильтрацией клеток печени, некротическими процессами и аутолизом, то есть самоперевариванием клеток.
К первым симптомам печеночной комы относятся головная боль, слабость, бессонница, возбуждение, к которым через некоторое время присоединяются сонливость, тошнота и рвота. Больной теряет сознание. У него отмечаются непроизвольные подергивания мышц лица и конечностей, повышение сухожильных рефлексов. Размеры печени при этом уменьшаются.
Периодически наблюдается геморрагический синдром (кровотечения из носа, кожные кровоизлияния, рвота с кровью).
Характерен так называемый печеночный запах изо рта больного (сладковатый, затхлый).
Температура тела может повышаться до 39-40°C.
В конечной стадии наблюдается угасание всех рефлексов, появляется дыхание Чейна — Стокса.
Лечение цирроза печени
Чтобы избежать появления и прогрессирования цирроза печени, необходимо сначала устранить все провоцирующие факторы: полностью исключить алкоголь, лечить хронические гепатиты и болезнь Боткина.
Больному рекомендуется ограничить физическую активность.
В период обострения рекомендуется соблюдение постельного режима и применение диеты № 5 с ограничением белка, поскольку его избыток может привести к аммиачной интоксикации.
С целью улучшения обменных процессов в печени назначают кокарбоксилазу, витамины, глутаминовую кислоту. В период активности процесса применяют преднизолон, суточная доза которого составляет 15-20 мг.
При асците назначается диета с ограничением соли, внутривенно вводят альбумин и хлорид калия, назначаются мочегонные препараты (гипотиазид, лазикс и альдактон).
При печеночной коме показаны обильное питье, внутривенное введение 40-80 мл 40%-ного раствора глюкозы с 8-10 ЕД инсулина, глюкокортикоидов (80-100 г преднизолона, гидрокортизон), витаминов В12 и В1 аскорбиновой кислоты. Кроме того, вводят внутримышечно или принимают внутрь по 0,015 г витамина К 2-3 раза в день.
Диагностика
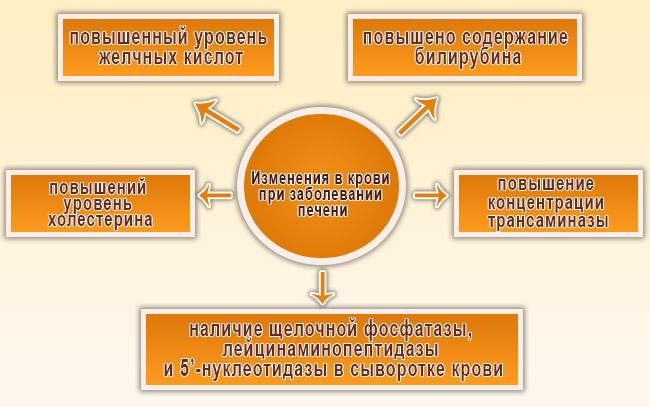
Одним из наиболее информативных и доступных методов для диагностики состояния печени является биохимический анализ крови. Он помогает в обнаружении различных компонентов желчи в сыворотке крови, а также фрагментов разрушенных мембран гепатоцитов.
При заболевании печени в биохимическом анализе крови наблюдаются следующие изменения:

Если будут обнаружены какие-либо из представленных маркеров в крови пациента, врач направит его на дополнительные обследования для выяснения причин этих отклонений. Может потребоваться УЗИ — ультразвуковое исследование печени. Это исследование позволяет визуализировать печень, определить ее размеры и визуализировать желчные протоки: при холестазе они будут видны как расширенные в месте блокировки.
Если у врача возникнет подозрение на наличие вирусных гепатитов, придется пройти дополнительное исследование. Анализ крови на маркеры вирусных гепатитов — это поиск в сыворотке крови характерных для данных заболеваний иммуноглобулинов. Это специфические защитные белки, которые выделяются при попадании в организм инфекции для ее обезвреживания. Для каждого типа инфекции характерен свой вид антител.
При подозрениях на абсцесс или онкологические образования проводятся рентгенологические исследования. Компьютерная и магнитно-резонансная томография позволяют получить качественное послойное изображение любого органа, что делает эти методы особенно ценными для диагностики заболеваний печени. Однако основным недостатком является высокая стоимость, что ограничивает доступность для большинства пациентов.
При необходимости уточнения диагноза могут назначить биопсию печеночной ткани. Пациенты к диагностическим процедурам такого рода относятся весьма настороженно, ведь биопсия — метод инвазивный, который предполагает забор маленького образца ткани при помощи специальной иглы. Тем не менее, данный подход полностью оправдывает себя, если иные методы диагностики оказываются неинформативными, а здоровье и жизнь человека находятся под угрозой.
Возможные заболевания
Зуд, высыпания, пятна на коже и аналогичные симптомы часто вызваны следующими заболеваниями печени:
Воспаление гепатоцитов паренхимы
В данную группу заболеваний включают инфекционные поражения гипатоцитов (вирусные и бактериальные гепатиты, паразитарные болезни), токсические поражения (отравление алкоголем, грибами, испорченными продуктами, лекарствами и т. п.), а также цирроз. Пораженные гепатоциты не выполняют свои функции, что приводит к попаданию желчных кислот в кровяное русло. Это и вызывает кожные реакции (жжению и зуд).
Зуд — это одно из первых проявлений повреждения гепатоцитов. При билиарном циррозе именно зуд часто становится причиной обращения пациента к врачу.
Помимо зуда, больные с поражениями гепатоцитов могут испытывать тупые боли в правом подреберье. Возможно развитие печеночной желтухи.
Холестаз
Холестатический синдром представляет собой медицинское состояние, характеризующееся снижением количества желчи, попадающей в двенадцатиперстную кишку. Такое нарушение может возникать как из-за проблем с ее выработкой, так и в результате заб блокировки желчных путей. Различные факторы, такие как инфекции, эндокринные нарушения, генетические метаболические патологии, кисты либо онкологические образования в желчевыводящих путях, а также паразитарные инфекции печени, могут спровоцировать холестаз.
В результате невозможности выведения желчи избыток желчных кислот всасывается из желчного пузыря в кровь, что и проводит к развитию кожных реакций.
Холестаз является одной из главных причин возникновения зуда кожи. Каждый четвертый пациент с данным состоянием испытывает этот неприятный симптом.
Кожа при холестазе сначала желтоватая, а затем приобретает зеленоватый оттенок. Боль в правом боку может быть достаточно интенсивной. Другие признаки болезни — тошнота, утомляемость, раздражительность, плохой сон. Возможно повышение температуры тела.
Побочный эффект лекарств
Некоторые медикаменты могут негативно сказываться на состоянии печеночных клеток, это явление называется «гепатотоксичностью». Кроме того, такие препараты, как антибиотики и гормоны (включая контрацептивы), могут мешать желчному оттоку, что приводит к характерным симптомам: зуд, жжение на коже и появление высыпаний.
Диагностика желтухи
Обычно опасность вызывает не сама желтуха, а патологии, послужившие ее возникновению. В результате интоксикации организма билирубином может произойти серьезный сбой различных его систем, а у маленьких детей – задержка умственного развития. Поэтому так важна точная диагностика такого состояния, для чего проводят:
- обширное УЗИ области живота и забрюшинного пространства;
- анализы крови (общий и биохимический анализ);
- исследования функционального состояния печени;
- биопсия печени.
Лечение желтухи
Лечение желтухи в основном симптоматическое и зависит от формы и стадии заболевания. Чаще всего назначается консервативная терапия, которая может включать антигистаминные препараты, стероиды, плазмаферез, фототерапию, а также строгую диету.
В случае затруднения желчного оттока из-за желчных камней, а также при новообразованиях показано хирургическое лечение.
Детские инфекции
Красные пятна на коже могут появляться при разных детских инфекциях: корь, краснуха, скарлатина и ветряная оспа. Появление этих высыпаний и прочих симптомов обычно четко связано с контактами ребенка с заболевшим человеком, от которого происходит инфицирование.
Корь
При кори сыпь возникает поэтапно, обычно на 3-4 день заболевания, и сопровождается резким подъемом температуры. Сыпь имеет вид мелких красных пятнышек, для которых типично слияние. Сначала красные пятна появляются за ушами и на волосистой части головы, потом распространяются на лицо и по всему телу, затрагивая, в первую очередь, грудь, руки и ноги. Сыпь оставляет после себя темные пятнышки на коже (пигментацию), которые уходят в том же порядке, как развивается сыпь.
Краснуха
При краснухе сыпь начинает проявляться на 2-3 день болезни, она представляет собой небольшие красновато-розовые пятна, которые сначала появляются на лице и затем распространяются по всему телу. Однако, в отличие от кори, эта сыпь не склонна сливаться и проходит без последующей пигментации. Иногда возможен небольшой зуд.
Скарлатина
Скарлатина – еще одна детская инфекция с красными пятнами на коже. Она появляется довольно быстро: на 1-2 день болезни. Сыпь имеет вид мелких ярко-красных точек, расположенных на покрасневшей коже, поэтому создается впечатление, что она сливная.
При скарлатине сыпь появляется одновременно на разных участках кожи, особенно активно в складках (подмышками, пахом, под ягодицами, на шее) и боковых частях туловища. Чистым остается носогубный треугольник, что является характерным признаком скарлатины. Высыпания продолжают сохраняться на коже до недели, затем исчезают, оставляя после себя шелушение.
Ветрянка
Красные пятна по телу также сопровождают ветряную оспу. Но в случае этого заболевания сыпь очень сильно меняется с течением времени. Сначала появляется несколько красноватых пятнышек, похожих на комариный укус (обычно на лице или животе). Затем сыпь начинает буквально лавинообразно распространяться по всему телу за несколько часов. Это сопровождается резким ухудшением самочувствия и подъемом температуры.
Уже на следующий день красные пятна могут преобразовываться в пузырьки с прозрачной жидкостью, которые сильно чешутся, что заставляет человека расчесывать их. Это повышает риск вторичных бактериальных инфекций. Если не трогать пузырьки, они самопроизвольно вскрываются через 1-2 дня и покрываются корочкой.
Сыпь при тяжелых случаях ветряной оспы может распространяться на слизистые оболочки рта, носа, глаз, половых органов, кишечника.
Специфического лечения для сыпи при детских инфекциях нет (за исключением скарлатины, при которой назначают антибиотики). Однако крайне важно своевременно обратиться к педиатру для диагностики и контроля состояния ребенка. При ветряной оспе для предотвращения инфекций можно обрабатывать сыпь бриллиантовым зеленым, что поможет ускорить процесс заживления корочек.
В случае присоединения вторичной кожной инфекции могут потребоваться местные антисептики или антибактериальные препараты.
Стригущий лишай
Стригущий лишай — это высокозаразное грибковое заболевание, которое поражает кожу, волосы и ногти. Возбудитель может передаваться от животных и от людей при близком контакте. На коже образуются характерные четко очерченные кольцевые красные или розовые пятна, внутренняя часть которых обычно бледная и шелушащаяся.
По краю овальное или округлое пятно ограничено ярко-красным валиком, с пузырьками или корочками. Может сопровождаться зудом. Если лишай поражает волосистые участки, то волосы на коже выпадают или обламываются.
Для лечения применяются противогрибковые средства местного действия.
Перед лечением очень важно посетить дерматолога для правильной постановки диагноза, поскольку неправильное назначение лекарства при самолечении может быть опасным. Так, при грибковых инфекциях категорически противопоказаны гормональные мази. Кроме этого, длительное противогрибковое лечение требует контроля состояния, поскольку может вызывать побочные эффекты.
Проблемы с кожными покровами на фоне болезней печени
Когда заболевания печени обостряются, то внутренние вещества и гормоны плохо перерабатываются, накапливаясь как внутри органа, так и в кожном покрове. Это приводит к различным высыпаниям, зуду и изменению цвета кожи. Печень также может быть подвержена другим заболеваниям, включая наследственные проблемы, которые проявляются при наличии каких-либо нарушений. Важно получить консультацию врача и пройти полное обследование при появлении высыпаний на коже.
Кожный зуд
Один из неприятных симптомов при болезнях печени — зуд кожных покровов. Он часто возникает при:
- прием некоторых медикаментов;
- повышенный уровень солей желчных кислот;
- забитие желчных протоков;
- использование малоисследованных видов холестерина.
Отдельно следует упомянуть и псориаз, который начинается в виде бляшки, обрастающей чешуйками. Это незаразное заболевание связывают с иммунитетом и напрямую с печенью, назначают очистительные препараты. Бывает, что зуд происходит от аллергии. Чтобы отличить его от печеночного, нужно знать, что он не устраняется с применением противоаллергенных средств (антигистаминных препаратов).
Изменения цвета языка
Цвет языка и оболочек губ также может свидетельствовать о проблемах с печенью. Язык становится ярко-красным, блестящим, его поверхность выглядит как лакированная, возможно наблюдение отечности и сухости. Реже цвет языка становится темным, близким к фиолетовому. У здорового человека язык имеет бледно-розовый цвет и четко выраженные сосочки.
Каждый его участок сообщается при помощи нервных окончаний с работой конкретного органа.
Пигментация
Широко распространены безобидные кожные проявления в форме пигментации, возникающей преимущественно на открытых участках тела, таких как руки, плечи и лицо. Светло- или темно-коричневые пятна известны как печеночные, поскольку их цвет не является признаком заболеваний и часто наблюдаются у людей старше 40 лет.
Печеночная желтуха
Желтушность склер и кожи возникает из-за избытка билирубина, у которого нет возможности переработаться печенью. Как дети, так и взрослые могут иметь различные формы желтухи, возникающие по множеству причин, некоторые из которых требуют медикаментозного лечения, в то время как другие можно устранить с помощью диеты и очистки организма. Не забывайте, что пожелтение может привести к серьезным последствиям, вплоть до летального исхода.
Появление у детей
Обмен веществ новорожденных еще незавершен в полной мере, поэтому желтуха для младенцев — нормальное явление. Но если болезнь не проходит или усиливается, следует обратиться к педиатру. Возможно, это проявляется инфекционная или иная патология, избавиться от которой помогут правильно назначенные медикаменты и гигиена.
У взрослых

У взрослых желтуха часто является следствием проблем с желчными путями, а также может возникать из-за отравления печени, гепатита или цирроза.
Симптомы проявляются не только на коже, но и в изменении цвета мочи и кала. Больной часто испытывает сильный зуд. Возникает желтуха из-за врожденных патологий, токсических влияний химии, фармакологических препаратов, злоупотребления алкоголем, кроме того, острого вирусного гепатита или цирроза печени.
Механические препятствия в желчных путях, вызванные камнями, требуют неотложного хирургического вмешательства в любом случае.
Эффективно устранит желтизну покровов лечение, направленное на восстановление пораженного органа. Это не болезнь, а показатель расстройства внутри печени, в зависимости от чего больной испытывает разные ощущения. От причины зависит и прогноз, гарантирующий для большинства выздоровление. Чем раньше начать лечиться, тем больше вероятности восстановиться быстро и без проблем.
Пятна пурпуры
Специфические кожные проявления в виде пурпуры могут распространяться по всему телу и не исчезают при надавливании, в отличие от ряда других высыпаний. Размер и частота могут варьироваться от мелких, едва заметных точек до крупных пятен. Пурпура может быть характерна и для нескольких других заболеваний, а также наследственных аномалий. Лечение направлено на устранение первопричины, в нашем случае — печеночной недостаточности.
Красные ладони
Сильное покраснение ладоней объясняет хронику заболевания главного фильтрующего органа. Иногда таким же образом краснеют и ступни ног, на измененных участках повышается температура. Краснота объясняется особенностью строения конечностей, на которые влияет избыток гормонов. Нездоровая печень плохо их перерабатывает и происходит смешение кровяного русла на самой поверхности ладоней. Красный цвет исчезает при надавливании и снова появляется при отпускании.

Для пациентов с заболеваниями печени свойственны красные «звездочки» на поверхности кожи.
Печеночные звездочки
Сосудистые печеночные звездочки — один из внешних симптомов, отображающих нездоровое состояние печени больного. Могут появляться на коже всего тела, в том числе и на лице. Внешне это выглядит как ножки паука и диагностирует, обычно, вирусный гепатит или цирроз печени. При улучшении симптоматики, состояние больного улучшается, а звездочки исчезают. У полностью здоровых людей также могут периодически появляться сосудистые разветвления, например, у беременных, но исчезают они быстро, недолго держатся и несильно выражены.
Другие опасные симптомы
Разнообразные кожные высыпания, часто сопровождающиеся зудом, довольно распространены при заболеваниях печени. Внешние изменения кожи временами скрывают серьезные внутренние нарушения. Тревожные симптомы, которые могут возникать как по отдельности, так и в комплексе:
- боли в области печени;
- частая жажда или чувство сильного голода;
- неприятный запах изо рта;
- значительное снижение зрения;
- переменная температура (озноб и жар);
- частые приступы тошноты;
- повышение венозного рисунка в нижней части живота;
- потеря в весе;
- горький вкус во рту.
Поражения печени, в основном, могут таиться много лет, никак себя не проявляя. Даже при опасной болезни сильно выраженная боль часто нехарактерна. Резкая болезненность ощущается только при травме или проблемах с закупоркой желчного пузыря. В других случаях чувствуется тяжесть и распирание под правым ребром, точечные или рассеянные боли, место которых трудно определить.
При каких заболеваниях печени появляются изменения на коже?
Болезни печени имеют разные причины, но все они вначале приводят к ухудшению функции гепатоцитов, а затем к разрушению органа и образованию рубцовой ткани.
- К воспалительным заболеваниям относятся: вирусные и токсические гепатиты, поражения при туберкулезе и сифилисе, абсцессы, аутоиммунные состояния.
- Метаболические нарушения можно наблюдать при алкогольном и неалкогольном стеатогепатозах (жировом перерождении), а также при алкогольной болезни печени.
- Травмы, в том числе тупые повреждения живота, разрывы и колото-резаные ранения.
- Заболевания крупных сосудов: тромбоз печеночных вен, пилефлебит (гнойное воспаление воротной вены), портальная гипертензия, свищи и артериовенозные соустья.
- Патология желчных протоков: застой внутри печени, острые и хронические гнойные холангиты, образование камней из солей и врожденное расширение протоков, которое может приводить к камнеобразованию и мелким абсцессам.
- Опухолевые процессы включают кисты, гемангиомы, печеночно-клеточную и внутрипротоковую карциному, саркому и метастазы.
- Паразитарные инфекции, локализующиеся в печени, вызваны такими возбудителями, как альвеококк, эхинококк, аскариды и лептоспиры.
- Наследственные аномалии: отсутствие или недоразвитие органа, сужение протоков, ферментопатии с нарушением различных метаболических процессов.
Кроме того, в дифференциальной диагностике всегда учитывается возможность вторичного поражения печени, вызванного изменениями в других органах. Поэтому исключаются признаки застоя при сердечной недостаточности, амилоидоза, заболеваний крови, почечно-печеночной недостаточности при болезнях мочевыделительных органов.
Как вылечить?
Коррекция кожных симптомов является важной частью комплексного подхода к лечению, направленного на устранение первопричины болезни, защиту и поддержание здоровых участков печеночной ткани. Использование косметических процедур на фоне активных заболеваний не приводит к ожидаемым эффектам.
Для предупреждения серьезных последствий пациентам предлагается соблюдение жесткой диеты с отказом от алкоголя, курения, жирных и острых блюд, жареного способа приготовления, копченых колбас, мяса, рыбы. Преимущество в питании отдается овощам и фруктам, крупам, молочным продуктам, нежирным отварным мясным и рыбным блюдам.
Для борьбы с воспалительными процессами назначается соответствующая терапия: при вирусных гепатитах применяются противовирусные средства, в случаях других инфекций — антибактериальные или противогрибковые препараты, специфические лекарства используются при туберкулезе и паразитарных инфекциях, а также могут быть выбраны иммуномодуляторы и кортикостероиды при аутоиммунных заболеваниях.
При поражении кожи используются мазевые и гелевые формы препаратов, протирания.

На изображении представлен крупный фурункул, который может потребовать хирургического вмешательства для вскрытия.
Оправдано длительное использование гепатопротекторов, витаминов, травяных отваров для улучшения оттока желчи. В неактивную стадию болезни можно проконсультироваться с косметологом по поводу возможности устранения сосудистых «звездочек» и пигментных пятен на лице. Самостоятельно решать эту проблему не рекомендуется.
Кожные проявления стоит всегда воспринимать как сигнал о нарушениях в обмене веществ. Печень в данном случае играет ключевую роль, хотя ее страдания часто связаны с бездействием и пренебрежением человека к своему здоровью.
Опыт других людей
Анна, 32 года: «На днях я заметила, что у меня появились странные красные пятна на животе. Сначала думала, что это просто аллергия или реакция на еду. Однако, когда пятна не проходили, решила обратиться к врачу. Он сказал, что это может быть связано с печенью и посоветовал пройти обследование, в том числе сделать УЗИ. После диагностики прописали мне препараты для поддержания функции печени и рекомендовали изменить диету, исключив жирную и жареную пищу. Пятна постепенно исчезли, и я чувствую себя лучше.»
Сергей, 29 лет: «У меня тоже была проблема с красными пятнами на животе. Сначала не обращал на это внимания, думая, что это просто покраснение кожи. Но когда они начали увеличиваться, я запаниковал. Обратился к дерматологу, который сказал, что это может быть признак заболевания печени. Он рекомендовал мне сделать анализы и проконсультироваться с гастроэнтерологом. После обследований мне назначили курс лечения и диету, и, к счастью, все пришло в норму.»
Ирина, 45 лет: «Я столкнулась с проблемой красных пятен на животе, когда у меня начались проблемы с печенью. Сначала думала, что это просто дерматит, но врач сказал, что это может быть первым сигналом о том, что с печенью что-то не так. Он рекомендовал мне пройти обследование и назначил курс лечения. Важно, как мне объяснили, следить за здоровьем печени и избегать алкоголя, что я стараюсь делать. Постепенно пятна стали исчезать, и состояние улучшилось.»
Вопросы по теме
Каковы возможные причины появления красных пятен на животе, связанных с заболеваниями печени?
Красные пятна на животе могут быть симптомом различных заболеваний печени, таких как цирроз, гепатит или жировая дистрофия печени. Эти изменения могут быть связаны с нарушением кровообращения, повышенной проницаемостью сосудов или дефицитом важных витаминов и питательных веществ, связанных с функцией печени. Даже такие факторы, как алкогольная зависимость или неправильное питание, могут способствовать возникновению таких симптомов. Важно проконсультироваться с врачом для определения точной причины и назначения соответствующего лечения.
Какое лечение может назначить врач при обнаружении красных пятен на животе?
Лечение красных пятен на животе, вызванных патологией печени, зависит от конкретного заболевания и его стадии. Врач может назначить медикаментозное лечение, включая гепатопротекторы, противовоспалительные препараты или витамины. Важно также изменить образ жизни: следовать диете, избегать алкоголя и токсичных веществ, заниматься физической активностью. В некоторых случаях может потребоваться более серьезное вмешательство, такое как хирургия или трансплантация печени. Регулярные обследования и контроль со стороны врача остаются необходимыми.
Каковы основные профилактические меры для предотвращения заболеваний печени, связанных с появлением кожных симптомов?
Профилактика заболеваний печени включает в себя несколько ключевых аспектов. Важно соблюдать правильное питание, богатое фруктами, овощами и белками, а также избегать избыточного потребления жиров и сахара. Регулярная физическая активность и контроль массы тела также оказывают значительное влияние на здоровье печени. Необходимо избегать злоупотребления алкоголем и, при возможности, ограничивать контакт с токсичными веществами. Регулярные медицинские обследования помогут выявить возможные проблемы на ранней стадии и предотвратить развитие серьезных заболеваний.
