Коприновый синдром, также известный как синдром копролалии, представляет собой специфическое расстройство, проявляющееся в неконтролируемом произнесении неприличных слов или фраз. Лечение данного синдрома требует комплексного подхода, включающего поведенческую терапию и психологическую поддержку. Важно работать с профессионалами, такими как психотерапевты или неврологи, которые смогут подобрать индивидуальную стратегию.
Медикаментозная терапия может включать использование антидепрессантов или антипсихотиков, однако это решение принимается только врачом в зависимости от конкретного случая. Ранняя диагностика и активная поддержка членов семьи также играют важную роль в процессе терапии и могут значительно облегчить адаптацию пациента к социальной жизни.
- Коприновый синдром характеризуется навязчивым стремлением к испражнению в ненадлежащих местах.
- Основными методами лечения являются поведенческая терапия и психотерапия.
- Применение медикаментов, таких как антидепрессанты, может быть полезным для снижения симптомов.
- Коррекция рациона питания и режима дня помогает улучшить общее состояние пациента.
- Важно сделать упор на поддержку со стороны семьи и психоэмоциональную реабилитацию.
Диагностика корсаковского синдрома
Амнестический синдром (усиливающий Корсаковский) представляет собой набор психопатологических проявлений, часто наблюдаемых у людей, страдающих алкоголизмом, возникающий из-за нехватки витамина В1 (тиамина). Главным образом, он выражается нарушением памяти на недавние события (фиксационная амнезия), при этом способности к запоминанию и воспоминанию более старых событий остаются относительно нетронутыми. У таких больных отмечается дезориентация во времени и пространстве, а также искажения памяти в виде конфабуляций — вымышленных воспоминаний.
Основные характеристики Корсаковского синдрома:
- Фиксационная амнезия. У человека возникает трудность с запоминанием актуальных событий: ему становится невозможно вспомнить информацию о том, что происходило совсем недавно. Хотя бы через несколько минут ему можно повторить информацию, и он не сможет ее воспроизвести. Например, пациент в медицинском учреждении не сможет ответить, как долго он здесь находится, как зовут врачей или соседей. В то же время сильно сохраняются воспоминания о прошлом: он может назвать свое имя, дату рождения и рассказывать о событиях своего детства.
- Дезориентация (амнестическая дезориентация). Такие больные испытывают трудности с пониманием того, где они находятся и сколько времени прошло, а также не могут назвать правильную дату или путаются в местоположении и окружающей обстановке.
- Искажения памяти — парамнезии. Пациенты описывают события, которые на самом деле никогда не происходили, при этом сам больной искренне считает, что они имели место. Это состояние врачи называют конфабуляцией (ложные воспоминания). Другим вариантом проблемы памяти и воспроизведения информации являются псевдореминесценции — когда человек рассказывает о реальных событиях из своей жизни, но путает детали: время и обстоятельства. Распространенный случай искажения памяти — криптомнезия, заключается в том, что озвучивая информацию, человек не может вспомнить, откуда она берется («не можешь понять: слышал ли я это от кого-то или придумал сам, было ли это сном или реальностью»).
Лечение корсаковского синдрома
Способы лечения:
1. Нейрометаболическая терапия
В основе лечения лежит нейрометаболическая терапия и свыше обычных доз витаминов группы B, особенно тиамина (В1) и пиридоксина (В6). Важно устранение причин заболевания (если это возможно), общая укрепляющая терапия, физическая реабилитация, физиотерапевтические процедуры и занятия с нейропсихологом, направленные на восстановление внимания и памяти. Значительное значение имеет и забота о пациенте, а также его дальнейшая реабилитация.
2. Медикаментозная терапия
Неизменно необходимы меры для удаления токсинов из организма, а также интенсификация введения витаминов, дефицит которых стал первопричиной психозов. Пациенту потребуется должный уход, и в зависимости от его состояния назначаются физиотерапевтические процедуры (лечебная физкультура, массаж).
3. Альтернативные методы
- Витаминотерапия. Введение витаминов группы B может помочь уменьшить или устранить неврологические расстройства.
- Физиотерапия. Массаж, лечебная физическая активность и физиотерапевтические процедуры применяются для предотвращения осложнений, смягчения симптомов полиневропатии и восстановления мышечной активности.
- Общий уход. Медицинский персонал контролирует соблюдение пациентами гигиенических норм и режима дня, побуждает их больше двигаться.
Не знаете какая терапия подойдет именно вам?
Мы предлагаем подобрать решение на бесплатной консультации с врачом!
Коприновый синдром, характеризующийся нарушением нормального контроля акта дефекации, требует комплексного подхода к лечению. В первую очередь, я рекомендую оценить степень и причины заболевания, так как это может помочь в выборе эффективной терапии. Важно учитывать как физические, так и психологические аспекты. Часто в таких случаях назначение проктолога и психолога может значительно улучшить состояние пациента.
Фармакологическое лечение, как правило, включает использование препаратов, регулирующих моторику кишечника и уменьшающих диарею. Я также практикую назначение пробиотиков, которые могут помочь восстановить нормальную микрофлору кишечника. Одним из важных аспектов является соблюдение диеты, богатой клетчаткой, что способствует улучшению общего состояния и регулярности стула.
Кроме того, не следует забывать о физиотерапии и методах психотерапии, таких как поведенческая терапия, которые могут сыграть ключевую роль в лечении копринового синдрома. Я убеждён, что создание комфортной обстановки и поддержка со стороны специалистов помогут пациентам лучше справляться с их состоянием и повышать качество жизни. Только совместный и индивидуализированный подход сможет дать действительно хорошие результаты в борьбе с этим сложным синдромом.
Отравление грибами
Отравления грибами относятся к категории биологических отравлений и могут быть вызваны ядовитыми грибами (такими как бледная поганка, мухомор, ложные опята и ложные дождевики), а также условно съедобными грибами, выделяющими млечный сок при повреждении (например, дождевики, чернильный гриб, сморчки и строчки), либо навыками неправильной кулинарной обработки, и даже съедобные грибы могут превратиться в «мутанты», накопив в своем мицелии ядовитые вещества или вредные для человека продукты распада белков в старых плодовых телах, а также продукты жизнедеятельности насекомых и червей. Грибы трудно усваиваемы в кишечнике, и их употребление не рекомендуется беременным и кормящим женщинам, а также детям младше 8 лет, независимо от способов приготовления.
В нашей стране ежегодно фиксируются случаи острых отравлений ядовитыми грибами, пик которых наблюдается в конце лета. Такие отравления значительно тяжелее по сравнению с другими пищевыми отравлениями. Главная причина — низкий уровень информированности населения о съедобных и ядовитых грибах.
Обычно первичным источником помощи при симптомах отравления является скорая медицинская помощь (СМП). Однако неправильная тактика лечения может привести к трагическим исходам. Следует помнить, что веса отравлений особенно тяжело переносят дети и пожилые люди.
Разные алкалоиды (наиболее опасные — термостойкие) ядовитых грибов действуют выборочно на различные органы и системы: прежде всего страдает сердечно-сосудистая система, часто поражаются почки, реже желудочно-кишечный тракт, что может вызывать гастроэнтерит (резиноидный и гиромитровый синдромы), печень (фаллоидный синдром и коприновый синдром, аналогичный эффекту дисульфирама при алкогольном употреблении), а также центральная нервная система. В некоторых случаях отмечаются одновременные поражения органов (например, почки и печень при орелановом и мускариновом синдромах). Выборочное токсическое воздействие грибов определяется алкалоидами, содержащимися в них: бледная поганка (фаллоидин и аманитин) вызывает гепато- и нефротоксичность, мухоморы (мускарин и микоатропин) — нейротоксичность (холинолитические эффекты), псилоцибиновые грибы (псилоцин, псилоцибин, баоцибин) — наркотическое (вызывающее галлюцинации) действие, строчки и сморчки (гельвеловая кислота) – гематотоксичность (гемолитическая), нейротоксические (судорожные), нефро- и гепатотоксические действия. Отравления грибами, как правило, бывают случайными (пострадавшие уверены, что ели съедобные грибы) и часто имеют семейный характер. Симптомы отравления могут проявляться через 30 минут и до 24 часов после употребления.
Выделяют отравления грибами с коротким инкубационным периодом (менее 3 часов), при которых быстро развиваются нейротоксическое действие — пантериновый или мускариновый синдром, раздражающее действие на желудочно-кишечный тракт — резиноидный синдром или синдром с антабусоподобным эффектом (протокарпиновый синдром). Эти отравления вызывают мухоморы, волнушки, ложные опята, ложные шампиньоны, сатанинский гриб, навозник.
Мухомор, содержащий мускарин, вызывает мидриаз, брадикардию, рвоту, повышенное потоотделение, слюнотечение и боли в животе (пантериновый синдром). В тяжелых случаях могут наблюдаться затрудненное дыхание, бронхорея, учащение пульса и снижение артериального давления, а также судороги, бред, галлюцинации и коматозные состояния.
Также мухомор содержит мусцимол, что иногда ведет к тахикардии и миозу. В типичных случаях клинические проявления развиваются в течение 2 часов, а при легком отравлении выздоровление может наступить на фоне нетяжелых симптомов в течение суток.
При отравлении волнушками, содержащими мускарин, клиническая ситуация (мускариновый синдром) напоминает отравление мухомором (бронхорея, брадикардия, спазмы кишечника, тошнота, рвота, миоз). Употребление ложных опят, шампиньонов или сатанинского гриба быстро вызывает диспепсию, тошноту и рвоту (резиноидный синдром), у детей может развиться дегидратация, гиповолемия, судороги или олиго- либо анурия.
Изменения зрачка неспецифические — может быть как миоз, так и мидриаз. Отравление навозником развивается только в том случае, если наряду с грибом употребляли алкогольные напитки (антабусный эффект). При этом появляются тахикардия, гипотония, гиперемия лица, в тяжелых случаях — потеря сознания (протокарпиновый синдром).
Клинические проявления начинаются через 2-3 часа, а спустя еще 1-2 часа могут наблюдаться регресс симптомов отравления. При повторном потреблении алкоголя возможно повторное обострение отравления. Все перечисленные отравления грибами с коротким инкубационным периодом, как правило, протекают не в тяжелой форме. Уровень летальности составляет 1%.
К отравлениям с более длинным инкубационным периодом (свыше 3 часов) относятся отравления строчками, сморчками и бледной поганкой. Отравления строчками и сморчками (пик отравления приходится на раннюю весну), содержащие гельвеловую кислоту, могут вызывать распад эритроцитов (острый гемолиз) без предварительной термической обработки.
В строчках есть также гидрометрин — токсичный элемент, подобный яду бледной поганки. Гидрометрин — водорастворимый яд, и после отведения грибов, отваривание которых занимает 10-15 минут, яд оказывается в бульоне. Инкубационный период занимает 3-6 часов.
В клинической практике выделяются следующие синдромы: гастроинтестинальный (диспепсия, боли в животе, тошнота, рвота, диарея), сердечно-сосудистый (гипотония, включая экзотоксический шок), печеночный (острое увеличение размеров печени, желтуха, печеночная недостаточность, а также резкий рост активности печеночных ферментов в крови), почечный (острая почечная недостаточность), гемолитический (появляется через 1-2 суток). Существуют зарегистрированные случаи мгновенной смерти вследствие употребления большого количества строчков. Летальность в таких случаях достигает 50%.
Бледная поганка часто ошибочно принимается за сыроежку, что приводит к тяжелым отравлениям. Бледная поганка и ей подобные ядовитые грибы содержат крайне токсичные вещества: фаллотоксины (фаллоидин, фаллоин, фаллоцидин, фаллизин, фаллин) и аманитотоксины (альфа-, бета-, гамма-аманитины, аманит, амануллин).
Для развития тяжелой интоксикации достаточно съесть хотя бы малую часть гриба. Токсины, всасываясь в желудочно-кишечном тракте, в значительной степени накапливаются в печени (до 60%) и почках (около 3%). Фаллотоксины через 6-12 часов оказывают специфическое гепатотоксическое действие.
Аманитотоксины действуют медленнее — 24-48 часов, но их токсический эффект в 15-20 раз выше, чем у фаллотоксинов. Инкубационный период составляет от 6 часов до 3 суток, при этом токсины могут находиться в крови не более 48 часов. Постепенно нарастающие клинические проявления с многоорганными нарушениями связаны с длительным и отсроченным действием отдельных токсинов, присутствующих в бледной поганке.
На протяжении 2-3 суток после отравления изменения состояния пациента могут быть непредсказуемыми. Развиваются гастроэнтеральные расстройства (рвота, диарея, дегидратация, дизэлектролитемия), которые могут длиться до 3 дней.
После отравления может возникнуть кратковременное улучшение состояния, однако чаще всего уже вскоре начинает развиваться поражение паренхиматозных органов, проявляющееся в виде токсического гепатита (в не желтушной форме). Это сопровождается увеличением уровня АсАт, а затем и АлАт; если уровень АлАт превышает 1500 мг%, это является неблагоприятным предвестником. Врачи должны быть осторожны, поскольку может развиться печеночная кома, а также ДВС-синдром. Восстановление после таких случаев бывает длительным — от 2 до 5 месяцев. В 20% ситуаций токсическое повреждение печени переходит в хроническую форму после отравления. При потреблении бледной поганки и ее родственников, если терапия не была начата до 2-5-го дня, это зачастую оказывается безрезультатным. Летальность в этих случаях варьируется от 50 до 75%.
На догоспитальном этапе при появлении первых признаков острого отравления грибами пациенты подлежат тщательному медицинскому осмотру. При расспросе больного следует попытаться установить вид съеденных грибов, их объем, способ обработки, факт использования в пищу отвара, возможное число пострадавших.
Процедуры лечения должны быть ориентированы на максимально быстрое устранение ядовитых веществ из организма. Не важно, сколько времени прошло с момента отравления, необходимо промыть желудок через зонд, используя от 10 до 15 литров воды комнатной температуры, затем вводят 30-50 г активированного угля. Кроме того, следует дать перорально солевое слабительное (30-40 г магния или натрия сульфата, растворенного в 150-200 мл воды).
Также проводят очищающие клизмы. Затем начинают форсированный диурез: внутривенно вводят 6-10 литров жидкости и 40-60 мг лазикса (после введения 1-2 литров жидкости). Компенсировать потерю жидкости можно с помощью обильного питья, используя раствор Рингера, а Внутривенные капельные введения растворов калия, натрия типа дисоль или трисоль, 5%-ного раствора глюкозы, 0,9%-ного раствора хлорида натрия.
При повторных эпизодах рвоты и поноса вводят полиглюкин по 400 мл. Общий объём жидкости рассчитывается в зависимости от степени гиповолемии. Если наблюдаются симптомы возбуждения или судороги, внутримышечно вводят 2-4 мл 0,5%-ного раствора диазепама. В случаях коматозного состояния и паралича дыхательного центра проводят интубацию и осуществляют искусственную вентиляцию легких.
При отравлении поганками пациентов немедленно госпитализируют. В условиях стационара в первые сутки после инцидента делают гемосорбцию (реже гемодиализ, гемофильтрацию, перитонеальный диализ, лимфосорбцию, лимфодиализ), а также корректируют свертываемость крови с применением гепарина. В случаях отравления мухоморами вводят 1-2 мл 0,1%-ного раствора атропина (внутривенно или подкожно) до момента прекращения симптомов интоксикации.
Ольга ТКАЧЕВА, профессор.
Владимир МОСКВИЧЕВ,
кандидат медицинских наук.
Кафедра клинической фармакологии МГМСУ.
Национальное научно-практическое общество скорой медицинской помощи.
Причины возникновения карпального туннельного синдрома
На развитие карпального туннельного синдрома (синдрома запястного канала) могут повилять разные факторы, например, сдавливание срединного нерва в результате травматического воздействия с последующим отеком окружающих тканей. Привести к заболеванию могут и микротравмы, получаемые человеком в результате трудовой активности, например, если его работа связана с тяжелыми физическими нагрузками, с нагрузками вибрационными или резкими перепадами температур.
К профессиям, подверженным риску, относятся:
- активные пользователи ПК: программисты, геймеры, менеджеры;
- пианисты, барабанщики;
- художники;
- швеи;
- сурдопереводчики;
- работники конвейерного производства и другие.
Синдром карпального канала может развиваться у представителей обоих полов в любом возрасте, но чаще подвержены ему женщины старше 40 лет, что, возможно, связано с их профессиональной деятельностью или гормональными изменениями в организме.
Факторы, которые могут стать причиной развития синдрома карпального канала:
- травмы с последующим отеком конечности: повреждения, вывихи, переломы;
- хроническая сердечная недостаточность и другие нарушения сердечно-сосудистой системы;
- опухоли и новообразования в области сухожилий и связок;
- сахарный диабет или болезни щитовидной железы;
- туберкулез;
- хронические склерозы, васкулиты, артриты;
- почечная недостаточность;
- избыточный вес у пациента;
- пьянство, табакокурение.
Каждый из этих факторов может спровоцировать возникновение карпального туннельного синдрома кисти. Заболевание часто развивается постепенно: сперва вызывается травматизация, затем возникает неинфекционное воспаление, наблюдается отек подкожно-жировой клетчатки в области запястья. Без своевременного вмешательства процесс может стать цикличным — повторная травматизация приводит к усилению воспаления и отека. Постепенно заболевание прогрессирует, переходя в хроническую стадию.
Лечение
С учетом короткого инкубационного периода (20–30 минут), большая часть грибных токсинов удаляется путем промывания желудка. Вводят сорбент. При отравлениях средней тяжести и тяжелых формах необходимо проводить форсированный диурез, кишечный лаваж, при необходимости используются активные детоксикационные методы — гемофильтрация, гемосорбция, плазмаферез.
Хорошие результаты наблюдаются при внутривенном введении 0,5% раствора витамина С (до 5-7 мл/сут на растворе глюкозы).
При развитии острой сердечно-сосудистой недостаточности назначают препараты гемодинамического действия: декстран (полиглюкин), допамин и др.
Для купирования тревожных состояний применяют седативные препараты. В случае судорог вводят бензодиазепины (диазепам, клоназепам) и витамин В6 (25 мг/кг: половина дозы внутримышечно, вторая половина — внутривенно на протяжении 3 часов).
При сильной рвоте стоит применить метоклопрамид (церукал) и антигистаминные препараты.
Классификация кори
Существует два типа кори: типичная и атипичная, а по степени выраженности симптомов болезнь делится на лёгкую, среднюю и тяжёлую формы. В зависимости от способности организма справиться с инфекцией, возможно как легкое, так и осложнённое течение заболевания.
- температура 38–39 °C;
- насморк;
- грубый сухой кашель;
- тошнота;
- покраснение слизистых — конъюнктивит;
- интоксикация — проявляется слабостью, ознобом, головной болью и снижением аппетита.
В начальный период кори, помимо общих симптомов, появляются специфические. При раннем обращении за медицинской помощью они помогают врачу быстро установить правильный диагноз. К таким симптомам относятся коревая энантема и пятна Бельского — Филатова — Коплика.
Коревая энантема — это пятна розовато-красного цвета неправильной формы размером от 3 до 5 мм, которые появляются на слизистой оболочке мягкого и твёрдого неба на 2-3-й день болезни. Через 1-2 дня такие пятна сливаются и становятся неразличимыми на фоне общего покраснения слизистой.
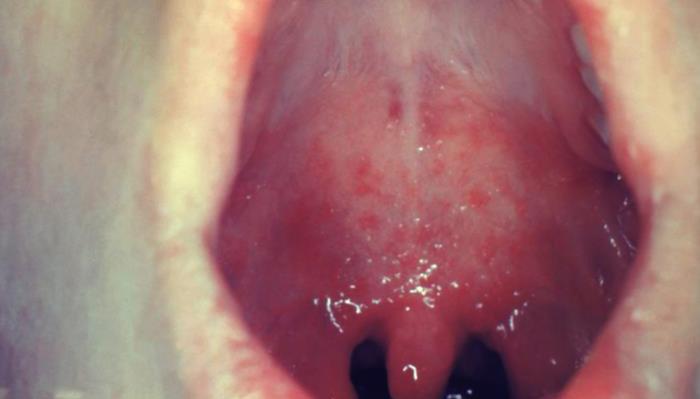
Коревая энантема (пятнистая ангина) на слизистой оболочке мягкого неба у пациента с корью третьего дня заболевания
Пятна Бельского — Филатова — Коплика — это белесоватые точки на слизистой щек и возле коренных зубов, реже на губах или дёснах. Они напоминают песчинки размером 1–2 мм с красным ободком. Эти пятна возникают в результате мелкого шелушения клеток эпителия слизистых, не сливаются и держатся в течение 2–3 дней.
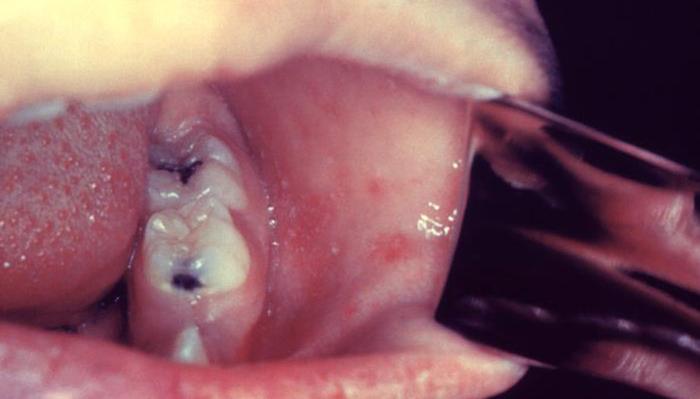
Пятна Бельского — Филатова — Коплика на слизистой щек являются признаком начала кори
Пик болезни (катаральный период) — это этап, когда проявляется обильная сыпь (экзантема). На 3-4-й день она появляется за ушами, на носу и по линии роста волос, затем распространяется на лицо и шею, а потом вниз: на туловище, руки и, в последнюю очередь, на ноги. Ладони и подошвы обычно остаются незатронутыми.
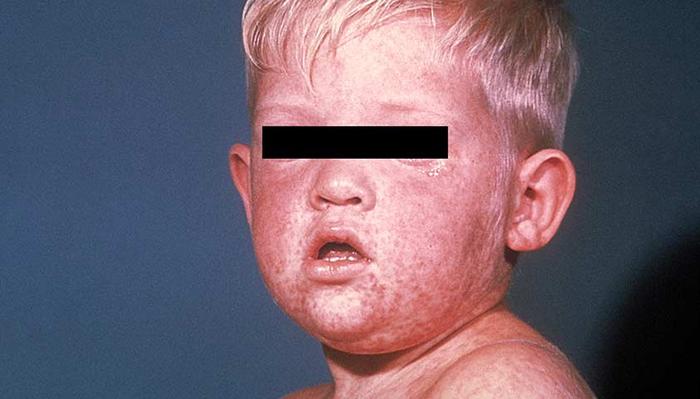
Типичный вид пациента с корью в период высыпаний: одутловатое лицо, затруднённое носовое дыхание, сухие губы, слезящиеся глаза
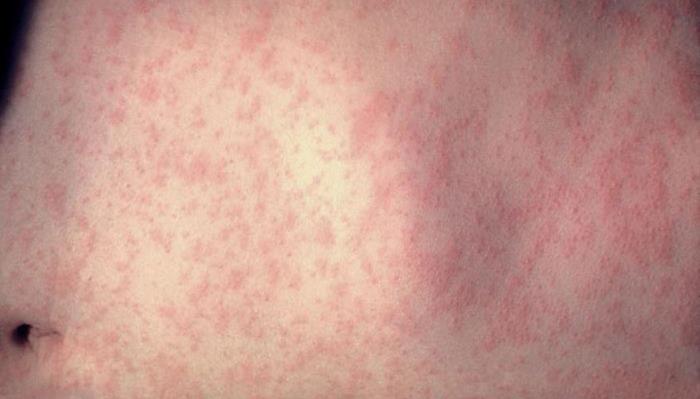
Разрозненные элементы сыпи при кори вскоре объединяются в крупные очаги

Ярко-розовые элементы сыпи появляются на фоне неизменённой кожи и часто соединяются между собой (пятнисто-папулёзная сыпь). Чем более обильные высыпания, тем тяжелее состояние пациента с корью.

Как правило, к концу катарального периода температура у пациента снижается до субфебрильных значений (37–37,5 °C), состояние улучшается. Но когда появляются высыпания, температура вновь поднимается до 39–40 °C, а симптомы интоксикации усиливаются.
Человек, инфицированный корью, может передавать вирус другим людям за 4 дня до появления первых симптомов и до 4-го дня высыпаний.
Этап выздоровления — это период пигментации, который начинается с 3–4-го дня после появления сыпи и длится от 1 до 2 недель. Высыпания темнеют, становятся медно-коричневыми и исчезают в том же порядке, в котором появились. Исчезновение элементов сыпи сопровождается легким шелушением и зудом, но следов на коже не остается.
В этот период также улучшается общее состояние пациента: температура нормализуется, кашель уменьшается. Иммунная защита после инфекции, как правило, сохраняется на всю жизнь.
Случаи повторного заболевания корью наблюдаются очень редко, основные причины сводятся к серьёзным недостаткам иммунной системы, связанным с ВИЧ, опухолевой патологией или лечением иммунодепрессантами.
Особенности течения атипичной кори
Классическое (типичное) течение кори проявляется в большинстве случаев, однако иногда болезнь может иметь особенности в своей форме.
Бессимптомная форма. При этом варианте клинические проявления отсутствуют, и факт заражения можно выявить только с помощью лабораторных исследований.
Стёртая форма. Напоминает ОРВИ с лёгким течением — слабые катаральные проявления (насморк, кашель) и невыраженная интоксикация. Высыпаний при этой форме кори нет.
Митигированная форма (от лат. mitis — «лёгкий»). Инкубационный период может длиться до 21 дня, но при этом укорачиваются все остальные стадии: катаральная, период высыпаний и пигментации. Симптоматика проявляется слабо, температура минимальна, нарушается последовательность высыпаний, выздоровление происходит быстро — за 2–3 дня.
Абортивная форма (от лат. abortus — «прерывание»). Развивается типично вплоть до 1–2 дня высыпаний, после чего симптомы резко исчезают. Пациент начинает чувствовать себя лучше, новые элементы сыпи не появляются — высыпания затрагивают только лицо и верхнюю часть туловища.
Геморрагическая форма. Характеризуется множественными кровоизлияниями как в кожу, так и во внутренние органы, а также тяжелым общим состоянием. Это состояние может стать причиной летального исхода.
Гипертоксическая форма. Протекает с выраженным синдромом интоксикации на фоне очень высокой температуры тела (40 °С и выше). Пациенту необходима немедленная госпитализация.
Этиология карциноидного синдрома
Карциноидные опухоли кишечника обычно не проявляют симптомы до тех пор, пока не образуют метастазы в печени. Это связано с тем, что их вещества быстро разрушаются ферментами в крови и печени в портальной системе, например, серотонин разрушается печеночной моноаминоксидазой. При возникновении метастазов в печени, секрет опухолей поступает через печеночные вены в общий кровоток. В отличие от этого, выделения первичных опухолей легких и яичников не попадают в портальную систему и могут вызывать различную клиническую симптоматику. В редких случаях карциноидные опухоли, распространяющиеся абдоминально, могут выбрасывать свои продукты прямо в лимфатические сосуды или системный кровоток, что также приводит к появлению симптомов.
Серотонин, который является основным гормоном, вырабатываемым карциноидными опухолями, воздействует на гладкую мускулатуру, что может вызывать диарею, спастические боли и нарушения всасывания. Гистамин и брадикинин, которые вырабатываются в меньших количествах, приводят к приливам крови благодаря своему сосудорасширяющему действию.
Вопрос о роли простагландинов и различных полипептидных гормонов, синтезируемых клетками паракринной системы, требует дальнейшего исследования. В некоторых случаях при карциноидных опухолях может наблюдаться повышение курионического гонадотропина человека и панкреатического полипептида в крови.
Симптомы и признаки карциноидного синдрома
Наиболее частым (и зачастую ранним) симптомом карциноидного синдрома является
некомфортная гиперемия, часто затрагивающая голову и шею.
Покраснение часто провоцируется эмоциональным стрессом или приемом пищи, горячих напитков или алкоголя.
Цвет кожи может резко меняться – от бледного или красноватого до фиолетового.

У пациентов с поражением клапанов сердца могут возникать шумы при аускультации. Обследование сердца требует внимательности и умения различать незначительные изменения в частоте и времени их появления. Медицинские работники, имеющие проблемы со слухом, могут использовать другие методы.
Дополнительную информацию можно найти здесь. У некоторых пациентов может развиваться свистящее дыхание из-за бронхоспазма, а другие могут страдать от снижения либидо и эректильной дисфункции. Эректильная дисфункция – это неспособность достичь или поддержать необходимую для полового акта эрекцию. Большинство случаев связано с сосудистыми и неврологическими проблемами. Дополнительные сведения находятся здесь. Пеллагра, которая развивается в результате дефицита ниацина, встречается довольно редко в странах с низким уровнем продовольственной безопасности. Клинические проявления включают три «D» и характеризуются локализованной пигментной сыпью. Дополнительные сведения.
Симптомы синдрома Конна
- Симптомы, возникающие из-за избытка альдостерона, можно разделить на три группы.
- Неутомимая жажда и увеличенное мочеиспускание являются самыми распространенными и заметными проявлениями заболевания. В некоторых случаях суточный объем мочи может достигать 10 литров.
- Резкое повышение артериального давления, которое не поддается стандартным гипотензивным средствам, может вызывать тошноту и головокружение, временами даже рвоту.
- Изменение уровня минералов в крови может приводить к судорогам и предрасположенности к ним.
При обнаружении хотя бы одного из вышеописанных симптомов следует немедленно обратиться к врачуонкологу для дальнейшего обследования. Особых, специфических и уникальных проявлений, по которому возможно было бы безошибочно определить наличие у пациента Синдрома Конна, не существует. Поэтому обследование, которое назначит врач, будет комплексным:
- будут проведены лабораторные исследования: оценка активности альдостерона, биохимический анализ на содержание кальция и калия, определение уровня ренина;
- будут выполнены инструментальные исследования: УЗИ и КТ брюшной полости, а также сцинтиграфия с использованием радиоактивного йода-131.
Лечение Синдрома Конна
Поскольку симптомы данной патологии могут негативно влиять на функционирование других органов, большинство терапевтических подходов направлено на предотвращение потенциальных осложнений.
Хирургическое вмешательство требуется тем пациентам, у которых заболеванию способствовала альдостерома надпочечников. Операция может включать частичное или полное удаление пострадавшего органа. За три месяца до операции пациент должен начать прием гипотензивных и диуретических лекарств.
Послеоперационный восстановительный период варьируется от трех до пяти дней. Пациент будет находиться под наблюдением эндокринолога, который должен контролировать уровень ренина и альдостерона.
Основные направления консервативного лечения заключаются в следующем:
- применение лекарств и инъекций для нормализации артериального давления;
- использование диуретиков;
- прием калийсберегающих средств для устранения гипокалиемии.
В процессе лечения пациенту рекомендуется придерживаться строгой диеты, ограничивающей потребление поваренной соли до 2 граммов в день. Рекомендуется употреблять домашнюю пищу, исключая ароматизаторы и другие добавки. Употребление алкоголя, кофеина и крепкого чая, а также прочих продуктов, способствующих повышению артериального давления, строго запрещено.
Опыт других людей
Мария, 28 лет, учительница: «Я столкнулась с коприновым синдромом после серьезного стресса на работе. Психотерапевт посоветовал мне вести дневник, в который я записываю свои мысли и эмоции. Это помогает мне разобраться в себе и не зацикливаться на своих чувствах. Также я начала заниматься йогой — почувствовала, что это успокаивает и помогает взглянуть на проблему с другой стороны.»
Иван, 35 лет, инженер: «У меня был период, когда я страдал от копринового синдрома. Я пробовал разные методы, но меня пугает не сам синдром, а его последствия. В итоге я пошел к врачу и начал принимать легкие антидепрессанты. Это значительно улучшило моё состояние. Также стал чаще общаться с близкими друзьями, о своих переживаниях. Очень помогает поддержка родных.»
Елена, 45 лет, маркетолог: «Когда я узнала о коприновом синдроме, мне стало страшно. Я не знала, как с этим справиться. Обратилась к психотерапевту, который предложил мне пройти курс когнитивно-поведенческой терапии. Это действительно изменило моё восприятие своих страхов. Кроме того, я начала читать книги по самопомощи и работы известных психологов, что также помогло мне разобраться в своих чувствах.»
Вопросы по теме
Какова роль диеты в лечении копринового синдрома?
Диета может играть важную роль в лечении копринового синдрома. Рекомендуется избегать высокожировой пищи и углеводов, что может помочь улучшить пищеварение и снизить проявления синдрома. Рассматривайте возможность консультации с диетологом, который сможет предложить сбалансированное меню, учитывающее индивидуальные потребности. Кроме того, употребление большого количества клетчатки может способствовать улучшению работы кишечника, что также важно при этом заболевании.
Какие методы психотерапии могут помочь при коприновом синдроме?
Психотерапия может оказаться полезной, особенно если коприновый синдром вызывает эмоциональные затруднения или психологический дискомфорт. Когнитивно-поведенческая терапия помогает пациентам осознать и изменить негативные мысли и поведения, связанные с их состоянием. Также можно рассмотреть занятие медитацией и релаксацией, что может снизить уровень стресса и улучшить общее самочувствие. Важно помнить, что психическое здоровье неразрывно связано с физическим состоянием, и работа с психотерапевтом может стать важным шагом в лечении.
Как можно улучшить качество жизни пациента с коприновым синдромом на повседневном уровне?
Улучшение качества жизни при коприновом синдроме может включать в себя несколько простых, но эффективных шагов. Рекомендуется вести активный образ жизни, включая регулярные физические упражнения, которые способствуют улучшению обмена веществ и общего самочувствия. Важно также уделять внимание режиму сна — полноценный отдых помогает организму восстанавливаться. Наконец, стоит наладить социальные связи: общение с друзьями и семьей может стать важной поддержкой в трудные моменты.
