Лазер в медицине — это устройство, которое генерирует сильно сфокусированный свет. Этот свет обладает особыми свойствами, позволяющими его использовать для различных медицинских процедур, например, для удаления новообразований, коррекции зрения или лечения кожи.
Основное преимущество лазеров заключается в том, что они помогают проводить операции с высокой точностью и минимальной травматичностью. Это позволяет врачам добиваться лучших результатов и сокращать время восстановления пациента после процедур.
Медицинские возможности лазерной терапии
Лазерная терапия представляет собой лечебную методику, в которой используется узкий и мощный световой поток — лазерное излучение. Этот способ может применяться для лечения множества различных патологий и состояний. В данной статье мы подробно рассмотрим эту технологию и её применение в физиотерапевтической практике.
Лазер был создан в 1917 году, однако его практическое использование в медицинских целях началось лишь спустя много лет. Первоначально лазеры начали применяться в хирургии, и уже в 1961 году они использовались для удаления опухолей и резекции тканей. Это новшество привнесло большую точность и минимальную инвазивность в хирургические процедуры, а затем его применение распространилось и на другие области медицины.
В 1967 году была проведена первичная лазерная терапия для лечения заболеваний роговицы, что открыло новые горизонты в офтальмологии, позволив успешно справляться с такими заболеваниями, как глаукома, катаракта, диабетическая ретинопатия и прочими.
В последующие десятилетия лазерные технологии претерпели значительное развитие, и на их основе были созданы новые типы лазеров, работающих на различных длинах волн и имеющих специфические медицинские назначения.
Современное использование лазерной терапии
- Для восстановления тканей после травм и оперативных вмешательств, а также для снижения болевого синдрома. Лазерное излучение проникает в ткани, активируя ремонтные процессы и уменьшая воспаление.
- Для ускорения заживления ран. Лазеротерапия помогает активировать клетки, отвечающие за регенерацию тканей, что способствует более быстрому заживлению различных повреждений.
- В лечении заболеваний опорно-двигательного аппарата, таких как остеоартрит коленного или голеностопного суставов, обеспечивая уменьшение воспалительных процессов и болей.
- Для улучшения кровоснабжения: лазеротерапия расширяет капилляры и способствует лучшей микроциркуляции в тканях, что помогает обеспечить их необходимыми кислородом и питательными веществами.
- В терапии кожных заболеваний, включая псориаз, акне, рубцы, дерматиты и вирусные инфекции.
- Для оказания помощи при заболеваниях органов зрения: глаукоме, диабетической ретинопатии, макулодистрофии.
- В урологии как часть комплексной терапии мочекаменной болезни.
- В неврологии для лечения болевого синдрома в области шеи, спины, радикулопатий, межпозвонковых грыж и туннельных синдромов.

Лазерное излучение в медицинской практике
Термин «лазер» является сокращением от английского словосочетания «Light Amplification by Stimulated Emission of Radiation», что в переводе означает «усиление света за счет стимулированного излучения».
Лазер представляет собой устройство, которое генерирует когерентный световой поток через оптическое усиление, основанное на вынужденном излучении электромагнитных волн. С его помощью можно получать узкие и сфокусированные лучи света (длина волны от 0,1 до 1000 мкм), которые находят применение в различных областях, включая медицину, производство и научные исследования.
Благодаря небольшой расходимости луча, плотность потока мощности может достигать значений 1016 …1017 Вт/м2. Эффекты воздействия (тепловые, фотохимические, механические и другие) зависят от того, как лазерное излучение взаимодействует с тканями, а также от энергетических и временных характеристик излучения и свойств облучаемых тканей и органов.
Все медицинские лазерные устройства классифицируются по ряду показателей: основным (длина волны (λ), мощность, режим генерации) и регулируемым характеристикам дозировки (длительность воздействия, энергия, частота, плотность потока мощности, а для импульсных лазеров — импульсная мощность).
Длина волны (λ) определяет, на какую глубину лазер проникает в ткани. Считается, что лазер с длиной волны 0,63 мкм проникает на глубину 1 см (в диапазоне от 0,5 до 2 см), с 0,89 мкм — до 3–4 см, с 0,96 мкм — до 5–7 см. В физиотерапевтической практике наибольшее распространение получили устройства с «красным» лазерным излучением (λ = 0,63 мкм) и инфракрасные лазеры (λ = 0,89 мкм, λ = 0,95 мкм, λ = 1,02 мкм и другие).
Выходная мощность лазерного излучения имеет значение для итогового воздействия на ткани (результат может варьироваться от усиления клеточного метаболизма до разрушения тканей). В лазерной хирургии используются лазеры с мощностью от нескольких десятков до тысяч ватт. В физиотерапии применяются низкоинтенсивные аппараты, где выходная мощность не превышает 60–70 милливатт (мВт).
Режим работы лазера — импульсный, непрерывный или модулированный — влияет на метод воздействия на ткани. В непрерывном режиме энергия, которую лазер выделяет, остается равномерной в любое время, в то время как в импульсном режиме излучение генерируется порциями с заданной частотой.
Кроме того, лазеры классифицируются по типу рабочего вещества, которое является источником фотонов света. Большинство современных лазеров — полупроводниковые.
По степени потенциальной опасности лазеры делятся на четыре категории на основании риска биологических повреждений. Каждый лазер должен быть помечен одним из четырех классов:
Класс I — лазеры, не обладающие известными уровнями опасности для здоровья.
Класс II — маломощные видимые лазеры, превышающие нормы класса I, но имеющие мощность не более 1 мВт.
Класс IIIA — лазеры средней мощности, опасные только при прямом наблюдении.
Класс IIIB — лазеры умеренной мощности.
Класс IV — мощные лазеры, потенциально опасные для наблюдения при любых условиях.
Лазерная медицина охватывает широкий спектр направлений, включая диагностику, терапию и хирургию. Лазеры низкой интенсивности способствуют регенерации тканей и обеспечивают альтернативу методам иглоукалывания.
В косметических процедурах часто используют диодные и пикосекундные лазеры, которые позволяют проводить множество новых безболезненных процедур.
Различия между лазерной терапией и лазерной физиотерапией
Цель использования:
- Лазерная терапия нацелена, в основном, на лечение различных недомоганий, где оказывается терапевтическое воздействие на ткани.
- Лазерная физиотерапия — это более обширный подход, который включает в себя и профилактику заболеваний.
Метод воздействия:
- Лазерная терапия направлена на воздействие конкретно на очаг заболевания с целью уничтожения бактерий.
- Лазерная физиотерапия рассматривает лазер как часть комплексного метода лечения.
Показания и задачи:
- Лазерная терапия чаще всего используется для устранения кожных заболеваний, воспалительных процессов и болевого синдрома.
- Лазерная физиотерапия применяется для лечения более широкого спектра заболеваний.
Области использования:

Лазерная терапия
Лазерная терапия — это высокоэффективная методика, использующая лазер для лечения множества заболеваний. Она находит применение в различных медицинских областях, таких как дерматология, стоматология, кардиохирургия и других.
Для диагностики и назначения лечения рекомендуется обратиться к специалисту для проведения клинических исследований, поскольку эффективность процедуры зависит от стадии болезни, состояния больного и других факторов. Процедуры обычно занимают до 30 минут, а курс лечения может включать от трех до пятнадцати сеансов. Лечение рекомендуется проводить ежедневно, и в случае необходимости курс можно повторить через несколько месяцев для фиксирования результата. Этот метод не имеет побочных эффектов и может быть использован даже у детей с заболеваниями нервной системы.
Основные виды лазерного воздействия
Лазерная терапия использует низкоинтенсивное лазерное излучение для активизации восстановительных процессов в организме. Она показывает высокую эффективность в лечении заболеваний двигательной системы, нервной системы и служит для профилактики остеохондроза и лечения язвенных заболеваний. Одним из ее преимуществ является способность проникать глубоко в ткани, стимулируя восстановительные процессы и обеспечивая анальгезирующий эффект.
Методы воздействия подразделяются на два типа:
- Стабильный: аппарат фиксируется на обработанном участке.
- Лабильный: аппарат передвигается по обработанной области.
Клинические результаты лазерной терапии
Исследования продемонстрировали высокую эффективность низкоинтенсивной лазерной терапии (по некоторым данным, успешность лечения составляет от 67% до 98%). Воздействие происходит на разных уровнях, обеспечивая комплексный подход:
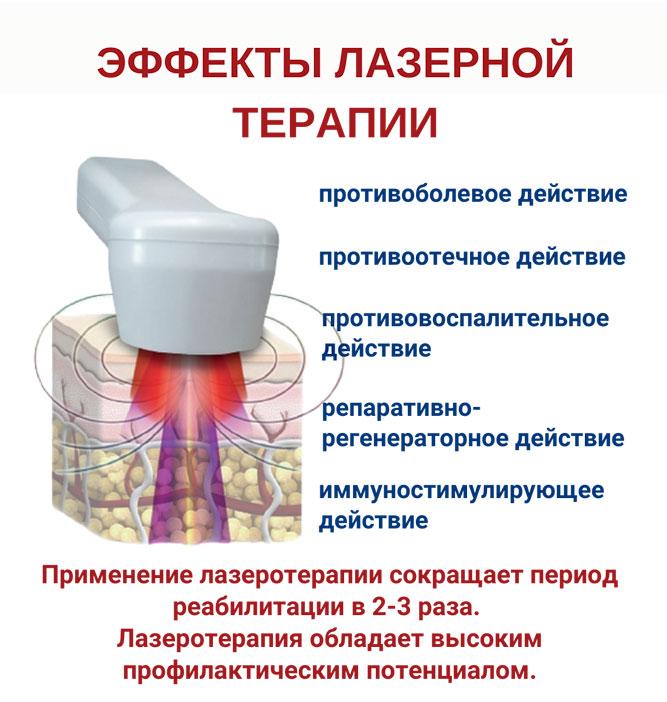
- На клеточном уровне НИЛИ влияет на активность мембран клеток, что способствует синтезу аденозинтрифосфата (АТФ) в митохондриях, активирует ядерный аппарат клетки, а также усиливает окислительно-восстановительные процессы и метаболизм. Это приводит к улучшению клеточной пролиферации.
- На уровне органов снижается чувствительность болевых рецепторов, уменьшается длительность воспалительных процессов, ослабевает отечность. Также улучшается насыщение тканей кислородом и микроциркуляция.
Обратите внимание: в некоторых случаях усиление симптомов может произойти после начала лазерной терапии. Это может свидетельствовать о благоприятном прогнозе, так как указывает на высокую реакцию организма на воздействие методики НИЛИ.
Помимо высокой эффективности, лазерная терапия обладает значительным профилактическим потенциалом и способствует быстрому восстановлению после лечения. Также она совместима с медикаментозными средствами, усиливая их эффекты.
Как врачи, так и пациенты ценят эту методику за отсутствие негативных последствий и побочных эффектов. Недостаток инвазивности и комфортность процедур также играют важную роль.
Противопоказания для лазерной терапии
Существуют определённые противопоказания для применения лазерного лечения:
- Индивидуальная непереносимость на лазерное воздействие;
- Беременность;
- Наличие искусственного кардиостимулятора;
- Хронические заболевания с выраженными патологиями, такие как:
- явный тиреотоксикоз;
- гипертония III степени;
- раковые заболевания;
- недостаточность кровообращения II и III стадий;
Для детей младше 14 лет лечение лазером проводится только под строгим контролем врача.
Порядок проведения лазерной терапии
Курс лазерной терапии назначается врачом после консультации с пациентом и диагностической оценки. Перед началом процедур определяется оптимальный метод воздействия и рассчитываются параметры излучения.
Лазеротерапия обладает накопительным эффектом, поэтому рекомендуется проводить курсы из 10-15 сеансов физиотерапии.
Эффективность лазерной терапии
Эффективность лазерной терапии во многом зависит от используемого оборудования. Для достижения наилучших результатов необходимы современные лазеры, обладающие разнообразными насадками и режимами работы, а также смарт-функциями для точного подбора параметров процедур. Приборы нового поколения значительно упрощают работу физиотерапевтам и позволяют врачу достигать клинических улучшений у пациентов в кратчайшие сроки.
