Статья носит информационный характер, не является индивидуальной медицинской рекомендацией. Имеются противопоказания, необходима консультация специалиста.
Блокировка почки требует немедленного вмешательства, иначе острой формой заболевания может развиться хроническая недостаточность почек. Лечение блокировки почки зависит от ее причины и может включать в себя применение медикаментов, диету, процедуры дренирования, а также хирургическое вмешательство.
Следующие разделы статьи будут посвящены причинам возникновения блокировки почки, симптомам данного состояния, методикам диагностики и лечения, а Важности своевременного обращения к врачу. Узнайте, как справиться с этой проблемой и сохранить здоровье своих почек!
Блокировка почки: как лечить
Блокировка почки, или почечная колика, может вызвать острую боль в поясничной области и привести к серьезным осложнениям, если не получит своевременного лечения. Давайте рассмотрим основные методы лечения этого состояния.

Консервативное лечение
В большинстве случаев блокировка почки вызвана камнями в мочеточнике. Для их удаления и облегчения симптомов применяются следующие методы:
- Пить большое количество воды для способствования выведению камней;
- Принимать препараты для расширения мочеточника и облегчения боли;
- Проводить ударно-волновую терапию для разрушения камней;
- Проходить процедуру литотрипсии для раздробления камней.
Хирургическое вмешательство
В случае, если консервативные методы не приносят ожидаемого результата, может потребоваться хирургическое вмешательство. К ним относятся:
- Эндоскопическое удаление камня при помощи специального оборудования;
- Лапароскопическая операция для удаления камня через небольшие надрезы;
- Открытая хирургия, когда другие методы оказываются неэффективными.
В любом случае, первым шагом при блокировке почки должно быть обращение к врачу для точного диагноза и определения наиболее подходящего метода лечения.
Нефропротекция и консервативное лечение
Любая патология, оказывающая отрицательное воздействие на почки, может привести к прогрессивной дегенерации нефронов. При продолжительном прогрессировании заболевания, уничтожение нефронов происходит постепенно, и оставшиеся неповрежденными нефроны на себя берут функцию погибших, поэтому длительное время самочувствие и состояние пациентов остается благоприятным. Однако, с увеличением нагрузки на оставшиеся нефроны, они быстрее истощаются и погибают. Такой самопрогрессирующий механизм присущ любым стадиям почечных заболеваний. К сожалению, в большинстве случаев этот процесс необратим, и рано или поздно приводит к развитию хронической почечной недостаточности (ХПН).
Однако стоит заметить, что прогрессирование хронической болезни почек можно замедлить, тем самым отсрочив (возможно, на долгое время) потребность в диализе или трансплантации. Нефрологи называют это защитой почек — нефропротективной терапией.
Более подробно: основными взаимосвязанными механизмами, которые ускоряют потерю оставшихся нефронов, являются избыточная фильтрация и белок. Проще говоря, оставшиеся нефроны, принимая на себя дополнительную нагрузку, фильтруют кровь под высоким давлением (гиперфильтрация), что приводит к расширению пор клубочкового фильтра и проникновению большего количества белка, который, находясь в неправильном месте, наносит повреждения почечной ткани. В результате этого увеличивается потеря белка с мочой.
Чтобы замедлить процесс повреждения нефронов, необходимо ограничить их перегрузку. Далее мы рассмотрим основные способы достижения этой цели:
- Уменьшение потребления белка
- Использование фармакологической защиты
- Нормализация артериального давления
- Следование низкосолевой диете
- Коррекция анемии
Ограничение потребления белка способствует снижению гиперфильтрации и уменьшению метаболических нарушений. Когда говорят о сокращении потребления белка, это никоим образом не означает отказ от белковой пищи. Белки необходимы как здоровому человеку, так и пациенту с хронической почечной недостаточностью: при развитии дефицита белка все системы и органы будут страдать очень быстро.
Однако, если здоровый индивидуум может без каких-либо видимых негативных последствий потреблять избыток белка, то пациенту с продвинутой стадией хронической почечной недостаточности это крайне не рекомендуется. При поглощении белка из кишечника, он разлагается на аминокислоты, определенное количество которых будет использоваться для образования собственных белков, а излишки будут использоваться для производства энергии (в случае физической активности) или превращаться в жиры (как резерв энергии, поскольку животные организмы, в отличие от растений, не способны накапливать питательные вещества в другой форме).
Получение энергии (или жиров) из белков (вместо углеводов, как желательно) является метаболически невыгодным процессом: аминокислоты содержат большое количество азота, который должен быть отброшен. Этим занимаются почки. Если здоровые почки справляются с этим повышенным азотным нагрузкой, то для пациентов с хронической почечной недостаточностью (ХБП), у которых количество нефронов уменьшено и которые уже работают с перегрузкой, такая ненужная работа становится дополнительным фактором повреждения.
С другой стороны, длительное ограничение потребления белков ниже разумного предела приводит к недостаточности белковой энергии. Разумным компромиссом является диапазон от 0,6 до 0,8 г/кг веса/сутки, который в настоящее время рекомендуется для пациентов с ХБП IV стадии (о методах оценки потребления белка см. раздел о диете).
Существует множество факторов, которые могут влиять на рекомендуемую потребность в белке. В случаях значительной потери белка с мочой, острых или обострениях хронических воспалительных заболеваний, а также при низком уровне альбумина в крови и других признаках недостатка белково-энергетические, требуется дополнительное питание белком. Ограничение потребления белка должно быть определено врачом в зависимости от степени ограничения.
Некоторые фармакологические препараты могут помочь нефронам сохранить свою функцию и избежать саморазрушения.
Для сохранения оставшихся нефронов рекомендуется использовать следующие препараты:
- блокаторы рецепторов ангиотензина (валсартан, ирбесартан, лозартан и другие)
- Ангиотензин-превращающий фермент ингибиторы (от классических эналаприла и лизиноприла до более сильных периндоприла, квиноприла и фозиноприла)
- Ренин прямые ингибиторы (разилес)
Не забывайте, что только врач может назначать конкретные препараты пациенту.
Для снижения нагрузки на почки также можно нормализовать артериальное давление. Упомянутые выше группы лекарств являются мощными средствами для понижения кровяного давления, однако они не обеспечивают нефропротекцию у пациентов с нормальным артериальным давлением.
Основным показателем эффективности данных препаратов является сокращение потери белка с мочой, поэтому увеличение их дозировки рекомендуется только после достижения нормального артериального давления и до той дозы, которую пациент может перенести наиболее комфортно. Указанные группы лекарств не являются взаимозаменяемыми, а представляют собой взаимовыгодное дополнение как в отношении защиты почек, так и в коррекции артериального давления.
Основываясь на механизме действия данных лекарств (который заключается в блокировке излишней гиперфильтрации), можно ожидать, что после начала лечения клубочковая фильтрация немного сократится — ведь мы стремимся убрать избыточную нагрузку с нефронов! В результате уровень креатинина в крови может немного увеличиться. Это не является побочным эффектом препарата: допускается повышение креатинина на 30%. Однако на фоне лечения его увеличение будет происходить значительно медленнее, так как нашей целью является замедление потери почечной функции, а не поддержание определенного уровня креатинина. Повышение уровня калия в крови может стать основанием для уменьшения дозы или отмены препарата.
Нередко пациенты приспосабливаются к повышенному артериальному давлению и ощущают себя хуже, если давление снижается ниже обычного. Единственный путь здесь заключается в медленном, но настойчивом приближении к нормальному давлению. И в этом процессе оптимальными являются блокаторы ангиотензиновых рецепторов как лекарства с лучшей переносимостью; в меньшей степени – ингибиторы АПФ (которые имеют определенные побочные эффекты) и другие препараты.
Вы можете попытаться уговорить врача на то, что вам лучше с сохранением привычного давления; врач может не сопротивляться вашему давлению и делать вид, будто согласился, но вы не сможете договориться с почками: каждое повышение артериального давления на 10 мм рт. ст. увеличит скорость потери почечной функции.
Целевое значение артериального давления не должно превышать 140 и 90 мм рт. ст. Кроме того, если у вас уровень потери белка превышает 1 грамм в день, целевым значением АД должно быть 130 и 80 мм рт. ст.!
Другой группой лекарств, которые замедляют прогрессирование хронической почечной болезни, являются статины — препараты, обычно применяемые для лечения нарушений обмена липидов. Их использование также оправдано у пациентов, страдающих нарушениями обмена липидов (см. ниже), но они способны замедлить потерю почечной функции даже у пациентов с нормальным уровнем липидов.
К сожалению, среди пациентов с продвинутыми стадиями хронической почечной болезни (особенно при значительной потере белка с мочой) таких пациентов немного.
Также имеется нефропротективный эффект от некоторых лечебных мероприятий, направленных на другие синдромы, характерные для пациентов с ХБП.
Прежде всего, необходимо придерживаться низкосолевой диеты. Правильным ограничением будет потребление 6–7 г соли в день (включая соль, содержащуюся в продуктах). Вы можете отслеживать свое потребление соли, основываясь на информации на упаковках продуктов или специальных таблицах, или просто помнить, что животные в природе отлично справляются без дополнительных источников соли: достаточное количество ее содержится в большинстве продуктов питания, а соль и соленые приправы — вредная привычка цивилизации!
Основным эффектом низкосолевой диеты является улучшение контроля артериального давления. Но даже пациенты с нормальным давлением, конечно, получат выгоду от ограничения потребления соли: перегрузка оставшихся почечных единиц все равно уменьшится.
- Соле-теряющая почка
- Соле-теряющая почка относится к группе редких заболеваний, при которых организм выводит избыток соли, вызывая нарушения в работе почек. В некоторых случаях даже необходимо увеличить количество потребляемой соли.
- Коррекция анемии и ее влияние на почки
- Коррекция анемии имеет положительный эффект на почечную ткань. Улучшенная оксигенация почек помогает снизить негативное воздействие на них и способствует их защите. Установлено, что целевое значение гемоглобина для пациентов с хронической почечной недостаточностью III-IV стадии составляет 120 г/л. Терапия эритропоэтином эффективна у преддиализных пациентов, и она широко используется.
- Учет двух обстоятельств
- При применении терапии эритропоэтином у преддиализных пациентов необходимо принимать во внимание два важных фактора (которые будут рассмотрены далее):
- Повышение уровня гемоглобина выше 120 г/л при терапии эритропоэтином может представлять опасность, так как это может привести к загущению крови и затруднению ее прохождения через измененные сосуды, что в свою очередь может негативно сказаться на поступлении кислорода в ткани. Однако это не означает, что если у пациента без терапии эритропоэтином уровень гемоглобина превышает 120 г/л, его нужно снижать. Исключение составляют пациенты с высокими уровнями гемоглобина, что встречается крайне редко и, как правило, связано с сердечной недостаточностью, для которых может применяться метод кровопускания.
- Эффективность терапии эритропоэтином может быть достигнута только при выполнении других важных условий для образования гемоглобина, таких как наличие достаточного количества железа и белков, а также отсутствие инфекций и воспалительных реакций.
Сохранение здоровья почек составляет важную часть защиты органа. Среди препаратов, которые оказывают негативное воздействие на почки, можно назвать нестероидные противовоспалительные средства, некоторые антибиотики (гентамицин) и препараты, используемые для проведения ангиографии сердца и сосудов. Возможность полного отказа от использования данных препаратов не всегда есть, однако совместно с Вашим нефрологом всегда можно выбрать наиболее безопасные для почек лекарства или методы их применения.
Также неблагоприятным для остаточной функции почек является обезвоживание организма, которое может возникнуть из-за повышения температуры при острых инфекциях, поносе или повышенной потливости в жаркую погоду.
У женщин в данном периоде времени из-за замедленного выведения гормонов месячные могут стать менее обильными или прекратиться, но также могут усилиться, что может привести к дополнительной кровопотере на фоне уже существующей анемии, что неблагоприятно сказывается на остаточной функции почек (см. раздел о гинекологических проблемах).
В последние годы было установлено, что пополнение дефицита как неактивных, так и активных форм витамина D способно замедлить прогрессирование хронической почечной недостаточности и предотвратить развитие и ухудшение сердечно-сосудистой патологии.
Если вы действительно желаете замедлить прогрессирование почечной недостаточности и возможно отложить начало заместительной почечной терапии (диализа), то рекомендуется попробовать заполнить представленную далее таблицу.
Это не тест психологический, и мы не будем подсчитывать очки: Вам решать, сколько шансов предоставить своим почкам на выживание. Разбираться во всей этой ситуации далеко не просто, нефрологи уделяют этому 7-8 лет обучения и остаток своей жизни; только медицинский специалист может назначить Вам соответствующие препараты, учитывая все обстоятельства. Однако мы очень надеемся на ваше понимание.
Многие из перечисленных и другие необходимые Вам лекарства являются дорогими, но Вы можете получать их по бесплатным рецептам. Для этого пациентам, имеющим инвалидность (любую группу), необходимо не отказываться от так называемого «социального пакета»: получаемые деньги в его замену часто не хватает даже на несколько дней нужного лечения.
Не откажитесь от предоставленных Вам и очень важных возможностей! (Даже если не всегда удается полностью их реализовать.)
| Целевое значение | Пациент |
| Да, у меня нормализовано артериальное давление | 140 и 90 мм рт. ст или 130 и 80 мм рт. ст |
| Да, я соблюдаю диету, которая низкая по содержанию соли | < 7 г/сут |
| Да, я придерживаюсь назначенного врачом ограничения потребления белка (г/кг/сут), заменяя его соответствующим калорийным содержанием пищи (30–35 ккал/кг/сут) | 3 ст. ХБП – 0,6–0,8 г/кг/сут |
4 ст. ХБП – 0,6 г/кг/сут и ниже + Кетостерил
Симптомы почечной колики
Одним из самых частых предупреждающих сигналов о наличии почечной колики является интенсивная боль в пояснице по пораженной стороне тела, между нижними ребрами и бедром. Это ощущение может распространяться на спину, пах или нижнюю часть живота. Почечная колика может возникать волнообразно и часто сопровождается тошнотой и рвотой. Полезные рекомендации
Дешевое лекарство для лечения печени
- Дизурические проявления.
- Турбидация мочи.
- Дезагрегированный аромат мочи.
- Полиурия или олигурия.
- Активная потребность в мочеиспускании.
- Кристаллы обнаружены в моче.
- Горячка.
- Холодные дрожи.
Клиническая картина
При почечной колике пациент проявляет ярко выраженное возбуждение. Он буквально перебегает от одного места к другому из-за сильной боли.
Сопутствующими симптомами могут быть тошнота и рвота в рефлекторном порядке, а также задержка мочи.

Область поясничного отдела спонтанно болезненна, то есть явно проявляется положительный симптом Пастернацкого.
Боковые участки живота сильно напряжены. Во время приступа боли в моче не обнаруживаются патологические изменения. Может присутствовать незначительное примешивание крови, лейкоцитов и кристаллов.
Диагностика боли в почках
.jpg)
Каждый пациент проявляет индивидуальные реакции на боль, поэтому определение диагноза должно быть осуществлено только специалистом. Врач начнет свое медицинское исследование с опроса анамнеза. Он будет выяснять местоположение боли, ее характер, наличие постоянных симптомов, а также факторы, вызывающие усиление или ослабление боли.
Информация! При диагностике заболеваний почек широко применяется определение особого симптома — боли при поколачивании поясничной области.
Для уточнения и диагностики причин почечных патологий назначаются лабораторные и инструментальные исследования. В общем анализе крови можно выявить признаки воспаления: наблюдается сдвиг лейкоцитарной формулы влево, повышенная скорость оседания эритроцитов и высокие показатели лейкоцитов. Биохимические маркеры, указывающие на нарушение функции почек, включают повышенные уровни мочевины и креатинина.
Важное диагностическое значение при определении почечной патологии имеют следующие факторы:
— Анализ мочи, включающий общий анализ мочи, анализ мочи по Нечипоренко, и пробу Зимницкого. Наличие белка и эритроцитов подтверждает участие мочевыводящей системы в патологическом процессе.
— Визуализация с помощью различных методов исследования (ультразвуковое исследование почек, компьютерная томография, магнитно-резонансная томография), которые позволяют изучить размеры и форму почек, а также определить, полностью ли мочевой пузырь опорожняется во время мочеиспускания.
— УЗИ почек позволяет оценить размеры и контуры органа, наличие камней, новообразований и кист. В сочетании с ультразвуковой допплерографией проводится исследование кровотока.
— Компьютерная томография (КТ) предоставляет информацию о плотности и размере органа, состоянии чашечно-лоханочной системы и окружающих тканей.
- Применение рентгенографии (урографии) с инъекцией рентгеноконтрастного вещества через вену позволит оценить функцию фильтрации, обнаружить наличие камней и изучить особенности анатомии почек.
- При подозрении на гломерулонефрит и опухолевые процессы проводится биопсия почки, в ходе которой извлекается образец ткани для анализа.
- Выполнение бактериологического исследования мочи позволяет определить вид микроорганизмов, если возникают подозрения на инфекционную природу заболевания.
Методы лечения боли в почках
В зависимости от причин и симптомов, врачи используют различные методы для лечения боли в почках. В случае отсутствия обструкции мочевыводящих путей, проводится консервативное лечение:
- Применение антибиотиков. Перед началом лечения рекомендуется сдать мочу на посев, чтобы определить чувствительность патогенной микрофлоры к лекарствам;
- Противовоспалительное лечение;
- Восстановление нормального кровообращения;
- Фитотерапия.
При почечных коликах, вызванных мочекаменной болезнью, применяется комбинированное лечение с анальгетиками и спазмолитиками. Для облегчения состояния также может быть полезна теплая грелка, которую необходимо разместить в области поясницы.
В случае осложненного прогрессирования заболеваний и нарушения мочеотделения рекомендуется проведение оперативного вмешательства. В процессе хирургической процедуры восстанавливается проходимость мочевых путей, осуществляется открытие и дренирование гнойных очагов.
У большинства инфекций почек имеется бактериальное происхождение. Для лечения таких инфекций прописываются антибиотики широкого спектра действия. Во время терапии рекомендуется употреблять большое количество жидкости для промывания мочевых путей.
При выявлении камней в почках показано проведение хирургического удаления в случае, если размер камня значительный, он вызывает сильную боль, нарушает функцию почки, блокирует прохождение мочи и способствует развитию инфекционно-воспалительных процессов.
Мочекаменная болезнь часто лечится методом ударно-волновой литотрипсии. С его помощью камни разрушаются на более мелкие, которые могут пройти через мочевыводящие пути и выйти из организма самостоятельно. В некоторых случаях проводится чрескожная нефролитотомия. В процессе этой процедуры камень удаляется эндоскопом, введенным через маленький разрез на спине.
Лечение
Оказание помощи до установления диагноза
При наличии симптомов острого нефрита и почечной колики, пациент должен немедленно быть направлен на госпитализацию. В случае легкого или среднетяжелого течения заболевания возможно проведение амбулаторного лечения. До выявления причины болевого синдрома, лечение включает организацию щадящего режима и назначение диетического питания с ограничением посола. Для облегчения состояния пациента проводится симптоматическая терапия.

Консервативная терапия
План лечения пациента определяется клиническим видом заболевания и его причиной. У всех видов патологии необходимо строго контролировать количество потребляемой жидкости и объем мочеиспускания, чтобы контролировать выделительную и концентрационную функцию почек. При некоторых нефрологических заболеваниях требуется ограничение потребления белка. Лекарственная терапия включает различные препараты:
- Мочегонные средства. Они помогают нормализовать мочеиспускание и уменьшить отеки. В зависимости от электролитного состава крови применяются петлевые, тиазидные и калийсберегающие мочегонные средства. Мочегонные препараты рекомендуются только при нормальном прохождении мочевых путей.
- Применение кортикостероидов. Препараты быстро устраняют воспаление и имеют иммуносупрессивное действие. Они воздействуют на причину заболевания, поэтому боль в почках быстро исчезает. Гормональную терапию в основном используют при гломерулонефрите и межуточном нефрите.
- Лечение антибиотиками. Препараты, направленные на устранение бактериальной инфекции, применяются при пиелонефрите и других инфекционных поражениях почек. Чаще всего назначают антибиотики из группы цефалоспоринов и фторхинолонов. При легких формах инфекции эффективны уросептики.
- Использование антигипертензивных препаратов. Хронические заболевания почек сопровождаются повышенным артериальным давлением, поэтому для лечения назначают ингибиторы АПФ, антагонисты рецепторов ангиотензина-II. Для нормализации давления также применяют антагонисты кальция.
- Препараты для очищения организма от токсинов. Очищающая терапия рекомендуется при острых процессах, вызванных токсическими воздействиями. Вводятся специфические противоядия, проводится инфузионная терапия, применяются методы внекорпоральной детоксикации.
При значительном нарушении работы почек необходима альтернативная терапия — гемодиализ или перитонеальный диализ. Критериями для начала лечения являются высокий уровень креатинина и недостаточная скорость клубочковой фильтрации, изменение содержания калия в крови, наличие опасных осложнений, почечная недостаточность.
Хирургическое лечение
В клинической урологии чаще применяются оперативные методики при мочекаменной болезни, если конкременты не выводятся самостоятельно. При наличии небольших камней используют гибкую ретроградную нефролитотрипсию, контактную литотрипсию, а при больших конкрементах — нефролитотомию. В случае тяжелых аномалий развития и обширных поражений почки проводится нефрэктомия. При терминальных стадиях почечной недостаточности рекомендуется трансплантация почки.
Почечная недостаточность
Патология почек: причины развития, клинические проявления, методы диагностики и обращения.
Определение
Патология почек — состояние, при котором функции одной или обеих почек нарушены в полном объеме. Это происходит в результате заболевания, когда почки утрачивают свою способность полностью фильтровать кровь. Вещества, которые должны быть удалены из организма, возвращаются обратно в кровоток. Нарушение функций почек может быть связано с уменьшением кровотока через них и снижением поступления кислорода.
Основная функция почек — выведение продуктов обмена веществ, т.е. очищение организма от шлаков и токсинов, при этом почки отвечают за сохранение необходимых веществ в максимальном объеме.
Почечное недостаточность возникает из-за различных причин.
- Ишемическое повреждение почек.
- Токсическое повреждение почек.
При развитии хронической почечной недостаточности функция почек постепенно ухудшается. Это связано с наличием хронической почечной болезни.
Помимо фильтрации метаболических продуктов из крови, почки также регулируют баланс жидкости и уровень электролитов.
Острая почечная недостаточность характеризуется резким снижением функции почек в течение нескольких дней или недель, что приводит к накоплению азотистых соединений в крови (азотемия).
При острой почечной недостаточности возможны следующие причины:
- Резкие нарушения кровообращения в почках (шок, коллапс);
- Отравление различного происхождения (лекарственные, укусы насекомых и змей, бытовые яды);
- Острое инфекционное поражение почки;
- Острые воспалительные заболевания почек (пиелонефрит, острый гломерулонефрит);
- Травма почки или другого органа с значительной потерей крови;
- Непроходимость мочевых путей;
- Экстракция почки.

- Одно из заболеваний почек — хронический пиелонефрит и гломерулонефрит;
- Возникновение проблем с обменом веществ: амилоидоз, подагра, сахарный диабет;
- Природные аномалии почек: сужения артерий почек, недоразвитие почек, поликистоз;
- Заболевания, связанные с ревматическими проявлениями: геморрагические васкулиты, склеродермия, системная красная волчанка;
- Серьезные нарушения работы сердечно-сосудистой системы: артериальная гипертония и заболевания, вызывающие значительные изменения в кровообращении в почках (сердечная недостаточность, нарушение ритма);
- Заболевания, приводящие к нарушению оттока мочи.
Острая недостаточность функции почек всегда является следствием других патологических процессов в организме. Если немедленно обратить внимание на ее признаки и предпринять действия, то возможно полное восстановление функции поврежденной почки. В случае хронической почечной недостаточности, повреждение почек становится необратимым.
Иногда у женщин почечная недостаточность может возникать во время беременности.
Хотя снижение функции почек возможно в любом возрасте, хроническая почечная недостаточность и острое повреждение почек чаще возникают у пожилых людей. Многие заболевания, вызывающие ухудшение функции почек, поддаются лечению, в результате которого функция почек восстанавливается. Благодаря доступности диализа и трансплантации почки, почечная недостаточность стала несмертельным, а контролируемым заболеванием.
Классификация данного заболевания.
- поствренальную (5%).
Важно учитывать, что острая почечная недостаточность может быть обратимой или необратимой. Она может возникнуть при различных заболеваниях или состояниях, таких как острая почечная недостаточность после операции, инфекциях, травмах, шоке, отравлении и др. При острой почечной недостаточности необходимо провести комплексное обследование пациента, включающее анализы крови и мочи, ультразвуковое исследование почек, биопсию и другие необходимые исследования. Лечение острой почечной недостаточности направлено на устранение причины, повышение объема циркулирующей крови и поддержание жизненно важных функций организма. При необходимости может быть решено о проведении гемодиализа или трансплантации почки. Ключевой момент в лечении — своевременное обращение к врачу и назначение оптимальной терапии для каждого пациента.
- Обструктивная (5%).
При почечной недостаточности наблюдаются следующие основные признаки:
- Уменьшение объема выделяемой мочи, нарушение мочеиспускания (олигоурия, дизурия);
- Отеки;
- Общая вялость, сонливость;
- Тошнота, рвота, уменьшение аппетита;
- Тахикардия, повышение артериального давления;
- Вздутие живота, жидкий стул.
Часто основные признаки острой почечной недостаточности совпадают с проявлениями основного заболевания или симптомами, вызванными хирургическими осложнениями операции, которая привела к нарушению функции почек.
Характерными признаками хронической почечной недостаточности являются незначительное начало заболевания и отсутствие явных симптомов. Пациенты в начальной стадии часто не жалуются на ничего, в худшем случае они отмечают усталость при умеренной физической нагрузке, а также ощущение сухости во рту и слабость, которая усиливается к вечеру. Постепенно становится видна бледность кожи и ослабление мышц, которые теряют свой тонус. Результаты биохимического анализа крови часто указывают на присутствие белка в моче и незначительные изменения в электролитном составе крови.
Выраженность симптомов зависит от стадии хронической почечной болезни. Заболевание имеет волнообразное течение: состояние пациента то улучшается, то снова ухудшается.
- Пациент находится в крайне опасной последней стадии хронической болезни почек, при которой нарушаются эмоциональные реакции. Апатия резко сменяется возбуждением, возникают проблемы с ночным сном и появляются признаки заторможенности. Кровь изо рта начинает пахнуть аммиаком, появляются отеки, лицо становится отечным и приобретает желтоватый оттенок. На коже появляются следы от расчесов, волосы становятся тусклыми и ломкими, дистрофия усиливается. Развиваются симптомы уремической интоксикации: асцит, плеврит, перикардит и уремическая кома. Часто возникает тяжелая артериальная гипертензия.
- Для диагностики почечной недостаточности выполняются следующие исследования:
- Общий (клинический) анализ крови
- Номер 1515. Клинический анализ крови
Медицинский анализ крови: полный анализ, оценка состава лейкоцитов, скорость оседания эритроцитов (при изучении кровяного мазка с выявлением отклонений), код B03.016.003 (Указатель Министерства Здравоохранения РФ, Приказ №804н). Синонимы: полный анализ крови, ПАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования.
Лечение на догоспитальном этапе
При уверенном диагнозе почечной колики, применяют срочные лечебные меры, а затем тут же отправляют пациента в больницу.
- Необходимо поместить пациента в постель и провести успокаивающий разговор.
- Для снятия боли используются ненаркотические анальгетики в сочетании со спазмолитиком: – основной препарат – «ревалгин» (метамизол натрия + питофенон + фенпивериния бромид). Взрослым и подросткам старше 15 лет медленно вводят внутривенно 2 мл со скоростью 1 мл в течение 1 минуты (при внутримышечном введении анальгетический эффект появляется через 16 минут). Расчет дозы для детей: 3–11 месяцев (5–8 кг) – только внутримышечно 0,1-0,2 мл; 1–2 года (9–15 кг) – внутривенно 0,1–0,2 мл или внутримышечно 0,2–0,3 мл; 3–4 года (16–23 кг) – внутривенно 0,2–0,3 или внутримышечно 0,3–0,4 мл; 5–7 лет (24–30 кг) – внутривенно 0,3–0,4 мл; 8–12 лет (31–45 кг) – внутривенно 0,5–0,6 мл; 12–15 лет – внутривенно 0,8–1 мл. Перед введением инъекционного раствора его следует подогреть в руке. В период лечения препаратом не рекомендуется употреблять этанол. – «кеторолак» (кеторол) внутривенно 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 секунд (при внутримышечном введении анальгетический эффект появляется через 30 минут); или – спазмолитик «дротаверин» – медленно вводится внутривенно, 40–80 мг (раствор 2% — 2–4 мл). В качестве спазмолитика также допустимо использовать нитроглицерин под язык в виде таблеток (0,25 мг или 1/2 таблетки; 400 мкг или 1 доза спрея).
- Необходим контроль пульса, артериального давления и объема мочи.
Пациенты подлежат экстренной госпитализации в урологическое отделение в следующих случаях:
- Невозможность контроля почечной колики.
- Наличие клинических признаков осложнений.
- Билатеральная почечная колика или единственная почка.
Транспортировка осуществляется на носилках в горизонтальном положении.
Если диагноз почечной колики вызывает сомнение, пациентов следует госпитализировать в приемное отделение многопрофильного стационара.
Допустимо проводить амбулаторное лечение пациентов молодого и среднего возраста при их отказе от госпитализации в следующих случаях:
- Удовлетворительное стабильное состояние.
- Отсутствие признаков осложнений.
- Умеренный болевой синдром.
- Хороший эффект от введения анальгетиков.
- Возможности проведения амбулаторных обследований, мониторинга и терапии.
Рекомендации пациентам, находящимся дома
Лицам, пребывающим в состоянии заболевания, следует придерживаться следующих указаний:
- поддерживать домашний режим;
- при уратном уролитиазе следовать диете номер 10, а при других видов уролитиаза — диете номер 6;
- проводить тепловые процедуры, используя грелку на поясничную область и предпочтительно принимая горячую ванну с температурой воды от 40 до 50 градусов по Цельсию;
- своевременно осуществлять мочеиспускание, строго соблюдая правила личной гигиены;
- необходимо отводить мочу в специальный сосуд и внимательно осматривать ее на наличие выведенных камней;
- в случае повторного приступа почечной колики, а также при появлении лихорадки, тошноты, рвоты, олигурии или прогрессирующем ухудшении состояния, необходимо немедленно вызвать бригаду скорой медицинской помощи, так как в такой ситуации пациенту рекомендуется стационарное обследование и лечение.
Рекомендуется обращение к урологу поликлиники для дополнительного обследования с целью определения причины развития почечной колики для всех пациентов, которым разрешено амбулаторное лечение. Часто такие пациенты требуют дальнейшего лечения в стационаре.
Следует избегать таких распространенных ошибок, как введение наркотических анальгетиков, стимуляция диуреза при развитии анурии на фоне почечной колики и одновременное назначение нескольких анальгетиков.
Как развивается почечная колика?
В норме давление в лоханке почки не превышает 7-10 см.вод.ст. Это очень низкое давление. И функция почки может быть нормальной только при этих значениях. Если же давление в полостной системе почки по каким-либо причинам начинает повышаться – возникают серьезные проблемы.
- Камни в почках или мочеточниках
- Развитие опухоли в мочеточнике или почке
- Сужение мочеточника
- Воспаление в мочевом пузыре
- Нарушение подачи крови к почке
Симптомы почечной колики:
- Острая, ноющая или резкая боль в пояснице или боку
- Боль может распространяться вниз по животу или в половые органы
- Частое и болезненное мочеиспускание
- Кровь в моче
- Тошнота и рвота
- Повышенное потоотделение и бледность кожи
- Закупорка просвета мочеточника камнем (камень мочеточника) – это самая распространенная причина появления почечной колики. Камни образуются в почечных чашечках и могут перемещаться вниз по лоханке и затем в мочеточник. Размер мочеточника обычно не превышает 8 мм, и он имеет некоторые естественные сужения. Важно отметить, что диаметр мочеточника не зависит от пола, роста или веса человека. Не редкость, когда у взрослых мужчин с большим телосложением мочеточник оказывается уже, чем у маленьких девушек. Когда камень застревает в мочеточнике, возникает отек и воспаление стенки, которые препятствуют его дальнейшему перемещению.
- Обструкция выхода из почки в мочеточник (камень почки) — данная проблема чаще всего возникает при наличии относительно небольших (до 1,5-2 см) камней в почке, которые, подобно клапану, способны закрывать соустье между почкой и мочеточником. Эта форма почечной колики может самостоятельно прекращаться при изменении положения тела (когда камень «выпадает» из мочеточника).
- Кровотечение из верхних мочевых путей. В таких случаях мочеточник забивается сгустками крови. Обычно, это состояние вызвано кровотечением из опухоли полостной системы почки и мочеточника.
- Ятрогенные (связанные с медицинскими процедурами) повреждения. Эта форма почечной колики, как правило, развивается после операций на органах малого таза.
- На данный момент пациент испытывает сильную боль в поясничной области, которая распространяется в боковые части живота и паховую область (в зависимости от препятствия оттоку мочи). Важно отметить, что боль не утихает в определенном положении, и пациент не может найти комфорта.
- Также наблюдаются тошнота и рвота, которые не приводят к облегчению.
- Живот пациента вздут и опух.
- Кожные покровы пациента имеют бледный оттенок.
- У пациента чувствуется сухость во рту.
В ситуации почечной колики на догоспитальном этапе рекомендуется применение обезболивающих и спазмолитических препаратов. В данном случае оптимальным считается использование диклофенака (вольтарена). Его можно ввести либо в мышцу, либо в виде ректального суппозитория (дозировка — 100 мг), при этом не превышая суточную дозу 300 мг. Важно отметить, что таблетки, как правило, неэффективны в снятии боли при почечной колике.
Выраженное почечное кольцо в болевой шкале превышает роды. Поэтому данное состояние резко уменьшает работоспособность человека. Обезболивание – временная мера. Необходимо как можно скорее обратиться в специализированный стационар.
Если стационар, в который попал пациент, действует в соответствии с современными стандартами, которые ясно сформулированы в Европейских рекомендациях по урологии и имеет необходимое оборудование, то эффективное лечение неосложненной почечной колики в большинстве случаев – вопрос односуточной госпитализации без «приключений». И наоборот, в трудных условиях, при отсутствии необходимых знаний, оборудования, расходных материалов и т. д. обычная ситуация может превратиться в чрезвычайно серьезную проблему, вплоть до потери почки или угрозы жизни.
На первом этапе пациенту проводится диагностика. В данном случае используется современный подход — бесконтрастная низкодозная компьютерная томография (КТ) почек и мочевыводящих путей. УЗИ и внутривенная урография (обычный рентген) не предоставляют достаточно информации для планирования безопасного и эффективного лечения.
Если размеры камня превышают 5-7 мм, то вероятность его самостоятельного удаления без возникновения новых проблем низка. В таких случаях рекомендуется применять активное лечение. Обычно на первом этапе проводится дренирующая процедура, которая направлена на обеспечение оттока мочи из почки. Это можно сделать двумя способами:
1. Установкой внутреннего мочеточникового стента.
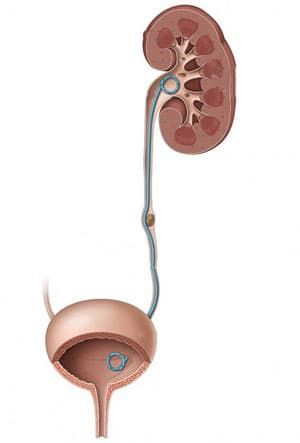
2. Проведение перкутанной нефростомии, что нужно делать очень редко.
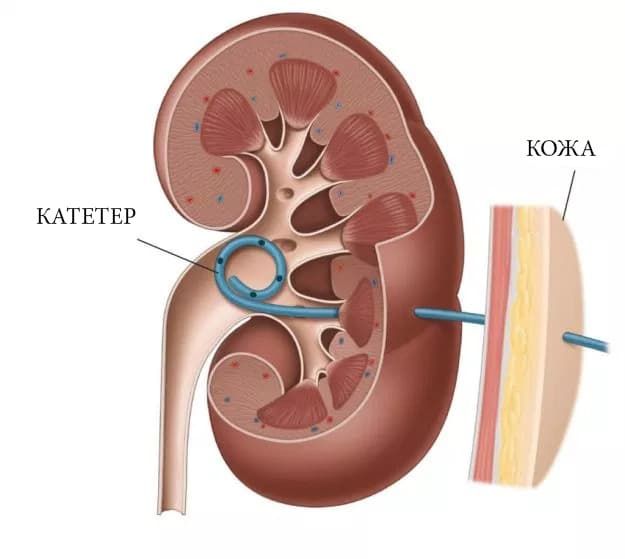
Если почка достаточно тренирована, она начинает работать, что снижает риск возникновения инфекции, сепсиса и других осложнений. На втором этапе лечения необходимо только удалить камень (а также дренирующие устройства). В некоторых случаях может быть целесообразно сразу удалить камень, без проведения дренирования. Однако такие операции обычно более травматичные и могут привести к дополнительным проблемам, например, повреждению мочеточника. Поэтому в большинстве случаев следует избегать их проведения. Большинство пациентов, у которых установлен внутренний мочеточниковый стент, могут вернуться к обычной жизни и даже возобновить работу.
Второй этап лечения, который обычно происходит через 7-14 дней, — это фрагментация камня в мочеточнике. Для этого используется специальный тонкий эндоскоп, который может использовать лазер, ультразвук, пневматическую энергию, или просто специальные щипцы или корзину-экстрактор. Фрагментация камня в мочеточнике с помощью лазера имеет свои преимущества перед другими методами энергии. Одно из главных преимуществ заключается в том, что лазер способен разрушить камень практически любой плотности. Однако, в опытных руках ультразвук и пневматическая энергия могут достичь абсолютно идентичных результатов.
Можно провести лазерное дробление при наличии камней в почках с использованием гибких эндоскопов, так как тонкое лазерное волокно имеет широкий диапазон гибкости. Однако есть и другие варианты литотрипсии, где используются гибкие зонды, например, электроимпульсная. Стандартное удаление камня после предшествующей установки стента производится в стационаре в течение одного дня (или 24 часов).
При наличии крупных (или коралловидных) камней в почках, которые вызвали почечную колику, используются другие методы лечения, такие как чрескожная (перкутанная) литотрипсия с использованием ультразвука, пневматики или лазера.
В заключение необходимо отметить, что эффективное и безопасное лечение мочекаменной болезни возможно только в стационарах, где соблюдаются все три важнейших условия: обученный в соответствии с современными стандартами персонал, необходимое оборудование и качественные расходные материалы.
Лечение
Лечение заболеваний почек прибегает к использованию консервативных методов.
Подход к лечению всегда является комплексным, включающим применение фармацевтических препаратов, проведение различных процедур и соблюдение правильного питания. Особое внимание уделяется применению фитотерапии. Для пациентов с почечными заболеваниями назначаются специальные настои, отвары и чаи.
Необходимо отметить, что фитотерапия не дает эффективного результата без применения лекарственных средств!
При незначительных воспалениях мочевого пузыря назначаются лекарственные средства, которые улучшают процессы выведения мочи и снимают спазмы. Если обнаружены мелкие камни и песок, то рекомендуются препараты, способствующие их растворению. Для устранения болевого симптома также указываются специальные медикаменты.
При незначительных воспалениях предписываются лекарства, улучшающие функции выделительной системы и устраняющие судороги. При выявлении мелких камней и песка рекомендуются препараты, разрушающие их. Для облегчения болевого симптома также назначаются специальные препараты.
В некоторых случаях рекомендуются специализированные сборы. При длительном использовании этих препаратов значительно улучшается функционирование почек, происходит очистка мочевых путей.
Важно! Народные методы неэффективны при серьезных заболеваниях. В некоторых случаях они могут даже причинить вред пациенту, а не принести пользу.
Любое лечение должно быть назначено только врачом после комплексной диагностики. В ходе терапии состояние пациента постоянно контролируется. Это позволяет отслеживать эффективность тех или иных препаратов и, при необходимости, их замену или изменение дозировки.
Лечение заболевания почек с помощью хирургических методов
Если консервативная терапия не приводит к желаемым результатам, применяется хирургическое лечение.
Основными методами являются:
- Нефростомия. Эта операция выполняется для восстановления оттока мочи и позволяет устранить боль и предотвратить развитие инфекционного процесса.
- Стентирование. Этот метод направлен на восстановление проходимости мочевыводящих путей.
- Нефротомия. Он используется для удаления почки или ее части.
Хроническое заболевание почек
Хроническое расстройство функционирования почек — это длительное и прогрессирующее состояние, характеризующееся постепенным ухудшением работы почек, их структуры и функции.
В простых словах, это означает, что почки не могут выполнять свою основную функцию, а именно очищение крови от лишних отходов и управление уровнем жидкости в организме. Хроническое заболевание почек ведет к накоплению токсинов в организме и нарушению равновесия водно-электролитного обмена.
Данное заболевание может быть вызвано различными причинами, такими как повышенное давление, сахарный диабет, застойная сердечная недостаточность или нарушение кровообращения в почках. Также, плохая пищевая диета, употребление большого количества алкоголя или применение определенных лекарственных препаратов могут способствовать развитию хронического заболевания почек.
Признаки и симптомы хронического заболевания почек включают постоянную усталость, отеки, повышенное чувство жажды, снижение аппетита, нарушение сна, повышенное давление и изменение цвета и количества мочи.
Диагноз хронического заболевания почек ставится на основе медицинского обследования, анализов крови и мочи, а также специальных исследований, таких как ультразвуковое исследование и биопсия почек.
Лечение этого заболевания направлено на контроль симптомов, замедление прогрессирования и предотвращение осложнений. Обычно, лечение включает в себя изменение образа жизни, диету, прием лекарственных препаратов и в некоторых случаях диализ или трансплантацию почки.
Важно помнить, что хроническое заболевание почек требует длительного и тщательного ухода, поэтому необходимо регулярно наблюдаться у врача и следовать его рекомендациям для достижения наилучших результатов лечения и поддержания здоровья почек.
Хроническая патология почек является серьезным заболеванием с длительным прогрессирующим характером, которое развивается в течение трех и более месяцев в результате повреждения или ухудшения функции этого органа. Такое состояние требует не только постоянного лечения, но и регулярных визитов к урологу, а также строгое соблюдение ряда рекомендаций.

Хроническое заболевание почек — это опасное состояние, которое имеет сложное и длительное течение. Оно возникает в результате повреждения или снижения функции почек и длится более трех месяцев. Для этой патологии необходимо постоянное лечение, регулярные посещения уролога и строгое соблюдение рекомендаций.
Хронические заболевания почек развиваются, если не проводится своевременная терапия острых форм заболеваний. Возникновению этих состояний также способствуют сопутствующие патологии, включая:
- Сахарный диабет
- Хронические инфекционные процессы
- Ожирение
- Гипертоническая болезнь
