Красные пятна на животе могут быть вызваны различными причинами, включая аллергические реакции, инфекционные заболевания или дерматологические проблемы, такие как экзема или псориаз. Также такие проявления могут возникать вследствие укусов насекомых или контакта с раздражающими веществами.
Важно обратить внимание на сопутствующие симптомы, такие как зуд, отечность или высыпания на других участках кожи. При появлении красных пятен, особенно если они вызывают дискомфорт или не исчезают в течение нескольких дней, рекомендуется обратиться к врачу для диагностики и соответствующего лечения.
Красные пятна на коже: причины их возникновения и их значение
У каждого из нас время от времени на теле появляются красные пятна. Некоторые предпочитают игнорировать данное явление, в то время как другие начинают тревожиться и паниковать. Но паника здесь неуместна. Важно разобраться в причинах появления красных пятен на коже и узнать, как с ними правильно справиться. Давайте разберемся вместе!
- Относительно безопасные причины: укусы насекомых, перегревание на солнце, длительное воздействие солнечных лучей;
- Серьезные заболевания;
Тем не менее, не стоит полностью игнорировать красные пятна на теле, даже если они не сопровождаются другими симптомами. Рекомендуется как можно скорее проконсультироваться с врачом. Особенно это актуально в тех случаях, если пятна зудят, причиняют дискомфорт, сопровождаются повышенной температурой или не исчезают самостоятельно.
Важно! Только врач сможет ответить на вопрос: «Что могут означать красные пятна на теле?» Не стоит пытаться поставить себе диагноз самостоятельно. Не доверяйте советам даже близких людей. Наши организмы уникальны.
Если у ваших знакомых наблюдались красные пятна на лицо или руках, которые быстро исчезли, это вовсе не означает, что ваша ситуация будет аналогичной.
Типология красных пятен
Красные пятна могут возникнуть у людей любого возраста и пола. Они часто появляются даже у новорожденных. При этом высыпания могут отличаться по размерам, формам, оттенкам и количеству.
Выделяют следующие виды пятен:
- Плоские и выпуклые;
- Воспаленные и невоспаленные;
- Сухие и влажные;
- С нечеткими и четкими контурами;
Существуют и другие классификации кожных пятен.
Разновидности сыпи на животе
- Пятна: изменения цвета кожного покрова, не приподнятые над поверхностью;
- Папулы: небольшие узелковые образования, несколько возвышающиеся;
- Пустулы: пузырьки, наполненные гнойным содержимым;
- Везикулы: пузырьки с прозрачной жидкостью;
- Бляшки: плотные образования, возвышающиеся над кожей.
Причины появления сыпи на животе
- У женщин в период беременности. Чаще всего сыпь связана с гормональными изменениями. Если такое высыпание появилось впервые или вызывает тревогу, стоит обратиться к врачу-акушеру-гинекологу, который ведет беременность. При необходимости может быть назначена консультация дерматолога или аллерголога.
- У мужчин и небеременных женщин. Причины сыпи варьируются от обычной потницы до нарушений в работе внутренних органов и инфекций. Поэтому, при отсутствии иных симптомов, важно в первую очередь посетить дерматовенеролога.
- У детей. Сыпь может возникать по множеству причин — от потницы и диатеза до инфекций, таких как корь, краснуха, ветрянка и другие. Эти болезни чаще всего встречаются у детей, но могут также проявляться и у взрослых.
Сыпь на животе редко возникает без дополнительных симптомов. Часто пациентов беспокоят:
- Интенсивный зуд и жжение;
- Общее недомогание, повышенная температура, слабость;
- Признаки аллергической реакции, такие как слезоточивость или кашель.
Виды эритемы
По типам затронутых сосудов все эритемы делятся на две основные категории — активные и пассивные.
Активная эритема возникает из-за острого воспаления, при котором сосуды расширяются и наполняются кровью, в то время как кровоток при этом остается стабильным. Кожа в области активной эритемы обычно горячая на ощупь, ярко-красная и отечная. Эритематозные пятна имеют округлую форму и могут соединяться, образуя гирлянды.
Пассивная эритема характеризуется застойными процессами в сосудах. Такие эритемы распространяются на пораженные участки без четких границ. Кожа может быть синюшной и иметь сетчатый или древовидный рисунок.
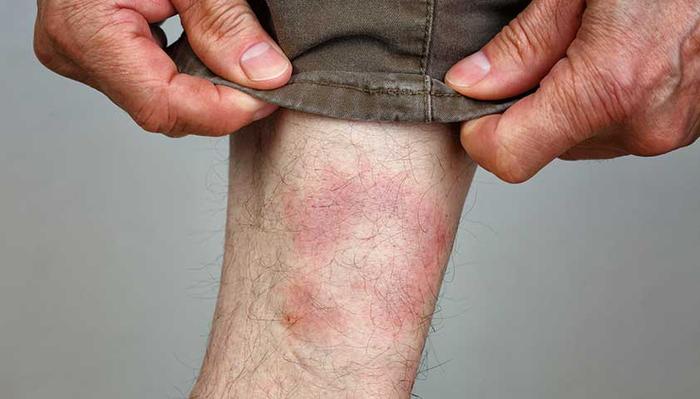
Пример пассивной эритемы
Эритемы могут быть как инфекционного, так и неинфекционного характера.
Основные виды неинфекционной эритемы
Неинфекционные эритемы, как следует из названия, не связаны с инфекциями, вызванными вирусами или бактериями. Они представляют собой реакции организма на внешние или внутренние раздражители.
Эмотивная эритема проявляется из-за стресса или сильных эмоций. Она, как правило, локализуется на лице, шее и груди, а цвет пятен может быть ярко-красным или пунцовым.
Солнечная эритема представляет собой реакцию сосудов на ультрафиолетовые лучи. Мгновенная эритема появляется сразу после пребывания на солнце и исчезает примерно через полчаса. Поздняя солнечная эритема развивается через 2–6 часов после воздействия UV-лучей и достигает максимума через 10–24 часа, а затем постепенно исчезает в течение нескольких дней.
Тепловая эритема возникает после регулярного или длительного воздействия тепла или инфракрасных лучей, что наблюдается, например, при определенных физиотерапевтических процедурах. Она локализуется в области, подвергшейся нагреванию, и проявляется в форме сетчатой или пигментированной сыпи.

Тепловая эритема проявляется в виде сетчатой сыпи на коже
Холодовая эритема обусловлена воздействием низких температур на кожу, проявляется отеком, зудом и сине-красной сыпью.
Рентгеновская эритема — реакция на многократные или длительные рентгеновские облучения, внешне представляющая собой красные пятна на коже.
Токсическая эритема развивается в ответ на аллерген, например, некачественную парфюмерию, растения, пищевые вещества или медикаменты. На коже появляются горячие отечные пятна и узелки белого или желтого цвета. Может также наблюдаться повышение температуры и увеличение лимфатических узлов.
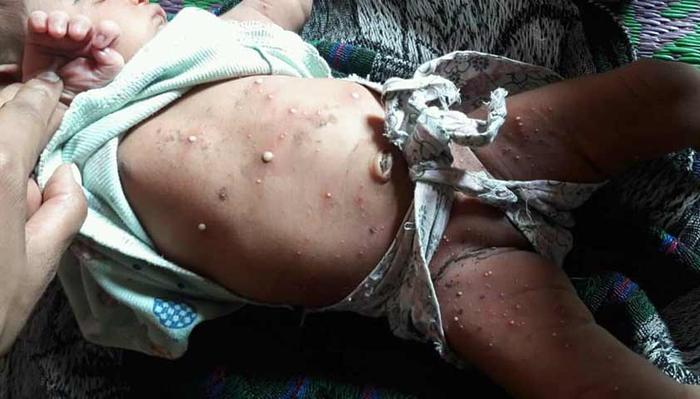
Фото может показаться шокирующим.
Нажмите, чтобы увидеть.
Токсическая эритема у новорожденных может появиться на 1-2 день их жизни, проявляется в виде красных пятен на груди, животе, лице, плечах и бедрах. Эта эритема, как правило, проходит самостоятельно и редко рецидивирует.
Эритродермия — это покраснение и шелушение кожи, вызванное определенными медикаментами, кожными заболеваниями или злокачественными процессами в организме. При эритродермии кожа становится красной и отечной, на ней сформируются пузырьки и узелки, которые могут сливаться. Пузырьки вскрываются, образуя язвы, которые затем покрываются корочками.
Эритродермия может развиться после применения определенных лекарств.
Врожденная эритема ладоней и подошв (болезнь Лейна) — это расширение множества капилляров, проявляющееся яркими малиновыми пятнами с однородной или сетчатой окраской и четкими границами. Эта болезнь имеет наследственный характер и может наблюдаться в течение всей жизни.
Симптоматическая эритема часто появляется на фоне полиартрита — воспалительного процесса в суставах. Она выглядит как пятна неправильной формы, возвышающиеся над кожей.
Пальмарная эритема, или «печеночные ладони», бывает у людей с хроническими воспалительными заболеваниями (например, полиартрит) и у женщин во время беременности. Она проявляется в виде малиновых пятен на ладонях и кончиках пальцев.
Кольцевидная эритема проявляется в виде колец бледно-розового цвета, которые обычно формируются на теле, руках и ногах, их размер колеблется от нескольких миллиметров до 5–10 сантиметров в диаметре.
Основные виды инфекционной эритемы
Инфекционная эритема развивается из-за увеличенного кровотока в поверхностных капиллярах в процессе воспаления. Можно сказать, что эта реакция является защитной и направлена на уничтожение патогенных микроорганизмов и токсинов, которые они выделяют.
Инфекционная (вирусная) эритема Розенберга чаще всего диагностируется у детей, подростков и молодежи до 25 лет.
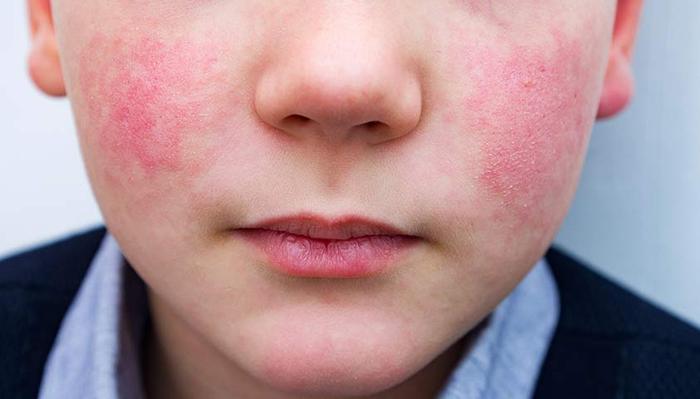
Инфекционная (вирусная) эритема Розенберга также известна как синдром «щек, получивших пощечину».
Заболевание обычно начинает проявляться ознобом и лихорадкой, головной болью и болями в суставах. Примерно через 4-5 дней появляются высыпания, представляющие собой отдельные красные кругловатые пятна.
Пятна быстро увеличиваются, сливаясь и формируя обширные отечные зоны, известные дерматологам как эритематозные поля. Через несколько дней они начинают тускнеть и исчезают, при этом возможен процесс шелушения кожи на их месте.
Инфекционная и узловатая эритема: особенности и диагностика
Как показывает практика, инфекционная эритема обычно длится от одной до двух недель. Другое название эритемы Розенберга — «пятая болезнь», т.к. инфекционная эритема входит в число шести классических детских заболеваний, сопровождающихся сыпью.
Шесть заболеваний, при которых возникают высыпания у детей:
- корь,
- скарлатина,
- краснуха,
- инфекционный мононуклеоз,
- инфекционная эритема,
- детская розеола.
Наиболее частым возбудителем инфекционной эритемы является парвовирус B19. Заражатся можно воздушно-капельным путем.
Эритема чаще всего проявляется спустя несколько суток после заражения — сначала на обеих щеках, а затем сыпь распределяется на руки, туловище, бедра и ягодицы. Высыпания выглядят как розовые пятна, которые сливаются, образуя сетчатую или «кружевную» структуру.
При инфекционной эритеме Розенберга у пациента может наблюдаться повышение температуры. Порой возникают суставные боли и нарушения сна.
Узловатая эритема, известная как «красные шишки», представляет собой воспаление подкожно-жировой клетчатки и чаще встречается у людей в возрасте 20-30 лет.
Механизмы формирования и причины узловатой эритемы еще не полностью понятны. По одной из гипотез, она может быть связана с инфекциями, вызванными бета-гемолитическим стрептококком группы A, туберкулезной палочкой, хламидиями, вирусами гепатита B и C, герпес-вирусами, грибами, простейшими, а Вирусом иммунодефицита человека. Также к провоцирующим факторам узловатой эритемы относят венерическую лимфогранулему, орнитоз, корь и болезнь кошачьих царапин.
Кроме того, узловатая эритема может развиться на фоне различных хронических заболеваний.
Список заболеваний, которые могут увеличить риск возникновения узловатой эритемы:
- саркоидоз — заболевание, при котором в органах и тканях формируются гранулемы различного размера;
- неспецифический язвенный колит — воспаление в кишечнике;
- регионарный илеит — воспаление подвздошной кишки;
- болезнь Ходжкина — злокачественное заболевание, которое угнетает иммунную систему;
- лимфосаркома — рак, поражающий лимфоузлы, а после и другие ткани и органы;
- лейкоз — онкологическое заболевание костного мозга;
- ревматоидный артрит — системное воспалительное заболевание соединительных тканей;
- болезнь Бехчета — воспаление сосудов;
- хронический гепатит — воспаление печени;
- анкилозирующий спондилит — хроническое воспаление позвоночника;
- гранулематозный мастит — воспаление молочной железы;
- артериит Такаясу — хроническое воспаление стенок крупных сосудов;
- болезнь Фогта — Коянаги — Харада — редкое и тяжёлое аутоиммунное заболевание;
- гранулематоз Вегенера — аутоиммунное воспаление сосудов;
- АФС-синдром — аутоиммунное заболевание, приводящее к бесконтрольному образованию тромбов в сосудах;
- системная красная волчанка — аутоиммунное заболевание соединительных тканей;
- злокачественные опухоли.
Основным признаком узловатой эритемы являются болезненные узлы ярко-красного цвета, которые чаще всего появляются на коже передней поверхности голеней, в области коленных и голеностопных суставов.
Предшествующие симптомы заболевания — это повышение температуры до 38–39 °C, общая слабость, головные боли и ломота в суставах.
Как правило, узлы исчезают без следа через 2-3 недели, меняя свой цвет на синюшный, зеленоватый, затем желтый («цветение синяка»). Изъязвления узлов не происходит, рецидивы не фиксируются.
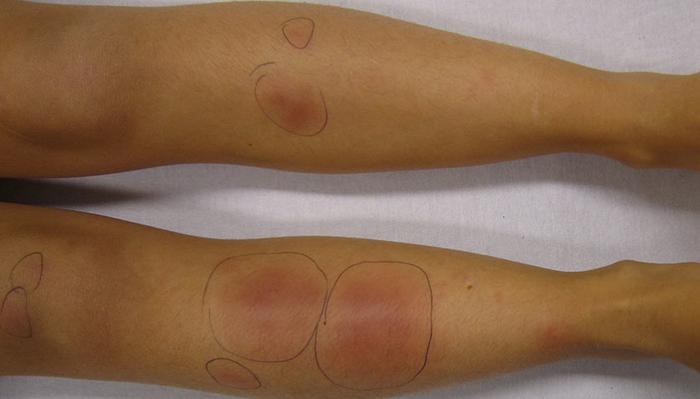
Экссудативная многоформная эритема — это острое аллергическое заболевание, при котором на кожных покровах и слизистых оболочках образуются пятна или даже пузырьки.
Существует два типа многоформной эритемы. Первый тип, истинная или инфекционно-аллергическая, встречается в 80% случаев и представляет собой аллергическую реакцию на хронический инфекционный очаг в организме. Второй тип, токсико-аллергическая многоформная эритема, может возникать после приема определённых медикаментов (амидопирина, барбитуратов, сульфаниламидов, тетрациклинов).
Точные причины экссудативной многоформной эритемы еще не определены. Обычно это заболевание связывается с герпес-вирусами, вирусом Эпштейна — Барр, цитомегаловирусом, а Возбудителями вирусных гепатитов, микобактериями, микоплазмами, стрептококками, грибами и паразитами.
Болезнь начинается остро: у человека отмечается повышение температуры, болят мышцы и суставы, возникает головная боль. Спустя 1-2 дня на коже появляются высыпания — отёчные зудящие бугорки ярко-розового цвета с чёткими границами. Эти бугорки быстро увеличиваются, а центральная часть углубляется, образуя кольцеобразные образования. Внутри таких колец могут наблюдаться пузырьки с мутной или кровянистой жидкостью.
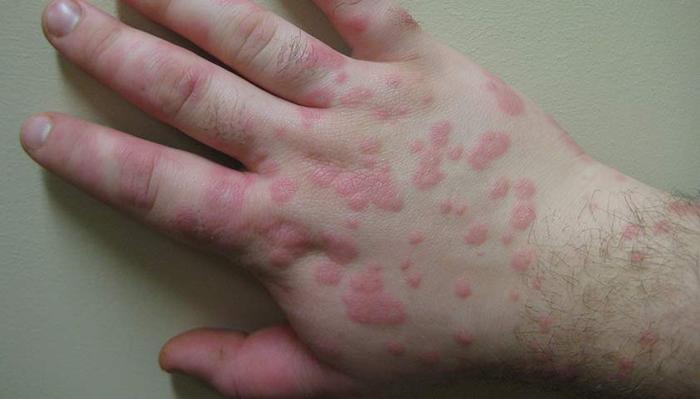
Синдром Стивенса — Джонсона представляет собой острую тяжёлую аллергическую реакцию, которая возникает после применения некоторых медикаментов и сопровождается обширным повреждением кожи и слизистых оболочек.
Болезнь развивается стремительно: температура может достичь 40 °C. У человека возникают головные и горловые боли, начинается кашель, возможно появление рвоты и диареи.
Уже через несколько часов после первых симптомов на слизистой рта образуются крупные пузырьки, которые вскрываются и превращаются в язвы, покрытые корками запёкшейся крови и бело-серыми или желтоватыми пленками. Пациент испытывает затруднения при приеме пищи и жидкости, его состояние ухудшается.
На коже формируются багровые волдыри диаметром до 3–5 см.
Синдром Стивенса — Джонсона требует срочной госпитализации.
Скарлатиноподобная рецидивирующая эритема Фереоля — Бенье — это кожное заболевание, которое часто развивается на фоне гриппа, других вирусных инфекций, интоксикаций медикаментами и переохлаждений.
В начале болезни у пациента отмечается повышение температуры, общее недомогание и головная боль. Через 2-3 дня на коже появляется сыпь — ярко-красные пятна, которые могут сливаться. Спустя несколько дней сыпь начинает исчезать, при этом кожа интенсивно шелушится. На ладонях и подошвах она сходит практически целиком, как перчатки и чулки.
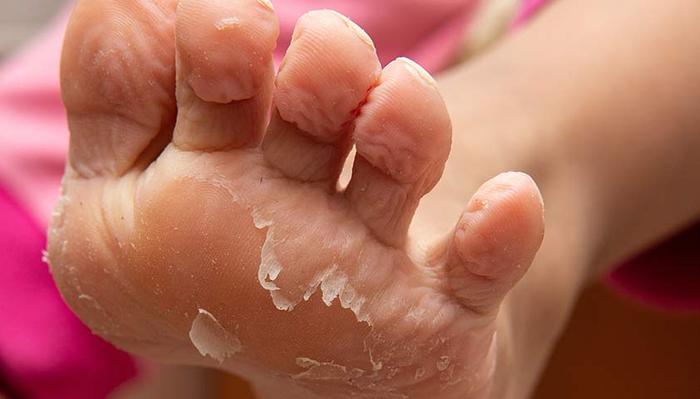
Кожа на подошвах при эритеме Фереоля — Бенье практически полностью слезает.
Мигрирующая эритема Липшютца (хроническая мигрирующая эритема Афцелиуса — Липшютца) — это кожное проявление первой стадии боррелиоза (острой бактериальной инфекции, передающейся человеку от заражённого иксодового клеща).
Эритема появляется в месте укуса клеща, постоянно увеличивается в размерах и меняет границы (что дало ей название «мигрирующая»).
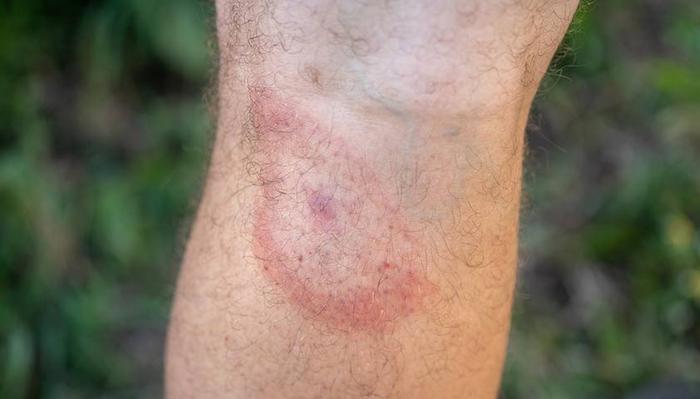
Мигрирующая эритема представляет собой красное кольцо на коже, формирующееся вокруг места укуса клеща.
Сыпь округлой или овальной формы проявляется вокруг укуса клеща примерно через 7-14 дней после контакта с паразитом, иногда даже через месяц.
Как правило, центр мигрирующей эритемы яркий и четко выраженный, а красная или бордовая сыпь постепенно расползается от середины в кольце. Между центром и кольцом наблюдается светлая кожа. Обычно сыпь не вызывает дискомфорта, но некоторые пациенты сообщают о зуде или ощущении жара.
На тёмной коже мигрирующая эритема может выглядеть как синяк. Через несколько недель после возникновения первого очага, сыпь может распространиться на другие участки тела, даже если клещ не кусал на этих местах.
Способы диагностики эритемы
Диагностика и лечение эритемы проводятся дерматологом, дерматовенерологом, инфекционистом или аллергологом. Направить пациента к этим специалистам может врач-терапевт или педиатр.
Во время консультации специалист собирает анамнез и устанавливает, когда на коже появились покраснения, сыпь или пузырьки. Для уточнения диагноза могут быть назначены лабораторные исследования.
Общий анализ крови позволяет оценить состояние здоровья пациента. При эритеме обычно обнаруживается повышенный уровень Сома (СОЭ) и пониженное количество лейкоцитов.
Что включает в себя диагностика
Пациент, обращающийся с сыпью на теле, проходит осмотр и беседует с врачом. Специалист интересуется образом жизни, хроническими и наследственными заболеваниями, а также тем, что предшествовало появлению сыпи.
Часто уже по симптомам и визуальному осмотру можно предположить причину сыпи на животе. Для подтверждения диагноза назначают различные анализы и исследования:
- общий анализ крови;
- тесты на аллергию, если причиной является аллергическая реакция;
- дерматологический соскоб;
- мазок из половых органов;
- УЗИ органов брюшной полости.
При необходимости к обследованию подключаются узкие специалисты: дерматолог, иммунолог, гастроэнтеролог, венеролог и др.
Лечение сыпи
Методы лечения определяются в зависимости от причины высыпаний. Сама сыпь не является болезнью, это лишь симптом, который исчезнет вместе с устранением провоцирующего фактора.
К примеру, если причиной выступает аллергическая реакция на определённый продукт, достаточно исключить его из рациона. В случае инфекционных заболеваний меняться образ жизни не всегда эффективно — применяются antibakteriальные препараты местного или системного действия.
Лечение высыпаний на животе: методы и диагностика
Местно применяются кремы, мази и гели, которые способствуют устранению проявлений сыпи, зуда, покраснения, жжения, а также увлажняют и смягчают поражённую кожу.
Методы диагностики
Диагностика включает визуальный осмотр, тестирование и сдачу анализов. Если это необходимо, к обследованию подключаются профильные специалисты.
Проводятся дополнительные исследования:
- цифровая дерматоскопия (для получения подробной информации о состоянии кожи и ее глубинных слоях);
- биопсия (в случае подозрения на аллергическую реакцию на какое-либо лекарственное средство);
- диаскопия (для более точного определения природы кожных высыпаний).
На основании результатов проведенного обследования назначается комплексная терапия, направленная на устранение ключевой причины, приводящей к появлению сыпи в области живота. Если у пациента выявлены патологии опорно-двигательного аппарата, будет рекомендовано лечение для позвоночника и суставов.
Способы лечения
Методика терапии зависит от основного заболевания, послужившего причиной высыпаний. Лечение осуществляется с учетом проявлений симптомов и индивидуальных особенностей клинической картины.
В случаях инфекционных заболеваний назначается комплексное лечение, которое направлено как на борьбу с инфекцией, так и на устранение наружных проявлений. При наличии аллергических реакций прописывается диетотерапия.
Дополнительно применяются противогрибковые и антигистаминные средства, гормональные препараты, витамины и иммуномодуляторы.
Наружные средства, такие как мази, кремы и гели, помогают лишь временно облегчить симптомы заболевания, однако не решают проблему, вызывающую сыпь на животе.
