Стоматит может не проходить по нескольким причинам, среди которых могут быть как местные факторы, так и общие заболевания организма. Неправильная гигиена полости рта, наличие инфекций или хронических заболеваний, таких как диабет или аллергии, могут способствовать затяжному воспалению слизистой.
Кроме того, негативное влияние оказывают стресс, нехватка витаминов и микроэлементов, особенно витаминов группы B и C. Если стоматит не проходит в течение длительного времени, важно обратиться к врачу для диагностики и выбора правильного лечения.
Стоматит не уходит?

Стоматит представляет собой воспалительный процесс, приводящий к дистрофическим изменениям различных участков слизистой оболочки рта. Причины его возникновения могут быть весьма разнообразными. Успех в терапии этого состояния во многом зависит от точности в определении повода, его вызвавшего. Комплексный подход к диагностике содействует созданию наиболее эффективного лечебного плана в каждом отдельном случае. Без соответствующего исследования существует риск повторного возникновения болезни или ее перехода в хроническую форму.

Признаки заболевания
Одним из основных симптомов стоматита являются высыпания в ротовой полости, которые могут отличаться по размеру, форме и местоположению. Например, при бактериальном стоматите наблюдаются гнойники на слизистой, которые могут превращаться в язвы.
Для вирусной формы характерны пузырьковые высыпания, которые вскоре разрываются, образуя эрозии на слизистой.
При кандидозном стоматите язык, нёбо и другие участки рта покрываются белой творожистой пленкой. При дальнейшем прогрессировании воспалительного процесса наблюдаются:
- потеря вкусовых ощущений;
- усиление зуда, появление жжения и боли;
- неприятный запах изо рта;
- увеличение слюноотделения;
- отек слизистой оболочки.
При тяжелом течении заболевания может наблюдаться увеличение лимфатических узлов в области шеи и лица, а также повышение температуры. В таких случаях следует задуматься, почему стоматит не исчезает, и пройти обследование, чтобы выявить провоцирующий фактор.
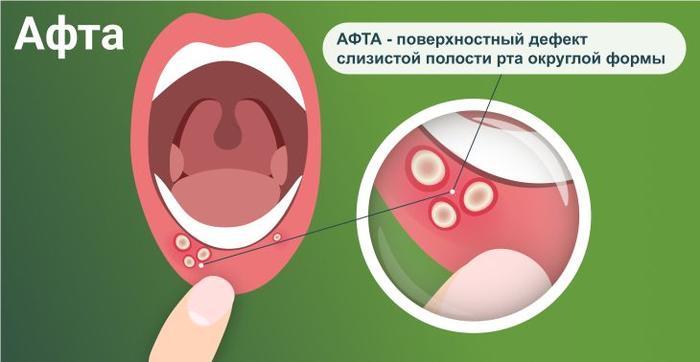
Афтозный стоматит
Характеризуется появлением единичных болезненных афт, которые покрыты налетом белого цвета. Афта представляет собой поверхностный дефект слизистой ротовой полости округлой формы, что проявляется в легкой форме афтозного стоматита. Афтозный стоматит может возникать как у детей, так и у взрослых, и часто сопровождается такими симптомами, как жжение, зуд и дискомфорт при приеме пищи.
Причинами афтозного стоматита могут быть стресс, недостаток витаминов (особенно витаминов группы B, фолиевой кислоты и витамина C), аллергические реакции, а также хронические заболевания, такие как болезнь Крона или Целиакия. Важно отметить, что афтозный стоматит не является инфекционным заболеванием, и его нельзя передать от человека к человеку.
Для лечения афтозного стоматита рекомендуется:
- Использование антисептических ротовых растворов для снижения воспаления;
- Применение местных анестетиков для облегчения боли;
- Соблюдение мягкой диеты, исключающей острые, кислые и жесткие продукты;
- Прием витаминных комплексов при недостатке витаминов.
Если афтозный стоматит проявляется регулярно или длительное время, рекомендуется обратиться к врачу для проведения дополнительного обследования и исключения серьезных заболеваний.
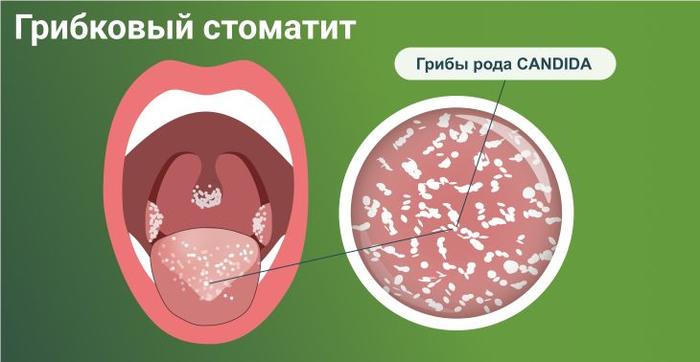
Грибковый стоматит
Кандидозный стоматит — это грибковая инфекция, вызванная микромицетами рода Candida. Чаще всего этому заболеванию подвержены маленькие дети и пожилые люди, а также группы риска, включая людей с сахарным диабетом, ксеростомией, беременных и людей с ослабленным иммунитетом. Также подвержены риску пожилые пациенты, использующие съемные протезы.
Основной симптом грибкового стоматита заключается в жжении и наличии белого творожистого налета. При его удалении наблюдается отек и покраснение слизистой. В общем состоянии взрослых при кандидозном стоматите значительных изменений не наблюдается.
Лечение грибкового стоматита обычно включает противогрибковые препараты, как местного, так и системного действия. Важно соблюдать правила гигиены полости рта, регулярно чистить зубы и использовать антисептические ополаскиватели.
Профилактика включает соблюдение режима питания, избежание чрезмерного употребления сахара и рафинированных углеводов, а также регулярные осмотры у стоматолога, особенно для лиц из групп риска.
Обследование хронического стоматита
Основная цель врача при диагностике хронического стоматита — определить его причину, так как это напрямую влияет на эффективность последующего лечения. Часто стоматологу может потребоваться консультация таких специалистов, как эндокринолог, аллерголог, гастроэнтеролог или отоларинголог для создания более точной клинической картины.
Установить точную этиологию заболевания помогают результаты цитологического исследования мазков, взятых с пораженной слизистой. Используются также методы ПЦР-анализа, бактериологические исследования и определение уровня иммуноглобулинов в слюне. Для исключения аллергической природы болезни проводят аллергопробы, а дифференциальная диагностика включает исключение таких заболеваний, как красный плоский лишай, вторичный сифилис и пузырчатка.
Дополнительно необходимо учитывать и другие факторы, которые могут способствовать развитию хронического стоматита. Это могут быть, например, недостаток витаминов и микроэлементов, таких как витамин B12, фолиевая кислота и цинк. Также стоит обратить внимание на уровень стресса и общее состояние иммунной системы, поскольку стрессовые ситуации и иммунодефицит могут ухудшать состояние слизистой оболочки рта.
Важно помнить, что лечение хронического стоматита должно быть комплексным и включать как местную терапию, направленную на снятие воспаления и заживление слизистой, так и системное лечение, направленное на устранение основной причины заболевания. Врач может назначить антисептические растворы, кортикостероидные препараты, а также противовоспалительные средства. При необходимости также могут быть рекомендованы изменения в рационе питания и образе жизни для предотвращения рецидивов.
Терапия хронического стоматита
Если при диагностике устанавливается инфекционный характер стоматита, назначается антибактериальная терапия, которую должен назначать только врач. Самостоятельное лечение противопоказано, так как неправильный выбор антибиотиков может стать причиной неэффективности лечения и серьезных осложнений.
Для лечения кандидозного стоматита назначаются противогрибковые препараты. При вирусной этиологии используются противовирусные средства. Для бактериального стоматита подбираются антибиотики из группы пенициллинов (например, ампициллин, амоксиклав, амоксициллин, феноксиметилпенициллин) и цефалоспоринов (цефазолин, цефуроксим, цефтриаксон). Важно, чтобы антибиотики подбирались в соответствии с конкретным видом инфекции, и прием проводился по строгому расписанию.
К лечебным мероприятиям относятся и заживляющие препараты, помогающие устранить раздражение, высыпания и эрозии на слизистой. Одним из наиболее эффективных средств является солкосерил, который наносят в виде пасты на воспаленные участки. Врачи могут также назначать себидин и лизоплак — мощные антисептики, а также пиромекаин — средство, способствующее восстановлению тканей.
Различные антисептические ополаскиватели также хорошо зарекомендовали себя в терапии стоматита. Например, растворы перекиси водорода (антисептические), лизоамидазы (эффективно борется с патогенными бактериями), йодовидона (для бактериального стоматита), фурацилина (один из популярных антисептиков) и этанола (обезболивающее и антисептическое средство).
Для защиты слизистой от болезнетворных микроорганизмов используется танин, который создает на поверхности слизистой защитную пленку и обладает противовоспалительным действием. Эффективными в лечении стоматита оказались и различные антисептические и обезболивающие спреи, такие как ингалипт, биопарокс и пропосол.
Лечение хронического стоматита обязательно включает санацию очагов инфекции и профессиональную гигиену полости рта. В случаях протезного стоматита пациентам часто требуется консультация стоматолога-ортопеда, который определит необходимость замены или ремонта протеза.
Типы и стадии стоматита
Стоматит можно классифицировать по происхождению, распространившись, тяжести течения и многим другим характеристикам.
По происхождению выделяют:
- катаральный — возникает на фоне временного ослабления иммунной защиты (гиповитаминоз, стресс, переутомление);
- травматический — появляется вследствие травмирования слизистой (зубами, продуктами, ортодонтическими конструкциями);
- аллергический — возникает при аллергической реакции на еду, лекарства или другие аллергены;
- инфекционный — бактериальный, вирусный или грибковый, развивается при попадании патогенного микроорганизма на поврежденный участок или на фоне снижения иммунитета;
- лучевой — появляется вследствие воздействия радиации, например, при лучевой терапии;
- афтозный — причина обычно неясна.
По продолжительности течения выделяют:
- острый — длится от нескольких дней до нескольких недель, хорошо поддается лечению;
- хронический — характеризуется продолжительным или рецидивирующим течением, плохо поддающимся терапии.
По глубине повреждения слизистой оболочки выделяют:
- поверхностный — сопровождается покраснением слизистой;
- афтозный — включает повреждение поверхностных слоев слизистой;
- язвенный — затрагивается более глубокий слой слизистой.
По локализации поражения различают:
- глоссит — поражение языка;
- гингивит — поражение десен;
- палатинит — поражение нёба;
- фарингит — поражение глотки;
- хейлит — поражение губ.
Стоматит
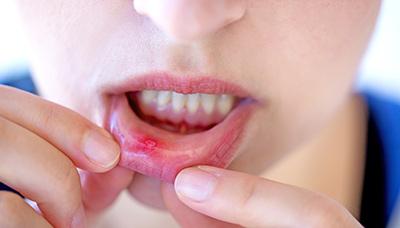
Стоматит может затрагивать разные участки ротовой полости и губ. Афта на внутренней стороне губ.

Заболевание десен при стоматите.
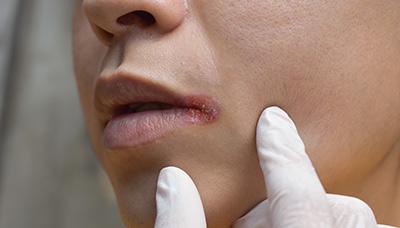
Воздействие на уголки губ при стоматите.
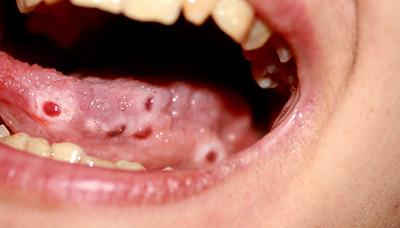
Поражение языка при стоматите.
По площади распространения выделяют:
- единичное воспаление — чаще всего протекает в легкой форме и не приводит к осложнениям;
- множественные воспаления — такая форма сопровождается выраженными симптомами и может негативно сказаться на общем самочувствии.
По характеру воспалительного процесса выделяют:
- поверхностные — катаральный, афтозный, фибринозный — наиболее распространенные, с покраснением, отечностью, образованием налета или поверхностными повреждениями слизистой;
- глубокие — язвенный, язвенно-некротический — ведут к повреждению глубоких слоев слизистой и общему ухудшению состояния здоровья.
Обследование стоматита
Диагностику и терапию стоматита осуществляют стоматологи и пародонтологи. При необходимости они могут направить к другим специалистам, таким как лор-врачи, гастроэнтерологи, эндокринологи или инфекционисты. В случае подозрения на стоматит у ребенка следует обратиться к педиатру.
Во время приёма врач осуществит осмотр ротоглотки, чтобы оценить здоровье слизистой оболочки, проверит лимфоузлы на наличие увеличений, а также исследует кожу лица и тела на предмет инфекционных или аллергических высыпаний. Важным этапом является сбор анамнеза: врач будет расспрашивать о перенесённых инфекциях, склонности к аллергическим реакциям, наследственных и хронических заболеваниях, а также о лечении, которое пациент принимает в настоящее время.
В некоторых ситуациях осмотра оказывается достаточно для постановки диагноза и начала терапии. Однако бывает, что симптомы заболевания не ярко выражены, и в таких случаях необходима лабораторная диагностика. В этом случае назначают общие анализы (крови) и местные (соскоб).
Анализ крови предоставляет информацию о общем состоянии здоровья, помогает выявить системные воспалительные процессы, а также дефицит витаминов и минералов, что также может способствовать развитию воспалений.
